宋继勇医生的科普号
- 精选 肝移植在终末期肝病中的应用宋继勇 副主任医师 北京清华长庚医院 肝胆胰外科1216人已读
- 医学科普 如何预防脂肪肝
俗话说“病从口入”,的确,就脂肪肝而言,疾病是吃出来的,是喝出来的。 酒精性脂肪肝与酒精的摄入明确相关,无需多言。 对于非酒精性脂肪肝,控制能量过度摄入是预防肥胖及其所伴发脂肪肝的最主要的措施。人们常常认为,少吃肥肉、少食油腻就可以避免肥胖,其实肥胖的来源不仅仅是脂类食物,最容易被人们直接利用的能量形式不是脂肪,而是碳水化合物,过量的碳水化合物进入体内同样可以转化为脂肪,堆积到机体各个部位,包括肝脏。碳水化合物指的是糖、淀粉等,日常生活中包含在我们的米饭、面粉、含糖饮料等食物中,这就要求我们日常生活中少吃主食、甜品,包括含糖量高的饮料等。 需要指出的是,食物消费的方式也可能影响到脂肪在肝脏的代谢,一项前瞻性研究表明,即便摄入总量相同的热量,如果摄入次数多的话,也可能增加患脂肪肝的风险,也就是说,常吃零食可以增加脂肪肝的患病率。 饮食结构方面,少食动物油脂,以豆油、橄榄油为主,肉食中少食红肉(猪肉、牛羊肉等哺乳动物的肉),适量进食白肉(禽类、鱼类、爬行动物等的肉),以蔬菜、水果、鱼类、五谷杂粮等为主的饮食结构可以明显减少肥胖及相关疾病的发生率,包括脂肪肝、冠心病、脑血管意外等。深海鱼类及坚果中富含的ω-3脂肪酸有助于预防肝脏内脂肪的堆积。 预防脂肪肝,除了“管住嘴”,我们还需“迈开腿”。2009年感动中国入选人物之一陈玉蓉,被人们称为“暴走妈妈”,其主要事迹就是为了给病重的儿子捐肝,每天快步走10公里,坚持7个月后,“重度脂肪肝”消失了,最终实现了捐肝救子的愿望。适量运动可以增加体内脂肪的代谢和消耗,对于普通人群,我们建议选择有氧运动,比如慢跑、快走、游泳、跳绳、骑自行车等,运动强度以微微出汗为宜,每天30分钟左右即可。适当运动除了可以预防脂肪肝,还可以增强体质,愉悦身心。
宋继勇 副主任医师 北京清华长庚医院 肝胆胰外科1407人已读 - 医学科普 得了脂肪肝,该怎么办?
一旦体检或其他原因查出脂肪肝,我们必须给予足够的重视。 首先要找出病因,不要想当然地把所有脂肪肝都归因于肥胖,需要自我检查一下有无可能诱发脂肪肝的相关因素,比如:肝炎病毒感染、长期饮酒、应用可能损伤肝脏的药物、糖尿病、近期快速减肥等。 如果有上述因素,需及时治疗,戒除或去除诱因。有时脂肪肝成因可能不止一个因素,无论是否是主要因素,查出脂肪肝后,饮酒、伤肝药物的应用等均需尽量避免。同时还需要在医生指导下定期复查,需要化验的指标包括:肝肾功能、血糖、血脂;对于重度脂肪肝患者,还需加入肝纤维化指标和肝癌特异性肿瘤标记物甲胎蛋白的检验,定期行B超检查监测脂肪肝的进展和变化。对于肝脏局灶性脂肪变性难以与肝脏其他疾病鉴别的患者,可以行超声引导下肝脏穿刺活检。 目前尚无单纯针对非酒精性脂肪肝的特效药物。根据化验的结果,如果甘油三酯和胆固醇超过正常值上限的2倍,则需药物干预,降脂药物有五大类,临床常用的降脂药物主要是他汀类和贝特类,他汀类以降低胆固醇和混合降脂为主,贝特类降低甘油三酯效果更佳,但降脂药物长期服用有损伤肝功能的副作用,需定期复查肝功能。部分中、重度脂肪肝可能会引起肝功能异常,在排除病毒性、药物性等其他因素引起的肝功能异常后,可适当口服保肝药物,包括肝细胞膜保护剂、抗炎剂、抗氧化剂等,常用的有:多烯磷脂酰胆碱、甘草酸二胺、还原性谷胱甘肽等。 总之,脂肪肝患者需要管住嘴、迈开腿,同时避免不良生活习惯,注意劳逸结合,定期体检,程度加重时适当药物干预。
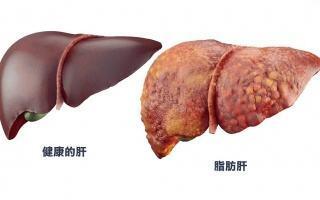 宋继勇 副主任医师 北京清华长庚医院 肝胆胰外科2552人已读
宋继勇 副主任医师 北京清华长庚医院 肝胆胰外科2552人已读 - 医学科普 脂肪肝有哪些危害
脂肪肝绝不是可以忽略无视的中老年常见病,一旦发现脂肪肝,就表明身体已经在向你报警了,部分病人会出现乏力、厌油、上腹饱胀等症状,即使没有症状,甚至血脂检测也正常,但油脂可能已经开始不止在肝脏蓄积,还可能在冠状动脉、脑血管等部位蓄积,油脂的蓄积,进一步导致血管硬化、管腔狭窄,严重者会发生冠心病、脑出血、脑梗塞等。多余的血脂代谢不完全,积留在血液中,导致血液粘稠,引起高脂血症、高血压。脂肪肝伴发2型糖尿病的比例约为30-40%,同时脂肪肝可加重全身胰岛素抵抗,进一步引起糖代谢紊乱,使糖尿病加重。严重的脂肪肝可以引起肝脏再生障碍和坏死,引起肝纤维化、肝硬化、甚至肝癌,脂肪肝相关性肝硬化约占肝硬化患者的2%,脂肪肝相关性肝癌约占1.6%,而脂肪肝相关性肝癌可以在不发生肝硬化的情况下隐秘发生。轻至中度脂肪肝经过调整常可以逆转,重度脂肪肝一旦出现纤维变性或发生肝硬化、肝癌,则不可逆转。另外,脂肪肝引起激素代谢紊乱,雌激素分解下降,体内蓄积后引起男性乳房发育、性功能下降,女性则出现月经不调、不孕不育等。
宋继勇 副主任医师 北京清华长庚医院 肝胆胰外科1242人已读 - 医学科普 什么脂肪肝?
肝脏是机体脂质代谢的中心器官,肝内脂肪主要来源于食物和外周脂肪组织,脂肪肝是指由于各种原因引起的肝脏脂质代谢出现问题后,肝细胞内脂肪堆积过多的病变。它是一种常见的临床现象,而非一种独立的疾病。通常情况下,正常人肝组织中含有少量脂肪,如甘油三酯、磷脂、糖脂和胆固醇等,重量约占肝脏的3%~5%,如果各种原因引起脂质代谢异常,导致肝内脂肪蓄积超过肝重量的5%,就可诊断为轻度脂肪肝,脂肪含量超过10%,可诊断为中度脂肪肝,脂肪含量超过25%,则诊断为重度脂肪肝。脂肪肝最主要的诱发因素是脂类摄入过多以及代谢失衡,当然,除此之外,还有各种可以造成肝脏损伤的因素所致的脂肪肝,这些因素包括:肝炎病毒、酒精、药物、糖尿病,甚至快速减肥、营养不良、妊娠等。通常,临床所说的脂肪肝是指排除了上述损伤因素的脂肪摄入过多和代谢失衡引起的脂肪肝,也称为非酒精性脂肪肝。
宋继勇 副主任医师 北京清华长庚医院 肝胆胰外科1363人已读 - 论文精选 肝脏移植排斥反应时补体C4d、B淋巴细胞和浆细胞的相关研究
前言:研究的目的和意义: 本实验主要通过研究肝脏移植术后急、慢性排斥反应情况下移植物病理标本中补体C4d沉积、B淋巴细胞和浆细胞的分布情况,从而寻找体液因素参与排斥反应的相关证据,进一步探索肝脏移植急、慢性排斥反应发生的免疫学机制,为临床监测和诊断体液性排斥反应的发生提供更好的手段,同时为排斥反应的合理治疗提供思路和依据。 研究方法与技术路线: 对25例肝脏移植术后出现肝损害患者的34次肝脏穿刺标本及其术前供肝标本进行免疫组化检查,分别检测补体C4d、CD20~+B淋巴细胞和CD138~+浆细胞的表达情况,进行以下比较: 1、比较急性排斥反应、慢性排斥反应及非排斥反应情况下上述成份的变化情况; 2、以总胆红素85μmol/L为界将肝穿标本分为轻度肝损伤组和重度肝损伤组,比较不同程度肝损伤情况下以上成分的阳性率有无差异; 3、比较有无C4d沉积的情况下CD20~+B淋巴细胞和CD138~+浆细胞的表达情况; 4、结合临床,比较上述指标不同表达情况下治疗的难易程度。 研究结果: 实验发现,仅少量移植前供肝标本中发现CD20~+B淋巴。。。Motive(objective) and significance of the study:Description of C4d, B lymphocytes and plasma cells in acute and chronic liver allograft rejection were detected to look for the related evidences of humoral rejection, to explore the substantial immunologic mechanism of acute and chronic liver allograft rejection, and to provide better methods for observation, diagnosis and therapy of the humoral liver allograft rejection. Method and technical line of the study:Immunohistochemical inspection of C4d, CD...
宋继勇 副主任医师 北京清华长庚医院 肝胆胰外科2083人已读 - 论文精选 肝脏移植术后体液性排斥反应的诊断与治疗
摘 要:目的 寻找体液因素参与肝脏移植排斥反应的相关证据,探索临床监测和治疗体液性排斥反应的合理方案。方法 通过检测肝脏移植术后肝穿组织中补体CAd、CD20(B细胞)和CD138(浆细胞)的表达情况,诊断肝损伤患者是否存在体液性排斥反应。临床结合病理诊断为排斥反应时,首先增加他克莫司(普乐可复)用量,肝功能损害严重者采用激素冲击治疗;诊断为体液性排斥反应的患者激素冲击治疗无效后,给予抗胸腺细胞球蛋白(ATG)或雷帕霉素(RPM)治疗。结果 16例患者共进行25次肝脏穿刺检查,病理检查结合临床表现,10例患者诊断为体液性排斥反应15次,4例患者诊断为细胞性排斥反应6次,另外2例患者均先后诊断为急性和慢性排斥反应。体液性排斥反应激素冲击治疗有效率(29.4%,5/17)明显低于细胞性排斥反应(87.5%,7/8)。7例患者12次肝损害时诊断为耐激素性体液性排斥反应,在激素冲击治疗无效后1例给予ATG治疗,5例加用RPM,排斥反应均得以纠正,另外1例接受“O”型供肝的“AB”型患者出现2次肝功能明显异常,采取多种治疗方法无效,最终因肝功能衰竭死亡。结论 体液免疫因素可能参与了部分肝脏移植急、慢性排斥反应的发生。应用ATG和RPM治疗体液性排斥反应较为有效。
宋继勇 副主任医师 北京清华长庚医院 肝胆胰外科2696人已读 - 论文精选 肝脏移植围手术期肾脏功能的维护
前言:目的探讨肝移植病人围手术期肾功能损害的相关因素及防治策略。方法观察118例原位肝移植病人围手术期肾功能变化情况。术前保证肾脏的有效灌流量,清除体内肾毒性物质;术中尽量减少血压波动,缩短无肝期时间,必要时采取体外转流;术后避免应用肾毒性药物,24h 内根据血压情况应用小剂量多巴胺或硝酸甘油,以有效保护肾功能。结果本组118例病人中21例术后第1天发生少尿,在应用大剂量呋塞米情况下尿量仍少于1000ml/24h,停用更昔洛韦和氟康唑等药物后,其中16例病人在2~4d 内尿量恢复到1000ml/24h 以上,21例病人中死亡6例,占总死亡人数的46。2%(6/13),所有105例康复病人出院时肌酐均正常。结论有效保护肾功能是提高肝脏移植于术成功率的重要措施。Objective To explore the related factors and strategy of prevention and treatment of renal dysfunction during the perioperative period of liver transplantation.Methods The changes of u- rine volume was observed in 118 undergoing liver transplantation during the perioperative period.Ma- intenance of renal perfusion and clearance of the nephrotoxic substances were performed preoperative- ly.Stable blood pressure and short anhepatic phase were maintained during the operation.Vitro circu- lation was performed i...
宋继勇 副主任医师 北京清华长庚医院 肝胆胰外科1665人已读 - 论文精选 肝脏移植术后非吻合口胆管狭窄的病因与防治
摘 要:目的 探讨肝移植术后非吻合口胆管狭窄发生的相关因素及防治策略。方法 快速完成供肝切取,减少热缺血时间,尽量保留腹腔干及各分支,以最大限度减少动脉丢失,充分进行胆道灌洗,尽量排尽肝内残留胆汁;手术过程中,门静脉开放后,立即用肝素盐水加压冲洗并夹闭供体肝动脉,使肝动脉重建前肝素化;术后防止急慢性排斥反应的发生,减低巨细胞病毒的感染率。采取经胆管球囊扩张术治疗非吻合口胆管狭窄。结果 本组36例患者,术后4例(11.1%)发生非吻合口胆管狭窄,2例痊愈,1例症状缓解,1例死亡。结论 非吻合口胆管狭窄的发生主要与动脉丢失、冷/热缺血损伤、缺血再灌注损伤、胆汁毒性损伤、免疫损伤、巨细胞病毒感染等因素有关,处理方法目前主要为经胆管球囊扩张术,严重者往往需要二次肝移植。
宋继勇 副主任医师 北京清华长庚医院 肝胆胰外科1943人已读





