文璐博士 讲肿瘤
- 精选 1例儿童弥漫性桥脑胶质瘤成功病例
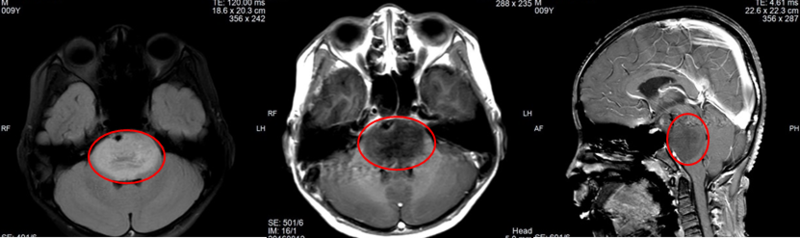
2020年一天,诊室里出现了一对焦虑的父母。妈妈着急的说平时活泼好动,聪明伶俐的儿子,最近出现嘴角流涎,吃饭也有困难,走路经常摔跤,眼睛看东西不清楚。这种现象还在逐渐加重。于是带小乐到医院来就诊。根据经验判断,小乐极可能是脑袋里出现了问题。于是给孩子进行了头颅MRI检查。检查结果出来后显示:桥脑占位,脑干胶质瘤可能(下图红色线圈显示肿瘤所在位置)。医生和家长最不愿意的结果还是发生了。接下来小乐需要最快接受治疗。对于儿童肿瘤的治疗,时间就是生命。于是快速转入神经外科,给小乐进行了脑干肿瘤的活检术。手术后病理:H3K27M+,脑干弥漫性中线胶质瘤(WHOIV级)。脑干弥漫性中线胶质瘤位置深,手术困难,对化疗总体疗效不佳,疗效不一致;同步放化疗序贯化疗是脑干弥漫性中线胶质瘤的标准治疗方案,可以缓解症状,延长生存时间。脑干弥漫性中线胶质瘤若不加放疗,中位生存4个月左右。H3K27M是儿童胶质瘤中最常见的组蛋白突变,此蛋白阳性预示预后较差。根据国际最先进的治疗理念,为小乐指定了与国际治疗接轨的方案,同步放化疗序贯化疗(基于ANCS0126临床研究)。在接下来的几个月时间里,小乐完成了30次放疗(下图可见放疗区域)。且同时口服替莫唑胺。放疗结束后继续进行了6个疗程的化疗。同步放化疗后完成后MRI显示脑内肿瘤大部分已经消除了(下图),小乐的症状已经完全消除了。除了食欲依然不好以外,其他已经像正常孩子一样了,和爸爸妈妈也有说有笑。家长对治疗也有了信心。紧接着,小乐又以坚强乐观的态度完成了6个周期的化疗,化疗结束后修整半年后,小乐回到学校,开始了新生活。
 文璐 副主任医师 武汉协和医院 肿瘤中心818人已读
文璐 副主任医师 武汉协和医院 肿瘤中心818人已读 - 医学科普 TOMO全脑全脊髓治疗(CSI)-武汉协和医院第四代TOMO
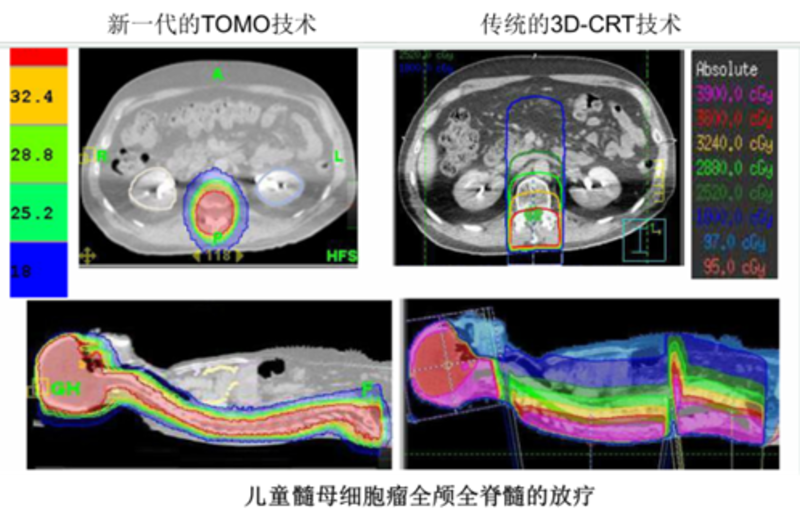
全脑全脊髓放疗(craniospinalirradiation,CSI)是针对髓母细胞瘤、生殖细胞瘤、松果体母细胞瘤及其他具有脑脊液播散潜在可能的神经系统肿瘤进行的放射治疗。其照射范围包括全脑和全部脊髓,具有靶区长,体位固定范围大,治疗时间长,患者耐受性差等特点,对照射技术的要求非常高。由于放疗照射范围大,心、肺、胃肠道和骨髓等均在放射野内,会产生一系列的不良反应,其中又以骨髓抑制最为常见,表现为白细胞、血红蛋白和血小板降低。其他不良反应还有轻度乏力、恶心呕吐和头痛等。目前在用的技术基本上有2种:第一,在常规加速器用适形或调强照射野进行分段照射,疗程中需要多次摆位。同时为避免衔接处可能出现的剂量过低、过高剂量点,疗程中要数次改变分段射野的衔接位置。该技术费时费力,对摆位的要求也较高。第二是Tomotherapy。Tomotherapy相较于传统医用直线加速器治疗原理上的优势在全脑全脊髓治疗方面有着得天独厚地展示。由于传统医用直线加速器在射野纵向长度上的限制,导致在治疗中需要多个射野衔接照射。Tomo-therapy解决了传统医用直线加速器在照射野衔接方面的劣势,其治疗的最大长度达160cm,使得全脑全脊髓的放疗仅需一次摆位,不再需要分段治疗,也无需考虑射野衔接问题。它还具有高度的调强能力,能达到适形度高且均匀性好的靶区剂量分布和较低的危及器官受量,特别是对于儿童病患治疗方面充分保护人体的重要组织一一脊髓晶体等的受照,使得其避免遭受高剂量照射。同时相对应的避免在照射区域形成低剂量区,减少传统医用直线加速器在接野区域与眼后区域的低剂量,从而减少低剂量区域复发的可能性。
 文璐 副主任医师 武汉协和医院 肿瘤中心456人已读
文璐 副主任医师 武汉协和医院 肿瘤中心456人已读 - 医学科普 全身全骨髓治疗 (TBI vs TMI) 武汉协和医院引进全世界最先进的第四代TOMO
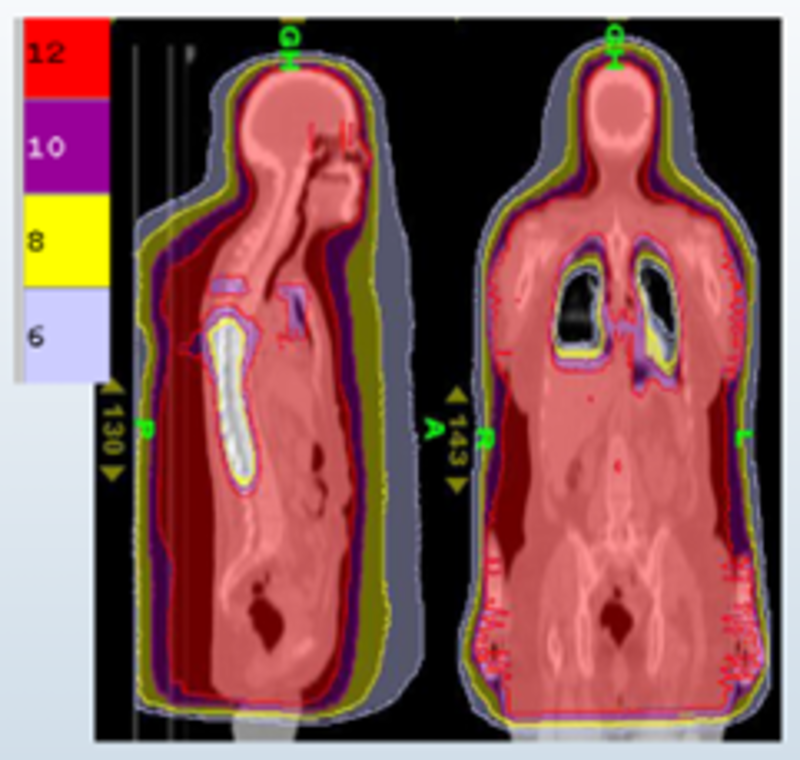
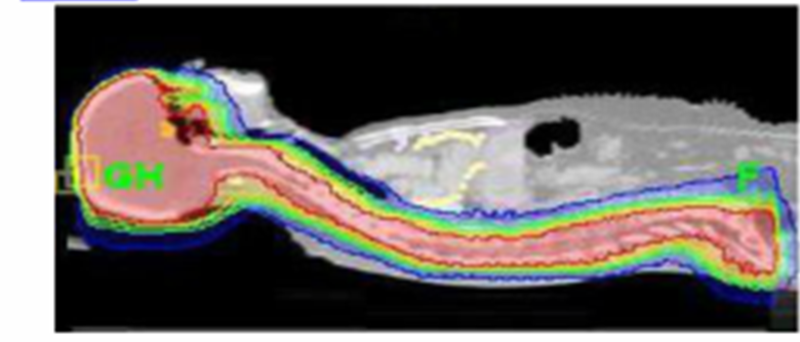
全身放射治疗(Totalbodyirradiation,TBI),又称全身辐照,是造血干细胞移植或骨髓移植前进行的一种放射疗法。它指对人体全身进行放射治疗。全身放疗的目的是抑制患者免疫系统以避免术后产生移植排斥反应。此外,全身放疗还可以清除患者身体里残留的癌细胞。靶向骨髓照射(TMI)是一种新型的骨髓造血干细胞移植术前预处理方,是TBI的替代疗法。TMI与传统的TBI相比,靶区剂量高剂量集中,分布均匀,正常组织保护效果显著增加,放疗后不良反应大幅降低,临床应用患者获益显著。血液恶性肿瘤的治疗异常艰险和困难,病人就诊时,多数合并感染与造血功能衰退,死亡率高。骨髓移植的技术的发明改变了治疗的结局,使白血病等的治愈性极大提高。但骨髓移植前的高剂量化学治疗与TBI,往往让病患苦不堪言。放射治疗在骨髓移植技术上的进步,由Tomotherapy所发展出的TMI治疗,被认为是一种新的标靶型治疗,其目的在减少正常细胞因放射治疗时遭破坏而引发的副作用。移植前患者所接受的传统全身性放射线治疗TBI(图1红色区域),会使得许多正常器官遭受破坏,导致很大的副作用(包括:白内障、间质性肺炎、内分泌功能低下等问题)。在新技术Tomotherapy治疗下,可将放射线集中作用在主要病灶全身骨髓上(图2红色区域),同时大量减少非病灶的正常器官的放射线照射,成功杀死骨髓中的恶性癌细胞,同时大幅减低放射线的副作用,全身重要器官的放射线辐射可减少约50-80%。所以新技术带来的低副作用(低呕吐、低口腔黏膜破损),病人在移植后血细胞就能恢复可能性明显提高,这是以往接受传统放射治疗TBI合并骨髓移植治疗中所少有的优势,由此可提高骨髓移植的成功率。
 文璐 副主任医师 武汉协和医院 肿瘤中心432人已读
文璐 副主任医师 武汉协和医院 肿瘤中心432人已读 - 医学科普 螺旋断层放疗 (TOMO 螺旋刀)—武汉协和医院启用全球最先进的第四代TOMO
武汉协和医院肿瘤中心完成了最新第四代螺旋断层放射治疗系统TomoRadixact的更新安装,也是湖北省目前最先进的TOMO治疗设备。从治疗计划、治疗实施到数据管理专门为智能自适应治疗(ART)而设计,开启了智能自适应放疗新时代。新一代TomoRadixact搭载了全新的智能软硬件平台,包含几大优势:1.机架最高转速提升66%,治疗速度更快;2.新型PreciseARTTM智能自适应计划解决系统,使治疗更精确,患者更舒适,治疗效果更佳。3.该机器采用CtrueTM同源双束扫描,每日进行图像引导,低剂量、高清成像,在每次治疗分次前对每名患者进行成像扫描检查,确保患者摆位更精度;4.独特的扇形螺旋CT可以减少金属的伪影,成像更清晰;独特的多叶准直仪调制器在放疗过程中可以更好地避开关键结构,患者损伤更轻,治疗更精确。TOMO技术特点:1. TOMO全世界独一无二的360°旋转51个角度照射肿瘤。2. TOMO可以做到一次摆位,多靶区照射,横扫肿瘤,不留盲点。3. 具有高调制、多角度、长覆盖的优势,是目前国际上适应症最广,处理复杂病例最强的放射治疗系统,单次治疗长度可达135cm,覆盖了几乎所有合适放疗的肿瘤。临床应用优势:治疗范围广,治愈率高,患者不良反应更轻。治疗肿瘤范围、肿瘤位置均不受限制,并且可以同时照射多靶区。TOMO既可以精确治疗0.6cm左右的小肿瘤病灶,也能够对60mx160cm的全身范围内的多发性复杂肿瘤进行图像引导下的调强放疗(如全脑全脊髓和全身骨髓的调强放疗)。1. 对“难治疗”的恶性肿瘤,如解剖结构复杂,特殊的恶性肿瘤放疗,包括全颅骨放疗、头皮恶性肿瘤、胸壁恶性肿瘤等,TOMOHD能显著提升治疗效果。2. 对常规放疗“不能同时治疗”的恶性肿瘤,TOMO能够连续同时完成照射。如病灶较多的肿瘤包括容易通过淋巴转移产生多病灶恶性肿瘤、全骨髓照射等,超出普通加速器治疗所能达到的范围。普通加速器要逐个肿瘤放疗,TOMO能轻松一次完成。3. 对“靠近雷区”的恶性肿瘤,TOMO能够避开雷区,降低副反应的同时提高放射剂量。如肿瘤周围有重要的器官,如肝、肾、肺、鼻咽、前列腺等,这些脏器对射线敏感,制约常规放疗放射剂量的提高,TOMO能够避开这些脏器、降低副反应的同时提高放射剂量。使得既往不易放疗的患者和局部复发患者变为可以放疗,使"不治"变为“能治”独特的技术特征和平台突破了传统放疗的诸多限制,为放射治疗拓展了新的方向和未来。
 文璐 副主任医师 武汉协和医院 肿瘤中心1349人已读
文璐 副主任医师 武汉协和医院 肿瘤中心1349人已读 - 医学科普 儿童肿瘤基因检测答疑
儿童肿瘤患者需要做基因检测吗承载人类遗传信息的物质是DNA,基因则是DNA片段上为制造蛋白质提供遗传信息的序列。它携带着遗传信息,能够控制生物表现出的性状特征。而基因检测,广义上说,指的是所有涉及遗传物质的分析和检测,包括遗传性和非遗传性的肿瘤细胞基因检测、染色体的重大变化,同时还包括对人类疾病中致病生物体的DNA分析。而从更实用的角度来说,基因检测可以说是通过对遗传信息的分析,来检测或排除可能与疾病有关的因素。癌症发生的机制非常复杂,对于不同癌症甚至患有相同癌症的患者,导致癌症发生的分子机制和组织病理通路都不尽相同。人体肿瘤千差万别,即使是同一个部位的肿瘤,治疗效果和方法也应因人而异,这种因人、因病而采取的不同疾病治疗方法称为“个体化治疗”。因此在癌症治疗过程中,只有同病异治,因人而异,实施个体化治疗,才能针对不同类型的病人选择合适他们的药物。随着基因分子水平研究的不断深入,越来越多的肿瘤细胞信号通路被发现,大量临床研究表明,通路中的特定基因的扩增/突变/表达状态与靶向、化疗药物的有效性密切相关。因此,临床上检测这些通路中特定基因的扩增/突变/表达情况,能针对性地为每位患者“量身定做一套最适合的治疗方案,从而最大程度地提高治疗的有效率,减少药物的毒副作用,避免用药不当贻误治疗时机。随着测序技术的发展,我们现在可以使用的基因检测方法多种多样。那么,在儿童肿瘤的诊断和治疗中,各种基因检测到底有什么作用?在临床上,不同的基因检测方法通常适用于不同情况的医疗需求。例如,若是需要根据检测结果选择靶向药物,则要使用可以有针对性地检测基因突变片段或位点的方法,比如ARMS-PCR和Sanger测序;如果病人所患的是某种罕见病,需要通过基因检测来确定病因,寻找可能的治疗方案,那么就需要用可以对基因组进行全方位分析的方法,比如全外显子或全基因组测序;而当患者的症状或病例特征符合几种不同疾病,需要区别诊断时,则可以用同时检测多个基因的方法,比如高通量或芯片测序。总之,不同的检测方法在儿童肿瘤的诊断和治疗中各有所长,但值得指出的是,检测方法的选择与诊治目的有关,原则就是——不选多的,不选贵的,只选适合的。那么儿童肿瘤需要做基因检测吗?其实这不是必选项,是否做基因检测和肿瘤类型、初始治疗效果、甚至和家庭经济条件等因素相关。基因检测常常应用于精准医疗,通过患儿基因检测得到的信息(而非临床病理信息),来选择治疗方案,尽可能减少短期和长期的副作用。近年来随着基因组学技术的进步,很多儿童肿瘤的认识已经到基因层面,也就是不同肿瘤可能有不同基因突变,决定肿瘤有不同的预后,甚至可能会有不同的治疗药物。对于特定肿瘤,目前在基因组学方面的研究已经到相对比较成熟的阶段。对于这样的病例,基因检测有必要进行,比如儿童髓母细胞瘤,在2016年世界卫生组织中枢神经系统肿瘤分类中,已经将髓母细胞瘤根据基因突变的不同特点分成了四型,这四型从预后和治疗强度方面不同。所以对于这样的病例,基因检测非常有必要进行。高级别胶质瘤如胶质母细胞瘤,进行基因检测也非常有必要。因为目前对于这一类肿瘤也是研究的比较深入,其中有一些突变的基因可以指导后续的治疗,也能够帮助判断患者预后。所以对于儿童肿瘤是否需要进行基因检测,还是要根据患者肿瘤病理类型,由医生给出建议。
 文璐 副主任医师 武汉协和医院 肿瘤中心36人已读
文璐 副主任医师 武汉协和医院 肿瘤中心36人已读 - 典型病例 一例“弥漫性中线胶质瘤”治疗病例
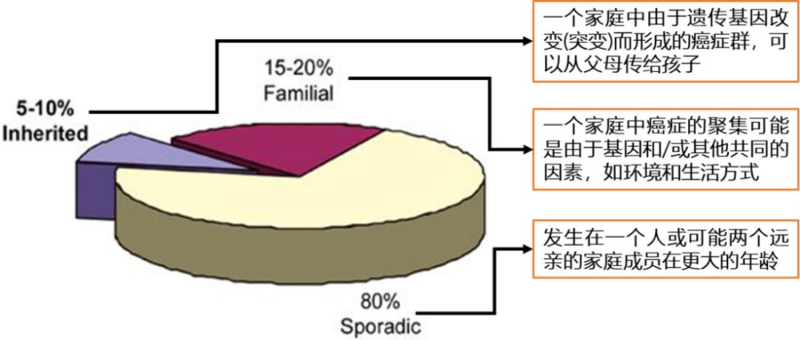
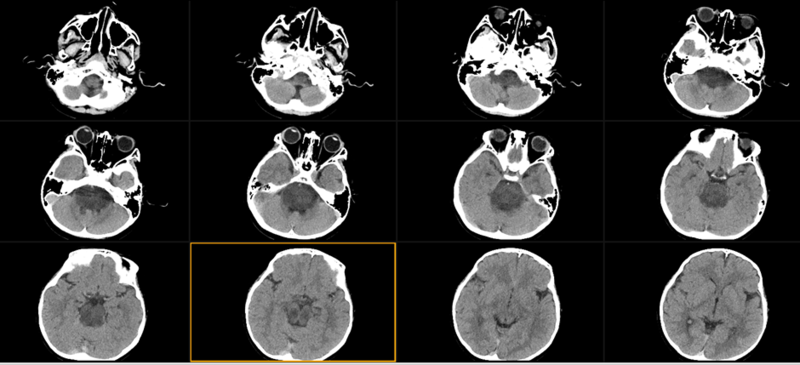
患者某某,2012-02-27出生,浙江人,患儿2022.03无明显诱因下出现呕吐1次,呕吐物为胃内容物,无高热、寒战等其他表现。2022.04患儿再次出现头痛伴呕吐1次,呕吐物为胃内容物,后呕吐频率增加,伴双眼内斜视,双侧眼睑下垂、头颈歪斜、走路不稳,自述曾摔倒数次抽搐痉挛,无肢体功能障碍。2022-04-27外院就诊检查行MRI检查发现:脑干占位,胶质瘤可能,脑干可见团块张阴影,大小约为473638mm。后来我院,2022.05.08查头颅CT示:脑干弥漫性低密度病灶,建议MRI进一步检查。2022.05.09查头颅MR示:脑干占位,考虑弥漫性中线胶质瘤。2022.05.13神经外科行穿刺病理活检示:“脑干肿瘤”活检:胶质瘤,结合免疫组化,符合弥漫性中线胶质瘤,伴H3K27改变,WHO4级。2022.05.20查脊髓MR示未见转移征象。后于2022.05.20给予患者行放疗:脑干病灶54Gy/30Fx。放疗后患者症状:体检无任何阳性神经症状,走路完全正常,可正常进食。2022.07.06复查头颅MR示:"脑干恶性肿瘤治疗后"患儿,脑干病灶较前片(20220513)明显缩小好转。
 文璐 副主任医师 武汉协和医院 肿瘤中心464人已读
文璐 副主任医师 武汉协和医院 肿瘤中心464人已读 - 典型病例 一例“生殖细胞瘤”成功治疗病例
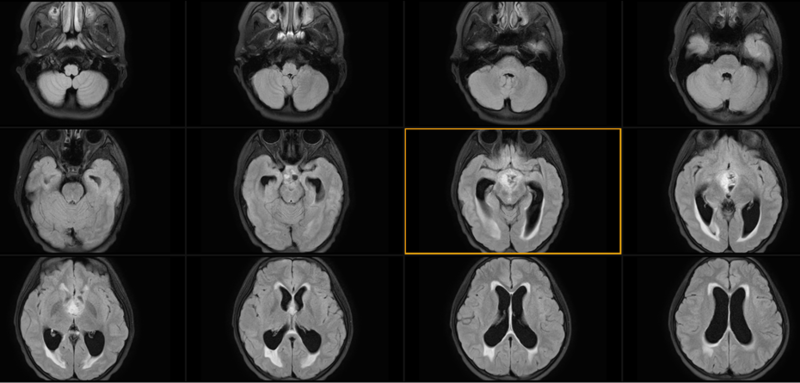
患者xx,女,2011.11.02出生,江苏人,患儿2021.8出现反复头痛,偶有呕吐,无视物模糊,无走路不稳,容易口渴,伴有多饮多尿,2022.2出现颈背部疼痛,就诊于当地医院行头颅MRI示:鞍区占位,考虑生殖细胞瘤可能,遂就诊于我院行头颅CT:鞍区及鞍上囊实性占位,生殖细胞瘤可能。2022.2.28头颅MRI示:鞍区及鞍上占位,生殖细胞瘤可能。实验室检查:AFP1.31ng/ml,HCG26mIU/ml。2022.02.28头颅MR:2022.03.01全麻下行导航引导内镜下鞍区及鞍上占位切除+Ommaya泵植入术,术后病理提示生殖细胞瘤。2022.03.04头颅MR(手术后头颅MR)后患者来院就诊,排除禁忌,给予放疗:全脑室+瘤床23.4Gy/13Fx,瘤床加量16.2Gy/9Fx。2022.03.24AFP1.76ng/ml,HCG3.5mIU/ml头颅MR(放疗前头颅MR)于2022-03-24开始顺铂+依托泊苷方案同步化疗,具体用药为:顺铂16mgd1-5+依托泊苷80mgd1-5Q3w。同步放化疗期间出现血钠进行性增高,予对症处理后血钠控制不佳,予对症补充浓钠治疗,甘露醇降颅压,头孢呋辛抗感染治疗等对症支持治疗后好转。2020.4.11恢复放疗,目前放疗完成。2022.05.04AFP1.45ng/ml,HCG3.4mIU/ml2022.05.06头颅MR:“鞍区生殖细胞瘤术后“,目前头颅MRI增强未见明显复发或转移性病灶,右侧额部硬膜下少量积血吸收后,请结合临床、复查。双侧上颌窦及筛窦积液。2022.5.3、2022.6.3、2022.06.25起予以EP方案化疗:顺铂16mgd1-5+依托泊苷80mgd1-5Q3w。化疗过程基本顺利。4程化疗后评估:2022.06.28AFP:1.36ng/ml,HCG<2mIU/ml头颅MR:鞍区病灶无残留,未见复发、转移。脊髓MR:
 文璐 副主任医师 武汉协和医院 肿瘤中心438人已读
文璐 副主任医师 武汉协和医院 肿瘤中心438人已读 - 医学科普 肿瘤患者如何“补”营养?
在癌症的治疗过程中,需要消耗体内大量的能量和营养物质。肿瘤患者在治疗期间,吃什么能抗癌,需要忌口什么,这是病人及家属都关心的话题。尤其对于化疗的病人,化疗药物可导致恶心呕吐,至于不能进食,致使病人身体素质下降。许多癌症病人饮食不当,身体变得消瘦。肿瘤专家认为,一般来说,肿瘤病人的饮食应该以富含营养(高蛋白、高热量)、清淡、易消化为主。因此,无论是在治疗期或者康复期,正确的饮食选择可以帮助患者提高抵抗力,减轻胃肠道的负担,加快康复。实际上,“饮食均衡是第一位”。 可以吃海参吗? 海参本身含有丰富的蛋白质,并且还有钙、铁等矿物质,海参具有多种活性成分,具有抗肿瘤、调节免疫力、抗氧化等多种药理作用。海参可以提高肿瘤病人的免疫力,对肿瘤的生长、转移可能有抑制作用。 可以吃牛羊肉吗? 牛羊肉等动物性食物则可以为人们提供优质蛋白质,应当适量补充。但要注意,多数癌症病人的消化吸收功能较差,这些食物要炖久一点,易消化吸收。 可以吃动物内脏吗? 它们的营养很丰富,最突出的就是富含铁和维生素A,所以补血、护眼的作用比较好,可增加机体的免疫力。很多癌症病人经常出现贫血症状,饮食上可以通过多食用一些动物内脏来补充铁元素,如猪肝、鸭肝、鸭血等。 多喝鱼汤、鸡汤好吗? 绝大数人认为,经过长时间炖煮之后,营养物质都在汤里面,这种想法是错误的。其实,高汤中主要包含的是肉类中的脂肪,而真正的营养物质蛋白质却没有很好的补充。所以,要将汤和肉一起进食,吃肉喝汤,以肉为主,这样才能较为全面地补充营养。 可以喝果汁吗? 果汁中含有较多的水分和糖分,饮用后可迅速补充人体因运动而消耗掉的水分和能量。水果中含有大量的维生素、膳食纤维和其他营养素。果汁含有很多天然营养素,具有增强免疫力、减少生病、延缓衰老等功效。特别是鲜榨果汁具有该水果的绝大部分营养和相应的功效。可以经常饮用鲜榨果汁。但更建议尽量吃完整的水果,或者把水果切成小块食用。
 文璐 副主任医师 武汉协和医院 肿瘤中心46人已读
文璐 副主任医师 武汉协和医院 肿瘤中心46人已读 - 医学科普 儿童肿瘤放疗的“金标准”-质子治疗
癌症已经成为了儿童死亡的第二大因素。儿童实体肿瘤,目前多采用手术、化疗、放射治疗相结合的综合治疗手段,为儿童肿瘤患者带来了良好的预后。儿童恶性肿瘤对于放疗敏感,治疗效果好。儿童癌症多发于神经、骨骼等,对于儿童来讲,他/她除了治疗好肿瘤,还有很长的一个生命和生长的阶段。最大程度放射剂量照射,减少影响他/她日后的生长发育,是儿童肿瘤治疗最重视的问题。传统的光子放疗可能会造成患儿继发癌症的风险增高、受照射器官的功能降低和生长迟缓等严重问题。比如脑部肿瘤,传统放疗由于不可避免的副作用问题,会导致儿童脑部发育在智力或认知方面受到影响;肢体部位的肿瘤,传统放射治疗容易导致远期生长不对称的危害。 质子技术是国际公认的尖端放疗技术,是目前最先进的一种精准放射治疗方法。可对肿瘤进行定向“爆破”,以治癌效果好、毒副作用小而著称。它在剂量完全覆盖肿瘤靶区的同时,尽量避免对周边健康组织的照射。质子技术尤其适合儿童实体肿瘤,也被称为“儿童实体肿瘤放射治疗的金标准”。一项研究比较了质子治疗和传统光子放疗治疗儿童脑肿瘤的安全性(包括低级别脑胶质瘤、室管膜瘤、颅咽管瘤以及髓母细胞瘤等),研究结果表明,质子治疗儿童恶性肿瘤的毒副作用发生率低于光子放疗。另外,针对耳蜗、下丘脑等关键性器官,质子治疗所产生的剂量更小,不会造成儿童智力、内分泌功能以及听力的损伤。质子治疗是目前全世界公认的对于儿童的放射治疗伤害比较小的治疗方式。鉴于质子治疗对于肿瘤放疗,尤其是儿童肿瘤治疗所带来的临床获益,此项技术的标准化方案制定以及临床普及,需要医疗行业及社会各界的共同努力。
 文璐 副主任医师 武汉协和医院 肿瘤中心276人已读
文璐 副主任医师 武汉协和医院 肿瘤中心276人已读 - 医学科普 揭开儿童肿瘤放疗的“面纱”,放疗不再可怕
目前儿童肿瘤发病率逐年上升,每年约有3-4万儿童被确诊恶性肿瘤,恶性肿瘤已经成为导致儿童死亡的第二主要原因。放射治疗与手术、化疗一起均是儿童肿瘤治疗的主要手段。儿童常见肿瘤如淋巴瘤、肾母细胞瘤、髓母细胞瘤等对放射线非常敏感,放射治疗能有效提升患者治愈率,延长生存时间。儿童肿瘤的特点与成年人恶性肿瘤大相径庭,儿童恶性肿瘤早期常以发热、头痛或者发现无痛性的包块就诊。儿童肿瘤独特的特点:1.发病年龄小,0-4岁儿童更易患病;2.男童发病率高于女童;3.生长速度快,部分肿瘤从I期发展到IV期,常常只要三、四个月;4.恶性程度高,大部分肿瘤发现已是晚期;5.治疗效果好,大部分儿童肿瘤对治疗敏感,治疗效果远远好于成年人;6.治疗后远期不良反应高于成人;7.大多数儿童肿瘤对于放射治疗敏感,高度放疗敏感肿瘤:包括肾母细胞瘤、恶性淋巴瘤、急性白血病等;中度敏感肿瘤:包括视网膜母细胞瘤、神经母细胞瘤、横纹肌肉瘤等;低度敏感肿瘤:包括骨肉瘤、纤维肉瘤等。世界卫生组织国际癌症研究署数据常见儿童肿瘤的放射治疗方式儿童肿瘤的放疗不同于成人,更注重患儿的总生存时间和减少放疗后长期的副作用,即患儿的长期生活质量。目的是让患儿能够回归正常的社会生活。目前常见儿童肿瘤的放射治疗方式有X线治疗和质子重离子治疗。X线治疗机器常见的有TOMO(螺旋断层放射治疗)、EDGE(速锋刀)、Halcyon(速锐)。目前广泛运用的容积旋转调强放疗技术使照射靶区内剂量分布更均匀,根据靶区的形状进行照射,从而得到更好的周围组织保护效果。比如TOMO,EDGE,Halcyon。尖端放疗技术如质子重离子放疗,在对肿瘤细胞进行更大剂量“定向爆破”同时,也能更大限度地保护肿瘤周围正常组织,从而提高治疗效果、降低毒副作用。具体儿童肿瘤选择什么样的治疗技术,“合适自己的才是最好的”。全颅全脊髓放疗选择TOMO治疗最合适,孤立寡转移病灶EDGE最合适,脊髓瘤、肉瘤等选择质子重离子最合适。儿童肿瘤的放疗流程1.门诊就诊预约患儿及家长与治疗团队会面。治疗团队对治疗指征、治疗过程、治疗后副作用及注意事项进行说明,并解答各种疑问。2.放疗定位放疗定位是患儿进行放射治疗的第一步。患儿将接受CT扫描,有时也会接受MRI,以显示肿瘤的确切位置。在定位之前,患儿将戴上定制的头罩或体模,这将有助于他们躺在适当的位置进行治疗。3.放疗计划的制定放疗定位后,医生和物理师共同制定放射治疗计划。团队将计划放射的剂量和频率,并绘制出放射束的路径。医生会开具处方,详细说明放疗的剂量、频率和地点。不同肿瘤和患者需采用不同的放射剂量进行治疗。治疗计划取决于多个因素,包括肿瘤类型、肿瘤部位、患儿年龄等。4.放疗计划的验证:在首次治疗开始之前,放射治疗团队会在患儿的治疗机上拍摄X射线影像,并检查治疗机设置是否正确。这些影像用于确认接受治疗的区域是否为医生计划的精确位置。在首次放射治疗开始之前,医生会核准影像。5.放疗计划的实施:在治疗开始之前,医生会向患儿家长说明患儿的治疗计划。此时是家人提问的最佳时间。放疗技师会同患儿一起,采用适合儿童的语言和医疗游戏来说明治疗过程。医生会说明:每次放射治疗持续的时间,治疗总次数,放疗与化疗、靶向治疗、免疫治疗等的组合方式。医生还会将患儿在治疗期间保持静止的重要性告知患儿和家长。如果患儿无法配合和保持静止,则可以考虑使用镇静药物。另外,大多数患儿都会在门诊接受放射治疗。预约安排人员会配合家长进行放疗预约。如果患儿接受镇静,则对该操作进行单独的预约,比如中午睡眠时间。6.治疗期间随访患儿将接受医生的周一至少一次门诊随访。随访期间,患儿会进行实验室检查(血常规、肝肾功能等),同时监测治疗期间的不良反应,以便及时对症处理。7.治疗后的长期随访患儿整个肿瘤治疗疗程结束后,前2年内需每3个月复查一次,第2-5年期间每6个月复查一次,5年后每年复查一次。随访患儿肿瘤控制情况,生长发育情况及心理健康等。
 文璐 副主任医师 武汉协和医院 肿瘤中心350人已读
文璐 副主任医师 武汉协和医院 肿瘤中心350人已读





