柳朋辉医生的科普号
- 医学科普 肛瘘
肛瘘是指肛管直肠周围的肉芽肿性管道,由内口、瘘管、外口三部分组成。任何年龄都可发病,多见于青壮年男性。复杂性肛瘘是肛肠外科难治性疾病之一。病因和病理:大部分由直肠肛管周围脓肿引起。结核、溃疡性结肠炎、克罗恩病等特异性感染、恶性肿瘤、肛管外伤感染也可引起肛瘘,约占肛瘘的10%。分类:1、按瘘管位置高低分类:低位肛瘘; (外括约肌深部为界) 高位肛瘘。2、按瘘管多少分类:单纯性;复杂性。3、按瘘管与括约肌的关系分类:①肛管括约肌间型:约占70%;②经肛管括约肌型:约占25%;③肛管括约肌上型:约占4%;④肛管括约肌外型:仅占1%临床表现:肛瘘外口持续或间断流出少量脓性、血性黏液性分泌物为主要症状。湿疹;疼痛;发热、寒战、乏力等全身感染症状。治疗:手术治疗1、瘘管切开术:低位肛瘘2、挂线疗法:低位肛瘘或高位肛瘘3、肛瘘切除术
柳朋辉 主治医师 邯郸市第一医院 肛肠外科231人已读 - 医学科普 直肠脱垂
直肠脱垂是指部分或全层直肠壁套叠或内陷,不同程度突出和穿过肛门括约肌。发病多见于女性,主诉症状包括大便失禁、粘液便、便血、肛门不适、便秘等。直肠脱垂一般是分为三度:一度直肠脱垂,直肠粘膜组织脱出到肛门外,一般在三厘米以内,而且在便后脱出的部分可以自行回纳,主要的治疗就是以对症治疗为主。二度的脱垂。直肠壁全层的脱出,长度一般是在4~8个厘米,一般无法自行的还纳需要用手将脱出的部分送回,而且往往会伴有肛门括约肌的松弛。三度的直肠脱垂,往往脱出的长度在8厘米以上,用手复位也较为困难。直肠脱垂常见的原因包括肛提肌薄弱、Douglas窝深陷、乙状结肠冗长、肛门括约肌松弛、直肠骶骨韧带松弛等。手术治疗是主要的治疗手段,且治疗效果比较好。可根据患者病情可选择经腹手术或经会阴手术。都可以取得较好的治疗效果。腹腔镜手术可以切除部分乙状结肠,直肠悬吊,加强盆底腹膜,封闭Douglas陷窝。经会阴手术可采用Deloerme术或Altemerier术。合并肛门括约肌松弛患者需要行肛门环缩术。对于合并多种因素,脱垂较重或者可以采用经腹和经会阴联合手术,获得更好的治疗效果。
 柳朋辉 主治医师 邯郸市第一医院 肛肠外科575人已读
柳朋辉 主治医师 邯郸市第一医院 肛肠外科575人已读 - 医学科普 结肠癌的临床症状
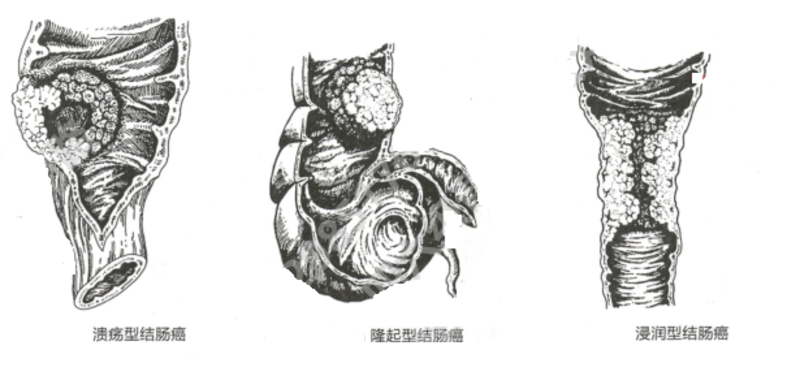
结肠癌(colon cancer)是消化系统常见的恶性肿瘤,我国以41~65岁人群多发。近年来我国发病率明显上升,且多见于直肠。大约70%的结肠癌是由腺瘤性息肉演变而来,结肠癌的发生发展是一个多步骤、多阶段及多基因参与的细胞遗传性疾病。 目前结肠癌病因不明,但其相关的高危因素逐渐被认识,比如腺瘤性息肉、炎症性肠病、家族史、过多脂肪蛋白质的摄入、缺乏膳食纤维、年龄、肥胖、人种、吸烟等。遗传易感性在结肠癌的发病中也具有重要地位,如家族性肠息肉病,已被公认为癌前期病变。 结肠癌形态分型: 溃疡型,隆起型,浸润型。 临床表现 结肠癌早期常无特殊症状。 发展后主要有下列症状: 1.排便习惯与粪便性状的改变常为最早出现的症状。多表现为排便次数增加、腹泻、便秘、粪便中带血、脓液或黏液。 2.腹痛 常为定位不确切的持续性隐痛,或仅为腹部不适或腹胀感,出现肠梗阻时则腹痛加重或为阵发性绞痛。 3.腹部肿块 肿块大多坚硬,呈结节状。 4.肠梗阻症状 多表现为慢性低位不完全肠梗阻,主要表现是腹胀和便秘,腹部胀痛或阵发性绞痛。当发生完全梗阻时,症状加剧。 5.全身症状 由于慢性失血、癌肿溃烂、感染、毒素吸收等,病人可出现贫血、消瘦、乏、低热等。病程晚期可出现肝大、黄疸、水肿、腹水、直肠前凹肿块、锁骨上淋巴结肿大及恶病质等。 由于癌肿病理类型和部位的不同,临床表现也有区别。一般右半结肠癌以腹痛、腹部肿块和全身症状为主;左半结肠癌以梗阻症状、排便习惯与粪便性状改变等症状为主。
 柳朋辉 主治医师 邯郸市第一医院 肛肠外科1107人已读
柳朋辉 主治医师 邯郸市第一医院 肛肠外科1107人已读 - 诊前须知 什么是痔疮?
一、痔的分类 内痔:是肛垫移位;(肛管血管垫)的支持结构、血管丛及动静脉吻合支发生的病理改变和异常 外痔:是齿状线远侧皮下血管丛扩张、血流瘀滞、血栓形成或组织增生,根据组织的病理特点,可以分为结缔组织性、血栓性、静脉曲张性和炎性外痔; 混合痔:是内痔和相应部位的外痔血管丛的相互融合。 二、痔的诊断 (一)临床表现 1.内痔:主要临床表现是出血与脱出,可以并发血栓、嵌顿、绞窄及排便困难。根据内痔的症状,其严重程度分为4度。1度:便时带血、滴血,便后出血可自行停止;无痔脱出。lI度:常有便血;排便时有痔脱出,便后可以自行还纳。Il度:可有便血;排便或久站及咳嗽、劳累、负重时有痔脱出,需用手还纳。IV度:可有便血;痔持续脱出或还纳后易脱出。 2.外痔:主要临床表现为肛门部软组织团块,有肛门不适、潮湿瘙痒或异物感,如发生血栓及 炎症可有疼痛。 3.混合痔:主要临床表现为内痔和外痔的症状,同时存在,严重时表现为环状痔脱出。 (二)检查方法 1.肛门视诊:检查有无内痔脱出,肛门周围有无静脉曲张性外痔、血栓性外痔及皮赘,必要时可行蹲位检查。观察脱出内痔的部位、大小和有无出血及痔粘膜有无充血水肿、糜烂和溃疡。 2.肛管直肠指诊:是重要的检查方法。1、lI度内痔指检时多无异常;对反复脱出的III、IV度内痔,指检时可触及齿状线上的纤维化痔组织。肛管直肠指诊可以排除肛门直肠肿瘤和其他疾病。 3.肛门直肠镜:可以明确内痔的部位、大小、数目和内痔表面粘膜有无出血、水肿、糜烂。 4.大便隐血试验:是排除全消化道肿瘤的常用筛查手段。 5.全结肠镜检查:以便血就诊者、有消化道肿瘤家族史或本人有息肉病史者、年龄超过50岁者、大便隐血试验阳性以及缺铁性贫血的痔患者,建议行全结肠镜检查。 三、痔的鉴别诊断 即使有痔的存在,也应该注意与结直肠癌、肛管癌、息肉、直肠粘膜脱垂、肛周脓肿、肛瘘、肛裂、肛乳头肥大、肛门直肠的性传播疾病以及炎性肠病等疾病进行鉴别
柳朋辉 主治医师 邯郸市第一医院 肛肠外科633人已读 - 诊后必读 便秘的治疗
便秘的治疗 治疗原则:根据便秘轻、中、重程度和病因及类型,采用个体化的综合治疗,恢复正常排便。 (-)非手术治疗 ⒈改善生活方式,加强排便生理教育,增加膳食纤维摄取,养成良好的排便习惯,增加运动;调整心理状态,有助于建立正常排便反射。 ⒉尽可能避免药物因素,减少诸类药物可能引起的便秘。治疗原发病和伴随病有利于治疗便秘。 ⒊对OOC便秘,应针对不同的类型具体决定治疗方案。对于以直肠内脱垂等为代表的松弛型便秘,提倡采用胸膝位提肛锻炼,必要时应用硬化剂注射。对于以耻骨直肠肌综合征为代表的痉挛型便秘,可首选生物反馈治疗,使排便时腹肌、盆底肌群活动协调运动,辅助以热水坐浴,扩肛治疗。 ⒋选用适当的通便药物,应选用不良反应及药物依赖产生少的药物为原则。常用的有:膳食纤维制剂,为治疗便秘的一线药物,尤其是不溶性膳食纤维制剂如小麦纤维素(商品名:非比麸)可软化粪便、增加粪便容积、促进结肠蠕动、调节肠道微生态平衡,有效解除便秘各类症状。按分级治疗原则应在膳食纤维治疗无效时,再使用渗透性通便剂,如聚乙二醇4000(商品名;福松)、乳果糖(商品名;杜秘克)。应避免长期应用或滥用刺激性泻剂。多种中成药具有通便作用,应注意长期治疗可能带来的不良反应。对粪便嵌塞的患者,清洁灌肠或联合短期刺激性泻剂解除嵌塞后,再选用膳食纤维制剂或渗透性药物,保持排便通畅。开塞露和甘油栓有软化粪便和刺激排便的作用;复方角菜酸酯栓(商品名:太宁栓)对治疗缓解便秘症状有效;合理选用容积性泻剂、润滑性泻剂和刺激性泻剂;应避免滥用泻剂。 ⒌心理疗法:中、重度便秘患者常有焦虑甚至抑郁等,应予认知治疗,使患者消除紧张情绪。 (二)外科治疗 经过一段时间规范的非手术治疗后收效不大,经特殊检查显示有明显异常,可考虑手术治疗。应慎重掌握手术适应证,针对病变选择相应的术式,有多种病变同时存在时应手术解决引起便秘的主要病变,但也同时解决次要的或续发的病变。术前需要进行预测疗效,应注意有无严重心理障碍,有无结肠以外的消化道异常。
柳朋辉 主治医师 邯郸市第一医院 肛肠外科700人已读 - 诊前须知 便秘的定义和病因
一、便秘的概念 便秘是多种疾病的一个症状,表现为大便量太少、太硬、排出太困难,或合并一些特殊症状:如长时间用力排便、直肠胀感、排便不尽感、甚至需用手法帮助排便。在不使用泻剂的情况下,7 d内自发性排空粪便不超过2 次或长期无便意。 二、便秘的病因 正常排便需要含有一定量膳食纤维的胃肠内容物以正常速度通过消化道各段,及时抵达直肠,并能刺激直肠肛管,诱发排便反射。排便时盆底肌群协调活动,完成排便。以上任何一个环节障碍,均可引起便秘。 1.一般病因:(1)不合理的饮食习惯,膳食纤维摄入不足是常见原因;(2)不良排便习惯;(3)长期抑制便意;(4)不合理使用泻剂;(5)环境或排便体位改变;(6)妊娠;(7)老年、营养障碍。 2.结直肠和盆底器质性病变及功能性障碍:(1)结肠机械性梗阻:良、恶性肿瘤;(2)直肠或肛管出口梗阻:肛裂、肛管获直肠狭窄、内括约肌失弛缓、直肠前突、直肠内脱垂、盆底痉挛综合征、耻骨直肠肌肥厚、骶直分离、盆底疝等;(3)结直肠神经病变及肌肉异常:假性肠梗阻、先天性巨结肠、特发性巨结肠、巨直肠、慢通过型即传输性结肠运动缓慢、肠易激综合征(便秘型)等。 3.结直肠外神经异常:(1)中枢性:各种脑部疾患、肿物压迫、脊髓病变、多发性硬化等;(2)神经支配异常。 4.精神或心理障碍:(1)精神病;(2)抑郁症;(3)神经性厌食。 5.医源性:(1)药物:如可待因、吗啡、抗抑郁剂、抗胆碱能制剂、铁剂、钙离子通道拮抗剂等;(2)制动。 6.内分泌异常及代谢性疾病:如甲状腺功能低下、甲状旁腺功能亢进、低血钾症、糖尿病、垂体功能低下、嗜铬细胞瘤、铅中毒等。 7.结缔组织性疾病:如硬皮病等。
柳朋辉 主治医师 邯郸市第一医院 肛肠外科608人已读





