孙国昌医生的科普号
- 精选 青少年特发性脊柱侧凸的诊断
青少年特发性脊柱侧凸患者就诊时,通过病史和体格检查,加上相应的X线片,一般可以得到正确的诊断。 详细了解病史:询问畸形的开始情况和进展速度及连续治疗的效果和畸形对患者的影响,如怎样发现畸形,畸形有否加重,身高是增长还是降低或不变;要询问畸形与其他合并症的病史,是否有心肺功能失代偿的病史;要了解患者的一般健康状况,以前有无疾病史、手术史及外伤史;患者的出生史和产后史也很重要;还要了解家族中任何成员有无脊柱畸形及有无神经肌肉病史;了解患者以前的治疗经过及方法。 初诊时的症状和查体:初诊时以背部畸形为主要症状,表现为站立位姿态不对称,如双肩不等高、一侧肩胛向后突出、前胸不对称等。体格检查:应观察背部、两肩、肩胛、腰围是否对称,胸廓骨盆关系如何。嘱患者站立,两足并拢膝伸直腰前屈双手并齐两臂下垂行前屈试验观察患者头侧观察背部两侧是否对称。仔细检查感觉、运动、肌力、肌张力和反射是否存在异常。 影像学检查:X线平片: 1、直立位脊柱全长正侧位。 2、脊柱侧弯像。 3、悬吊牵引像。 4、支点弯曲像等。观测侧弯的程度及柔韧性。CT和MRI检查:观察患者有无合并脊髓病变。
孙国昌 主任医师 盘锦市中心医院 骨外科3196人已读 - 精选 膝关节的骨性关节炎会有哪些症状?
现在越来越多的人患有骨性关节炎, 40岁以上的人常患此病。骨性关节炎尤以膝关节多发,一般只引起关节的症状,而不会有发热、体重下降、皮疹等全身性的症状出现。膝关节骨性关节炎有如下典型症状: 1.膝关节疼痛 关节疼痛几乎总是逐渐开始的,而且进展缓慢。疼痛反复发作,时轻时重。疼痛通常与关节活动有关,往往在活动后加重,可引起跛行。疼痛似乎与气温、气压、环境和情绪等因素也有一定的关系,气候潮湿时加重,秋冬季节加重,天气变化时加重,所以民间有“老寒腿”之说,或戏称为“气象台”。在该病的早期阶段,走路尚好,但坐上几分钟之后,膝关节便会出现僵硬和疼痛。随着病情的进展,即使是简单的日常活动也会引起疼痛,甚至休息时也会疼痛。到了晚期阶段,疼痛可持续存在,而且夜间较白天重,甚至在夜间痛醒。 2.膝关节僵硬 膝关节僵硬往往发生在长时间保持某一姿势或体位后改变姿势或体位时,比如早上起床时,或长时间坐着后站起时,需要活动一会儿关节才能舒展。一般骨性关节炎的关节僵硬持续时间不会超过30分钟。 3.膝关节活动受限 骨性关节炎可导致膝关节的活动范围减小,即“打不了弯儿”或“伸不直”。当膝关节关节活动达到其自身极限时会出现疼痛。 4.膝关节内有时有磨砂音。 5 . 在X线片上通常可以看到骨质增生形成的骨刺。 6.膝关节偶尔会有肿胀、积液 这是因为膝关节骨性关节炎患者有时伴有滑膜炎症,从而引起关节肿胀、积液。 7.膝关节膨大 骨质增生后(骨赘)引起关节外观膨大变形。 8.有的患者有膝内翻或膝外翻畸形
孙国昌 主任医师 盘锦市中心医院 骨外科1.5万人已读 - 医学科普 科普系列 骨质疏松防治温馨提示
(一)骨质疏松症是可防可治的慢性病。(二)人的各个年龄阶段都应当注重骨质疏松的预防,婴幼儿和年轻人的生活方式都与成年后骨质疏松的发生有密切联系。(三)富含钙、低盐和适量蛋白质的均衡饮食对预防骨质疏松有益。(四)无论男性或女性,吸烟都会增加骨折的风险。(五)不过量饮酒。每日饮酒量应当控制在标准啤酒570ml、白酒60ml、葡萄酒240ml或开胃酒120ml之内。(六)步行或跑步等能够起到提高骨强度的作用。(七)平均每天至少20分钟日照。充足的光照会对维生素D的生成及钙质吸收起到非常关键的作用。(八)负重运动可以让身体获得及保持最大的骨强度。(九)预防跌倒。老年人90%以上的骨折由跌倒引起。(十)高危人群应当尽早到正规医院进行骨质疏松检测,早诊断。(十一)相对不治疗而言,骨质疏松症任何阶段开始治疗都不晚,但早诊断和早治疗会大大受益。
孙国昌 主任医师 盘锦市中心医院 骨外科120人已读 - 医学科普 科普系列 话说慢性腰痛常见病因
从病因分类,腰痛常被分为两类:特异性腰痛和非特异性腰痛。特异性腰痛常有明显的原因,例如:感染、肿瘤、骨质疏松、骨折、炎症性疾病或马尾神经综合征。然而,80%-90%的腰痛是非特异性的,常没有公认的、特定的病因,且多为慢性、反复发作,很难被完全根治。尽管详细阐明慢性腰痛的具体病因仍具有很大的挑战,但随着技术发展,诊断性试验(局麻药注射或椎间盘造影)可鉴别90%慢性腰背痛患者的病因。DePalma等发现,在非特异性腰痛患者中,小关节源性腰痛,骶髂关节源性腰痛和椎间盘源性腰痛的患病率分别为31%,18%,42%。一、椎间盘源性腰痛椎间盘源性腰痛(Discogeniclowbackpain)不涉及由腰椎间盘突出引起的腰痛,它指由腰椎间盘自身内部结构的变化引起的腰痛,椎间盘外部结构是正常的,它的病理学特征是通过纤维环的放射性裂隙和随之的血管化肉芽组织和伤害性神经纤维沿着撕裂长入的组织修复过程。通过腰椎间盘造影术,椎间盘源性腰痛分为两种类型,即由于纤维环破裂引起的腰痛(Internalannulardisruption,IAD)和由于终板破裂引起的腰痛,即终板源性腰痛(Internalendplatedisruption,IED),椎间盘源性腰痛的病理生理学另一特征是疼痛椎间盘肉芽组织中有大量的肥大细胞聚集。肥大细胞是产生炎性介质的重要细胞之一,它通过释放细胞颗粒中所含的组织胺、羟色胺嗜酸性粒细胞趋化因子和肝素以及慢反应物质,增强急性及慢性炎症反应,促进成纤维细胞活化增殖和胶原合成,在多种器官组织的纤维化过程中起重要作用。肥大细胞在疼痛椎间盘的聚集可能与椎间盘内的新血管形成和椎间盘组织的纤维化过程有密切的关系。原则上,任何接受神经支配的腰椎结构可能是腰痛的起源部位。椎间盘是这样一个结构,纤维环的外1/3和终板富有神经支配,这构成了椎间盘源性腰痛的解剖基础。目前认为,椎间盘源性腰痛主要病理学特点是纤维环的撕裂,血管肉芽组织从纤维环外层向内层逐渐长入,退变髓核释放出大量的炎性介质,这些炎症介质和间盘内缺血压力改变致敏疼痛感受器,从而引起腰痛。终板损伤主要包括两种类型:Schmorl结节和终板退行性改变,终板退行性改变是Modic等根据软骨终板下骨性终板和相邻骨髓磁共振的信号强度的变化而提出,又称Modic改变。对于大部分椎间盘源性腰痛病人来说,保守治疗如药物、理疗、卧床休息、按摩等可能是有效的方法,但应避免应用无效的营养神经(比如甲钴胺)和脱水药物(比如地奥司明)治疗。但对于一些渐进发展的慢性病人,通过各种非手术方法治疗无效,可依据具体情况,考虑微创手术【椎间盘内亚甲蓝注射、IDET、射频、L2神经根阻滞、腰椎间盘分流术等】或传统的开放性手术【融合、非融合技术、内镜技术等】。二、小关节源性腰痛小关节源性腰痛 (facetogenicpain) 是指腰椎小关节的任何部位功能和结构上的异常导致的疼痛,包括纤维囊、滑膜、软骨和骨。以往关于慢性腰痛的研究主要集中在椎间盘源性疼痛,然而随着研究的深入,腰椎小关节疾病引起的疼痛逐渐引起人们的重视。常见的是,它由于重复的应力和/或累积的低能量损伤引起的慢性炎症反应导致小关节增生、关节面积液、关节囊肿胀,刺激分布于小关节上的神经末梢,随后产生疼痛反应。另外,小关节面的炎症因子可通过狭窄的椎间孔刺激脊神经导致化学性神经根炎。小关节源性腰痛发病常常是隐秘的,常见诱发因素有腰椎滑脱、椎间盘退行性病变和高龄。三、骶髂关节源性腰痛骶髂关节源性腰痛 (Sacroiliacjointpain) 是指来自于骶骨与髂骨相连接处的局部区域疼痛反应。且疼痛可被骶髂关节处激惹反应复制,选择性骶髂关节局麻药注射可缓解疼痛。骶髂关节为可动的滑膜关节。骶髂关节疼痛可以分为关节内原因(感染,关节炎,脊椎关节病和恶性肿瘤)和关节外原因(肌腱断裂,骨折,韧带损伤和肌筋损伤)。
孙国昌 主任医师 盘锦市中心医院 骨外科145人已读 - 医学科普 科普系列 老年骨质疏松性胸腰椎骨折
随着老龄化进程的加剧,骨质疏松性骨折成为严重影响中老年健康的常见骨骼疾病。脊柱是骨质疏松性骨折中最为常见的部位,不恰当的保守治疗或手术治疗会导致继发性后凸畸形、胸腰背部疼痛、神经损伤。约90%的骨质疏松性椎体压缩骨折(OVCF)发生在胸腰椎.骨质疏松性椎体骨折除了保守治疗外,作为脊柱外科医生的我们,更多地关注于微创治疗(PVP、PKP、经皮内固定)、开放手术(内固定、骨水泥强化螺钉、截骨矫形)。PVP及PKP能够显著缓解椎体骨折患者疼痛,改善生活质量,显著提高生存率,已广泛应用于临床。经皮椎体后凸成形术(PKP)是目前针对老年人椎体压缩性骨折的有效治疗方法。该术式采用经皮穿刺的方法,通过患者背部长约0.5cm的皮肤小切口,通过椎弓根直接向椎体内置入可扩张球囊,在椎体内扩张产生空腔,继而向椎体空腔内注射骨水泥,恢复椎体高度和强度,从而缓解或消除疼痛,无需口服止疼药。简单来说,就是在病变压缩椎体内“打一针”,以达到增强椎体强度和稳定性,早日活动的目的。PKP手术具有四个方面的作用:①增强脊柱椎体强度和稳定性②防止椎体塌陷③缓解腰背疼痛④恢复椎体高度。PKP手术优势?①手术创面小,通常只有5mm左右,不同于传统脊柱骨折手术,它对腰背部肌肉等软组织损伤也大大减小。②相较于传统手术,PKP手术麻醉更加安全。它采用局部麻醉,整个手术过程,患者保持清醒,能及时反馈手术效果,也更加方便患者与医生沟通。③PKP术后恢复较快,起效也很快。术后患者疼痛立即减轻,术后1天即可下地活动,3天内病人就可以出院。OVCF治疗最根本的措施是预防和治疗骨质疏松,抗骨质疏松治疗是手术成功的基石之一。医生建议:有骨质疏松病史,或者绝经后女性。因打喷嚏、跌倒、抱小孩或者搬运重物时,出现腰背部剧烈疼痛,无法站立,甚至卧床后无法翻身等情况,就要高度怀疑是否出现了骨质疏松性椎体压缩骨折。X线可提示骨折,但有些脊柱骨折很隐蔽,需要磁共振MRI确诊。及时来专科门诊就诊(每周二脊柱外科门诊)。随着微创脊柱外科技术的不断发展,脊柱微创手术将帮助越来越多的老年人重拾健康生活。
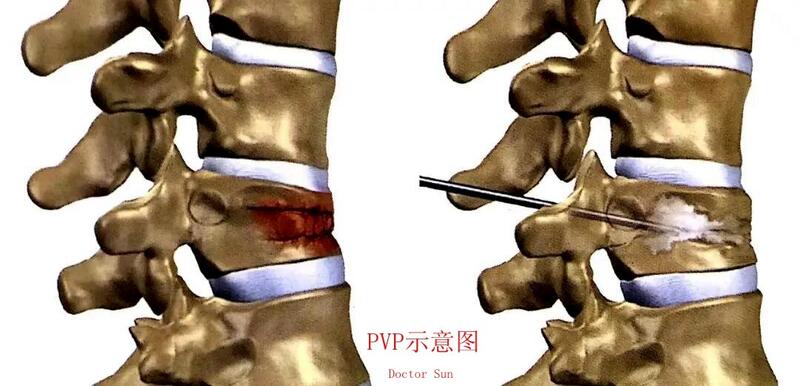 孙国昌 主任医师 盘锦市中心医院 骨外科159人已读
孙国昌 主任医师 盘锦市中心医院 骨外科159人已读 - 典型病例 老年股骨粗隆间骨折的闭合复位带锁髓内钉内固定术孙国昌 主任医师 盘锦市中心医院 骨外科1636人已读
- 典型病例 股骨粗隆下骨折有限切开骨折复位加长带锁髓内钉联合小钢板螺钉内固定术孙国昌 主任医师 盘锦市中心医院 骨外科1954人已读
- 手术病例 胫骨近端粉碎骨折有限切开复位钢板内固定孙国昌 主任医师 盘锦市中心医院 骨外科1663人已读
- 手术病例 股骨干骨折闭合复位倒打髓内钉内固定孙国昌 主任医师 盘锦市中心医院 骨外科2537人已读
- 手术病例 经髌上入路闭合复位带锁髓内钉手术治疗胫腓骨骨折孙国昌 主任医师 盘锦市中心医院 骨外科1590人已读





