陈洁平医生的科普号
- 精选 卵巢癌的转移途径
卵巢癌的预后较差,其中一个原因是绝大多数的卵巢癌诊断时已是晚期,往往发生了转移。现有的研究,对于卵巢肿瘤如何发生还知之甚少,与之相比,卵巢癌转移的临床特征和潜在机制的理解则更为深入。卵巢癌的转移决定了患者的分期,影响接下来的治疗,转移的最终结局可能也是患者疾病的结局。 卵巢作为女性身体深部游离的器官,一部分通过阴道与外界相通,一部分通向腹盆腔,与腹部盆腔的肠管、膀胱隔空相接,周围有血管、腹膜、韧带等联接交通。卵巢肿瘤发生转移时,可以通过周围的组织发生转移,包括邻近的输卵管、子宫、肠管和膀胱及腹膜组织,以及远处的肝脏、脾脏、淋巴结和胸膜等。 从转移的途径分类,卵巢癌的转移主要分为四种:一是直接蔓延,转移到邻近的组织和器官,包括子宫、盆腔的肠管和膀胱等;二是腹膜种植,通过腹膜肿瘤播散到盆腔、腹腔的腹膜组织,是最常见的转移途径;三是淋巴结转移,通过零转移到盆腔和腹腔的淋巴结,极少数转移到远处如颈部和腹股沟的淋巴结;三是血行转移,通过血液转移,一般表现为肝、肺和胸膜等肿瘤。
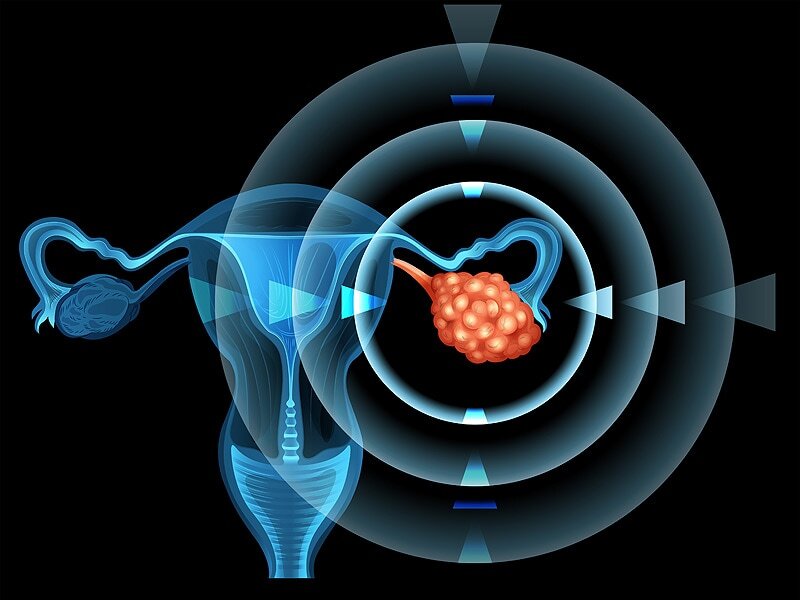 陈洁平 医师 中山大学肿瘤防治中心 妇科711人已读
陈洁平 医师 中山大学肿瘤防治中心 妇科711人已读 - 精选 卵巢癌能通过手术治愈吗?
卵巢癌是妇科肿瘤医生公认的高致死率的恶性肿瘤之一,总体的生存率较其他妇科肿瘤低。目前卵巢癌的治疗手段主要包括手术和药物治疗,那么卵巢癌能通过手术治愈吗?很多患者关心,通过手术能治愈卵巢癌吗?答案是可以,但是不全是。早期卵巢癌可以仅通过手术治疗达到治愈,但是绝大多数卵巢癌不能仅依靠手术治疗。没有进行手术治疗的卵巢癌,基本上很难长期生存。早期卵巢癌,满足手术完整切除肿瘤,并且术后病理报告提示肿瘤恶性程度较低,是有可能不需要化疗实现治愈。然而这部分患者比例很低,不到卵巢癌的1%。绝大多数卵巢癌,是需要在手术治疗后,继续接受化疗。极少数卵巢癌,仅仅通过手术就达到治愈。卵巢癌的诊断很少能在手术前能明确,这跟肿瘤诊断依赖于病理诊断有关。在手术前,尽管绝大多数卵巢癌都能考虑到卵巢癌;手术中,医生常常也能基于经验确定卵巢癌,但仍然需要获取病理标本,通过病理诊断来明确。可以说没有手术治疗,就没有卵巢癌的诊断。手术治疗是卵巢癌综合治疗的重要部分,晚期卵巢癌的治疗同样离不开手术。其一,通过手术可以取得肿瘤的病理标本,明确卵巢癌肿瘤的类型。其二,通过全面分期手术,结合术后病理,最终确定卵巢癌的分期。其三,手术切除肉眼可见的肿瘤,最大程度地减少肿瘤负荷,为后续药物治疗创造条件,减少化疗耐药和提高疗效。最后,手术治疗通过肠道改道、放腹水等方式,为姑息治疗的卵巢癌患者,提供更高生活质量的治疗选择。可以说,卵巢癌的手术治疗,是早期患者明确诊断和治疗的重要部分,也是晚期患者延长生存和改善生活治疗的有力手段。本文仅供健康科普使用,不作为诊断、治疗的依据,请谨慎参阅和就医,版权系作者所有,未经授权请勿转载。
 陈洁平 医师 中山大学肿瘤防治中心 妇科715人已读
陈洁平 医师 中山大学肿瘤防治中心 妇科715人已读 - 精选 健康人群需要筛查卵巢癌吗?
卵巢癌是众多妇科肿瘤医生公认的最头疼的肿瘤之一,70%的卵巢癌诊断时为晚期,总体的生存较差。近年来随着肿瘤的筛查深入人心,那么健康人群需要筛查卵巢癌吗?众所周知,筛查有利于肿瘤的早期发现、诊断和治疗,可以让肿瘤在进展,甚至在发生之前及时治疗,从而预防和及早治疗肿瘤。如果能早期筛查发现卵巢癌,及早的治疗,肯定能为为这部分患者的治疗提供更有利的时机。然而,目前的国际多中心研究发现,对于健康人群进行卵巢肿瘤筛查性价比不高。肿瘤标志物联合彩超筛查卵巢肿瘤,并不能带来有利的生存结局,相反可能会给更多人带来心理的负担和经济的支出。卵巢作为全身肿瘤发生部位隐匿的肿瘤之一,肿瘤的发生往往难以早期发现,常常缺乏非特异症状,出现症状往往比较晚期。阴道彩超虽然可以敏感地发现盆腔深部卵巢的大肿瘤,但是卵巢大小本身会随着月经周期有所变化,往往较小的卵巢肿瘤并不能准确地被发现。与此同时,有些卵巢癌的症状进展很快,有不少病人3个月前体检没有发现卵巢有任何异常,3个月后突然诊断为晚期的卵巢癌。此外,卵巢癌的肿瘤标志物糖类抗原125(CA125)特异性较高,但在炎性疾病、肾功能损伤和其他肿瘤时往往也会升高,并不是理想的肿瘤筛查标志物。总之,卵巢癌的筛查并不现实,以往的研究和指南不推荐健康人群进行卵巢癌的筛查。尽管如此,目前已知的卵巢癌发生危险因素仍然能为我们提示筛查卵巢癌的特殊人群。有卵巢癌、乳腺癌,特别是有结肠癌、内膜癌遗传相关肿瘤病史或家族史的女性,推荐进行肿瘤的遗传咨询和肿瘤筛查。著名的影星安吉丽娜·朱莉就是一个典型的有肿瘤遗传家族史的女性,并且她在40岁以前切除了乳腺和卵巢,以预防乳腺癌和卵巢癌。如果发现携带有遗传性肿瘤相关的致病基因突变,可以咨询遗传学专家和妇科肿瘤医生,必要时可以通过预防性的手术来预防肿瘤。本文仅供健康科普使用,不作为诊断、治疗的依据,请谨慎参阅,版权系作者所有,欢迎分享交流,未经授权请勿转载。
 陈洁平 医师 中山大学肿瘤防治中心 妇科138人已读
陈洁平 医师 中山大学肿瘤防治中心 妇科138人已读 - 医学科普 关于子宫肌瘤的六个“不一定”
子宫肌瘤在女性中非常常见,每三个女性中经过彩超或者磁共振检查,可能有一个诊断为子宫肌瘤。好消息是绝大多数子宫肌瘤都是良性肿瘤,绝经后可以自行消退,如果没有引起明显的症状,也不一定非要处理。然而,凡事没有绝对,关于子宫肌瘤,六个“不一定”可以让你更懂子宫肌瘤。一、 子宫肌瘤最常见发生于年轻女性,是不是意味着老年女性就不会再出现子宫肌瘤?不一定。老年人新出现的子宫肌瘤,可能更为危险,尤其应该引起重视。绝大多数子宫肌瘤与雌激素相关,激素水平高的年轻女性,子宫肌瘤增大的可能性越高。然而,有些子宫肌瘤,特别是恶性的子宫肿瘤,不一定与激素相关,比如可能是子宫肉瘤或者子宫内膜肿瘤。二、 子宫肌瘤没有症状,是不是就可以不用处理?不一定。暴风雨前的宁静,或许是噩梦的开始。子宫肌瘤是否需要处理,医师会给出更为专业的意见。小的、稳定存在的子宫肌瘤,恶变率非常低,绝大多数情况不需要处理。然而,如果新出现的子宫肌瘤、子宫肌瘤合并不孕、性质不典型的子宫肌瘤和突然增大的肌瘤,尤其应该慎重处理,需要完善更多的检查,如果暂时不建议处理也需要每6个月或者一年复查。三、 子宫肌瘤是良性肿瘤,不处理也不会有事?不一定。子宫肌瘤的良恶性,目前诊断的金标准还是病理,需要切除子宫肿瘤后经过详细的组织病理学诊断明确,恶性的子宫肿瘤可会要命。有些术前考虑良性的子宫肌瘤,术后可能有1/300-1/1000的概率被诊断为恶性。即使良性的子宫肌瘤非常常见,但也有一些少见的良性子宫肌瘤,可能会长到血管,甚至腹腔其他部位,这种情况需要积极处理。必要时可以结合药物治疗。四、 我可以吃药来治疗子宫肌瘤吗?不一定。雌激素水平高,是女性正常生理状态的表现,并且随着月经周期、怀孕和年龄增加而发生动态变化。理论上,降低雌激素水平,当然可以缩小子宫肌瘤,然而子宫肌瘤的药物治疗需要专业医师的判断。药物可以治疗子宫肌瘤,但带来的副作用,可能会带来更大的生活烦恼,比如激素水平下降的潮热、盗汗和失眠等,这对于年轻女性来说可能比子宫肌瘤的烦恼更为头疼。五、 子宫肌瘤的手术大不大?不一定。子宫肌瘤虽说是良性肿瘤,如果子宫肌瘤非常大、宫颈的子宫肌瘤、或者保留子宫的多发肌瘤,手术可能还会是挺大的。剔除子宫肌瘤的过程中,类似于剖宫产,子宫也会出血,术中和术后需要收缩子宫肌层止血,有可能会出现出血量多,甚至切除子宫的情况。六、 子宫肌瘤治疗后,容易复发吗?不一定。子宫肌瘤手术治疗后,即使复发,绝大多数需要漫长的时间,定期一年一次的子宫彩超可以早点发现增大的子宫肌瘤。当然恶性的或者非常多发的子宫肌瘤,剔除后复发的可能非常大。本文仅供健康科普使用,不作为诊断、治疗的依据,请谨慎参阅和就医,版权系作者所有,未经授权请勿转载。
 陈洁平 医师 中山大学肿瘤防治中心 妇科804人已读
陈洁平 医师 中山大学肿瘤防治中心 妇科804人已读 - 医学科普 怎样预防宫颈癌
宫颈癌是目前全球女性第四高发的恶性肿瘤,并不少见。目前医学的发展,对于大部分宫颈癌的病因已经非常明确,尽管其发生的过程和演变尚在研究阶段,现在对于宫颈癌的预防和治疗已经能很好地降低这一癌症的发病率。欧美等国家近20年来通过有效的疫苗接种和筛查,宫颈癌的发病率已持续下降至接近10/10万的发病率水平。然而,全球大部分国家和地区,宫颈癌仍然是女性恶性肿瘤中棘手的癌症。我国最新的癌症数据显示,宫颈癌目前是我国第5常见的癌症,每年带来5.5万的癌症相关死亡病例。宫颈癌的预防,势在必行。 宫颈癌是所有癌症中最早明确病因的癌症,致癌病毒的发现者Hausen教授也因此获得2008年诺贝尔医学奖。人乳头状瘤病毒(HPV)是宫颈癌的“罪魁祸首”,而从感染这一病毒、导致宫颈病变到发展成宫颈癌,需要长达25年的时间。发展成宫颈癌之前,留给我们检查和治疗宫颈病变的时间非常长,可以采取多种有效和直接的措施阻断宫颈癌的发生。怎样预防宫颈癌呢?其实措施非常简单,不外乎预防HPV病毒感染、筛查和治疗宫颈癌前病变。欧美等发达国家之所以能非常有成效的降低宫颈癌发病率,正是因为他们的医疗系统能很好地贯彻和执行这些预防措施。这些预防措施的实施,离不开政府、医疗机构和大众的参与,这三者的积极参与是预防宫颈癌成功的必要条件。宫颈癌的发生,从感染病毒开始,到发生癌前病变,最后发展成癌症,时间长,只要能及时发现并进行治疗,就可以有效预防宫颈癌。随着生活方式的改变,感染高危型HPV病毒的年龄提前了,宫颈癌发生年龄也呈现年轻化趋势,因此不仅应该定期筛查,更应重视早点开始预防病毒感染。 第一阶段,也就是初级预防,预防高危型HPV的感染。最有效的措施是接种疫苗,特别是9-14岁的女童。其他也需要针对特定年龄和文化的儿童,开展烟草和性教育,远离烟草和正确认识性行为。当然,使用避孕套和男性进行包皮手术,可以有效降低HPV的感染。对于未成年女性儿童,全面的疫苗接种和教育,是预防宫颈癌重要的第一环节。广东省2022年9月起新进入初中一年级且未接种过HPV疫苗的14周岁以下女生,按照知情、自愿、免费的原则,进行HPV疫苗免费接种。我们中心早在2018年11月获批接种HPV等二类疫苗资格定点单位,成为广东省内首家提供宫颈癌疫苗接种的国家级三甲公立医院,也为广大适龄妇女提供疫苗接种和防癌宣传、筛查的服务,践行消除宫颈癌战略。第二阶段,也称为二级预防,及早筛查和治疗癌前病变。对于20岁以上,有性生活的女性,已经进入感染HPV的高发时期,这时候宫颈癌筛查非常重要。宫颈癌筛查,可以检查出HPV感染和宫颈的癌前病变。绝大多数年轻的宫颈癌患者,就是因为缺乏宫颈癌筛查的意识,罹患病毒的感染时间非常长,缺乏有效的治疗,导致最后发展成宫颈癌。宫颈的癌前病变其实并不可怕,可怕的是对于宫颈病变的无知。宫颈的癌前病变的治疗非常简单,对于轻度的病变可以观察,对于中重度的病变则需要密切慎重的治疗。年轻、没有生育过的女性,通常可以选择保留宫颈的治疗,而对于老年人,HPV感染的时间可能非常长,治疗常常更为积极。总之,对于宫颈癌的预防,HPV疫苗接种、宫颈癌筛查和癌前病变的治疗都非常重要,离不开政府、医疗机构和大众的参与。(本文仅供健康科普使用,不作为诊断、治疗的依据,请谨慎参阅,版权系作者所有,欢迎分享交流,未经授权请勿转载。)
 陈洁平 医师 中山大学肿瘤防治中心 妇科50人已读
陈洁平 医师 中山大学肿瘤防治中心 妇科50人已读 - 医学科普 世界卵巢癌日:卵巢癌的生存与影响因素
5月8日,又到了一年一度的世界卵巢癌日(WorldOvarianCancerDay,WOCD),这是第11个WOCD的日子。平均每78个女性有一个诊断卵巢癌,而每108个女性,有1个死于卵巢癌。今年的世界卵巢癌联盟提出的主题是”NOWOMANLEFTBEHIND”,延长卵巢癌的生存,可以让世界上更多的家庭一起度过更多的母亲节。在这篇文章中,我们将简单回顾一下卵巢癌的生存,以及哪些因素影响了卵巢癌患者的生存,最后我们给出一些针对影响因素,延长生存的建议。随着居民健康意识的提高,早期发现和规范的治疗以及医学上治疗手段的进展,让卵巢癌的生存在近30年有了缓慢的升高。卵巢癌的生存目前仍然不太理想,发达国家的总体五年生存率大约在45-50%,而中国的卵巢癌患者的生存率大约为40%。一下表格汇总了一下美国的SEER数据库中,卵巢癌各个分期和病理类型的生存率情况,可以看到不同分期和类型的卵巢癌,预后各有差异。卵巢癌的生存率如此之差,很大部分归因于目前缺乏有效的筛查手段,发现和诊断的时候往往是晚期。肿瘤的分期是最重要的影响预后的因素,早期患者的生存率可以高达90%。此外,病理类型方面,最常见的卵巢癌还是恶性程度比较高的高级版浆液性卵巢癌,这一类型中,如果合并BRCA1/2突变,这一类患者的化疗反应率比较高,同时也有更多合适的靶向药物。规范和全面的治疗,可以很大程度的延长这类患者的生存。与此同时,手术是卵巢癌中一个重要的治疗手段,理想的手术可以最大程度的延长患者的生存,带来生存的获益。最后的最后,患者的一般情况,包括身体的状态、经济情况、对肿瘤的认识,对治疗的反应和耐受,同样影响着卵巢癌患者的生存。针对这些影响因素,我们可以提出一些早期预防和治疗卵巢癌的建议:1.通过规律的体检和及时的就诊可以早起发现卵巢肿瘤。包括妇科彩超和肿瘤标志物的体检,对于女性的健康来讲非常必要。此外出现非特异的症状,也需要引起重视,及时就诊可以早点发现卵巢肿瘤。比如胃口差、腹胀、腹痛,以及大小便习惯和性状改变。2.准确而及时的检查和治疗可以及早诊断卵巢肿瘤。我们前面说的卵巢肿瘤,在手术治疗前,很多年轻女性的卵巢肿瘤最终术后诊断为良性的卵巢肿瘤,或者恶性程度低的卵巢肿瘤;而大部分卵巢恶性肿瘤,是在年纪较大的女性中诊断出来。但这一点并不意味着年轻女性的卵巢肿瘤可以放心,即使良性的卵巢肿瘤,也可能带来需要急诊手术或者致命的结果,因此检查和治疗非常有必要,最好在妇科肿瘤医生的咨询下决策。3.选择知名和规范治疗的医疗机构和专家,对于卵巢癌的治疗同样非常重要。作为一线的妇科肿瘤医生,见过非常多经过不合适治疗的卵巢癌患者。有些时候是因为患者和医生的疏忽,采用不合适的手术后才诊断为卵巢癌;有些时候是接诊的医生对于卵巢癌的诊断意识不够全面,特别是有些患者偏信中医,采取保守的治疗,错过或延误了治疗;此外,也有一些机构或者个人,出于非医学的目的,推广一些不合适或者不太合理的医疗治疗手段和药物,让患者劳命伤财。4.积极向上的疾病认识和治疗依从性,对于卵巢癌的长期生存同样也很重要。对于大部分卵巢癌患者,一旦诊断了卵巢癌,意味着,这一疾病的治疗和复发的担忧可能将伴随她的余生。对于这一疾病的认识和接受,可以让患者更早的进入治疗的状态,对于自己身体经历的治疗和需要配合的方面积极回应,可以很大程度地减轻来自心理和身体的压力。当然,积极的身心调整,也可以更早地给医生更多的信息和信心治疗好这一疾病。5.大众和卵巢癌患者开放地谈论这一疾病,有助于大家重视卵巢癌。可怕的东西,避开和不谈论它,只会让大家对他讳莫如深,如同哈利波特里面的“伏地魔”一样。卵巢癌有一定的遗传性,有些患者得了卵巢癌后,可能会对家人或者亲人隐瞒这一疾病,有可能导致家人或者身边的人忽视这一肿瘤,缺乏足够的警惕性。而对于卵巢癌的手术和化疗的恐惧,有时候让患者和大众对这一疾病产生恐惧的心理,害怕手术和化疗。手术后的重生和化疗带来的脱发,是治疗的反应,并不应该影响家人对待患者的态度,而更应该理解和接纳,一同对抗疾病。我们要相信,对于疾病的认识,对于患者的关心,就像哈利波特里面的“爱”一样,是可以对抗和战胜肿瘤。(本文仅供健康科普使用,不作为诊断、治疗的依据,请谨慎参阅,版权系作者所有,欢迎分享交流,未经授权请勿转载。)
 陈洁平 医师 中山大学肿瘤防治中心 妇科349人已读
陈洁平 医师 中山大学肿瘤防治中心 妇科349人已读 - 图文文章 卵巢癌的转移--“风林火山”之谋
卵巢癌是致死率最高的妇科恶性肿瘤之一,与其广泛的转移不无关系。卵巢作为女性身体深部游离的器官,一部分通过阴道与外界相通,一部分通向腹盆腔,与腹部盆腔的肠管、膀胱隔空相接,卵巢肿瘤发生转移时,可以通过周围的组织发生转移,包括邻近的输卵管、子宫、肠管和膀胱及腹膜组织,以及远处的肝脏、脾脏、淋巴结和胸膜等。发生转移的卵巢癌患者,预后较差,四期患者的生存率不足10%。 肿瘤的转移是疾病与机体斗争后的结果,是阶段性“占据上风”的状态。转移的卵巢肿瘤似乎颇懂孙子兵法的计谋--“故其疾如风,其徐如林,侵掠如火,不动如山,难知如阴,动如雷震”,费尽心机搞破坏,无所不用其极地转移。 风--如风般不着足迹,随着“淋巴脉管”转移,攻城拔寨。林--如森林在广袤无垠的“腹膜”大地上,徐徐播散种植、生长茂盛。火--若侵掠的火,与“热血”同行,在腹盆腔和全身到处兴风作浪。山--有如山石一样滚落、尘灰沉淀,日积月累,“蔓延”转移。卵巢肿瘤发生时,因其位于盆腔深部,非常隐匿难发现;及至进展时,如雷霆万钧,常常病重如危房。 若没有现代医学的干预,待肿瘤进一步发展、病情严重时,沉重的肿瘤犹如雷霆一般,给患者带来致死一击。 “知己知彼,百战不怠”,对于卵巢肿瘤的研究越多,对于这一肿瘤我们有了更多的理解和治疗应对。现在医学的发展,卵巢肿瘤的发生和治疗的进展越来越多,在有些人群,已经可以开始计划性地进行预防性的手术预防高致死性的卵巢癌;卵巢癌的手术治疗,从以前的单学科手术,到现在的多学科联合手术,手术的满意切除率在逐步提高;卵巢癌的药物治疗,从以前的少数的药物选择,到现在层出不穷的新药和新治疗策略。近一个世纪来,卵巢肿瘤的治疗取得了很大的进步,许多患者能通过手术和化疗治疗肿瘤,获得越来越长的生存。 本文仅供健康科普使用,不作为诊断、治疗的依据,请谨慎参阅和就医,版权系作者所有,未经授权请勿转载。
 陈洁平 医师 中山大学肿瘤防治中心 妇科134人已读
陈洁平 医师 中山大学肿瘤防治中心 妇科134人已读





