李亚非医生的科普号
- 医学科普 “死骨变活骨”—复合红骨髓的骨移植
红骨髓主要存在于扁平骨松质骨间的网眼中,能产生血细胞。研究显示,自体红骨髓复合植骨材料异位移植后,骨髓基质细胞受移植创伤刺激和局部环境因素影响,分化为成骨细胞并增殖,新骨形成快。临床应用自体植骨优于其它任何类型植骨,但在较大的骨缺损时,自体骨不能满足需求,而人工骨和异体骨没有成骨细胞,也就是说,它是“死骨”,需要依靠自体的成骨细胞进行新骨爬行替代,速度很缓慢,不利于愈合。自体红骨髓可以与多种植骨材料复合,如(1)异体骨或异种骨;(2)可降解多孔生物陶瓷等。红骨髓复合移植物可弥补自体植骨的不足。方法:做好内固定后,抽取髂骨红骨髓,与拟植入的骨移植材料(异体骨,人工骨)混合,迅速植入骨缺损区间,缝合肌肉软组织,覆盖红骨髓植骨材料。笔者做骨不连手术时,均采用复合红骨髓的骨移植,获得良好效果。
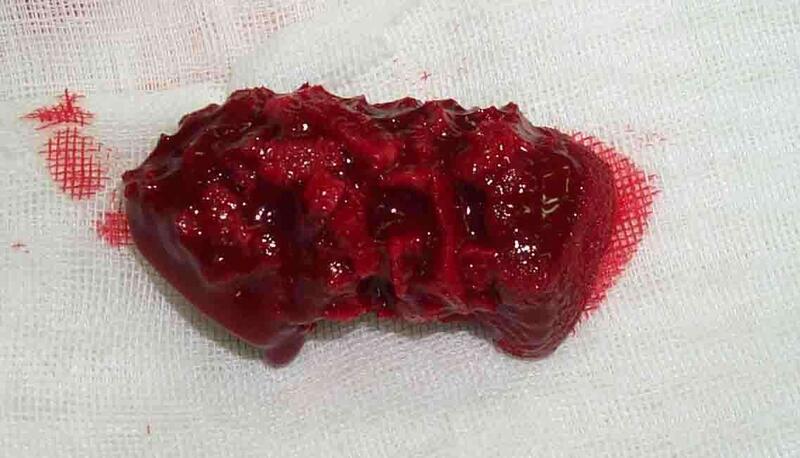 李亚非 主任医师 北京市门头沟区医院 骨科352人已读
李亚非 主任医师 北京市门头沟区医院 骨科352人已读 - 精选 典型的骨不连在X线片子上是什么样?
李亚非 许多朋友骨折后认为自己骨痂生长缓慢,忧心重重,给自己带上“骨不连”的帽子,花费大量金钱,到处求医询问。首先应当确认的是,自己到底是否属于骨不连?我的建议是,到当地正规的医院去就诊,让专业的骨科医生进行诊断,然后再说治疗的事情,这样的好处是既不延误诊断,又不花冤枉钱。 那么什么是骨不连呢? 骨不连是骨折后常见并发症,又称为骨折不愈合,是骨折端在某些条件影响下,愈合功能停止,逐渐发展可以形成假关节。X线照片显示骨折端存在间隙较大,骨折端硬化,萎缩疏松,髓腔封闭。 如何诊断骨不连呢? 按照国内教科书的定义,骨折后4个月没有临床愈合称为“延迟愈合”,8个月仍未愈合称为“骨不连”。 现在大家经常引用美国人的说法:“1986年,美国FDA将骨不连定义为“损伤和骨折骨折后至少9个月,并且没有进一步愈合倾向已有3个月”。但这个标准并不适用于不同部位的骨折。比如胫骨下1/3部骨折愈合需要较长的时间,至少在6个月之内不能认为是骨不连,特别是在局部伴有感染等并发症时。相反,股骨颈骨折有时在3个月时就可诊断骨不连。 时间不是绝对的,有些病例虽然时间符合,甚至发展到骨不连阶段的病例,只要断端是稳定的,但经过适当保守治疗可以愈合. 临床上主要通过X线检查并结合以上症状来确诊。典型的骨不连X线特征有: 1.骨折端有间隙。2.骨折端硬化,骨折面光滑清晰。3.骨髓腔封闭。4.骨质疏松。5.骨痂间无骨小梁形成。6.假关节。 我的一些典型的骨不连病例照片,您要引用,注明出处。
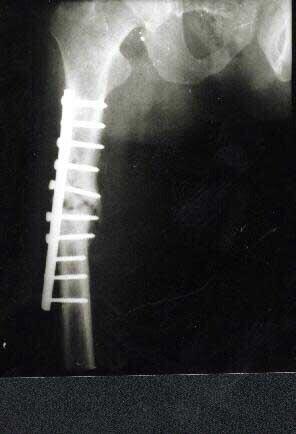 李亚非 主任医师 北京市门头沟区医院 骨科1276人已读
李亚非 主任医师 北京市门头沟区医院 骨科1276人已读 - 精选 “严丝合缝”?功能复位”?
有些人对骨折的治疗要求必须“严丝合缝”,否则可能会提出质疑。于是,不得不反复手法整复;有些骨折本来可以非手术治疗,最后也选择了手术;做手术本来可以功能复位即可,但“严丝合缝”要求下,医生要做足够长的切口,将碎骨头把放好,用钢板螺丝钉或髓内钉固定,有时还用钢丝捆绑骨折片。手术后的片子是一张“漂亮”的X线片,患者高兴,似乎皆大欢喜。然而,这样做可能带来不愿意看到的结果——“延迟愈合、骨不连”,原因:骨折愈合需要局部有良好血液循环,反复的整复会破坏局部血液循环;而“解剖复位”手术,需要剥离骨膜,对血液循环破坏更严重,最后可能会导致延迟愈合或骨不连。如果骨折发生在关节内部,则要求对骨折进行“解剖复位”;如果发生在四肢的骨干部位,则骨折达到“功能复位”也是可以的,医生应该对患者反复沟通好。
李亚非 主任医师 北京市门头沟区医院 骨科307人已读 - 精选 双侧股骨头坏死,一侧全髋关节置换,一侧自体腓骨移植
患者左侧股骨头已经塌陷变形,为更大程度重建髋关节功能,左侧行全髋关节置换术。 右侧股骨头坏死,但形态良好,没有塌陷,有“保头”可能。 患者强烈要求右侧股骨头保头。遂行髓芯减压自体腓骨植骨术,手术目的在清除坏死骨组织,降低骨内压,使外周阻力减少,改善和增加血流量,打破骨内缺血的“恶性循环”链。自体腓骨成骨能力强,股骨头及股骨颈内植入自体腓骨,提供支撑,为股骨头的“复活”创造条件,作者已经有很多成功案例。
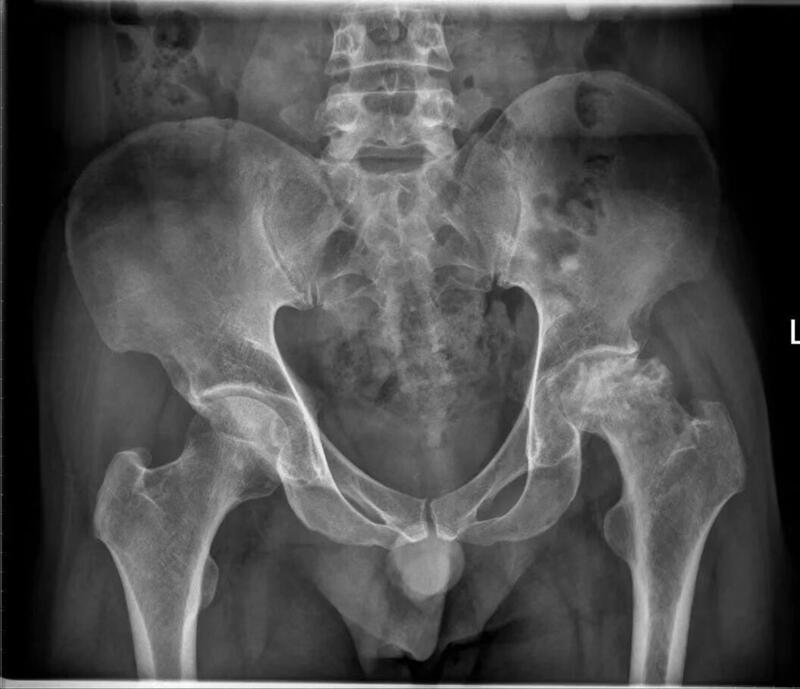 李亚非 主任医师 北京市门头沟区医院 骨科305人已读
李亚非 主任医师 北京市门头沟区医院 骨科305人已读 - 精选 全髋关节置换术治疗晚期先天性髋关节脱位
李亚非 成人先天性髋关节脱位晚期采用全髋关节置换术是治疗的一种有效方法,但在手术中会遇到诸如真臼浅小、肢体短缩、股骨上段畸形、软组织挛缩等问题,这些问题如处理不当会出现很多严重的后果,并最终导致手术的失败。 术前准备 全髋关节类型:由于患者一般年轻,所以用生物固定型,做好植骨准备. 术前常规行骨盆、股骨上段X线片及髋关节CT检查确定造臼部位和臼壁厚度,并根据髋关节假体模板确定股骨矩保留长度及骨髓腔尺寸. 手术方法 髋关节外侧入路,或其他入路。术中广泛松解髋关节周围软组织、切断髂腰股内收肌及部份股直肌、粗隆部截骨短缩等方式来解决股骨头高位的难题。 先天髋脱位,骨关节炎,疼痛严重. 采用切除的股骨头做植骨材料。 髋臼假体应安置在真臼内.若新臼包容不足70%,在骨质厚度允许的情况下应该继续加深研磨,但防止磨穿髂骨内板。可以采用切除的股骨头做植骨。 用螺丝钉把采用切除的股骨头做植骨固定在髋臼上缘,髋臼锉磨造成型,这样髋臼覆盖面积就变大了。 髋关节假体的选择 为保证在切除最小骨质的前提下使人工髋臼得到最大程度的骨床支撑,通常选用小型髋臼,股骨髓腔细,对照Ct片子选择细直柄型小号假体。 固定好骨块后用髋臼锉磨造加深髋臼 安装生物髋臼 安装好的髋臼和金属人工股骨头 图 手术后的照片
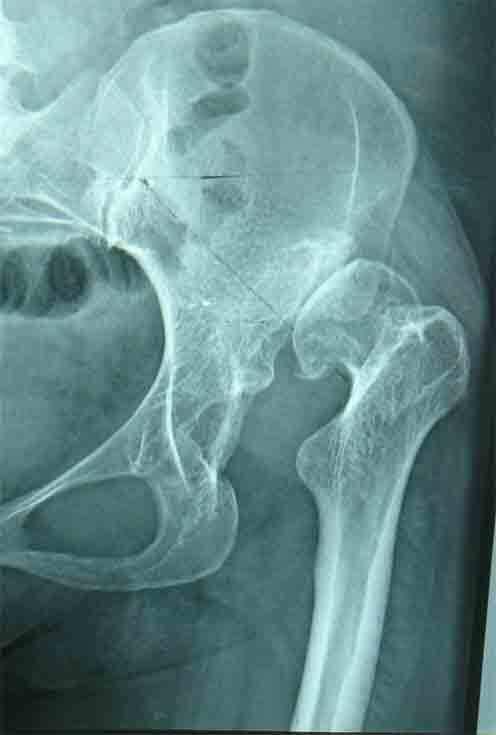 李亚非 主任医师 北京市门头沟区医院 骨科319人已读
李亚非 主任医师 北京市门头沟区医院 骨科319人已读 - 精选 骨不连断端硬化骨去除多少?
按照文献经典要求,去除断端硬化骨需要看到骨断端有血液渗出,但是实际上,长骨骨不连手术大多在止血带下进行,有时看不到骨断端渗血,此外,骨断端去除较多,势必加大骨缺损,增加修复困难。作者经验是断端每侧去除硬化骨3~5毫米即可,关键是内固定要牢靠。取自体髂骨移植,植骨覆盖断端,并且有足够的骨量,植骨要围绕断端,并填平骨缺损,不使髓针外露。植骨块过大,对新骨形成也有不利影响,一般骨颗粒直径不宜超过3mm。
李亚非 主任医师 北京市门头沟区医院 骨科423人已读 - 精选 孰先孰后?贴骨瘢痕与胫骨骨不连
严重的小腿软组织毁损伤经过反复的清创治疗后,最终瘢痕愈合,因胫骨前内侧缺乏软组织的覆盖而形成不同程度的贴骨瘢痕,此时有胫骨骨不连时,患者往往催促医生做接骨手术。胫骨贴骨瘢痕的处理和植骨内固定手术时机:开放性创伤胫骨骨折后易形成胫前皮肤贴骨瘢痕。涉及贴骨瘢痕的切开复位内固定植骨手术容易引起皮肤坏死,内固定外露,有手术失败危险。作者采用腓肠肌内侧头或筋膜皮瓣移位先修复胫前贴骨瘢痕,至少6个月后再做内固定术。至于此种情况下如何做内固定手术,如切口,内固定方法,预防感染,植骨,切口血运改善等等,及其注意事项,又是另外的题目。
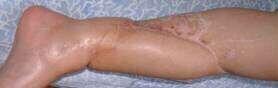 李亚非 主任医师 北京市门头沟区医院 骨科338人已读
李亚非 主任医师 北京市门头沟区医院 骨科338人已读 - 精选 髓内钉术后骨折愈合障碍怎么办:改动力?换粗钉?附加钢板?
1.改动力。股骨干骨折髓内钉内固定后,发生骨折愈合障碍时,改动力是首先考虑的方法,而且早期动力化比晚期动力化效果好。但是,对不稳定/萎缩型延迟愈合以及合并较大骨缺损的病例应慎用动力化。2.更换髓内钉。也是治疗长骨干骨折髓内钉固定后愈合障碍的方法。但是如果伴有骨质缺损或髓腔较大,即使大直径髓内钉也不能与骨质紧密结合的病例,不适合更换髓内钉。3.保留髓内钉+附加钢板+自体骨移植。保留髓内钉+附加钢板,可以获得断端的稳定,包括纵轴和旋转稳定性。指征包括:非峡部的骨干骨折愈合障碍;伴有骨质缺损或髓腔增大的骨折愈合障碍;预期更换髓内钉会失败的病例。4.钢板选择。可以采用动力加压窄钢板以及有限接触动力加压窄钢板,需要固定双侧四层皮质,采用全螺纹钉子,螺钉固定要符合内固定原则。也有用重建板或锁定钢板,螺钉贯穿单侧皮质作为附加外侧钢板。
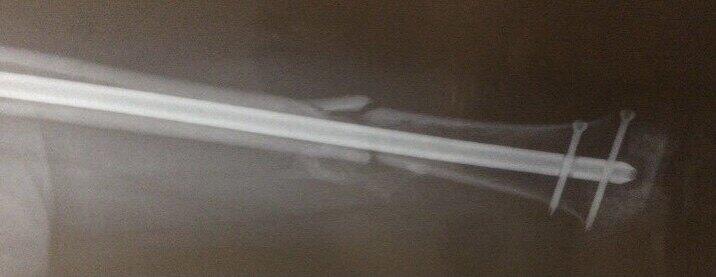 李亚非 主任医师 北京市门头沟区医院 骨科499人已读
李亚非 主任医师 北京市门头沟区医院 骨科499人已读 - 精选 肱骨骨不连与内固定
肱骨骨折在以前(二十年前了吧)多采用悬垂石膏外固定,基本都能愈合,现在采用这种疗法很少见了,现在很多都采用内固定,但是肱骨骨不连却越来越多见了 ???。 原因是什么?肱骨骨折用悬垂外固定,可以利用石膏的重力作用,将骨折断端逐渐牵拉复位,同时,由于没有破坏骨折端血液循环系统,有足够的血液供应组织修复,骨痂可以较快生长,达到愈合,有时这样的愈合虽然X照片不太好看,但是并不影响功能,而且不遗留手术疤痕。 现在越来越多的采用开放复位钢板内固定治疗,优点是解剖复位,不用外固定,X线片非常好看,缺点是手术要剥离骨膜破坏血液循环,结果就是愈合延迟或骨不连。钢板慎重考虑,无论是常规的钢板还是锁定的、“微创”钢板。 当然,闭合复位髓内钉内固定手术是不破坏血液循环系统的,建议可以采用。但是远近端锁定要牢固,否则会发生断端不稳定,愈合障碍。 您是要骨折愈合呢还是要一张漂亮的X照片?
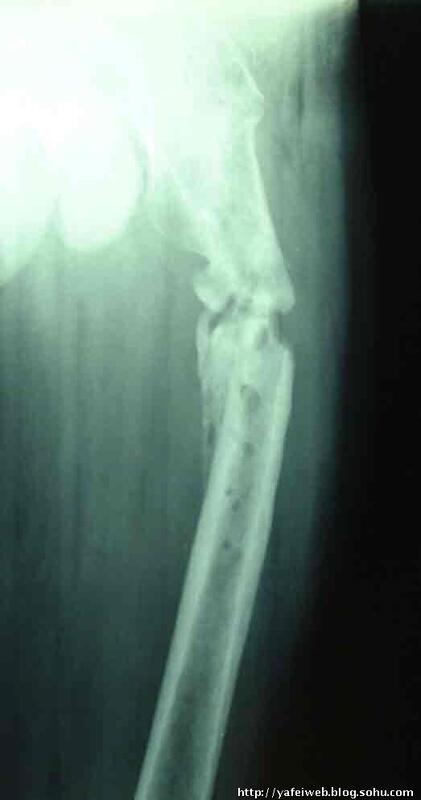
李亚非 主任医师 北京市门头沟区医院 骨科332人已读 - 精选 感染性骨不连的治疗
感染性骨不连、慢性骨髓炎的治疗 李亚非 感染性骨不连一般是指由于伤口感染,导致深部感染如骨髓炎,造成骨缺损骨不连.这种骨不连再次手术容易导致细菌感染复燃,治疗失败. 感染型骨不连临床治疗困难很大,其困难主要在于:1.多数有明显的骨缺损,2.局部血液循环状态不好,3.感染容易复发. 皮质骨内细菌可以潜伏数年,再次手术可被激活 ,造成手术失败,内固定必须取出,骨缺损程度进一步加重. 手术前有一些方法可以用来鉴别骨内细菌是否有潜伏,激发实验可以用来鉴别再次手术是否被激活,但是可靠性存在疑问.骨扫描不能鉴别非感染性骨不连和亚临床型骨髓炎 重建手术必须在所有感染症状全部消失后6个月才能进行,但无绝对安全时限 常规治疗:将流脓的感染性骨不连转变为几个月不排脓的非感染性骨不连,可持续一年至几年 伤口的处理:碟形手术、避免内固定,石膏管形加骨圆针、抗菌素、外固定架 开放换药或持续冲洗 皮瓣与植皮 骨水泥---耐热抗生素(庆大、妥布、万古)珠链的应用。 控制感染后植骨,但无绝对安全时限。 原则是分期治疗,一期踏踏实实治疗骨髓炎,彻底治愈后.二期再治疗骨缺损骨不连.不要指望一次手术治愈骨髓炎和骨缺损骨不连. 患者2年前因车祸导致股骨粗隆下开放粉碎骨折,当时清创后行DHS钉板固定,手术成功复位满意. 术后6个月左右伤口破溃流脓,考虑感染,经常规处理不能愈合,将钢板去除,旷置断端. 很快伤口愈合,经过大约8个月观察伤口无红肿,血沉CRP正常,随在当地医院进行重建钉内固定,取髂骨植骨术. 术后10天伤口感染,破溃,至今未愈,手术伤口有脓液.体温37.5. 培养出大肠艾西菌,耐药. X线片显示左股骨粗隆下骨折术后,重建钉内固定,骨折不愈合,形成骨缺损,断端硬化,有死骨. 主要问题分析: 1.两次内固定手术均感染。 2.伤口内有死骨 3.骨折不愈合,形成骨缺损,断端硬化。 诊断:左股骨粗隆下骨折术后,骨折不愈合,慢性骨髓炎 治疗措施: 1.首先治疗骨髓炎。去除内固定和死骨,彻底治愈骨髓炎。 2.采用外固定架临时固定,维持断端位置和长度. 3.植入抗生素链.从病灶中取出的脓液或分泌物进行培养,采用敏感抗生素 笔者的经验是自制万古霉素链珠。万古霉素可以杀灭许多耐药菌.在20克骨水泥粉剂中可以加入2.0克万古霉素,充分搅拌后加入液体单体,进入面团期后制成黄豆大小颗粒,用双股细钢丝穿入制备成链珠,待固化即可植入病灶区骨髓腔. 我们采用这个方法已经成功治愈许多骨折不愈合,慢性骨髓炎病例. 4.2期再做骨不连的植骨修复手术.要做必要的检查和激发感染试验,确认手术不会造成感染复发再手术。
 李亚非 主任医师 北京市门头沟区医院 骨科303人已读
李亚非 主任医师 北京市门头沟区医院 骨科303人已读





