何晓静医生的科普号
- 案例 视网膜激光
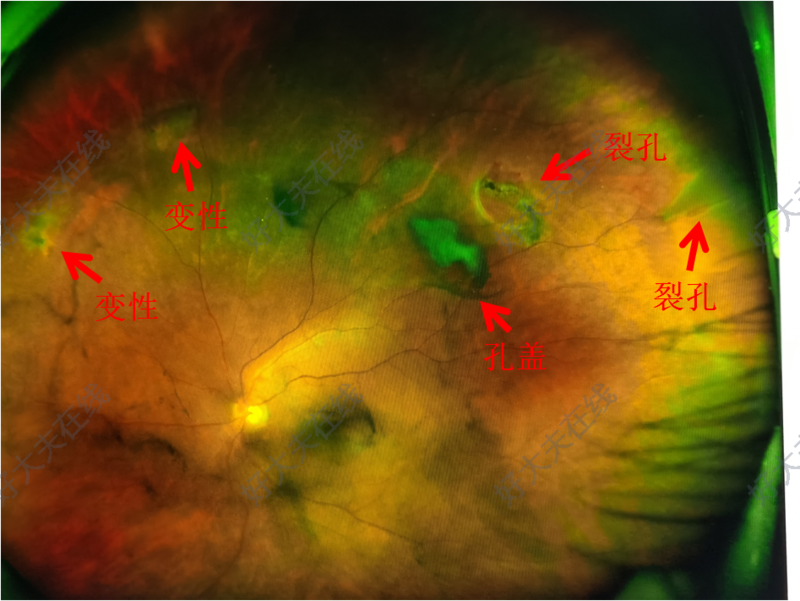
治疗前11月12日左眼黑影飘2天,发现玻璃体血性浑浊,颞上方周边视网膜两个大裂孔,其中一个孔盖撕脱游离,鼻上方变性区,视网膜激光治疗治疗后治疗后7天复查时发现变性区发展成马蹄形裂孔,再次激光治疗,24日复查玻璃体浑浊吸收,孔周激光斑形成良好,无脱离
 何晓静 主任医师 徐汇区中心医院 眼科161人已读
何晓静 主任医师 徐汇区中心医院 眼科161人已读 - 引用 【转载】医术精准,80岁老人衷心地感谢
按照医生的指导热敷一天后有明显的好转,免去了去医院的麻烦,指导精准无误,衷心的感谢
何晓静 主任医师 徐汇区中心医院 眼科18人已读 - 医学科普 关于白内障的问与答
大家都知道,白内障是眼科最常见的眼病之一,很多人通过手术重新获得了良好的视力,那么1、 什么是白内障?白内障是晶状体浑浊导致的致盲性眼病,如果把眼睛比作照相机,晶状体就相当于照相机的镜头,无论什么原因,一旦晶状体发生变性浑浊,变得不透明,就遮挡光线进入眼内无法看清物体,而且这种变化是不可逆的。2、 白内障的发病原因是什么?老年性、代谢性、外伤性、并发性、遗传性、药物性、先天性发育等众多原因都可使晶状体蛋白变性,造成浑浊。其中老年性白内障是人体老化的现象之一,最常见,随着年龄增加晶体混浊加重。50- 60岁老年性白内障患病率为60% - 70%,70岁以上的达80%,80岁以上的老年人几乎达100%。3、 白内障常见的症状是什么?老年性白内障多双眼发病,不疼不痒、不红不肿,只是视物模糊,而且渐进性加重。4、 白内障药物可以治好吗?目前所有治疗白内障的药物,效果都不理想,手术才是根本解决的方法。5、 白内障手术何时做比较好?过去,白内障采用的是大切口手术,将晶状体完整拿出,所以越晚做晶状体越硬,越好完整取出。但是现在普遍采用的白内障超声乳化+人工晶体植入术,手术切口只有1.8-2.8mm,术后散光小,恢复快,视觉质量高。手术是利用超声乳化仪把浑浊的晶状体粉碎了吸出来,做得太晚,晶状体太硬,粉碎困难,出现并发症的可能性越大,再者,过熟期白内障可能继发青光眼发作,将严重影响术后的视力恢复;所以,老百姓说等熟透了什么都看不到的时候再做手术的说法是错误的。虽然白内障手术技术非常成熟,但毕竟是手术,有风险,手术目的是提高视力,在视力对生活没有造成严重影响时,没有必要那么早做,人工晶体毕竟不能和自己原有的晶体比;所以越早做越好的说法也不对。何时做手术需要患者与医生共同来决定,患者感觉视物模糊已经影响到工作和生活,医生检查发现白内障的严重程度符合手术适应症时,就可以做手术。6、 白内障是小手术吗?手术时间长吗?白内障超声乳化手术时间因医生的熟练程度和白内障的严重程度有所差别,一般手术操作约5-10分钟,如果加上消毒准备时间,就会稍长一些。所以患者、家属都认为白内障是小手术,实际不然,白内障超乳术在眼科属于高难度手术,因为结构精细超微,并发症严重,所以患者和家属也要重视术前准备工作。7、 人工晶体可以使用多久?先天性白内障2-3岁的孩子植入人工晶体都可以使用一辈子。所以没有特殊情况人工晶体是终身使用。8、 糖尿病血糖控制在多少可以做白内障手术? 高血糖容易引起眼内感染、切口延迟愈合,所以手术前沿控制血糖,后者有两层意思,一是近期血糖较为稳定,而非手术当天正常即可;二是空腹血糖控制在8.2mmol/L以下,当然略高一点点也是可以的。9、 双眼白内障能一起做手术吗? 任何内眼手术都是不允许双眼一起手术的,目的是避免术后双眼同时感染导致视力丧失的严重情况发生,所以,一般都是分次做,最短也是隔日。10、 手术前后抗凝药物可以使用吗?白内障手术切口很小,一般1.8-2.8mm,而且多是透明角膜切口,手术当中几乎无出血,所以阿司匹林可以不用停,但强抗凝药例如华法林等需内科和眼科医师共同商量决定是否需要停药一段时间。11、 白内障术后效果如何?首先,当然取决于医师是否顺利完成手术,除此之外,还有另一个主要因素,那就是眼睛除了白内障是否还合并有其他的眼病,如青光眼、眼底病或视神经疾病等,如合并有别的眼病,术后视力可能提高有限,甚至不能提高。12、 白内障手术后需要休息多久? 现在白内障超声乳化手术创伤很小,术后一般不需要特殊的休息,一般的生活起居没有问题,只是因为切口问题,只要按时点眼药、避免进脏水即可。13、 白内障手术后会复发吗?白内障本身不会复发,但是有一种特殊情况,晶体后囊膜的细胞增殖增厚,会导致后发障的发生,一般越年轻越易发生,不过不用紧张,只需要门诊通过激光就可容易得解决。14、白内障怎么进行预防? 在生活中保持心情舒畅,起居规律,劳逸结合,强身健体,提高抗病能力。在饮食上应吃足量蛋白,多吃蔬菜、水果和豆制品以及富含维生素C、B、E的食物。在生活环境中要尽可能避开紫外线、红外线和有害光线的照射,做好眼睛的保护工作。
何晓静 主任医师 徐汇区中心医院 眼科599人已读 - 医学科普 视力隐形杀手------糖尿病性视网膜病变(DR)的防治
糖尿病会引起全身小血管和微血管病变,其中DR就是糖尿病性微血管病变中最重要的表现,也是糖尿病的严重并发症之一,严重影响患者的视力,最终导致失明。1、糖尿病患者都会出现糖尿病性视网膜病变吗?DR的患病主要与糖尿病病程和控制程度有关,在美国预糖尿病患病10年后60%的患者出现DR,15年后高达80%,预计到2030年全世界有3亿DR患者。我国统计糖尿病患者病程在5年以下的,DR的发生率38-39%,5-10年病程的DR发生率50-56.7%,10年以上发生率则增高至69-90%,且初诊的糖尿病患者DR 的发生率就高达12.4%。 虽然这些数据非常恐怖,但并不是所有的糖尿病患者都会的患DR,如果血糖控制得很好,DR等并发症是可以预防的。2、糖尿病性视网膜病变都有哪些临床表现呢?最常见的症状就是视力减退,当玻璃体积血时,甚至会出现视力丧失。3、糖尿病患者还会出现哪些眼部并发症呢?代谢性白内障、眼神经麻痹(动眼神经)、糖尿病性视神经病变(视乳头水肿、缺血性视神经病变)、牵拉性视网膜脱离、新生血管性青光眼等。 4、糖尿病性视网膜病变的患者该如何治疗?DR的根本治疗是治疗糖尿病,眼科治疗则是尽可能长期保存患者的有用视力。首先控制血糖、血压、血脂,检测肾功能;早期进行视网膜激光治疗:大量的实验研究和临床对照研究证实,视网膜激光光凝被公认为是最安全、最有效的措施,早期激光治疗可以降低持续黄斑水肿的发生率,减少视力丧失的危险。具体激光治疗的范围是根据病变的范围和程度决定的,可以选择局灶、或是全视网膜光凝。激光治疗后微血管瘤会在2周内萎缩,新生血管由于部位、发展程度及治疗方法不同,经6周至数月也会逐渐萎缩,但是严重的增殖期患者激光治疗效果很差。抗VEGF药物玻璃体腔内注射:当出现严重的黄斑水肿、视乳头上新生血管丛等情况时,激光治疗不仅无法产生有效光斑,起不到治疗作用,反而会出现视神经及视神经纤维的损伤,抗VEGF药物玻璃体腔内注射可以控制病情。 玻璃体切割手术:增殖性DR,可发生严重的玻璃体出血、牵拉性视网膜脱离等,应行玻璃体切割手术,但手术效果取决于增殖的范围、程度等,通常预后不佳。
何晓静 主任医师 徐汇区中心医院 眼科570人已读





