肖栋医生的科普号
- 精选 降压药可以停吗?
患者一旦被确诊为高血压,需要降压治疗。需要知道高血压是一种终生性疾病,因此服用药物也是终生性的,必须天天吃药!同时监测血压变化,根据血压情况在心血管专科医师指导下调整降压药物。当然也有部分人可能因为发生了心梗或者心肌炎导致心功能下降了,血压降低到很低或者正常范围,这时候可以减量或者停用降压药物,但是也得专科医师来评估。
 肖栋 主治医师 厦门大学附属心血管病医院 心内科554人已读
肖栋 主治医师 厦门大学附属心血管病医院 心内科554人已读 - 精选 欧洲关于FFR的最新研究
RIPCORD2研究结果给我们带来的启示是,FFR并不是全面取代影像学评估的技术,它应该有更严格更规范的适应证。未来的研究需要针对这种应用适应证有所侧重,让一项有前景的技术在临床效果、安全性以及经济性上都有不错的表现,让好钢用在刀刃上!
肖栋 主治医师 厦门大学附属心血管病医院 心内科470人已读 - 精选 冠心病有哪些症状?
冠心病的常见症状是胸痛、胸闷、心悸、呼吸困难,少见症状比如上腹痛,牙痛,胳膊痛,后背痛,腹胀,手脚发麻,喉咙发紧,脖子发紧等等,有了上述症状,如果合并高血压,糖尿病,吸烟,高血脂,高尿酸,需要警惕冠心病可能。
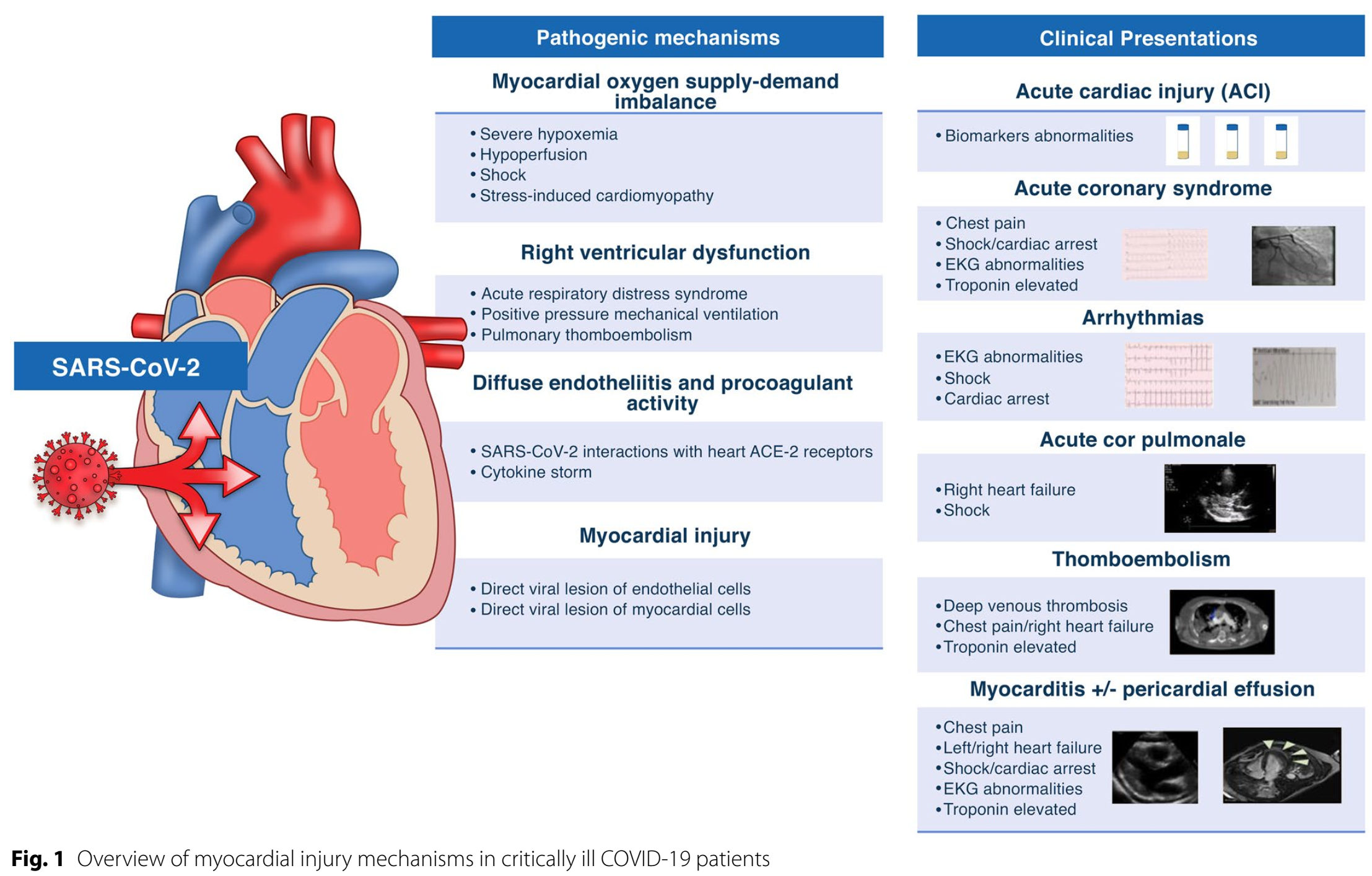
肖栋 主治医师 厦门大学附属心血管病医院 心内科648人已读 - 学术前沿 对于重症新冠病毒感染患者, PCSK9抑制剂可降低死亡或气管插管的风险,可能是通过抗炎发挥作用。
PCSK9抑制剂是一类新型降脂药物,能够结合PCSK9并抑制循环型PCSK9与低密度脂蛋白受体(LDLR)的结合,促进胆固醇降解而降低血脂。PCSK9抑制剂代表药物有依洛尤单抗(Evolocumab)、阿利西尤单抗(Alirocumab)。近年来的研究表明,该类药物的降脂效果远超他汀,因此备受各大指南和共识的推崇,其在临床中的应用日益增加。近日,JACC发表的一项双盲、安慰剂对照、多中心初步研究发现,对于重症新冠病毒感染患者,PCSK9抑制剂可降低死亡或气管插管的风险,可能是通过抗炎发挥作用。在该研究中,PCSK9抑制剂可显著降低重症新冠病毒感染患者的白介素-6水平。而且,与安慰剂相比,炎症较严重的患者接受PCSK9抑制剂后,有更好的生存率,说明炎症强度可能推动治疗获益。该研究纳入60例因重症新冠病毒感染住院患者(均有磨玻璃影肺炎、动脉血氧分压与吸入氧浓度之比≤300mmHg),以1:1的比例随机分为两组,其中一组给予140mg依洛尤单抗单次皮下注射(PCSK9抑制剂组),另一组注射安慰剂(安慰剂组)。30天时,PCSK9抑制剂组中死亡或需气管插管的比例明显低于安慰剂组(23.3%vs53.3%)。PCSK9抑制剂组的血清白介素-6水平下降幅度明显大于安慰剂组(–56%vs–21%)。在基线白介素-6高于中位数的患者中,PCSK9抑制剂组患者的死亡率较安慰剂组降低了37.5%。来源:PCSK9InhibitionDuringtheInflammatoryStageofSARS-CoV-2Infection.JAmCollCardiol,2023,81(3):224-234.转载:请标明“中国循环杂志”
肖栋 主治医师 厦门大学附属心血管病医院 心内科98人已读 - 医学科普 “阳过”后仍出现各种不适症状,那什么叫“长新冠”(长期COVID)呢?
随着“阳过”后许多核酸或抗原转阴的患者仍出现各种不适症状,“长新冠”(长期COVID)已成为公众所关注的热点话题。2022年10月,柳叶刀委员会重磅发表了《关于COVID-19大流行的未来经验教训》,文中强调了有关长期COVID-19感染的新概念,并提出了长期COVID、慢性COVID综合征、冠状病毒感染后的急性后遗症等命名;其中,长期COVID是科学文献中最被认可的命名。1如何定义长期COVID世界卫生组织将长期COVID定义为:新冠肺炎感染后3个月内出现新发症状或持续症状,症状持续至少2个月,且没有其他疾病的临床综合征。2长期COVID有哪些症状长期COVID常见的症状包括疲劳、咳嗽、胸闷、胸痛、呼吸短促、喉痛、味觉和嗅觉异常、心悸、肌痛、关节痛、麻木或刺痛、皮疹、脱发、腹泻、泌尿系统问题、头痛、认知改变、记忆力和注意力改变、认知迟钝、失眠、平衡和步态受损,以及焦虑、创伤后应激障碍和抑郁症状等心理健康问题。需要关注的是,这些症状可以是持续性的,也可以是复发性的,长期COVID患者往往伴随着生活质量受损,他们在教育和就业等方面面临许多问题。3准确诊断长期COVID仍存挑战长期COVID的准确报告很复杂。流行病学数据的差异可能是由于基础人群、诊断准确性、报告系统和医疗保健系统能力的差异所造成。因此,在诊断长期COVID时存在一些挑战,包括随访时间长短、自我报告的准确性、检查的症状、依赖于父母对儿童症状的描述、一些患者的PCR反应阴性(假阴性结果)、没有血清转换的患者缺乏抗体,以及在症状和感染之间难以建立直接的联系。世界范围内多个研究报告了长期COVID发病率和广泛的症状,其中,高达35%的门诊患者和高达87%的新冠肺炎住院患者均有持续的症状;而糖尿病、高血压和心血管疾病等潜在慢性疾病也可能在患者感染新冠肺炎后恶化,需要更密切地监测。4长期COVID的危险人群长期COVID的风险因素包括年龄较大、女性、在感染急性期有五种以上症状、包括自身抗体存在在内的共病,以及既往的精神障碍等。而接种新冠肺炎疫苗可降低感染后患长期COVID的概率,一些在接种前感染新冠肺炎并患有长期COVID的患者,在接种疫苗后症状有所改善。联合国妇女署2020年报告,新冠大流行初期几个月中,在西班牙、意大利和美国感染的卫生保健工作者中,约70%的长期COVID患者为女性。研究表明,慢性冠状病毒感染可能与器官损伤、病毒在体内持续存在、病毒后综合征、慢性炎症或免疫反应的持续(自身抗体生成)、危重护理后综合征、与共病相关的并发症、新冠肺炎相关炎症导致的爱泼斯坦-巴尔病毒重新激活,以及药物的不良反应等因素有关。5长期COVID是全球性重大公共卫生和社会经济问题报告中指出,长期COVID具有重大的生理、心理、社会和经济影响,而长期COVID本身可能是一种新的流行病;由于新冠肺炎很可能发展为地方病(Endemic),届时将引发大量长期保健和社会护理的需求,这可能使国家系统及学校和工作环境不堪重负。尽管以卫生保健系统的现有知识和能力,很难记录长期COVID的确切流行病学数据,但除了国际科学合作外,还需要持续的研究和定期监测,以便在制定与残疾、教育、财政有关的治疗、康复时,向保健系统、社会保健系统和政府提供信息。
 肖栋 主治医师 厦门大学附属心血管病医院 心内科134人已读
肖栋 主治医师 厦门大学附属心血管病医院 心内科134人已读 - 医学科普 年轻人感染新冠后需要警惕急性心肌炎
年轻人感染新冠后一般经过一周时间绝大多数能自愈,不会留下后遗症或并发症。但是感染新冠后很多年轻人会出现胸部不适,包括:胸痛,胸闷,气促,心悸,乏力或者描述不清的心前区不适等,可能大多数人不会有问题,但是少数人可能真的有问题,不能掉以轻心,尤其需要警惕病毒引起的心肌损伤,如急性心肌炎,这时候当然最好的办法就是去医院找医生做进一步检查,做下心肌酶,肌钙蛋白,心电图,必要时做下心脏彩超来排查。这种病也是可大可小,轻症者可以自愈,只需要观察;严重者需要住院接收治疗,甚至可能危及生命。
 肖栋 主治医师 厦门大学附属心血管病医院 心内科379人已读
肖栋 主治医师 厦门大学附属心血管病医院 心内科379人已读 - 医学科普 阳康后复阳怎么判定?还需要打疫苗吗?
目前有康复后核酸再次阳性的报道。病毒RNA排出的持续时间可能因年龄和疾病严重程度而不同。对于免疫功能正常,临床情况好转,核酸一度转阴的患者,再次检出病毒RNA不一定表明存在活动性感染。一般将距初次感染90天以后再次被检测到的新冠病毒核酸阳性称为“再次感染”,即患者完全康复后再次被感染。已有研究表明,毒株变异虽然可能引起免疫逃逸,但初次感染仍可在4-6个月内提供相当大的保护力,相比于初次感染,再次感染人群出现住院、重症或死亡的比例显著下降。核酸阳性为再感染的特征包括:新发症状符合新冠,与前次感染间隔较长,病毒RNA水平高(如Ct值<33)。 一般认为感染后3个月内可以不接种下一次疫苗。
肖栋 主治医师 厦门大学附属心血管病医院 心内科245人已读 - 医学科普 感染新冠后绝大部分人会出现发热,发烧后如何处理呢?
一般若无发热相关症状出现时可先观察。如果体温高于38.5℃,且患者有不适症状,建议服用布洛芬或者对乙酰氨基酚退热,但是用药需遵医嘱,避免过量服药,以免导致药物副作用产生。若体温低于38.5℃,可先物理降温,如温水擦身体或者毛巾湿敷,多喝水,退热贴贴敷或者洗温水澡,从而达到比较好的降温功效。若上述措施后患者体温仍未下降,或者患者仍明显不适,可直接考虑服用布洛芬或者对乙酰氨基酚退热。
 肖栋 主治医师 厦门大学附属心血管病医院 心内科86人已读
肖栋 主治医师 厦门大学附属心血管病医院 心内科86人已读 - 医学科普 右侧胸痛的原因
1.胸膜性胸痛:由于炎症、肿瘤、气胸对壁层胸膜牵拉,对肋间神经、膈神经的刺激所引起。常见疾病由胸膜炎、胸膜结核、脓胸、气胸、肺脓肿溃破、肺癌侵犯壁层胸膜、胸膜间皮瘤等导致。2.胸壁痛:因外伤、炎症导致神经、肌肉、骨膜的病理改变所致。多见于肋骨骨折或骨折畸形愈合、肋软骨炎及带状疱疹等。3.食管源性胸痛:食管与心脏感觉神经纤维是一致的,故食管黏膜的刺激会产生心绞痛样胸痛。引起疼痛的疾病常见为:反流性食管炎、食管裂孔疝、食管憩室、食管溃疡、胆心综合征等。4.心脏神经官能症,心脏神经官能症是植物神经平衡失调所致。
 肖栋 主治医师 厦门大学附属心血管病医院 心内科暂无购买
肖栋 主治医师 厦门大学附属心血管病医院 心内科暂无购买 - 医学科普 低血压该怎么办呢?该怎么治疗呢?
低血压一般是指人的血压低于90/60mmHg。根据病因可分为病理性低血压和生理性低血压。? 1.病理性低血压:一般指低血压是其他某种疾病引起的低血压。如先天性心脏病、缺血性心肌病、扩张型心肌病、心动过缓、传导阻滞、急性心肌梗死、外伤大出血、严重创伤、严重感染、甲减、营养不良、恶病质、体位性低血压、孕期低血压、脱水、餐后低血压等疾病均可能。 2.生理性低血压:指部分正常人的血压已达到低血压标准,但无任何不适症状,无器官功能障碍,不影响自身健康,多见于于体质瘦弱的老年人及中青年女性。 治疗: 1.病因治疗:若考虑继发性低血压建议就诊医院进一步筛查低血压病因,针对病因进行相应处理,生理性低血压无需特殊处理; 2.建议低血压人群加强锻炼,提高身体素质,改善血管的调节功能,从而加速血液循环,减少直立性低血压的发作,生活要有规律,防止过度疲劳,因为极度疲劳会使血压降得更低; 3.饮食方面:低血压人群可适量喝咖啡、饮浓茶,因咖啡因能兴奋心血管系统,提高血压。此外可吃稍咸的东西以增加饮水,较多的水分进入血液可增加血容量;不宜吃得过饱,过饱会使血液更多流向胃肠,加重餐后低血压。
 肖栋 主治医师 厦门大学附属心血管病医院 心内科2364人已读
肖栋 主治医师 厦门大学附属心血管病医院 心内科2364人已读





