陈徐波医生的科普号
- 精选 心衰是怎么引起的
 陈徐波 医师 金华市中心医院 心血管内科2451人已观看
陈徐波 医师 金华市中心医院 心血管内科2451人已观看 - 精选 心脏彩超能检查出冠心病吗
 陈徐波 医师 金华市中心医院 心血管内科4964人已观看
陈徐波 医师 金华市中心医院 心血管内科4964人已观看 - 医学科普 孩子检查出来房间隔缺损怎么办?
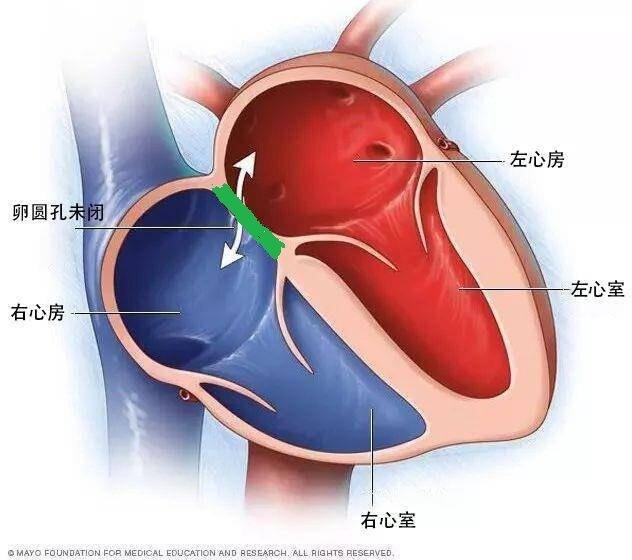
房间隔缺损(ASD)是指在胚胎的发育过程中,房间隔的发生、吸收和融合出现异常,导致左右心房之间残留没有闭合的缺损。 如上图,我们知道心脏是由四个腔组成:左右心房、左右心室。两心房及两心室之间是没有沟通的,心房和心室之间是有通道相连的。途中绿色的部位就叫房间隔,顾名思义,如果那个东西“破个洞”就叫做房间隔缺损。 房间隔缺损在所有先天性心脏病约10%,其中女性多见,我们根据其发生的特点将其分为两种类型:原发孔型(I型)和继发孔型(II型),当然继发孔型还包括:中央型(卵圆窝型)、上腔静脉型(高位缺损、静脉窦型)、下腔静脉型(低位缺损)。此外还有一些特殊情况,如卵圆孔未闭合、三心腔畸形(房间隔完全缺失使得两个心房就合并成一个了)等。这其中继发孔型最常见,约占60-70%左右,其次为原发孔型。 因为本病的症状会随缺损面积的大小而表现的轻重不一,有些轻型的患者甚至都无症状,及时有症状,一般也出现在成年后,再加上儿童对症状的表述不清,多数都需要检查发现。 对本疾病最重要的检查就是——心脏超声,它可以交清晰的显示出房间隔缺损的位置、大小等等,且方便无创、价格便宜。有些人会问:是否还有其他更好的检查?当然有。比常规超声更加准确的是经食道超声,我们一般做的心超是经过胸壁检查的,但是有些病人由于各种原因可能观察不清楚(病变复杂、病变小或需要手术等),聪明的人类就想到把我们的超声探头放到离心脏更加近的地方检查—食管内,这样就可以清晰的显示房间隔缺损以及其周边的组织,尤其对需要行介入手术的病人,食道心脏超声的术前评估是必不可少的。但是,因为要将超声的探头插入食管中(就和做胃镜类似),所以会有相当大的不适感。当然,还有比这个更进一步的检查,那就是心导管检查和选择性的心血管造影,但这个检查一般都会是在介入手术之前检查(一般都是需要手术的病人做,在做手术之前进一步明确)。 那么如果家中小孩发现有房间隔缺损,那要怎么办呢?不用慌,不一定非要手术。 首先,要知道是哪一种房间隔缺损,因为不同的类型治疗方法是不同的。 原发孔型:那么可能不怎么幸运,因为这种类型的房间隔缺损,大部分需要手术治疗,而且是开胸手术进行直视修补术。 继发孔型:那你可能是“不幸中的万幸”,因为继发孔型ASD总体自然闭合率达87%。 1.如果是3月以内婴儿,发现3mm以内的ASD,在1岁半以内自然闭合率达100%,如果这种情况,妈妈们可以放心吃喝玩乐溜娃了; 2、如果是缺损在3-8mm,也先不要急,因为有80%孩子会在1岁半内自然闭合,需要做的是密切观察; 3、那如果是在8mm以上?那就有点麻烦了,因为这种情况自然闭合的可能性不大,这个时候就需要考虑手术问题了(介入手术—房间隔缺损封堵术)。 但是,手术也不是随便就能做的,是由要求的: 1、 年龄要求≥3岁,当然随着目前介入技术的不断提高,3岁以内的儿童也可以做,但一般都是在伴有右心室负荷加重的情况下(换句话就是比较严重时候); 2、 继发孔型ASD缺损大小≥5mm,伴有右心容量负荷增加,≤36mm的左向右分流ASD,这就意味着有些小的缺损是不需要手术的,除非出现其他情况; 3、 缺损边缘至冠状静脉窦、上下腔静脉及肺静脉的距离大于等于5mm,至房室瓣≥7mm; 4、 房间隔的直径需要大于所选用封堵伞的左心房侧; 3和4可能不是很好理解,这里解释一下:我们使用一个伞状封堵器(这东西有两面伞,像奥利奥夹心饼干一样,卡在缺损处)把房间隔上的洞补回去,而且是从右心房穿过去,所以左边的伞一定要比缺损的面积小(不然就放不过去了),右边的伞一定要比缺损面积大(所以必须在缺损周围留下空间),这样应该明白了吧。 5、 不合并其他需要心脏外科手术的心脏畸形(如果有其他畸形需要开胸手术,那么在开胸手术的时候就可以一起将房间隔缺损修补); 通过上面的讲述,不知道大家理解的怎么样。总之,我们家里如果发现小孩房间隔缺损,不要惊慌,一定到正规的医院就诊,如果不需要手术的,定期随访观察,如果需要手术,尽早手术,不然等到并且加重时就失去手术机会了,而且早期手术治疗病人其长期生存率与同龄的正常人无异。 谢谢大家!
 陈徐波 医师 金华市中心医院 心血管内科1人已购买
陈徐波 医师 金华市中心医院 心血管内科1人已购买 - 视频 左心衰竭最常见症状
 陈徐波 医师 金华市中心医院 心血管内科1335人已观看
陈徐波 医师 金华市中心医院 心血管内科1335人已观看 - 视频 什么是稳定型心绞痛?
 陈徐波 医师 金华市中心医院 心血管内科1712人已观看
陈徐波 医师 金华市中心医院 心血管内科1712人已观看 - 医学科普 心脏病患者可以怀孕吗?
实际生活中,我们常常面对这样的问题:医生,我有心脏病,我能不能怀孕? 这确实是一个棘手的问题,妊娠期心血管疾病严重危害孕产妇健康,是导致孕产妇死亡的重要原因之一。随着我国二胎政策开放,我们很多大龄妇女都想怀孕再要一个宝宝,但很多人都有困惑,随着年纪增大,身上的疾病也增多,有一部份人有或轻或重的心脏病,不知道能不能怀孕。今天就带大家了解一下,为大家解答疑惑。 妊娠期心血管疾病发病率为大约在1%-4%,如合并心血管疾病其病死率约5%。高血压是最常见的妊娠期心血管疾病,占总数的5%~10%,先天性心脏病在西方国家妊娠期心血管疾病中最常见(占75%~82%),风湿性瓣膜病在非西方国家中较常见(占56%~89%)。 目前国际上,使用改良版世界卫生组织孕产妇心血管风险分类法(mWHO)对产妇进行风险分类,共分为4级。 mWHO Ⅰ级:为低危患者,未发现孕妇死亡风险增加,母亲心血管事件发生率低2.5%~5.0%),可以妊娠; mWHO Ⅱ级:为中危患者,孕妇死亡风险轻度增加,母亲心血管事件发生率为5.7%~10.5%,可根据具体情况考虑妊娠; mWHO Ⅲ级:为高危患者,孕妇死亡风险显著增加,母亲心血管事件发生率为19.0%~27.0%; mWHO Ⅳ级:为极高危患者,孕妇病死率高,母亲心血管事件发生率高达40.0%~100.0%,一旦妊娠应考虑终止妊娠。 我们国家参考WHO心脏病妇女妊娠风险评估分类法,也有自己分级方法,与之稍有不同,我国将心脏病妇女妊娠风险分 5级(Ⅰ、Ⅱ、Ⅲ、Ⅳ、Ⅴ级),其中Ⅴ级与上述分类中的Ⅳ级相似(稍有不同,考虑专业性问题不赘述),其具有极高的孕妇病死率和严重母儿并发症发生风险,属于妊娠禁忌证,一旦妊娠需考虑终止妊娠;若继续妊娠需充分告知妊娠风险;并且妊娠期需在具有良好心脏专科的三级甲等综合医院或实力强大的心脏监护中心就诊。 接下来我们就聊聊这些妊娠禁忌证,主要有一下一些情况(mWHO Ⅳ级): (1)肺动脉高压,与国内稍有不同,国内认为重度肺动脉高压,属于Ⅴ级,是妊娠禁忌证,但是国际上认为任何原因导致的肺动脉高压,无论轻、中、重均属于最高分级的Ⅳ级,旦妊娠需讨论终止妊娠; (2)严重的心功能不全〔射血分数 45 mm,左房室、主动脉瓣主动脉直径 >50 mm,特纳综合征主动脉大小指数 > 25mm/m 2 ,法洛四联症主动脉 >50mm); (8)血管型 Ehlers–Danlos; (9) 严重的主动脉狭窄; (10)有并发症的 Fontan 同时,我将国内V级(妊娠禁忌症)情况的也列在下面图片里, 由上我们可以知道,一般的轻的心脏病并不影响怀孕,这个主要要看孕妇的心脏功能情况,以及心脏病的类型,如果患有心脏病,不用害怕,去医院专科做一个全面评估,绝大多数病人都可以怀孕。但是在这里也不建议冒风险怀孕,毕竟如果是妊娠禁忌症情况,孕妇的病死率是极高的,母亲心血管事件发生率高达40.0%~100.0%,如果真的有此类情况,建议一定做好避孕措施。 谢谢大家,希望大家看了后有收获,真的对您有帮助。觉得可以的,记得给我的文章和视频点赞哦!
 陈徐波 医师 金华市中心医院 心血管内科1779人已读
陈徐波 医师 金华市中心医院 心血管内科1779人已读 - 视频 稳定型心绞痛的症状?
 陈徐波 医师 金华市中心医院 心血管内科1791人已观看
陈徐波 医师 金华市中心医院 心血管内科1791人已观看 - 医学科普 妊娠合并心律失常怎么办?
这两天碰到很多朋友以及患者咨询我:陈医生,我最近准备怀孕了,但是我有心律失常(早搏、心动过速等)怎么办,能不能怀孕?今天就和大家聊一下,妊娠合并心律失常的相关问题。 其实,妊娠合并心律失常,特别是快速性心律失常(也就是心率快的心律失常),是比较常见的,尤其高发于高龄孕妇和既往有先天性心脏病的女性。较常见的心律失常有:室性期前收缩(最为常见,就是我们平时说的室性早搏)、心房颤动(发生率在27/100 000)及阵发性室上性心动过速(发生率在22/100 000~24/100 000)。妊娠期症状加重的阵发性室上性心动过速通常可以被药物很好地控制,很少发生危及生命的心动过速和心室颤动。 目前国际上将妊娠合并心律失常的孕妇分娩时的风险分为3 级:低风险、中等风险、高风险(危及生命)。以下将相关的心律失常汇总到一个表格内。 目前建议存在中等风险和高风险患者需要心律失常专家在内的多学科团队共同会诊,并且严密监测患者情况。而高风险的患者推荐行剖宫产术分娩。 不知道大家有没有注意到,上面的表格中并没有将早搏放进去(无论是室性早搏还是房性早搏),说明早搏本身对于妊娠的影响其实是很小的,如果没有合并其他心脏病、心功能正常的,是可以妊娠的。对于其他的一些心律失常我这里也做简单介绍: 1. 阵发性室上性心动过速 首选方案是迷走神经刺激,因为这种方法是可以患者在家中自行采用的,而且可以反复使用,所以我简单介绍:a、刺激咽反射:用压舌板刺激悬雍垂,诱发其恶心呕吐;b、Valsalva:深吸气后屏气,用力做呼气动作,深呼气后屏气再用力做吸气动作,注意不能把其呼出,持续10s左右;c、颈动脉窦按摩(颈动脉窦大概在喉结下两指头的两侧):先按摩右侧颈动脉窦5-10秒钟,再按摩左侧颈动脉窦5-10秒钟,不可同时按摩两侧,需要注意老年人谨慎采用;d、压迫眼球:但是需要注意,有视网膜脱离,青光眼,高度近视的患者禁用此种办法。 其他方法包括,药物治疗:腺苷(这个药物大多数医院都没有)、β1-受体阻滞剂、维拉帕米、氟卡胺、普罗帕酮等。这些药物都要在医生指导下使用,切记不要自行在家使用,因为这些药物都会引起心跳减慢。当然在紧急情况下,可以使用电复律(电击)。 2. 心房颤动或房性心动过速 对于这两种心律失常,可以药物治疗:第一选择是选择性 β- 受体阻滞剂(比如美托洛尔缓释片),其主要作用是减慢心率,如果没有效果可选其他药物。其他可行的方法是:可考虑使用导管消融术,一种心脏微创介入手术,但费用较高。 3. 室性心动过速 首选就是立即进行电复律,因为大多是情况都是危机生命的。对于室性心动过速患者,建议在怀孕前植入心脏复律除颤器(ICD)(埋藏式心律转复除颤器),这种机器就是在你发生室性心动过速时会自行对你进行电击。 4.对于长 QT 综合征或儿茶酚胺敏感性多形性室性心动过速患者,建议在妊娠期和产后口服β- 受体阻滞剂; 5.对于伴有严重症状的特发性、持续性室性心动过速患者,可以使用 β- 受体阻滞剂或维拉帕米。 但是,有一点需要注意,由于缺乏有关妊娠期使用抗心律失常药物的医学证据(也就是这方面的临床试验缺乏甚至没有,因为不大可能将妊娠妇女来进行临床试验),如果要在妊娠期使用这些药物,一定要应权衡利弊,因为这些药物存在胎儿毒性或胎儿心律失常风险,一定需要谨慎使用抗心律失常药物。 今天就把妊娠合并心律失常的一些问题简单叙述了一下,希望可以帮到大家。另外,在结束的时候,在补充一点,通过上述的介绍不知道大家有没有发现,医学上,妊娠合并心律失常并没有不建议妊娠的情况,关键要充分评估,看利弊!
 陈徐波 医师 金华市中心医院 心血管内科1人已购买
陈徐波 医师 金华市中心医院 心血管内科1人已购买 - 视频 什么是急性心肌梗死?
 陈徐波 医师 金华市中心医院 心血管内科691人已观看
陈徐波 医师 金华市中心医院 心血管内科691人已观看 - 医学科普 什么是冠状动脉?
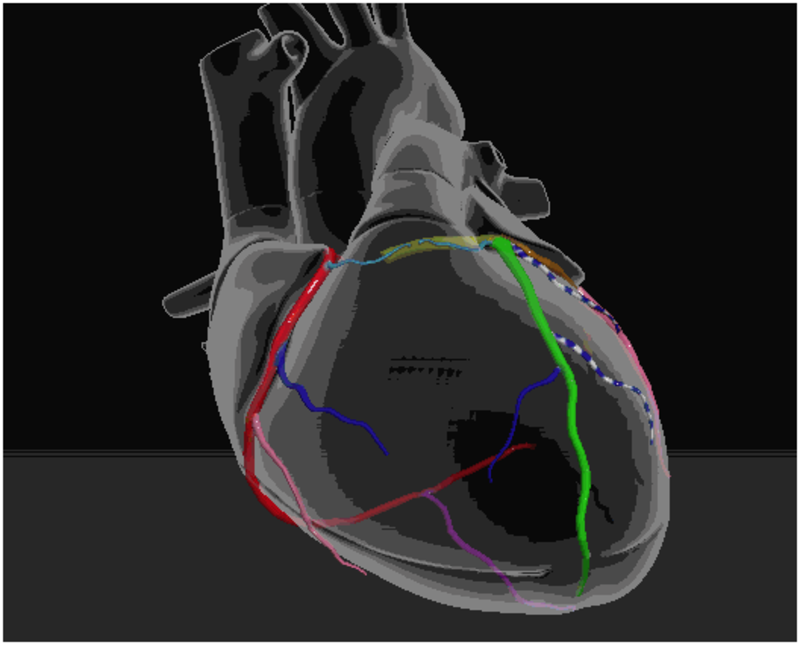
首先,我们先看一张图片,让大家有个直观的了解,图中彩色的血管就是冠状动脉,心脏被透明了方便大家看血管。 我们都知道,人体的各个器官都需要血液供应,那么心脏也不例外,冠状动脉就是供应心脏血液的血管,它存在于心脏的表面,它虽然走行在心脏表面,却有很多分支深入到心脏肌肉内部(叫丛支和穿支),就像树根一样形成丰富的毛细血管网,供给心肌血液。 人体心脏的毛细血管密度其实是很高的,约为2500根/mm2,相当于每个心肌细胞都“装备”一根毛细血管,这样就有利于心肌细胞摄取“营养”。冠状动脉虽然小,但是它的血流量很大,占我们全身血流的5%,这就保证了心脏有足够的营养,维持它有力地昼夜不停地跳动。当然,有动脉肯定就有静脉,冠状静脉是伴随冠状动脉收集代谢后的静脉血,因为多于我们广大群众来说静脉接触的不多,这里就不详细讲述。 我们最主要(最大的树根),有3条,右边的叫右冠状动脉,左边的有两根:左前降支和左回旋支(这两跟动脉都是从左冠状动脉分出来的,在他们还没有分离出来的时候叫左主干。 那如果冠状动脉发生狭窄甚至闭塞,那就会出现冠心病,如果冠状动脉突然阻塞,常常就会导致心肌梗塞。 希望大家能更好的认识心脏,不明白的地方可以留言哦!
 陈徐波 医师 金华市中心医院 心血管内科4048人已读
陈徐波 医师 金华市中心医院 心血管内科4048人已读





