宁光耀医生的科普号
- 精选 胸部“开胸手术”、“腔镜手术”和“机器人手术”
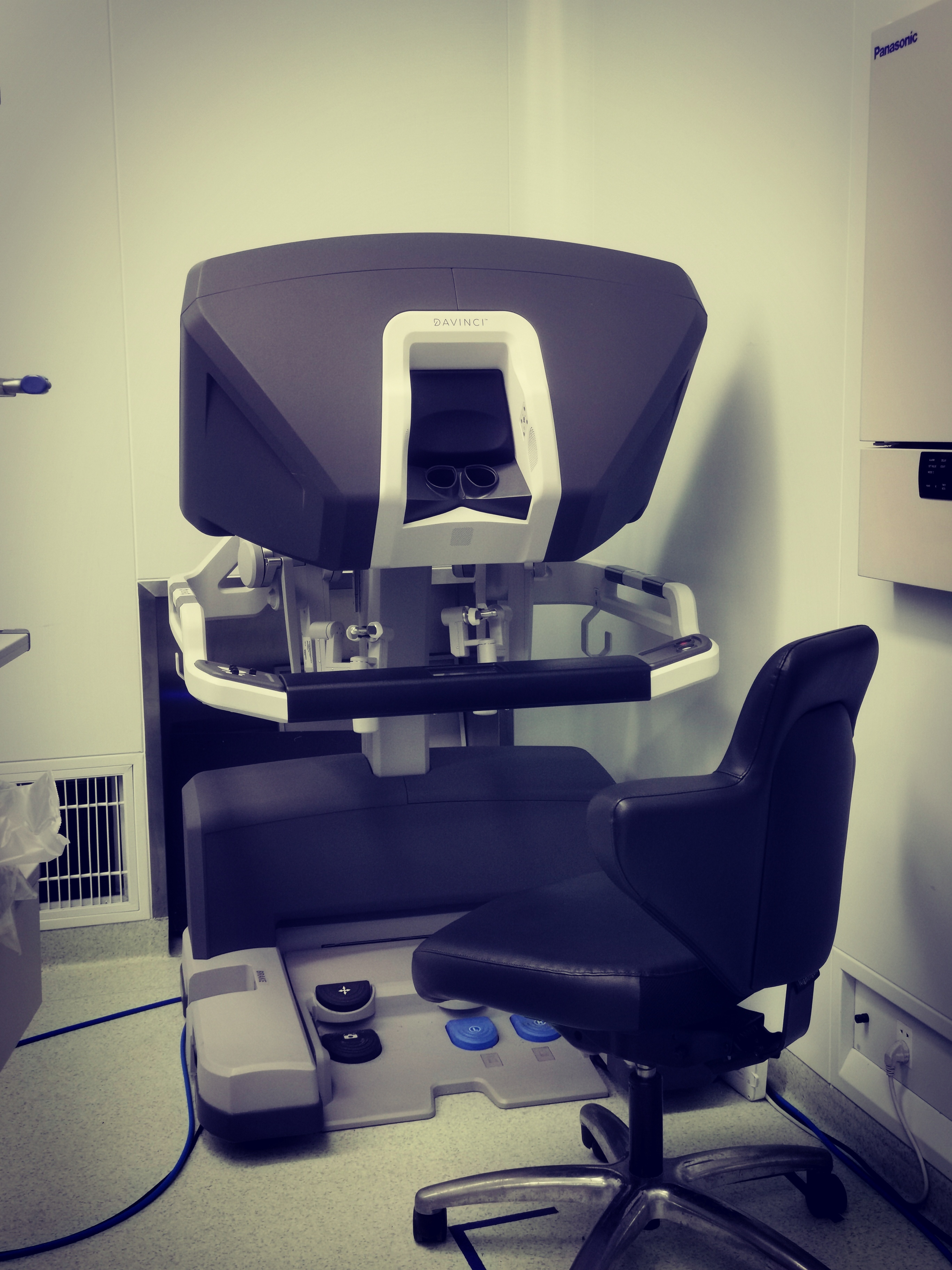
西医外科的发展是一场由血腥到微创,由粗犷到精细的革命。如果追溯到起源,大概要从皇家医学会下的理发师协会说起,那时候的手术狂野粗糙,以迅速摘下病变组织或器官为目的,死亡率极高。多才多艺的理发师们要担负起简单的外科操作,而不让神圣的内科医生的双手沾上“污物”,包括放血、截肢、切开引流等操作。所以理发店💈三色条纹灯的标志沿用至今,分别代表了:动脉(红)、静脉(蓝)、绷带(白)。当然如今的医学会已经彻底和理发师协会分开,从事专业的医学操作技术,外科医生的地位也被人们认可和尊重。外科学随着专科的精细化衍生出许多二级学科,也包括了胸心外科。近些年来,胸心外科也细分为普胸外科和心脏外科。今天我们来聊聊普胸外科的手术方式的演变和各自的优势。普胸外科治疗的主要疾病有:胸壁疾病、肺部疾病、食管疾病、纵隔疾病等。故而手术切口大部分在胸部。目前存在的术式有:开胸手术、腔镜手术、机器人手术等(提名的为主要手术方式,为今天讨论的主体)。开胸手术是一种传统手术方式,以外科医生的手能进入胸腔为目的的切开方式。有的手术从一侧胸壁沿肋骨与肋骨的间隙切开进入胸腔;有的把胸骨纵向劈开进入胸腔;有的需要横向截断胸骨并联合切开肋骨与肋骨间隙进入胸腔。总得来说,切口长度约15cm—25cm左右,需要用到撑开器辅助,或者切除或切断一部分肋骨来完成切口构建,以达到医生一只手或两只手完全进入胸腔进行操作。这个手术方式优点在于医生可以直视下操作,符合人体习惯,利用手指的灵活性进行分离、压迫等操作,触感极佳,可以做到术中减少压迫瘤体,取出时减少肿瘤播散,止血方便。缺点也很明显,患者创伤较大,切口副损伤多,不够美观,出血多于另外两种微创手术。腔镜手术是目前微创手术的主流。利用电视胸腔镜的技术,将直径约5mm—10mm的腔镜镜头通过小切口放入胸腔作为外科医生的“眼睛”进行观察。利用小切口和器械,以及器械和器械之间的杠杆原理进行手术操作。最简单的比喻就是用筷子通过小洞去碗里夹菜。这样的小切口可以是一个或多个,各有利弊,但要考虑到要取出的病灶的大小(除切碎病灶后取出)。优势在于:通过镜头可以放大视野,对靶位的切除、游离更加精细,切口创伤小,出血少,切口引起的副损伤也小。缺点是手的触感较差,存在一些杠杆作用的“盲区”,一旦胸膜增厚粘连镜头和操作器械无法进入手术困难就会增加很多,甚至逼迫医生开胸手术。而且因为杠杆盲区的存在,使器械角度受限,缝合角度和难度大大提高,常因止血困难中转开胸手术。机器人手术是近些年来微创新技术。根据其机器人“臂”的数量分为:多臂机器人和单臂机器人。目前胸外科手术主流使用的是多臂机器人(达芬奇机器人),单臂机器人胸外科手术已进入临床试验阶段。机器人手术通过外科医生平台操作机器人的手臂进行手术,每个手臂上有相应的器械,器械头部可以进行360°的旋转。视野上主刀左右眼单独成像,能提供3D真实视野,观察更细致,视野范围也更大,不再是一个平面。操作上不再是杠杆原理,也不存在过多的盲区,不会有器械“打架”严重的感受,缝合起来优势强。故优点有:视野更佳、分离切除更细致,缝合存在极大优势,防手抖。可以远程手术。缺点是:切口上没有比腔镜手术更优势。手的触感进一步下降,甚至几乎无接触组织的反馈。常需要对手术极为熟练的助手进行配合,更换器械臂或辅助暴露视野。机器昂贵,手术费用增加。虽然手术方式越来越微创,但是开胸手术仍未丧失其地位,并没被淘汰。存在即合理,开胸手术作为胸外科“托底”手术,一直是各个术式的基础,为其他术式的实施保驾护航。微创是我们的理念,我们都希望切口更小,切除更精准,但有时候我们不得不承认传统开胸手术的优势存在,以及无可替代。展望未来,总有一天,技术会再一次革新,甚至是注射微小机器人到人体内部进行手术。甚至会有更先进的医疗手段,人们再也不受疾病困扰,外科手术变成历史中的一段故事。
 宁光耀 主治医师 安徽医科大学第一附属医院 普胸外科457人已读
宁光耀 主治医师 安徽医科大学第一附属医院 普胸外科457人已读 - 精选 “食管癌”真的离我们很远吗
食管癌(又称食道癌)离我们每个人都很远,但似乎又很近。远的是从全世界疾病谱来看与肺癌、乳腺癌等相比发病率并不高。近的是食管癌是有明显地域分布性的。抛开其他国家不说,国内河南省食管癌发病率及死亡率最高,云南省的却最低。而安徽、四川、广州、河北等都是食管癌高发区域。医学发展很慢,慢到很多疾病都找不到明确的原因,食管癌目前公认的致病因素大致上是:1、吸烟、饮酒。这与我国最常见的食管鳞状细胞癌密切相关。2、食物中的致癌物质。硝酸盐类物质(如腌制肉制品、泡菜及变质蔬菜等)的摄入过多会诱发食管癌。别的省份不说,就安徽而言,咸肉、香肠、雪里红哪个不是徽菜的重要元素之一?3、遗传因素。研究发现食管癌是有遗传性的,也就是哪怕咱们这辈人已经预防性的不再去接触前两条里的致病因素,仍然不能完全逃过食管癌的魔掌。4、其他:感染因素、微量元素和矿物质缺乏。进食刺激性食物较多或烫食过快过多。食管癌也同其他肿瘤一样,有一个发展的过程。很可惜早期大部分人没有任何症状,或者症状非常不典型,很难让人联想到这种疾病。而到有了典型症状的时候大部分患者已经进入了中晚期。食管癌的经典症状是进行性加重的进食哽咽感。而早期可能仅仅是进食有异物感、嗳气、反酸和轻微胸痛。常饮酒的人常出现此类症状,所以并不能代表什么,但是却足以引起重视。确诊食管癌的最好的检查是胃镜。个人建议有家族史的人到了40岁以上的每年最好能做一次作为常规体检。早发现早治疗,甚至可以在消化内科进行内镜下治疗食管癌内镜下粘膜剥离术/粘膜切除术(ESD/EMR)就可治愈。但是一旦内镜下无法切除,我们胸外科食管癌根治术便是唯一能达到治愈效果的治疗途径。如果发现的时候已经错过了最佳手术时机,只有求助放疗、化疗、免疫治疗等治疗方案来试图降期治疗,治疗过程中再寻求根治的机会。食管癌根治的手术已经进入了微创时代,开放手术未被淘汰但已经不作为首选方案了。具体手术方案和过程不是本次宣教的主要内容。食管癌经过有效治疗后,总体5年生存率为20%左右。目前食管癌的切除率为58%~92%,手术并发症发生率为6.3%~20.5%;切除术后5年和10年生存率分别为8%~30%和5.2%~24%。临床分期将食管癌分为IV期,我们说的早期一般指I期到IIa期,手术后5年生存率能达到90%以上。如果是IIb期到IIIa期,虽然也可以手术,但5年生存率不到30%。如果到了IV期,则生存率很低,手术方案远不及放疗、化疗、免疫等保守治疗。在我国,50%的患者在诊断时已为晚期,此时预后很差,自然病程仅有6~8个月,5年生存率为5%~7%。即使接受了手术治疗,仍有近90%的患者术后存在复发转移的现象。因此,早期诊断治疗非常重要。安徽医科大学第一附属医院(高新院区和绩溪路院区)普胸外科作为安徽唯一首批上榜“中国食管癌外科高质量临床研究协作组”和“国家癌症中心食管癌诊疗质控示范单位”,在食管癌手术治疗技术上全国领先,每年食管癌手术量超过1200台,作为高质量诊疗单位也随时欢迎您的咨询。本文作者门诊时间:周日上午安医大一附院高新区门诊。
 宁光耀 主治医师 安徽医科大学第一附属医院 普胸外科584人已读
宁光耀 主治医师 安徽医科大学第一附属医院 普胸外科584人已读 - 医学科普 早期肺癌“肺部分切除”之我见
胸部CT作为体检项目的普及使许多早期肺癌被发现。其实早、中、晚期在对恶性肿瘤分期的描述并不准确,而是普通百姓对于恶性肿瘤发展过程的一种简单印象。老百姓口中的肺癌早期通常表达的是肺癌的初期,有较多治疗手段,且治疗效果好,预后佳,治疗后可以恢复到正常生活当中去,生命长度和质量都没明显下降的状态。通常这在医学上我们更常用TNM分期中的I期来描述。I期肺癌若要细分可以分为Ia1,Ia2,Ia3和Ib期。因为Ib期开始就有术后用药指征,所以本期我们只讨论Ia期的患者手术方式。目前对于Ia期的手术,大部分医生的观点是在彻底切除肿瘤的基础上,尽量保留肺功能来提高患者术后生活质量和生命长度。也即只要切缘满足超过肿瘤肉眼边界2cm或是超过其直径2倍,均可认为切除范围足够。这便给“肺部分切除”提供了手术依据。除去肺门周围只能切肺叶保证切缘的手术,离肺门有一部分距离的早期肺癌就是我们今天讨论的范围。目前主流的肺部分切除包括“肺段及亚肺段切除”、“联合肺段及亚肺段切除”、“肺楔形切除”这几类。对于这几类手术哪种更优争议很大,目前不少研究正在进行比较中。支持“肺段及亚肺段切除”、“联合肺段及亚肺段切除”的医生认为这样的解剖切除可以更加根治精细化处理,可以切除段间及亚段间的淋巴结,而且切缘足够。但不可否认手术时间的增加,手术风险的提高,术后并发症的增多尤其是支气管胸膜瘘和持续漏气甚至血气胸的增多。支持“肺楔形切除”的专家认为对于这类早期肺癌淋巴结转移几乎很少。只需要保证切缘足够,即可达到相同的治疗效果。且简化手术,大大缩短手术时间,减少术后并发症。甚至出现日间手术,或不置引流管的方法进一步达到微创目的。在已出结果的研究中大部分支持的观点是能做肺楔形切除保证切缘距离的,肺楔形切除的优势更大些。尤其是术后并发症的减少上,更让医患同时达到个满意的疗效。我的观点是:为保障切缘足够,病灶位于胸部CT外1/3的可以做“肺楔形切除”,中1/3的需要做“肺段及亚肺段切除”、“联合肺段及亚肺段切除”。所有结节统一进行肺段或亚肺段甚至更精细解剖切除的方式不够灵活,患者也无法真正获益。所以说,几种微创术式中并没有哪一种在早期肺癌中脱颖而出,需要根据病灶位置进行最佳选择。肺部分切除中,解剖性切除也没表现出明显优势,并不代表着高级或术者水平的优越。
 宁光耀 主治医师 安徽医科大学第一附属医院 普胸外科113人已读
宁光耀 主治医师 安徽医科大学第一附属医院 普胸外科113人已读 - 医学科普 “肺小结节”那些事
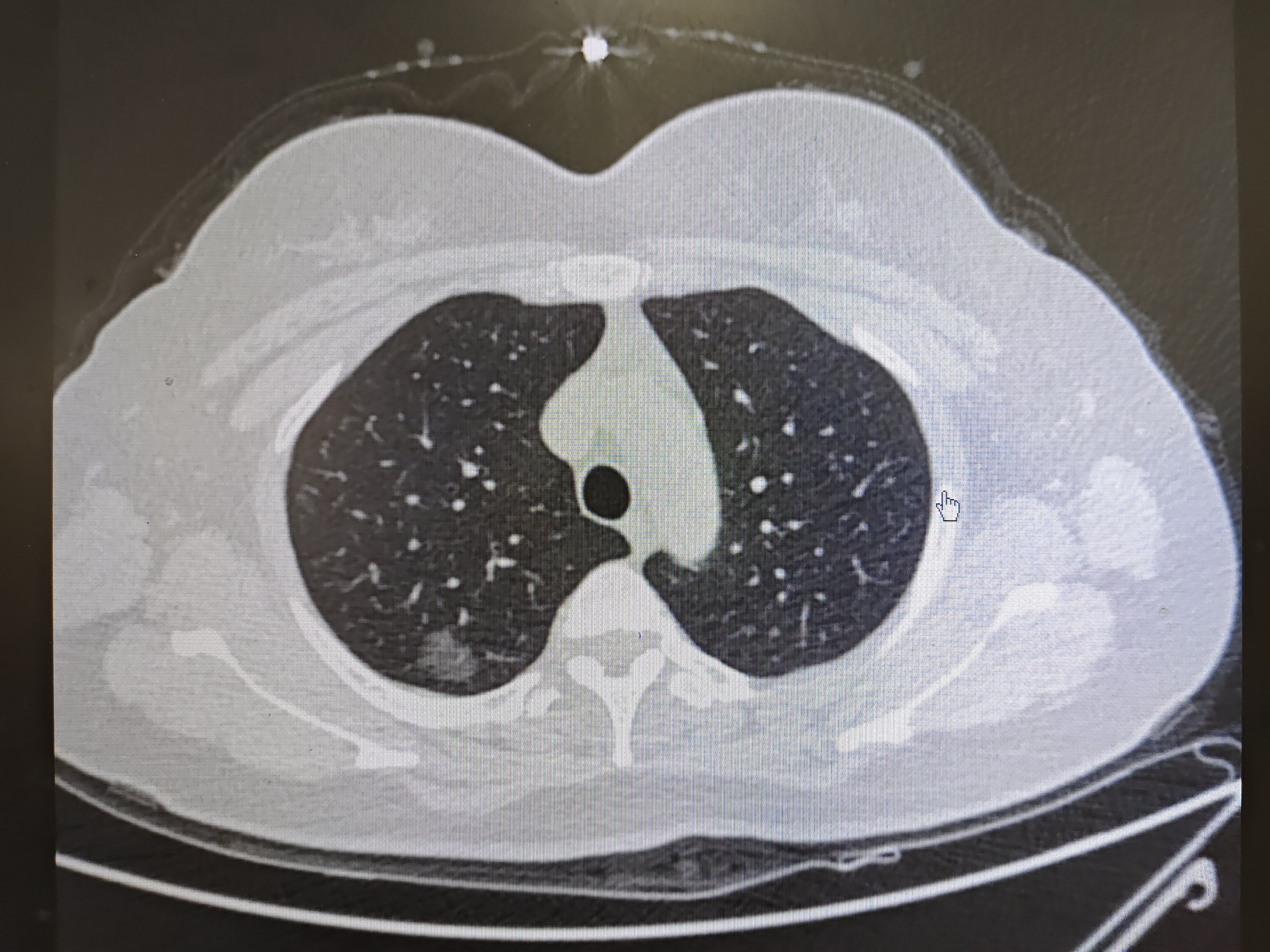
随着CT检查的普及,肺部小结节的发现率大幅度上升,又因其中不乏恶性肿瘤及其早期病变状态需要手术切除的存在,给许多老百姓造成困扰。大部分老百姓因缺少相应的专业知识,无法有效甄别互联网上的相关信息,造成“一查百度一身病”的现象。本文拟用通俗易懂的文字为大家普及肺小结节的相关知识,旨在减少有相关疾病患者的焦虑,正确看待肺部小结节。所谓肺部小结节,是通过各种检查手段,大部分是胸部CT扫描发现的≤3cm肺组织内密度高于正常肺组织的病变。有的密度就比肺组织的密度高一点,我们称为“磨玻璃结节”;有的密度比肺组织的高很多,我们成为“实性结节”;介于两者间的就是“混合结节”。这些结节大部分都是良性的,不需要做手术的为多数。可能有朋友要说了,“我身边的很多人肺小结节都手术了,其中恶性的占大多数呢”!其实更多人体检查出了结节看门诊的过程中就被告知了这是不需要手术的结节,观察随访就行了。只有那些被胸外科医生筛查过,有恶性征象的结节才需要手术治疗。当然一个医生收治的结节患者,手术后病理提示恶性结节的比例的越多,说明这个医生的诊疗水平越高。反之手术切出来都是良性结节或者原位癌的话,只能说明他的手术指征出了些问题。通俗的去讲,门诊的胸外科医生应该有义务告诉不需要手术的小结节患者良性结节才是更多数的。我们医生要做的是要解除患者的焦虑,而不是人为制造更多的焦虑。我就常常跟不需要手术的小结节患者打比方:“肺上的小结节跟你脸上长个痣差不多,难道你脸上长了个痣你就一定要切掉它吗?有些有问题的痣也需要手术,但是大部分的可能没问题。你我脸上或多或少的痣,十几年也没变化多少,这样的你还考虑现在就要手术切除吗?”当然也会遇见一些患者有了手术指征,却抗拒手术治疗的。包括观察一段时间有变化,但是担心手术的各种并发症。如果作为医生你无法劝服患者,你可以尝试让其多看一些同行的门诊,如果大部分医生的观点是切除更可靠,那就让其做切除的决定。这样更能让人解除疑虑。抗炎、随访观察这两步也是不能少的。很多炎性结节跟恶性早期的形态很像,无法判断。这需要先消炎后随访观察,我的经验是抗炎治疗2周后,间隔45天再复查CT,且尽量复查高分辨CT。如果间隔时间不够,很可能造成结节变化不大的假象。我通常会跟病人解释:“你和别人打架脸肿了,我给你涂了药是不是消肿得几天?你刚涂上药去照镜子脸肿消的掉吗?你要给药物起作用留足时间。”而这么短期内肿瘤转移扩散的概率非常非常低。所以这是有希望少挨一冤枉刀的最好办法。总之,肺小结节良性居多,非手术的治疗方案也有很多。我们需要做的是遵从医嘱,解除焦虑,正确面对和接受随访或治疗。
 宁光耀 主治医师 安徽医科大学第一附属医院 普胸外科1054人已读
宁光耀 主治医师 安徽医科大学第一附属医院 普胸外科1054人已读





