张辉建医生的科普号
- 引用 开颅手术不可怕
有些脑瘤患者在得知需要手术治疗后,由于对开颅手术缺乏了解,根据道听途说产生严重的恐惧心理,导致血压增高、睡眠障碍等临床表现,影响术后的恢复。现就神经外科经常采用的冠状切口右额开颅为例,介绍一下开颅手术的操作过程,让大家对此有一个感性的认识。首先,主管大夫需要在头皮上画出切口的标记线,这样才能做到切皮时胸中有数。头皮消毒后需要使用无菌敷料覆盖,防止术中污染物落在头皮上。然后需要在切口局部进行浸润麻醉。然后切开头皮,皮缘使用特制的塑料头皮夹进行止血。再将头皮在骨膜外进行分离,翻向一旁,显露颅骨。这是分离好的皮瓣,可以见到颅骨表面仍然覆盖着一层骨膜。在需要打开的颅骨表面将骨膜切开,翻向一侧。这是开颅术中重要的工具-气动开颅钻。下面就是手术大夫在颅骨上打孔打孔完成后,大夫要将高速切割刀-铣刀伸入打好的孔中,铣下骨瓣。现在就是打开颅骨后的样子,脑组织被硬脑膜严密的保护着。进一步切开硬脑膜,就可以见到脑组织了,大夫们可以完成各种手术操作。虽然开颅有这么多个步骤,但是出血一般是很少的,这是回收血液的储罐。肿瘤切除后,硬脑膜将被严密缝合,颅骨也被应用钛夹固定回原位。现在,连骨膜都被缝合了。最后要拆除头皮夹,并缝合头皮。 掌握的开颅手术的一般知识,就会发现神经外科手术没有太多的神秘,患者、家属要和医生一道并肩作战,争取早日战胜病魔。
季楠 主任医师 北京天坛医院 神经外科28.5万人已读 - 医学科普 天气变冷,当心突发脑出血(头疼或四肢无力)
 张辉建 主治医师 中国人民解放军联勤保障部队第九〇〇医院 神经外科1947人已读
张辉建 主治医师 中国人民解放军联勤保障部队第九〇〇医院 神经外科1947人已读 - 典型病例 突发手脚抽搐,癫痫?还是肿瘤?高血糖?
「糖尿病酮症酸中毒」如果发生在一个急诊或者门诊糖尿病患者的身上,诊断应该是不困难的,因为接诊的医生的脑子里会有这样一个深深的概念:糖尿病→糖尿病酮症→糖尿病酮症酸中毒:糖尿病→糖尿病高渗状态→糖尿病高渗性昏迷;但是对于以偏侧舞蹈/偏侧抽搐为首发症状的患者,常常缺乏警惕性,导致漏诊、误诊和误治。 1 病例简介 患者,男,47 岁。因「右上肢不自主抽动 3 天」入院。 3 天前患者无明显诱因出现右上肢不自主抽动,持续时间为数秒至 1 分钟,发作时无意识丧失、牙关紧闭、两目上视等,可自行缓解。 伴右侧肢体乏力,稍头晕,无头痛、恶心呕吐、饮水呛咳、吞咽困难等。饮食差,睡眠一般,小便 5~6 次/天,量稍多,大便干结,3 日未解。近 1 个月体重下降约 5 kg。 既往有「高脂血症」病史,服用阿托伐他汀钙片 20 mg qn 行降脂治疗;有「痛风」、「肾结石」病史。既往无类似抽搐发作史,否认精神病家族史。否认糖尿病等慢性病及传染病史,无烟酒等不良嗜好,无药物过敏史。 2 查体 生命体征平稳。神经系统查体:神志清楚,言语流利。自知力存在,思维、智能、定向力、记忆力正常。双侧瞳孔等大等圆约 3 mm,对光反射灵敏,眼球各项运动正常,眼裂等大。双侧额纹对称,闭目有力,双侧鼻唇沟无明显变浅,口角无歪斜,伸舌稍偏右,咽反射消失。 右侧上肢不自主运动,呈舞蹈样动作,肌力检查不合作,肌张力正常,左侧肢体肌力 5 级,肌张力正常,双侧肢体深浅感觉基本正常,腱反射(++),脑膜刺激征(-),病理征未引出,共济运动大致正常。 3 辅助检查 随机手指血糖未测出,予急查随机静脉血糖,静脉血糖示:74.09 mmol/L;血气分析:PH 7.10,PCO2 25.00 mmHg,PO2 33.00 mmHg,BE -20.4 mmol/L;尿常规:葡萄糖(+++),酮体(+++),潜血(++)。 头颅 MRI+DWI 示:左侧基底节区稍高信号影,双侧额顶叶深部脑白质内、左侧顶枕叶深部脑白质内多发缺血灶。头颅 MRA 示:轻度脑动脉硬化。脑电图:大致正常脑电图。 4 诊治经过 考虑患者入院静脉血糖高达 74.09 mmol/L,血气分析提示代谢性酸中毒,结合患者 MRI 左侧基底核区 T1WI、T2WI 呈稍高信号影,故应考虑高血糖引起偏身舞蹈症。 入院后予以积极补液,抗感染,小剂量胰岛素静滴,纠酸,维持水电解质及酸碱平衡,22 小时后尿酮体消失。待血糖降至 13.9 mmol/L 后,改为胰岛素泵治疗。胰岛素泵治疗后空腹血糖维持在 7~8mmol/L,餐后血糖维持在 9~10mmol/L。 随着血糖下降,患者右上肢不自主抽动发作次数较前减少,抽动幅度缩小,入院 6 天后右上肢不自主抽动消失。 5 讨论 (1)酮症高血糖性偏身舞蹈症与非酮症高血糖性偏身舞蹈症 高血糖,不论有没有酮症酸中毒,都可以导致偏身舞蹈症,高血糖所致偏身舞蹈症典型表现为三联征:高血糖、偏侧舞蹈症及对侧基底节区 T1W1 高信号、SWI 序列呈低信号、CT 平扫呈高密度。其基底节区的损害主要发生于尾状核、壳核及苍白球,可单侧或双侧受累 [1]。所以尽管两者血糖升高的程度不一,但在神经系统并发症及影像学表现上可相似。 (2)酮症酸中毒相关的其他神经系统表现: 急性脑血管病 临床上,糖尿病病人在发生急性脑血管病时(脑出血及脑梗塞),因大量出血或大面积脑梗塞可引起急性脑水肿,从而引起颅内压急剧增高,直接或间接损伤下丘脑—垂体—肾上腺轴,以及体内应激改变,这些因素均可使皮质激素分泌增多,后者可促进胰高血糖素分泌,致使代谢紊乱,诱发酮症酸中毒。故既往有糖尿病病史的患者在发生急性脑血管病的同时可能诱发酮症酸中毒 [6]。 癫痫发作 以癫痫发作为首诊表现的酮症酸中毒的报道很多,有学者 [7] 研究表明糖尿病患者因胰岛素绝对或相对不足,在某些诱发因素作用下出现严重的高渗性利尿及脱水,Na+、K+丢失;大量的脂肪酸氧化产生乙酰乙酸、β羟丁酸及丙酮,导致代谢性酸中毒,上述原因导致机体内环境严重紊乱。 酮体生成增加、K+浓度增高引起脑细胞酸中毒,进而影响线粒体功能,细胞氧化磷酸化过程受阻,高血糖和高渗状态造成脑细胞脱水、酶活性改变、细胞内外微环境的改变;三羧酸循环受阻,β-氨基丁酸代谢增高而脑组织含量减少;循环功能障碍继发脑细胞缺血缺氧等原因引发神经元异常过度放电而出现癫痫发作。 癫痫发作可表现为局灶性发作、大发作及癫痫持续状态等类型。这种患者既往无癫痫发作病史,待酮症酸中毒纠正后癫痫样发作可消失,在纠正酸中毒过程中可适当予苯妥英钠、地西泮等镇静药物,或者短时间使用抗癫痫药物。 意识障碍 酮症酸中毒患者初期可能出现头晕头痛、嗜睡、烦躁、乏力等神经系统症状,后期病情进展可表现为昏睡、昏迷等意识障碍。且当患者出现意识障碍时,通常合并了高血糖高渗性状态,约 65% 的酮症酸中毒合并高渗性高血糖状态的患者伴有意识障碍 [8]。 其他神经系统表现 临床上有关于酮症酸中毒并发肌萎缩的报道,临床表现多以双下肢远端、骨盆带肌、肩胛带肌萎缩为主。其发病机制尚不清楚,多认为与周围神经及脊神经代谢障碍有关 [9]。 有 [10] 报道过以精神症状起病的酮症酸中毒患者,其具体机制尚不清楚。也有因全身肌肉疼痛为首发症状的酮症酸中毒的报道 [11],因该患者三多一少症状不明显,而以全身剧痛为突出表现,故一度误诊为关节炎、多发性肌炎等疾病,最终经过相关检查确诊为糖尿病酮症酸中毒,其引起全身肌肉疼痛的具体机制不明。 (3)治疗: 关于治疗,各位学者意见不一致。有人认为在抽搐发作时可适当应用抗癫痫药物,同时纠正糖尿病时相关的血流学异常,或同时治疗原发病;也有人认为此时应用抗癫痫药无效,唯有纠正糖尿病时血糖、血酮或高凝状态,或治疗原发病才能控制舞蹈症的发作,目前临床多倾向于前者 [12]。 6 总结 糖尿病酮症酸中毒的临床表现多数较为复杂,诱发因素较多,诱发因素常常掩盖了糖尿病酮症酸中毒的临床表现,致使医生诊断缺乏整体观点,比较突出的局部症状体征容易误导首诊医生的判断。 因此,对于突然出现偏侧肢体不自主抽动等症状就诊的患者,要想到糖尿病酮症酸中毒的可能。问诊中应仔细询问既往有无类似发作史、家族史的同时,还应注意询问有无糖尿病史,并予完善血糖、血酮、尿糖、尿酮、电解质、血气分析等检查以明确诊断,以免误诊漏诊。
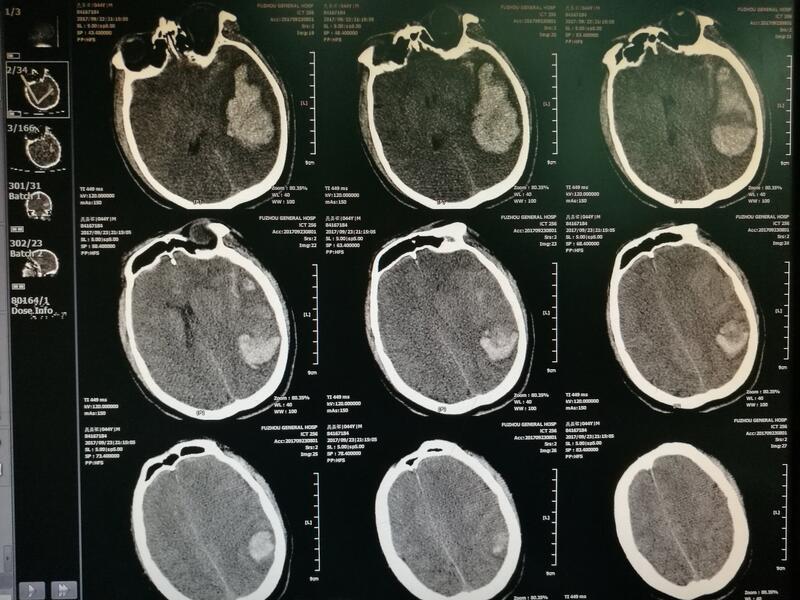
张辉建 主治医师 中国人民解放军联勤保障部队第九〇〇医院 神经外科2123人已读 - 诊后必读 脑出血术后家庭注意事项
1、坚持每天按医嘱口服降压药; 2、每天必须监测血压,常规上午9点,下午4点,睡前测三次(水银血压计是最准确仪器),如果多次测血压偏高或者偏低,应该到医院心内科就诊,咨询医生调整降压药的剂量或则种类; 3、饮食应以低脂、低盐、低糖,富含维生素,粗纤维食物为主,进食应细嚼慢咽,不要过快,三餐不要过于饱胀(7、8成饱比较合理),多吃蔬菜,水果(如有糖尿病、禁忌较甜食物)禁忌烟酒,保持大小便通常; 4、早睡早起,养成良好的作息习惯,适度锻炼(禁忌剧烈运动); 5、保持乐观、平和心态,保持愉悦心情; 6、如病后有肢体偏瘫,家人应辅助功能锻炼,防止肌肉萎缩及静脉血栓发生,并可辅助中医针灸治疗,如病人有语言功能障碍,家人应多与病人交流,教病人发音,说话,像教幼儿说话一样,要有耐心;家人要多陪伴、关心病人,让病人建立康复的信心; 7、定期到医院检查血常规、肝肾功能、血糖血脂等重要指标; 8、最好长期留人陪伴护理,减少病人单独活动时间。 9、多重视情感交流和言语鼓励,患者需要信心,需要重归社会的勇气。
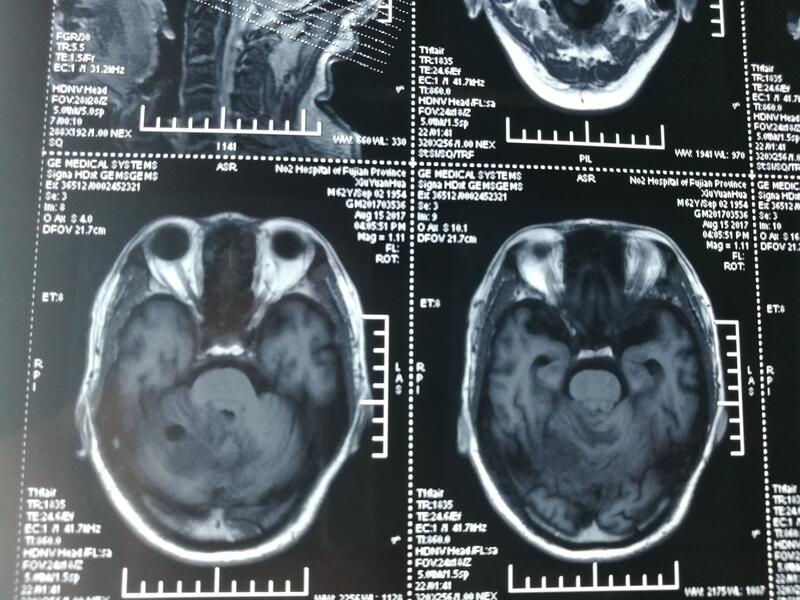
张辉建 主治医师 中国人民解放军联勤保障部队第九〇〇医院 神经外科1107人已读 - 典型病例 巨大肿瘤手术
经常头晕要注意,莫让肿瘤隐藏
 张辉建 主治医师 中国人民解放军联勤保障部队第九〇〇医院 神经外科1017人已读
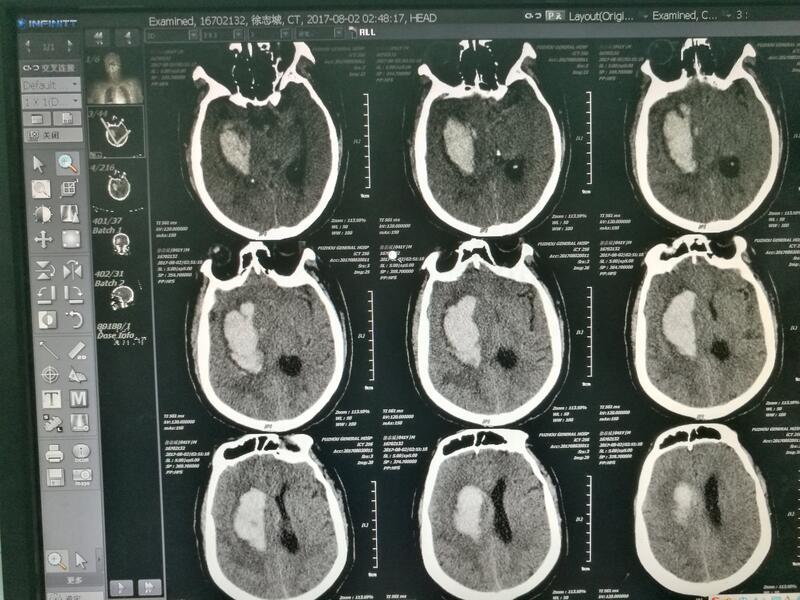
张辉建 主治医师 中国人民解放军联勤保障部队第九〇〇医院 神经外科1017人已读 - 典型病例 脑出血要及时治疗,平时注意控制血压
高血压脑出血手术
 张辉建 主治医师 中国人民解放军联勤保障部队第九〇〇医院 神经外科991人已读
张辉建 主治医师 中国人民解放军联勤保障部队第九〇〇医院 神经外科991人已读





