张海港医生的科普号
- 精选 先天性耳前瘘管:小小聪明洞
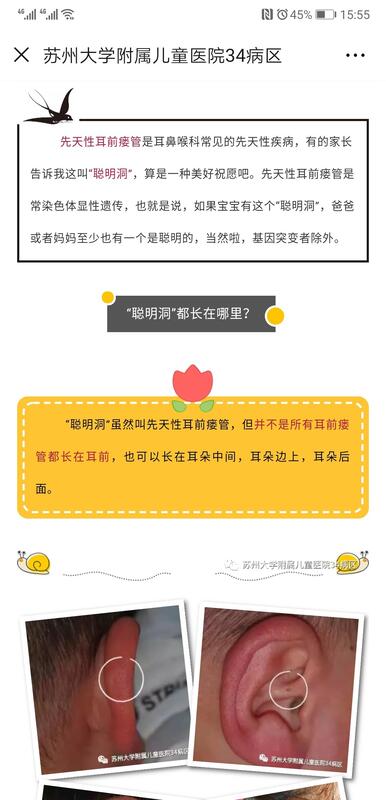
先天性耳前瘘管是耳鼻喉科常见的先天性疾病,有的家长告诉我这叫“聪明洞”,算是一种美好祝愿吧。先天性耳前瘘管是常染色体显性遗传,也就是说,如果宝宝有这个“聪明洞”,爸爸或者妈妈至少也有一个是聪明的,当然啦,基因突变者除外。 “聪明洞”都长在哪里? “聪明洞”虽然叫先天性耳前瘘管,但并不是所有耳前瘘管都长在耳前,也可以长在耳朵中间,耳朵边上,耳朵后面。 “聪明洞”要不要紧? 临床上将先天性耳前瘘管分为单纯型、分泌型和感染型。单纯型就是这个聪明洞没有不适,也不影响外观,有的人就这么长了一辈子;分泌型的“聪明洞”就有点讨厌了,平时总会有点臭臭的东西流出来,或痒或痛不舒服;感染型的“聪明洞”就是它发炎了,局部红肿疼痛,甚至形成脓肿,严重影响生活质量。 “聪明洞”什么时候切除比较好? 手术是要留疤的。这个疤痕是一条淡淡的白线,还是一条像蚯蚓一样的红疙瘩,就要看个人体质了。疤痕体质的小朋友格外当心。对于单纯型和分泌型的“聪明洞”,是留着这个小洞洞,还是留着一条小疤痕,是可以考虑一下再做决定。而感染型的“聪明洞”则必须手术切除了。手术虽然可以根治,但是也有一定的复发率。有文献报道的术后复发率可高达19~40%,不是说手术完了,就一定好了。 都是“聪明洞”的手术,为啥疤痕不一样? 前文说过,聪明洞长在不同的位置,感染后的病灶亦会有大小之分,因此,每个“聪明洞”的手术方式都会有所差异。有的只需要一条切口,有的需要双切口,甚至有的要转移皮瓣。 无论这个“聪明洞”感染后严重到何种程度,医生总有方法解决,但是笔者建议,最佳的手术时机是第一次感染控制以后,这样可以做到切口最小,手术也相对简单,复发率也更低。
 张海港 主治医师 苏州大学附属儿童医院 耳鼻喉科1万人已读
张海港 主治医师 苏州大学附属儿童医院 耳鼻喉科1万人已读 - 医学科普 睡眠监测,腺样体肥大,扁桃体肥大,鼾症
 张海港 主治医师 苏州大学附属儿童医院 耳鼻喉科1284人已读
张海港 主治医师 苏州大学附属儿童医院 耳鼻喉科1284人已读 - 医学科普 腺样体肥大,扁桃体肥大,阻塞性睡眠呼吸暂停低通气综合征,鼾症
 张海港 主治医师 苏州大学附属儿童医院 耳鼻喉科1562人已读
张海港 主治医师 苏州大学附属儿童医院 耳鼻喉科1562人已读 - 典型病例 耳廓畸形
 张海港 主治医师 苏州大学附属儿童医院 耳鼻喉科1561人已读
张海港 主治医师 苏州大学附属儿童医院 耳鼻喉科1561人已读 - 典型病例 先天性鳃裂瘘管
 张海港 主治医师 苏州大学附属儿童医院 耳鼻喉科2051人已读
张海港 主治医师 苏州大学附属儿童医院 耳鼻喉科2051人已读 - 典型病例 先天性耳前瘘管
 张海港 主治医师 苏州大学附属儿童医院 耳鼻喉科1523人已读
张海港 主治医师 苏州大学附属儿童医院 耳鼻喉科1523人已读 - 典型病例 鼻咽部的
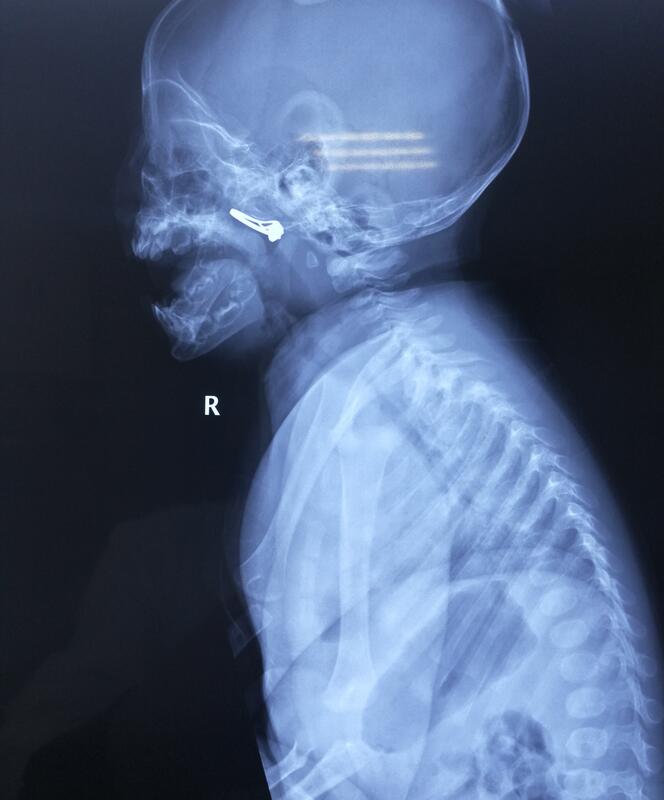 张海港 主治医师 苏州大学附属儿童医院 耳鼻喉科971人已读
张海港 主治医师 苏州大学附属儿童医院 耳鼻喉科971人已读 - 典型病例 食管里的纽扣电池
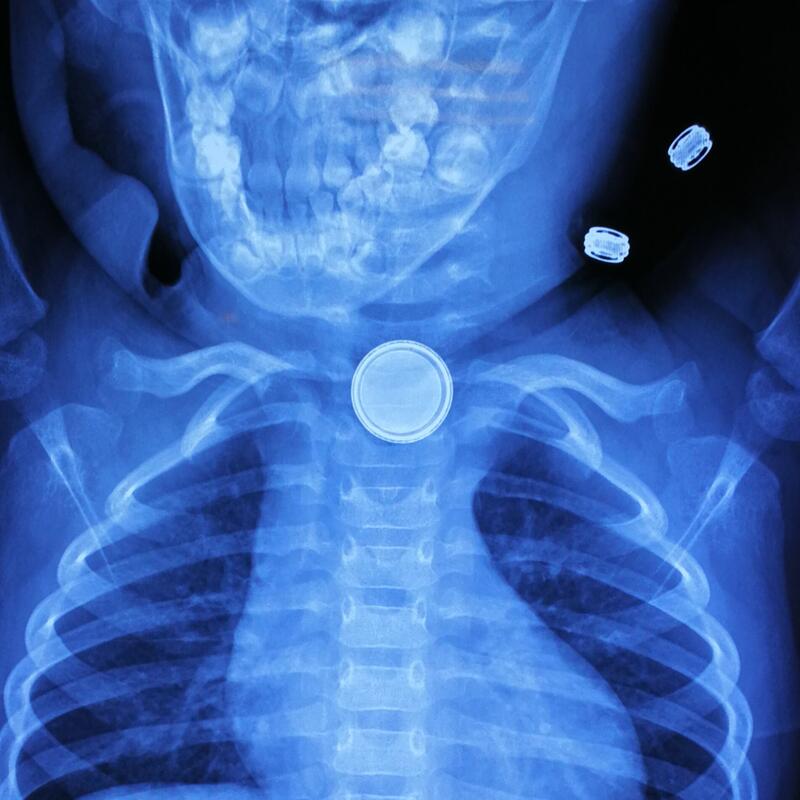 张海港 主治医师 苏州大学附属儿童医院 耳鼻喉科963人已读
张海港 主治医师 苏州大学附属儿童医院 耳鼻喉科963人已读 - 医学科普 宝宝应该掏耳屎吗
宝宝需要掏耳朵吗? 掏耳朵古称采耳,是一个古老的行当,民俗七十二行中的一支奇葩,街头巷尾常常可以见到。成年人掏耳朵是非常普遍的事情,可是儿童需要掏耳朵吗?婴儿需要掏耳朵吗?常有家长抱着小宝宝来门诊掏耳朵,被耳鼻喉科医生拒绝,家长非常不理解,甚至有家长对我抱怨,我就是来掏耳朵的,为什么不能掏?还有一部分家长对宝宝掏耳朵非常排斥,直接拒绝医生掏耳朵,让医生非常被动。耳屎可是老朋友了,那么掏耳朵,还是不掏耳朵,何时掏耳朵?这是一个问题。等我们了解了这个老朋友之后,就知道如何和它相处了。 耵聍来自于哪里? 外耳道皮肤角质层接近外耳道软骨部时被耳毛的运动和皮脂腺和耵聍腺的分泌物托起,大部分的上皮细胞脱屑物和分泌物覆盖在外耳道的外侧,变成耵聍,即我们常说的耳屎。 耵聍有用吗? 耵聍具有多种保护外耳道的特性 耵聍具有疏水性,可以防止水分(水源性微生物)渗透进入外耳道深部。 耵聍具有粘性,可以粘住粉尘、污垢、花粉等,并将其排出外耳道。 耵聍具有抗菌性,可以提供pH约为6.5的酸性环境,不仅能抑制大多数细菌和真菌的生长,还不利于昆虫及螨虫生长。还含有溶菌酶及免疫球蛋白,起到杀菌作用。 耵聍长什么样? 耵聍分为干性耵聍和湿性耵聍。亚洲人种的耵聍往往较干,易碎呈片状;非洲人和白种人多为湿性粘蜡状,褐色油性。 耵聍需要掏吗? 耵聍非常有用,我们一般不需要经常清除,但是出现以下两种情况时需要清除。 影响听力:婴儿耵聍过多则妨碍声波的正常传导,进而影响语言的发育时。 检查鼓膜:婴儿尚不会自我表达,发生中耳炎时仅仅是抓耳朵、哭闹,医生需要检查鼓膜明确诊断时。 如何清除耵聍? 这个问题有点傻,因为有人钥匙链上就挂着亮闪闪的不锈钢挖耳勺,高端大气上档次。还有人喜欢棉签,随用随取,用完即抛,干净卫生。但是这些自己留着用就好了,小宝宝就不要了。门诊上小宝宝鼓膜穿孔的第一凶器就是棉签,掏耳朵时不小心戳破的。所以给小宝宝掏耳屎要注意一下几点: 棉签是掏不出耳屎的。小宝宝外耳道很小,棉签进入外耳道后会把耳屎顶进外耳道深部,而外耳道深部非常敏感,小宝宝疼痛躲避时不仅容易损伤鼓膜或者外耳道,还会给医生后续处理增大麻烦,使简单问题复杂化。 宜选择耵聍钩或者膝状镊。这些都是精细器械,越过耵聍后勾出来或者夹出来。 光线要好,明确知道自己的器械到了哪里,夹住了什么,防止误伤。 医生有十八般兵器,可以帮你搞定所有的耵聍。 本文系张海港医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
张海港 主治医师 苏州大学附属儿童医院 耳鼻喉科7545人已读 - 医学科普 宝宝应该打鼾吗
苏州大学附属儿童医院 耳鼻咽喉头颈外科 张海港 查尔斯·狄更斯于1837年在《匹克威克外传》塑造了一个名为乔的小男孩:形体肥胖、面颊潮红、总爱打瞌睡。医学上最早关注儿童睡眠打鼾是始于1892年,自此以后儿童睡眠呼吸障碍越来越受到耳鼻喉科医生的关注。 儿童打鼾常见吗? 随着家长文化水平的提高及医学常识的普及以及经济水平的提高,越来越多的家长开始关注儿童打鼾的问题。家长来就诊的原因有三个:一是感觉宝宝睡眠好累,大汗淋漓,憋气;二是打鼾已经影响了家长的正常睡眠;三是其它医生的建议,如口腔科医师和外科医生等。据统计,约有12%左右的宝宝睡眠会打鼾(睡眠呼吸障碍),3%发生阻塞性睡眠呼吸暂停(OSA)。 睡眠呼吸障碍的分级 典型的OSA是指睡眠时上气道完全或部分阻塞,伴睡眠紊乱,血氧降低,高碳酸血症,或者白天症状,通常分为五级。 A 无症状 B 原发性打鼾 C 上气道阻力综合征 D 阻塞性低通气综合征 E 阻塞性睡眠呼吸暂停 通常C级以上即需要干预治疗。 睡眠呼吸障碍有哪些表现? 临床表现很多,最常见的是打鼾,其次可见呼吸暂停、鼻息声、喘息、睡眠不稳频繁翻身、频繁觉醒、睡眠时颈部过度后伸、睡眠姿势异常如坐位以及蜷缩睡眠、多汗、遗尿、胸廓剧烈起伏。曾有一例4岁的小朋友除了吃饭的时间都在睡觉,还有一例小朋友频发遗尿(尿床)。 睡眠呼吸障碍有哪些影响? 打鼾、鼻塞、吞咽困难。吞咽困难在小婴儿多见,吃奶时因鼻腔无法通气而表现为喂养困难、面紫。 生长发育停滞 婴儿的影响率为42%~56%,儿童的影响率约10%。有些细心的家属会觉得自家小朋友没有人家小朋友长得快。 腺样体面容 长期的张口呼吸影响颌面骨的发育,小朋友上颌骨逐渐变形,牙列前突、上唇变厚、表情呆滞,感觉变丑了。有一部分家长即是在看牙齿的时候才发现睡眠呼吸障碍的。 学习成绩差 学习成绩的影响是多方面的,而目前已知的研究表明,经治疗干预睡眠呼吸障碍的到改善的小朋友可以得到明显的提高。 胸廓畸形 呼吸时剧烈的胸廓起伏影响胸廓的发育。 肺动脉高压 睡眠呼吸障碍有哪些原因? 上气道狭窄 扁桃体肥大、腺样体肥大、肥胖、颅面咽腔畸形 感染 鼻炎、鼻窦炎、急性扁桃体炎、急性咽炎等 遗传等因素 如何诊断? 多导睡眠记录(PSG):通过脑电图、肌电图、心电图、口鼻气流监测、CO2监测、血氧饱和度监测等对睡眠呼吸障碍进行诊断、鉴别诊断并分级,为治疗方案提供参考。 如何治疗? 导致睡眠呼吸障碍的原因多种多样,对应的治疗方案也是多种多样。个体化综合治疗方可取得较好的疗效。 药物治疗鼻炎、鼻窦炎、急性扁桃体炎、急性咽炎等,药物治疗后症状可得到改善甚至消失,所以有一部分家长觉得吃完药以后打鼾“好了”。 内窥镜下腺样体切除术、低温等离子扁桃体切除术 扁桃体肥大、腺样体肥大的患儿经手术后症状可明显缓解甚至消失。 改变生活方式 肥胖的患儿经过运动、调整饮食结构后,因肌肉力量的增强及口咽腔的相对增大等原因症状可部分缓解。 CPAP治疗 经PSG诊断为中枢性呼吸暂停可选用。
张海港 主治医师 苏州大学附属儿童医院 耳鼻喉科1276人已读





