朱志医生的科普号
- 精选 肠息肉能否发展为肠癌?肠息肉如何治疗?
多数的结直肠癌是由大肠息肉逐渐演变而成的,因此,大肠息肉尤其是腺瘤性息肉被认为是大肠癌的癌前疾病,最佳治疗方法就是发现肠息肉后及时内镜下切除。肠息肉按病理类型可分为:腺瘤样息肉,炎性息肉,增生息肉,错构瘤型息肉等等类型。炎性息肉又名假息肉,是肠粘膜长期慢性炎症引起的息肉样肉芽肿,这种息肉多见于溃疡性结肠及肠结核等病变肠道中,常为多发性,较小,一般不容易恶变。增生性息肉基本不发生恶变。部分可以自行消失。腺瘤样息肉分为三种:(1)管状腺瘤:是圆形或椭圆形的息肉,80%有蒂,其癌变率在1%~5%左右。分为4级,1级和低级别最轻,高级别接近恶变,并且腺瘤越大,越容易癌变。(2)绒毛状腺瘤:较管状腺瘤少见,绝大多数为单发。一般体积都较大,多在1厘米以上,大部分为广基,粗糙或呈绒毛状突起或小结节状,癌变率高可近50%。(3)混合型腺瘤:是同时具有上述两种结构的腺瘤。其癌变率介于管状腺瘤与绒毛状腺瘤之间。特殊类型——家族性结肠息肉家族性结肠息肉,是一种常染色体显性遗传性疾病,全结肠与直肠均可有多发性腺瘤,息肉数几十个,上百个左右到数千个不等,癌变率高,预后差,常需要行全结肠切除进行治疗。肠息肉的治疗方案肠息肉最好内镜下切除,除非很小的息肉,可以观察一段时间,极少的炎性息肉可以自行消失。绝大数息肉随着时间会变大,癌变的风险增加。不要存在侥幸心理,最保险的做法就是发现肠息肉后及时内镜下切除。在息肉切除术后一般一年内再复查一次肠镜如果活检可疑癌变时,最好做内镜黏膜下剥离术(ESD),如果超声镜评估浸润较深,可采用腹腔镜或开腹手术,达到根治。
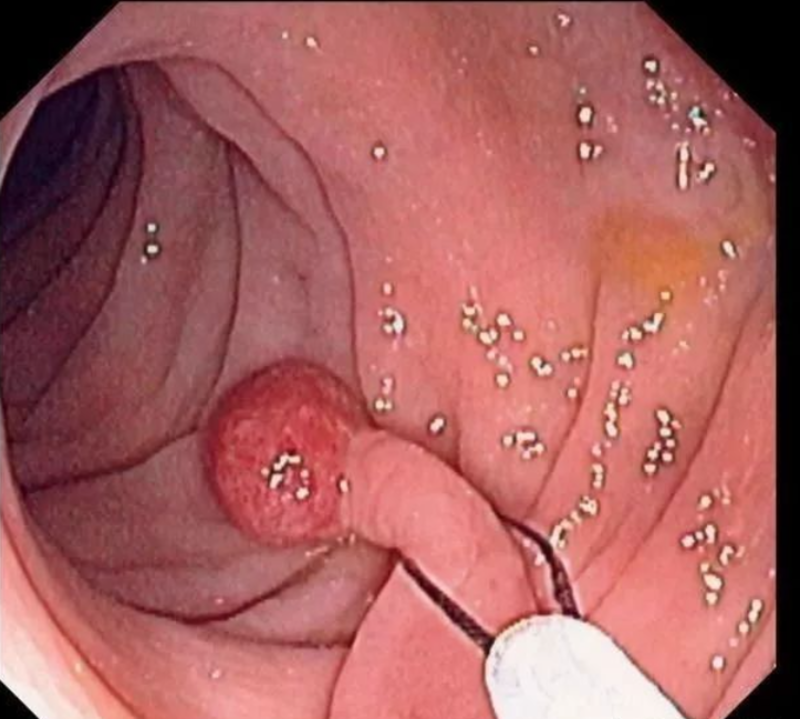 朱志 主任医师 中国医大一院 胃肠外科/疝外科875人已读
朱志 主任医师 中国医大一院 胃肠外科/疝外科875人已读 - 精选 慢性萎缩性胃炎能否治愈?慢性萎缩性胃炎是否会癌变?
慢性萎缩性胃炎,以胃黏膜上皮和腺体萎缩,数目减少,胃黏膜变薄,伴肠腺化生,或不典型增生为特征的慢性消化系统疾病,被认为是一种多致病因素性疾病及癌前病变。它是否能被治愈?是否一定会发展为胃癌?既往认为慢性萎缩性胃炎形成后,萎缩的腺体不能恢复,病变不能逆转治愈。但是临床与实验的研究进展认为慢性萎缩性胃炎若早发现,及时积极治疗,萎缩的腺体是可以恢复的,其可转化为浅表性胃炎或被治愈。萎缩性胃炎常表现为上腹部隐痛、胀满、嗳气,食欲不振或消瘦、贫血等,无特异性症状。轻度慢性萎缩性胃炎预后良好,但重度萎缩性胃炎伴中、重度肠上皮化生及重度不典型增生者,或伴癌胚抗原阳性的患者,癌变率大于10%,应引起高度重视,积极治疗,定期随访,每3-6个月复查胃镜一。治疗上做到三点:根除幽门螺杆菌(Hp),抑酸保护胃黏膜,调整饮食生活习惯根除幽门螺旋杆菌幽门螺旋杆菌(Hp)是引起胃炎,促发胃癌的因素。慢性萎缩性胃炎常伴有Hp感染,根除Hp使轻度慢性萎缩性胃炎组织病理学好转,明显减缓癌前病变的进展。抑酸剂和胃黏膜保护剂慢性胃炎可定期服用抑酸剂如泮托拉唑,奥美拉唑,控制胃酸和胆汁反流;保护剂长期服用宜选择如铝碳酸镁、替普瑞酮、瑞巴派特等具有中和胃酸、增加黏液分泌、调节黏膜下血流及促进黏膜上皮修复等多重作用的黏膜保护剂。调整饮食生活习惯避免进食粗糙、辛辣刺激、过烫、过凉、腌制、烟熏以及麻辣烫等不新鲜食物,避免饥饱不均、暴饮暴食,尤其不吃早餐这类饮食习惯。
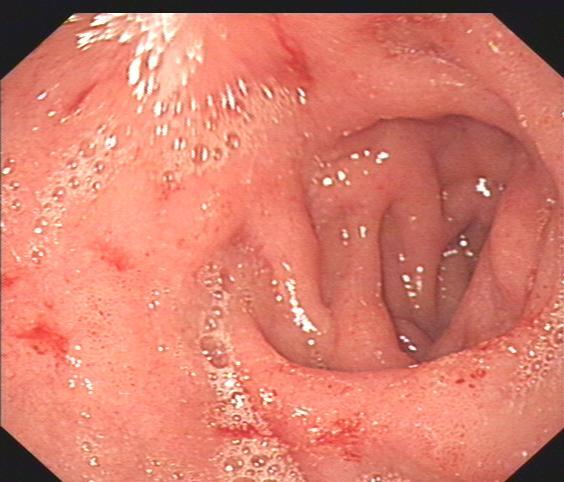 朱志 主任医师 中国医大一院 胃肠外科/疝外科1551人已读
朱志 主任医师 中国医大一院 胃肠外科/疝外科1551人已读 - 精选 结直肠癌术后如何复查
术后复查是结直肠癌治疗计划里不可或缺的一部分,但很多结直肠癌患者及家属对于结直肠癌外科手术后该怎样复查并不十分清楚,本文将为大家带来详细的指导。结直肠癌的术后复查是为了早期发现复发和二次癌症,以便于及时治疗。检查项目包括血液检查(包括肿瘤标志物),CT(肺CT和全腹CT),直肠指诊,肠镜等,见下图。结直肠癌术后复查I期和II期患者在第3年后每年CT检查一次即可。病期的诊断来源于术后的病理关于肠镜的提示:1.复查发现的息肉均推荐切除,并在一年内再次复查肠镜2.术前肠镜因肿瘤处肠道狭窄或肠道准备不佳而未检查全部结肠的患者,术后3-6个月应再次行肠镜检查3.术前肠镜发现息肉而未切除,术后3个月内应在应行肠镜下息肉切除小贴士:1.以上复查计划仅为常规指导,复查时医生会根据您的病情适当增减检查项目。2.如有不适症状时请在复查就诊时主动向医生描述,以便于医生结合您病情开据相应检查。3.一部分患者术后需要进行为期3个月到半年的化疗或放化疗,这部分患者在化疗或放化疗期间的复查计划可遵循化疗或放疗医生的安排。
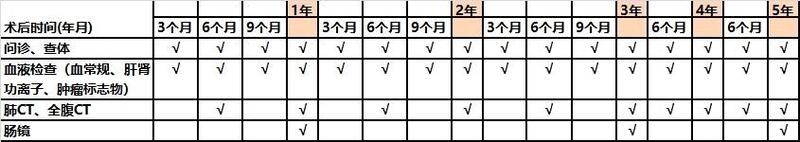 朱志 主任医师 中国医大一院 胃肠外科/疝外科1384人已读
朱志 主任医师 中国医大一院 胃肠外科/疝外科1384人已读 - 精选 胃粘膜保护剂如何选择
胃粘膜保护剂的临床应用胃粘膜保护剂品种繁多,临床应用过程中,需结合患者特点进行考虑,具体如下:(1)明确Hp感染者,选用铋剂较为合适,因为其兼具抑制或者杀灭Hp作用。(2)由胃酸过多引起的胃粘膜损伤,优先使用有抗酸作用或抑制胃蛋白酶活性的药物,比如铝碳酸镁、硫糖铝等,可以发挥抑酸、胃粘膜保护双重药效。(3)老年人慢性胃炎宜选择如替普瑞酮、铝碳酸镁、瑞巴派特等具有增加黏液分泌、调节黏膜下血流及促进黏膜上皮修复等多重作用的黏膜保护剂。(4)便秘的患者,不宜使用铝剂、铋剂,因可引起黑便,加重便秘情况;肾功能不全的患者,不宜使用含铝或铋的黏膜保护剂,因肾功能不全,可能会引起体内药物蓄积。(5)对于酒精或药物引起的胃粘膜损伤,可选择有内源性前列腺素刺激分泌作用药物,如替普瑞酮、瑞巴派特等。(6)胆汁反流所致的胃黏膜损伤,可选择有吸附胆盐、胆汁酸作用的黏膜保护剂,如铝碳酸镁、硫糖铝和秘剂等。
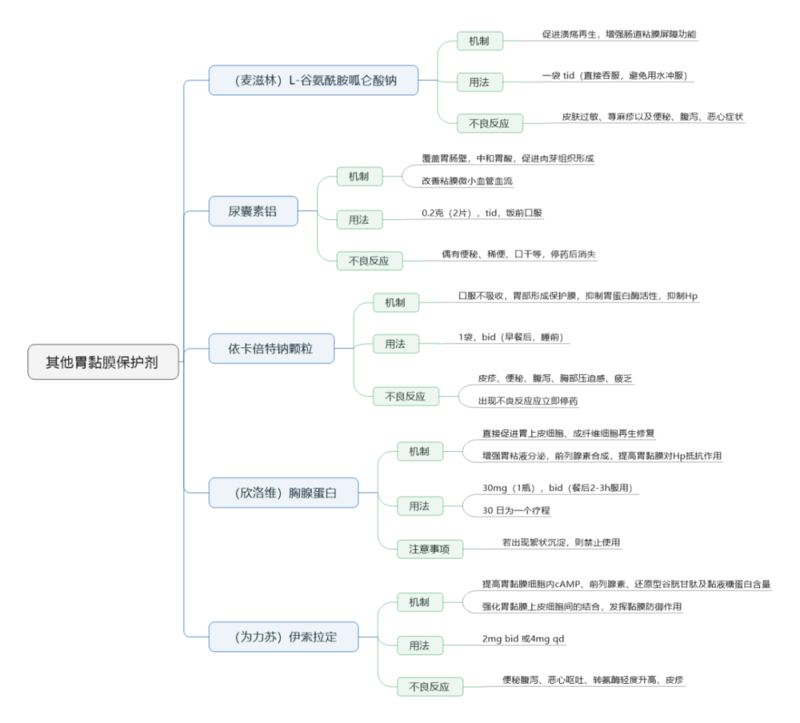 朱志 主任医师 中国医大一院 胃肠外科/疝外科1248人已读
朱志 主任医师 中国医大一院 胃肠外科/疝外科1248人已读 - 精选 先手术还是先放化疗?低位直肠癌怎么治,新辅助放化疗是什么?
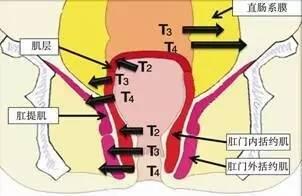
直肠癌由于其特殊的解剖部位,治疗模式较结肠癌而言更加复杂多样,距肛距离≤10cm的局部进展期直肠癌,磁共振成像(MRI)判断(T3~4和/或N+),或侵犯直肠系膜筋膜,或者距离肛门极近且患者有强烈保肛意愿,应该进行新辅助放化疗作为标准的治疗模式,使病灶缩小降期,这部分患者通常在放化疗后8~12周进行根治性手术以及辅助化疗。在放化疗结束后至术前的间隔期内,可加用间隔期化疗使肿瘤有更好的退缩。随着直肠癌规范化治疗的普及,肿瘤的控制率得到较大提升,在此基础上患者也更注重生活质量,肛门的保留从生理和心理上均能使患者获益。对于Ⅱ~Ⅲ期放化疗后肿瘤达到临床完全缓解(cCR)的患者,可以选择在密切随访下选择“观察-等待”,如有肿瘤复发再行挽救性手术。此外,对于部分Ⅰ期低位直肠癌患者,也可以选择放化疗使肿瘤最大程度退缩,从而提高保留肛门的可能性,根据退缩情况选择能否“观察-等待”,或是局部切除,若疗效不佳时再行腹会阴联合直肠癌根治术(APR)
 朱志 主任医师 中国医大一院 胃肠外科/疝外科868人已读
朱志 主任医师 中国医大一院 胃肠外科/疝外科868人已读 - 精选 胃切除术后吃什么?简单易懂版
注意原则少吃多餐,循序渐进,排气很重要术后3天左右进食清流食:水、米汤、淡果汁、肠内营养液术后5天左右进食流食:大米粥、低脂肉汤、藕粉、米糊、果菜汁,牛奶术后7天左右进食半流食:疙瘩汤、龙须面、鸡蛋羹、鱼虾鸡肉泥、果菜泥术后两周左右进食软食:米饭、面条、馒头、面包、炖菜、炖肉、鱼肉、花卷、煮蛋、少渣蔬菜、水果等。一个月后恢复正常食谱不建议食品:生冷硬辣刺激性食物,带馅的面食(包子,饺子,韭菜盒子等)早期进食量的减少可以通过少量多餐加以补偿,以每天5-6餐为宜,阶段性循序渐进,少量持续性增加食量。每次进餐时间在20分钟,每次最多八分饱。以后通过残胃的代偿可以恢复正常进食量。身边可常备一些零食,如苏打饼干、烤馒头片、面包、水果、果汁、酸奶等。胃癌手术后,体重一般较术前有不同程度的下降,这时候大家不要心急,切不可一口气吃成一个大胖子,可以选择高热量,高营养的食物使体重逐渐回升。
朱志 主任医师 中国医大一院 胃肠外科/疝外科1410人已读 - 精选 胃癌术后怎么吃?肠癌术后怎么吃?
胃肠道手术,比如胃癌根治或者结直肠癌根治,要依据手术以后腹部的恢复情况,也就是吻合口的愈合情况,来决定什么时候恢复进食。胃手术一般要求排气之后即术后三天~五天开始进食,肠道术后24小时可进清水,从流食和半流食开始,胃肠手术以后,患者的胃肠道功能可能会受到影响,消化能力比较差。所以刚开始恢复饮食的时候,要求从全流食、半流食开始,也就是从米汤、稀饭开始,逐步过渡到半流食,也就是鸡蛋糕,面条、鸡汤、排骨汤、鱼汤等等,不能够太油腻,因为油腻之后有可能会导致患者肠蠕动加快,出现腹部疼痛,以及有可能会导致患者出现腹泻等情况。一、进食原则1、循序渐进:由清流食到流食,到半流食然后软食,最后普食,次数和量逐渐增加,注意不可饱食。2、少量多餐:尤其是胃术后病人,由于胃容积减少,初次进餐不超过50ml,随着恢复逐渐加大,每次不宜超过100ml-150ml,每日分6-8次进餐;肠道术后病人开始进食时也应少量多餐。3、早期应供给充足的碳水、蛋白质、维生素等。碳水包括各种糖类食品、淀粉米面;蛋白质包括营养粉,豆类和各种肉类之中;蔬菜水果中维生素含量丰富。4、忌食生、冷、硬、刺激性、油腻、馅类食物,如:辣椒、芥末、包子等。5、注意饮食卫生,进食要细嚼慢咽。6、每日补充维生素,离子:可选果蔬汁代水饮。二、烹调方法宜选用蒸、煮、炖、烩等方法,不宜炒、溜、炸、煎、生拌等方法。应保证食物彻底制烂、易消化。控制刺激性调味品。三、食物分类及选择应选择高热量、高蛋白、高维生素食物。1、清流食:透明或半透明液体。食物可选:糖水、米汤、薄面汤、稀藕粉、红枣汤(去除红枣)、各种蔬菜汁及果汁等。2、流食:为液体或易溶化的液体。胃肠道手术病人为避免胀气。少给牛奶、豆浆及。更换不同种类的流食可增加食欲。食物可选:蒸蛋美、蛋花汤、去油肉汤、稀粥等。3、半流食:为细软、易消化、易咀嚼、含纤维少而营养较高呈半流质状态的食物。食物可选:各种米粥、肉末粥、鱼米粥、豆腐脑、豆腐、面片汤、碎面条、菜泥、果泥等。4、软食:是介于半流与普食之间的一类食物。食物要易于消化,便于咀嚼,烹调食物时要切碎、炖烂、煮软。食物可选:面条、馒头、软米饭、鱼肉、瘦肉泥、碎菜等。5、普食:普通各类食物。应注意身体所需营养,平衡膳食,注意食物的色、香、味、型、多样化。可给易消化吸收的高热量、高蛋白的食物。如:蛋乳制品、鸡蛋、豆制品、新鲜蔬菜、水果等。6、造瘘口术后的病人可根据自己所处的场合,选择少吃产臭味的食物,如:大蒜、葱、萝卜等:少吃含产气食物,如:白薯、土豆、啤酒、豆类等;可适当多吃富含纤维素食物,如:玉米、香蕉、蔬菜、水果等,促进大便成形。一般术后1周内禁止摄入牛奶、豆浆、洋葱、大蒜等易胀气食物及刺激性食物;术后1月内,尤其是术后2周内限制摄入含粗纤维素的食物,如芹菜、大白菜、香菜、蒜苗、韭菜、香椿、冬笋、毛笋、菠萝等,以减少大便次数和未消化的粗纤维对胃肠道吻合口的磨擦。胃术后病人如像正常人进食,2-3个月后即可。结、直肠术后病人如像正常人进食,1-2个月后即可。
朱志 主任医师 中国医大一院 胃肠外科/疝外科695人已读 - 精选 如何预防幽门螺杆菌
幽门螺杆菌主要经口传播,切断传播途径是最主要的预防手段尽管幽门螺杆菌的感染较常见,但是目前研究者对它的感染途径仍然存有争议。目前研究认为,“粪-口”途径、“口-口”途径都可能感染幽门螺杆菌,也就是说,通过食物、水以及经口喂食、亲吻、打喷嚏等都可能传播幽门螺杆菌。预防幽门螺杆菌和治疗同等重要。幽门螺杆菌通过“口-口”传播,故饮食卫生相当重要,进餐时提倡分餐、使用公筷,可切断传播途径,降低感染率及再感染率。此外,HP感染并非十分严重的疾病,虽然它与胃癌有一定关系,但患者大可不必过于担心,放松心情、规律治疗,持正确的态度对待即可。
朱志 主任医师 中国医大一院 胃肠外科/疝外科520人已读 - 精选 幽门螺杆菌如何检测
吹气实验是最常用的检测HP手段吹气法”的真名为:13碳(或14碳)尿素呼气试验,以下简称呼气试验。13碳为一种稳定同位素,在自然界以特定的比例天然存在,适用于所有年龄和类型的受试者,包括孕妇和儿童。国内外公认13碳在诊断Hp感染及判断Hp根除疗效中具有高度的准确性,有取代14碳的趋势。呼气试验虽然可以准确的测定胃里有无幽门螺杆菌,但并不能轻易取代胃镜。呼气试验只能检测是否有幽门螺杆菌感染,其结果阴性并不等于没有胃病,幽门螺杆菌与胃病之间的关系并不是简单地划上等号。胃镜检查与胃病的评估息息相关,可以准确判断胃内是否出现炎症、溃疡、息肉及肿瘤等情况。如果你有什么相关问题,可以在文章下方留言,或在线提交问题,朱志医疗团队会为你进行具体问题的进一步解答。
朱志 主任医师 中国医大一院 胃肠外科/疝外科345人已读 - 精选 腹部手术后怎么预防肠黏连
腹部手术,特别是胃肠道手术、剖腹产、阑尾炎等开腹手术,会存在肠粘连的风险而导致肠梗阻。预防肠粘连主要有以下方式:第一、腹部手术后尽早下床活动,可促进肠道蠕动,对避免肠粘连有很大的帮助第二、手术后的患者,平时还应注意饮食,少吃多餐,避免暴饮暴食,少免进食豆类等产气。第三、部分患者在手术后还可以适当增加运动锻炼,需要依据病情来决定。第四、部分患者可以做腹部的热敷,理疗、针灸,按摩,都有助于缓解肠粘连一般来讲,做过腹部手术的患者约有80%的人会发生肠粘连,其中10%会有症状,比如腹痛、腹胀等,当肠道粘连严重时,则发生肠梗阻,只要不是太严重,大部分只需保守治疗,比如消炎、解痉、通便,只要经过这些治疗,水肿的肠道得以消肿,再加上饮食上稍加注意,以精细、柔软食物为主,基本上就能缓解症状。如果腹痛反复发作,伴有腹胀、呕吐、无排便、排气,发热和CT检查,发现肠粘连严重,则应考虑尽早手术治疗,把肠粘连进行松解,否则会导致肠坏死。 值得提醒的是,因为手术治疗并不能消除肠粘连,相反,术后有可能还会形成新的粘连,所以,肠粘连应该说是外科手术的一个遗留下的顽固性难题。
朱志 主任医师 中国医大一院 胃肠外科/疝外科1017人已读





