邓卫东医生的科普号
- 精选 如何用手机拍照高质量的医学影像资料?
在网上咨询的过程中,经常会遇到医生要求上传X线、CT、MR片的情况,但有些病友上传的资料实在质量太差,影响医生的观察及判断。今天在这里给病友们一些拍这些照片的建议。尽量在纯白色的光线下拍摄,比如在医院的观片灯上拍。如果在家里,可在家用的电脑屏幕前拍摄。首先,需要先设置一个相对纯白色的光源。设置方法:在桌面上新建一个.txt文档,并让其最大化(如下图);拍照时注意事项:1.把相机的分辨率尽可能设置得高一些,这样拍出的照片会更清晰。打开相机的参考线,这样拍出的照片“横平竖直”,不会太倾斜。 2.选用相机的“黑白”模式(如上图)。3.关闭自动闪光功能。避免使用闪光灯。4.请在一个相对黑暗的环境中,比如,拉上窗帘等,避免拍出的图片上有大的反光斑。5.尽量不整张拍摄CT或核磁片。这样每一张图片太小,会影响观察。可以把整张图片分为若干部分,分别拍摄。6.尽量保持手机与图片的平行,避免图像变形,影响观察。7.拍照完成后,用手机自带的软件进行简单的裁切。 示例:好的照片:最好这样一幅一图地拍,或四幅一图地拍, 不好的照片:这样的照片,大的病变还能凑合着看,小的病变根本看不清,而且图片倾斜太重,或有反光。 本文系刘现立医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
刘现立 主任医师 河科大第一附属医院 普外科4687人已读 - 精选 认识“肝岛”
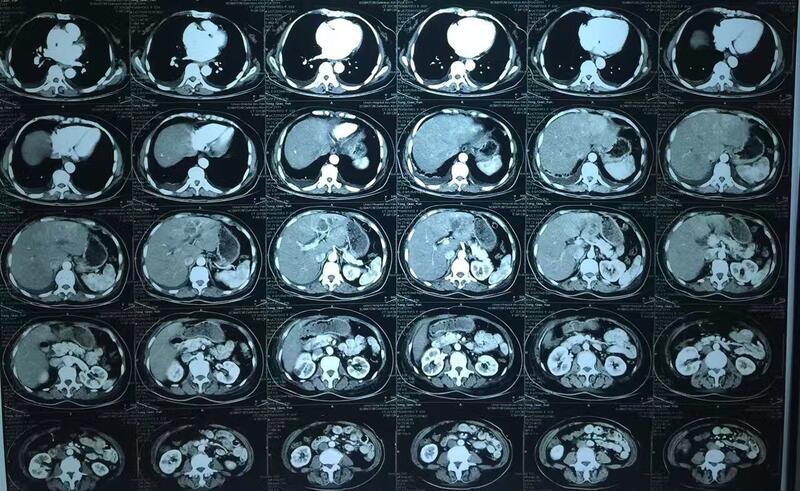
病例报告 女、63岁,因发现左肝占位20余天住院。初起病时有高热,治疗后已不发热。CT提示左肝外叶占位病变,疑肝脓肿。(图一至六) 今天行肝左外叶切除,胆总管探查,“T”管引流术。在处理切除肝左外叶组织时,发现有两个肿块:一个接近肝左内叶,也就是标本近切缘处,(图九)切开后未见脓液,为黄白色较硬组织。奇怪的是另一个肿块,也就是位于近游离缘肝实质内的肿块,切开后未见明显肿瘤,但可看出实质内有一和周围肝组织色泽、质地相近,而又和周围肝组织有明显界限的一团组织。(图七、八)这就应该是我们平时所说的“肝岛”吧。 本肝岛在影像资料上不明显。但很多“肝岛”可在影像资料上显示出一个肝脏的肿瘤,过去曾有过因为此肿块而行肝七、八段切除而损伤肝右静脉及肝中静脉的案例。所以要正确认识“肝岛”,有怀疑者应进一步检查,不要轻易手术切除! 本例是否为“肝岛”?内侧肿块是良性(感染)还是恶性?一切有待病理报告确定。
 邓卫东 主任医师 湖北科技学院附属第二医院 外科8373人已读
邓卫东 主任医师 湖北科技学院附属第二医院 外科8373人已读 - 精选 腹腔镜治疗阑尾炎的优势
概念:阑尾炎是因多种因素而形成的炎性改变,为外科常见病,以青年最为多见,男性多于女性。临床上急性阑尾炎较为常见。临床表现:1.腹痛是最常见的症状,阑尾炎腹痛的特点是转移性腹痛,即开始时在上腹部脐周围痛
贺志云 副主任医师 兰州大学第二医院 普外科1.7万人已读 - 精选 甲状腺结节的治疗方法
一、甲状腺结节是什么?甲状腺结节(thyroidnodule)是指甲状腺内的孤立病灶,可以在超声等影像学检查下发现这个病灶有别于周边的组织。可以触及但影像学检查未能证实的结节不能诊断为甲状腺结节。甲状
黄东航 主任医师 福建省立医院 甲状腺(疝)外科19.6万人已读 - 精选 超右半肝切除
值得值得吗?值得! 病例报告 女、23岁,三月多前(5月30号)行超右半肝切除手术(图一至四为当时的肝脏CT片,图五为切除的超右半肝)后第二次入院。本次肝脏CT检查显示剩余肝脏生长良好,未见有病灶复发和转移。(图六至八)入院后行介入治疗,(图九为介入报告)也未见有复发知转移!该患者手术超右半肝切除前一月的甲胎蛋白为四万多,行介入治疗后于手术前为2万多。本次住院捡查甲胎蛋白在正常
邓卫东 主任医师 湖北科技学院附属第二医院 外科1332人已读 - 精选 腹腔镜手术并发症
腹腔镜手术的并发症有哪些?腹腔镜手术最常见的并发症是什么?腹腔镜手术所特有的并发症有哪些?什么时候该怀疑出现了并发症?腹腔镜手术后这么小的切口怎么会出现疝呢?手术前患者要采取什么预防措施?腹腔镜手术的并发症有哪些?与其他手术一样,腹腔镜手术也有麻醉和手术的潜在风险。尽管腹腔镜手术比传统的开放手术组织损伤更少,但并不意味着它完全没有风险。随着手术部位的不同,手术的并发症也不尽相同。由于气腹可能会引起心律失常,皮下气肿等并发症;置放穿刺套管及手术操作时可能会引起空腔脏器的穿孔,实质性脏器的破裂及出血等并发症。但在绝大多数的报道中,腹腔镜手术的并发症发生率都很低,在1-5%之间,术后死亡率大约在0.05%。常见的并发症包括: 与麻醉相关的并发症如:心律失常等心肺并发症 短暂的高热 腹壁瘀斑 气管炎及肺炎 损伤血管引起的出血 损伤腹腔内实质性脏器 空腔脏器穿孔 损伤重要的血管 血栓形成 感染 疝 腹腔粘连这些并发症都不是腹腔镜手术所特有的,在开放手术中其发生率更高。腹腔镜手术最常见的并发症是什么?感染是所有手术后最常见的并发症。即使在腹腔镜手术后切口感染的发生率远低于开腹手术,但许多统计研究发现感染依然是腹腔镜手术后最常见的并发症。腹腔镜手术后的感染与手术技术无关,只是与消毒及医院环境有关。肠管损伤是第二位多见的并发症,也是腹腔镜手术后患者死亡的最常见的原因。腹腔镜手术所特有的并发症有哪些?腹腔脏器及血管的损伤有时与腹腔镜技术有关,对经验不够丰富的医师,置放穿刺套管及使用腹腔镜专用的长器械时有时会引起肠管、膀胱等腹腔脏器或血管的损伤,如果并发症很严重,可能需要再次手术或在手术中转为开放术式来止血或修补损伤。如果是感染或其他一些轻微的并发症,可以通过对症治疗来解决。对于有经验的医师来说,这些并发症都很少见。无论如何,患者的安全都是第一位的。什么时候该怀疑出现了并发症?如果患者发现以下情况:畏寒,寒战,发热,排尿困难,持续加重的腹痛和腹胀,伤口红肿或穿刺点出现肿物,立即与手术医师联系。腹腔镜手术后这么小的切口怎么会出现疝呢?穿刺孔部位的切口疝是腹腔镜手术后会出现的并发症。大多发生在10mm的穿刺孔部位,无论该穿刺孔是否在脐部。外科医师应该认识到关闭这些较大切口部位筋膜的重要性,不仅在10mm的穿刺孔,也包括反复做操作导致缺损变大的5mm穿刺孔术后也需缝合。手术前患者要采取什么预防措施? 手术前6-8小时不能进食及饮水 手术前完善所有的术前检查和准备 手术前一天洗澡,以抗菌肥皂及清水清洗脐部 告诉手术医师患者所有的口服药物以确定哪些手术前需服用,哪些需提前停药本文系花荣医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载
花荣 副主任医师 复旦大学附属华山医院 肥胖与疝外科9488人已读 - 精选 腹部无切口、超低位保肛-腹腔镜经肛外翻拖出式直肠癌根治术
腹部无切口、超低位保肛----腹腔镜经肛外翻拖出式直肠癌根治术腹部无切口直肠外翻拖出肛门后切除的标本经肛拖出直肠后距离肿瘤远端2cm用闭合器离断直肠超低位直肠癌因肿瘤位置低,距肛可以低至3cm左右,在保肛手术中操作难度较大,近年,围绕如何提高保肛率、更好地提高患者术后生活质量成为结直肠外科研究的热点。我院胃肠肛外科单毓强主任医师团队开展了腹部无切口、超低位直肠癌保肛术----完全腹腔镜下直肠外翻拖出式直肠癌根治手术,提高了保肛率,取得了满意的效果。经肛直肠外翻拖出式手术的优势:1. 可以解决腹腔镜下超低位离断直肠肿瘤远端非常困难的难题,提高保肛率。2. 直肠拖出后直视下完成切除,对超低位直肠癌能保证肿瘤远切端足够切缘,减少肿瘤复发。3.直肠外翻拖出式吻合经自然腔道取出标本,避免腹部另做切口,减少患者创伤,更加微创。经肛直肠外翻拖出式手术主要分三步:1.同常规腹腔镜下直肠癌根治术一样于肠系膜下动脉分出左结肠血管后离断并清扫其周围淋巴结,在完成全直肠系膜游离后,向下切断骶骨直肠韧带,达到肛提肌水平,继续经内外括约肌间隙向下分离到齿状线水平,充分游离后在肿瘤近端250px处离断乙状结肠肠管。2.碘伏消毒肛门并扩肛,经肛门置入卵圆钳至乙状结肠断端,夹持肠管壁将远端部分乙状结肠、直肠及其系膜自肛门外翻拖出,直视下,肿瘤大小形态清晰可见,距离肿瘤下缘≥2 cm远端直肠以切割吻合器闭合切断肠管并移除标本。3.适当扩大脐部Trocar孔置入抵钉座,腹腔镜直视下完成乙状结肠切开、荷包缝合、吻合器抵钉座的固定。直肠切除后,还纳直肠残端后,在腹腔内腹腔镜直视下将乙状结肠与直肠吻合。本文系单毓强医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
单毓强 主任医师 杭州市第一人民医院 普外科4215人已读 - 精选 关于痔
总结一下,痔疮治疗没有微创与传统之分,传统可以做到微创,微创也可能会成重创,微创传统没有绝对好坏。枪、狙击手都重要,更重要的是狙击手疾恶如仇的气概、沉着果敢的素养和厚积薄发的精湛技艺。 扔掉对枪的幻想,去找你的狙击手吧!
邓卫东 主任医师 湖北科技学院附属第二医院 外科841人已读 - 典型病例 越权代苞不可取之肝囊肿
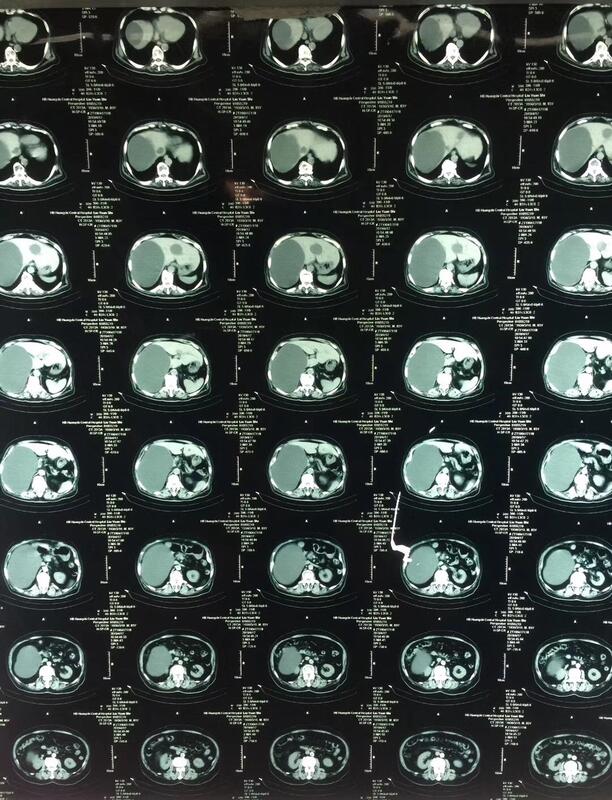
病例报告 男、84岁,“发现肝囊肿五年,呼吸困难,腹胀明显三月余”入院。 患者2014年初体检时 发现肝囊肿,未作处理。今年二月初因呼吸困难在当地医院住院治疗,检查发现肝囊肿明显增大,主管医生(内科)直接决定行置管引流,将囊液引流后B超检查囊肿明显缩小,呼吸改善,拨管让其出院。病人回家后不久呼吸困难,腹胀马上又出现,且有过之,决定来上级医院看看。 住院后检查肝囊肿巨大占住整个右肝及部分肝左内叶。(图一至九)经过精心的检查及准备,今天行腔镜肝囊肿揭盖引流术,手术顺利。 肝囊肿要足够大,且还要看所在部位才考虑手术,一般来说十公分以下的多半不手术。而所谓的置管引流、穿刺抽囊液都是不可取的方法,穿刺抽液后马上就会恢复原样,置管引流在拨管后也会马上恢复。所以内科医生碰到这类病人还是应让其到外科治疗为好。曾己何时,当内科刚开始TiPPS(经颈静脉肝内门体分流术)时,不是也认为门脉高压症上消化道出血不需要外科治疗吗?介入刚开始时,不是也认为今后肝癌不需要外科手术治疗吗?时间的车轮把这些偏了的观点改变了!而肝囊肿穿刺、置管引流早就定论不可取,为什么还会这样做呢?还是做好本职工作为好!
 邓卫东 主任医师 湖北科技学院附属第二医院 外科1207人已读
邓卫东 主任医师 湖北科技学院附属第二医院 外科1207人已读 - 典型病例 肝胆大手术加做脾动脉结扎术(新的偿试)
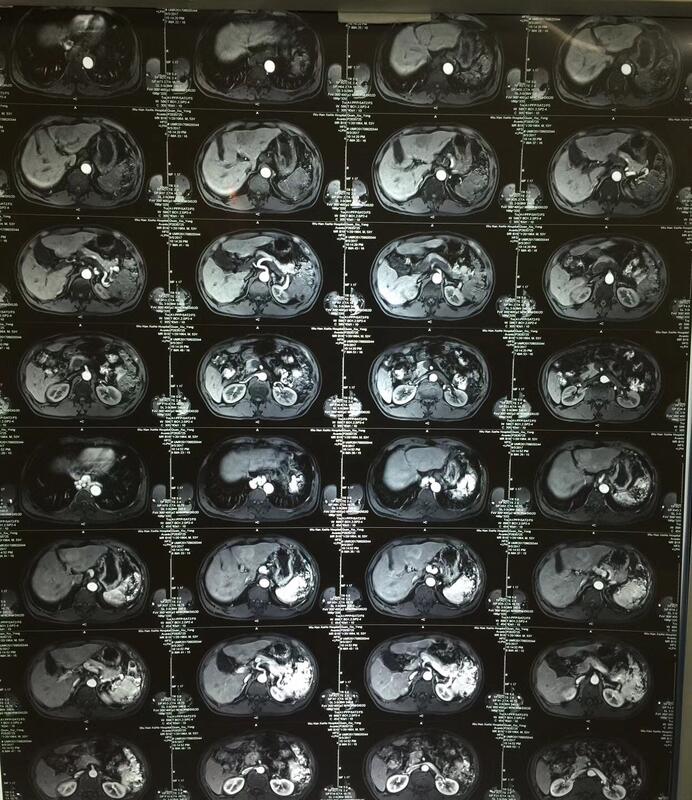
新的尝试--肝胆大手术加做脾动脉结扎术 第一台是肝左外叶占位病变,(图一至三)甲胎蛋白高,合併肝硬化,有脾肿大、脾亢,白细胞只一千多,血小板只六万多,肝脾磁共振报告有脾门区脾动脉瘤。此病人于多年前行脾动脉栓塞。进腹后我们先行结扎脾动脉,而后解剖第一肝门,将通往肝左外叶的一条较粗的肝左动脉分支结扎。而后游离左肝的肝周韧带,切除肝左外叶。(保留了部分正常的肝二段肝组织)手术过程没有阻断第一肝门,基本没有出血。 上周五第二台肝占位病变,(图四至九)也是合併肝硬化、脾肿大、脾亢,白细胞二千多,血小板只有三万多。此例进腹后也是先行结扎脾动脉,而后结扎肝右动脉后方敢游离肝周韧带而后切除巨大的肝肿瘤。 第一台先行结扎脾动脉可使回肝血流减少;减轻术后脾亢的程度,有利于病人凝血功能的改善;减少脾门脾动脉瘤的危险。第二台结扎脾动脉同样具有前两个好处。 大的胆道手术合併肝硬化、脾肿大、脾亢时,最好不要同时做脾切除手术,这点在2000年前胆道外科学组已经给出明确的意见,认为同歩手术会大大增加致残率和死亡率!而合併肝硬化的肝肿瘤切除同样也不应同时行脾切除手术!道理和大的胆道手术相同。 但病人的脾肿大、脾亢存在,对手术后恢复很不利,极大地影响病人凝血功能。肝胆大手术及麻醉对病人的肝脏的损伤造成肝脏产生凝血因子减少,而脾亢对血细胞的破坏并不会减少!这样病人术后凝血功能受影响很大!所以我们进腹后先行结扎脾动脉,确实对手术及术后凝血功能的恢复有好处。到目前为止我们已经做了十多台此类手术,效果是明显的。
 邓卫东 主任医师 湖北科技学院附属第二医院 外科2128人已读
邓卫东 主任医师 湖北科技学院附属第二医院 外科2128人已读