杨晓霞医生的科普号
- 精选 颈动脉狭窄宣教
1、什么是颈动脉狭窄?颈动脉是大脑的血液供应主要来源,临床医师经过长期的深入研究后发现:“中风”的主要原因是脑供血动脉的狭窄和闭塞。据统计,60%以上的脑缺血病人是由颈动脉狭窄引起。那么什么是颈动脉狭窄?颈动脉狭窄的形成原因又是什么呢?随着人们年龄的增长,血管也在不断的老化,以致于在血管腔内形成象“水垢”一样的赘生物贴附在血管壁上(即我们通常所说的动脉粥样硬化),阻碍血流的通过,造成血管的狭窄。当“水垢”出现在颈动脉上时就造成了颈动脉狭窄。颈动脉狭窄的形成原因是什么?那么造成颈动脉狭窄的“水垢”是怎么形成的呢?动脉血管内的“水垢”在医学上的名称是动脉粥样硬化斑块。随着年龄增长,以及吸烟、高血压、高脂血症、运动量减少、情绪紧张等一系列因素的影响下,血管老化,钙质及脂质沉积在血管内壁上,形成“水垢”样的硬化斑块,使动脉壁质地坚硬,失去弹性。同时由于病变发展,部分斑块逐步突入血管腔内造成管腔狭窄。颈动脉狭窄的后果及临床表现?由于颈动脉是大脑的主要供血动脉之一,当颈动脉出现不同程度的狭窄时,大脑也就出现不同程度的缺血。主要的表现为:耳鸣、视物模糊、头痛、头晕、记忆力减退、乏力、嗜睡、失眠以及多梦等。也可以出现眩晕、眼前发黑(黑矒),重者可以出现反复的晕厥,甚至偏瘫、失语、昏迷,少数人可以有视力下降,偏盲、复视,甚至突发性失明。 最严重的后果则为动脉硬化斑块,即我们所说的“水垢”脱落。脱落的斑块可以堵塞颈动脉,引起脑梗死(中风)。众所周知,“中风”意味着偏瘫,大小便失禁,生活不能自理,甚至丧失生命。如何早期发现颈动脉狭窄?很多颈动脉狭窄的人可能一直没有症状,关于这个问题,我们应该先了解大脑的血供情况。大脑的血供主要通过4条动脉来承担,分别是两条颈内动脉和两条椎动脉。这4根动脉到达颅内后,互相交通,形成网络供应大脑的血供,这个网络称为大脑基底动脉环(Wiliis 环)。Wiliis 环若先天性不完整或某处严重狭窄,那么4条供血动脉中任何一条因狭窄供血不足,超过一定程度,就会有大脑某部位的缺血,从而出现一些症状。如果Wiliis 环完整,即使一侧颈动脉闭塞,尚可以由其他三支血管满足大脑需要,不出现脑缺血症状。但我们不能心存侥幸,若出现中风再治疗颈动脉狭窄则为时已晚。因此50岁以上的中老年人应当在每年的体检中椎动脉和颈内动脉相互连接形成Willis环查一下动脉超声,看看颈动脉是否存在粥样硬化斑块和狭窄,对于早期查出的颈动脉狭窄,早期进行治疗,避免中风的发生。颈动脉狭窄的预防?颈动脉狭窄的主要原因是动脉硬化,因此预防颈动脉狭窄主要就是推行良好的生活习惯防止或推迟动脉血管硬化、老化。良好的生活习惯主要包括:清淡饮食,多吃水果蔬菜,尽量少吃油腻食物;积极活动锻炼身体,不吸烟;患有高血压、高血糖或高血脂的患者应积极控制好血压、血糖及血脂水平;50岁以上的中老年人可以在医生的指导下服用少量阿司匹林等预防心脑血管事件的发生。颈动脉狭窄如何治疗?何时需要治疗?颈动脉狭窄的治疗方式有三种:药物治疗、颈动脉开刀手术和颈动脉血管腔内治疗术(支架成型术)。药物治疗的基本方法是长期服用抗血小板药(如常规服用阿司匹林、或新的强效抗血小板药物氯吡格雷),但仅适用于狭窄程度不超过50%的患者,对于超过70%狭窄的患者一般建议手术治疗。颈动脉开刀手术的基本方法是内膜切除,解除动脉狭窄和粥样硬化斑块,恢复大脑血供,消除脑梗塞栓子来源。该手术比较成熟,开展有50多年了。因为该手术需要阻断手术侧颈动脉,以往该手术围手术期中风和死亡率为5.6%左右,现在该手术应用转流管在手术中维持颈动脉血供的同时切除内膜斑块,有效降低了围手术期中风和死亡率。该手术的缺点是需要全身麻醉,颈部切口及创伤大,恢复慢,优点是完全切除增生内膜和硬化斑块,再发生狭窄的机会较小,不需要终身服用抗血小板及抗凝药物。腔内治疗术即在颈动脉里安置支架。该方法具有创伤小、操作简单、起效快、恢复快、疗效确切、可重复操作的优点。只需要局部麻醉,在大腿根部穿刺,将一根直径在2毫米左右的导管放置入股动脉,将导管输送到颈动脉狭窄部位,选准位置后将支架释放出来就完成了对颈动脉硬化狭窄部位的扩张成型,改善大脑血流供应。其缺点是支架释放过程中可能会诱发不稳定斑块的微小栓子脱落引起“中风”脑梗塞,以及血管痉挛、血管内膜破损以及术后再狭窄的可能。近年来开始使用带滤网的支架系统,能够很好的抓捕脱落的微小栓子,有效避免了“中风”脑梗塞的发生。当出现以下情况时需进行手术或腔内治疗:1、颈动脉狭窄程度超过70%;2、颈动脉狭窄程度小于70%,但头晕、黑矒等脑缺血症状典型,或者硬化斑块不稳定,容易脱落;3、药物治疗效果不佳,有中风发作史,或脑梗塞后仍有小中风发作。手术或腔内治疗后的注意事项?颈动脉支架治疗术的近期效果鼓舞人心,病人的接受程度也很高,国际上很多对比内膜切除术和支架成型术试验的结果表明,颈动脉支架成型术较内膜切除术安全、创伤小、恢复快。对于接受内膜切除术的患者,术后需要服用抗凝、抗血小板药物36个月,无需终身抗凝、抗血小板。金属支架是异物,在体内与血液接触时有血小板聚集和形成血栓的可能,因此术后需正规口服抗凝、抗血小板药物。通常用药为阿司匹林100mg,1次/日,口服终身,波立维(氯吡格雷)75mg,1次/日,口服3-6个月。以上两种手术术后均需在术后3,6,9,12个月时复查颈动脉超声或CT,以后每年复查一次。术后维持良好的生活习惯:严格戒烟、清淡低盐低脂饮食;积极活动锻炼身体;积极控制好血压、血糖及血脂水平。
熊江 主任医师 中国人民解放军总医院第一医学中心 血管外科2.5万人已读 - 案例 雷诺症
治疗前2020年12月3日开始出现双侧手指组织发凉发青发白,逐渐加重并伴明显疼痛。2020年12月15日就诊,查体见:双侧手指指端乌青双足皮色苍白,双侧桡动脉搏动微弱,双侧足背动脉搏动极弱难以触及。治疗后治疗后20天西药予口服贝前列素钠中药予四逆散加当归四逆汤加附子加减辅以针灸推拿温理督脉三周后患者双手双足皮温明显升高,双侧桡动脉、足背动脉搏动较前明显强劲有力
 杨晓霞 医师 浙江中医药大学附属第二医院 血管外科428人已读
杨晓霞 医师 浙江中医药大学附属第二医院 血管外科428人已读 - 案例 VSD
治疗前患者既往糖尿病史20余年,双下肢动脉硬化闭塞,先后行6次血管介入及搭桥手术,双下肢缺血,左足大趾切除术后感染,形成较大较深溃疡。治疗后治疗后120天予多次蚕食清创,清除脓腐组织,暴露创面肉芽,再予多次VSD治疗,一周更换一次VSD负压引流装置
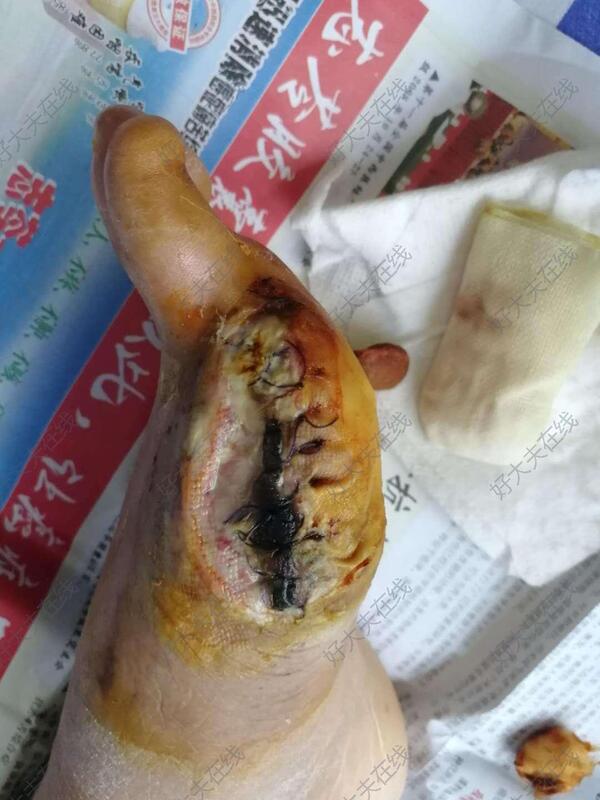 杨晓霞 医师 浙江中医药大学附属第二医院 血管外科235人已读
杨晓霞 医师 浙江中医药大学附属第二医院 血管外科235人已读 - 医学科普 蚯蚓腿?小腿皮肤发黑?老烂腿?原来是下肢静脉曲张惹的祸
什么是下肢静脉曲张?下肢静脉曲张在人群中发病率大概在7%左右,是一种较为常见的疾病,严重的静脉曲张会影响患者的生活质量。下肢静脉曲张最主要的发病机制是大隐静脉汇入深静脉处的瓣膜发生关闭不全,导致血液倒流,使得静脉压力增加,日积月累引起静脉扩张扭曲扩张。一般位置低的地方容易先发生静脉曲张,所以小腿是重灾区。静脉曲张可以在发病数年,甚至十多年内无明显临床症状。但是这不代表静脉曲张没有危害。当病情进展到一定程度,可以发生静脉内血栓形成,无菌性炎症(静脉炎),色素沉着、溃疡、淤积性皮炎、破裂出血等并发症。下肢静脉曲张的典型症状:1、下肢浅静脉迂曲扩张,轻者可见暗红色蜘蛛网样血管网,重者可见迂曲成团如蚯蚓样突出于腿部皮肤表面;2、下肢酸胀不适,沉重或疼痛,久站久立后加重,有典型的晨轻暮重现象;3、小腿下部色素沉着、脱屑、湿疹,严重者甚至溃疡,经久不愈;4、下肢肿胀,以足、踝部明显;5、短时间行走或平卧时上述症状可有缓解。 下肢静脉曲张的护理下肢静脉曲张多发于从事持久站立工作,强体力劳动,或久坐少动的人员。生活中,首先要避免久站久坐,垂直的下肢会增加下肢静脉的压力,加重静脉曲张。其二,适当运动,小腿的肌肉在运动过程中可以起到肌肉泵的作用,促进下肢静脉血液回流心脏,减轻下肢静脉压力。其三,小腿酸胀沉明显的患者,建议长期穿戴医学弹力袜,目前被广大血管外科医生推广的非手术治疗下肢静脉曲张最有效的治疗方法,通过梯度压力,促进静脉回流,减轻下肢静脉压力,控制病情发展,缓解症状。下肢静脉曲张的治疗选择对无症状的静脉曲张或者是老年病人可以先采用保守治疗,包括药物或者弹力袜治疗。首先,药物和弹力袜作为静脉曲张保守治疗的主要手段,能延缓病情的发展。并且药物和弹力袜能作为下肢静脉曲张手术前后的辅助治疗。医学的发展也使得下肢静脉曲张的手术越来越微创,包括硬化剂注射治疗、微波治疗、腔内激光闭合术、射频消融术等,手术创伤及风险降低,住院时间大大缩短,舒适感提升,患者体验较好。为了避免静脉曲张严重并发症,如湿疹、溃疡等,最好的选择还是在并发症出现之前,早期手术解决静脉曲张。虽然医学技术日新月异,各类微创疗法基本可以满足人们的美观需求,但对于并发症严重的下肢静脉曲张来说,传统开放手术以及筋膜下静脉分离内镜(SEPS)等手术方法仍有其价值。传统手术方法治疗下肢静脉曲张相对来说更彻底,复发率小。浙江中医药大学附属第二医院血管外科作为浙江中医药大学附属医院系统中唯一的血管外科,秉持中西医结合治疗下肢静脉曲张的特色,个体化治疗,为每一位患者优选最佳治疗方案。
杨晓霞 医师 浙江中医药大学附属第二医院 血管外科2669人已读 - 医学科普 年纪大了迈不开腿?除了骨关节疾病还得注意是否血管出了问题
很多老年人会发现随着年纪逐渐增大,腿脚越来越不利索,走路时间不能太长,稍微走走就感觉乏力,有时甚至会伴有下肢疼痛的感觉。腿脚不利索,大部分人会首先想到会不会是下肢骨关节出了问题。其实,造成老年人腿脚不利索的原因有很多,骨关节疾病是较常见的原因之一。在排除骨关节疾病后,我们还得尤其注意下肢血管病变导致的活动不利。 随着国人生活水平上升和人口老龄化,动脉粥样硬化逐渐成为威胁人民健康的主要杀手。脑部的动脉粥样硬化可以导致脑梗塞,心脏的冠状动脉粥样硬化可以导致心肌梗死,下肢的动脉硬化同样不可忽视,下肢动脉硬化闭塞症发病率逐年攀升,影响患者生活质量,如不及时治疗,可能导致下肢缺血坏死而截肢,严重者危及生命。 严重的下肢动脉硬化闭塞症不仅治疗难度大,预后差,而且治疗过程中给患者和家属带来较大的经济损失,特别是给患者本人造成巨大的身体损害,严重影响生活质量。年龄增长不可挽回,血管硬化不可避免,对广大人民群众来说该如何防止下肢动脉硬化发展成较严重的地步呢,当然是重视体检,早发现,早治疗,定期复查。 首先,要认识什么是下肢动脉硬化闭塞症。由于下肢动脉粥样硬化斑块形成,引起下肢动脉狭窄、闭塞,进而导致肢体慢性缺血,引起各种缺血性症状。早期症状不明显,可表现为下肢畏寒、发凉、麻木等。之后逐渐出现间歇性跛行症状,表现为行走一段距离后,出现患肢疲劳、酸痛等不适,停止下肢活动休息后症状可缓解,再次行走一段距离后症状再次出现。酸痛部位以小腿部多见。进一步发展,可出现静息痛,即在患者休息时就存在肢端疼痛,平卧及夜间休息时容易发生或者加重。如果不及时治疗干预,可出现足部溃疡、坏疽等,严重者下肢坏死而截肢,部分患者甚至危及生命。 如何初步自查下肢血管供血情况呢?见远可知近,查看足部的情况可以初步估计下肢的供血情况。首先,供血充足的足部皮肤温热,摸起来不会有发凉感,皮肤颜色红润不苍白。足背部最高点有足背动脉,正常人都可以触及有力的搏动。如果下肢特别是足部皮肤苍白、发凉,甚至麻木,足背动脉不能触及,下肢活动不利,请务必至血管外科就诊。下肢动脉B超是一种较为简单便捷无创的检查方式,经济且必要。建议60岁以上的老人每年体检下肢动脉B超。如果有长期吸烟的个人史,建议从50岁开始每年体检下肢血管B超。当然个别患者40多岁就发病,如有上述症状,需及时就医。下肢动脉CTA、MRA能较为准确直观的看到下肢血管狭窄及闭塞的情况,经过初筛后,往往需要进行CTA或MRA进一步检查,由医生判断病情并选择治疗方案。 下肢动脉硬化闭塞症是血管外科常见病,得病莫慌,早发现早治疗可以及时止损。首先患者自身要养成良好的生活习惯,严格戒烟限酒等,积极锻炼。注意足部护理,避免皮肤破损、烫伤等。有并发症的患者要严格控制血压、血脂、血糖。针对下肢动脉硬化闭塞症的药物治疗,作为手术及介入治疗的辅助,常用药物包括:抗血小板药,如阿司匹林、氯吡格雷等;血管扩张及促进侧支循环形成的药物,如西洛他唑、安步乐克及前列腺素类药物等。血管腔内介入治疗因具有创伤小、安全性高、疗效确切、可重复性高、病人痛苦少等优点,已日益为越来越多人所选择。下肢血管介入治疗只需要在大腿根部开一个直径2mm到5mm的穿刺口,将导丝、导管等微创器械送到病变动脉内,再对病变的动脉进行球囊扩张、安放支架,便可打通狭窄闭塞的血管,患者次日便可下床活动,恢复日常生活。
杨晓霞 医师 浙江中医药大学附属第二医院 血管外科2142人已读





