於敏医生的科普号
- 精选 早期胃癌筛查系列之二胃癌的报警症状
胃癌的报警症状报警症状包括消化道出血、呕吐、消痩、上腹部不适、上腹部肿块等。目前报警症状对胃癌的预测作用尚有争议。中国台湾一项研究显示,对有消化不良症状患者,如为 45 岁以下,无消痩、吞咽困难和消化道出血等报警症状,上消化道癌的阴性似然比很低,肯定了部分报警症状的价值 。伊朗一项研究提示,食管癌或胃癌与年龄较大、男性、消痩、呕吐相关,但单独的报警症状作用有限。使用年龄、报警症状和吸烟状态联合区分高危和低危人群,ROC 曲线下面积达到 0.85,但仍有癌症漏诊,建议如有条件,对消化不良的高龄人群,或近期有明显消痩者,尽早行内镜检查 。国内大规模单中心对超过 10 万例高感染背景人群的内镜资料分析后得出,除吞咽困难和年龄外,其他对上消化道癌的预测作用有限,而对胃癌来说,报警症状的作用都非常有限 。在我国,有无报警症状并不能作为是否行内镜检查的决策指标,考虑到在有报警症状的人群中单独使用 H.pylori“检测和治疗”策略漏检肿瘤的风险大,故不推荐使用,结合我国内镜检查费用相对较低、普及率高、胃癌发病率高的现状,对有消化道症状的患者建议行胃镜检查排除胃癌等上消化道肿瘤。
於敏 主治医师 金华市中心医院 肝胆胰外科1517人已读 - 精选 早期胃癌筛查系列之一胃癌危险因素
人口学因素:年龄和性别等人口学因素是胃癌的危险因素。随着年龄增长,胃癌发病率和死亡率也随之增加,我国患者在 40 岁后发病率明显上升,达到峰值后逐渐缓慢下降,30 岁以下发病病例较为少见;30 岁如胃癌死亡病例很少见,40 岁以后胃癌死亡明显增加,并随年龄增长死亡率亦上升。世界各国胃癌发病率和死亡率均为男性高于女性,2008 年 IARC 数据显示胃癌患者的男女比例为 1.8:1,男女发病比例在不同国家范围为(1.1-2.3):1,胃癌发病率高的地区男女比值也相对较高 。我国按累积发病率和死亡率计算,男性约为女性的 2 倍。男高女低的趋势并不取决于吸烟差异,遗传因素及其他外源因素(如性激素分泌差异 、饮食习惯及行为差异等)的影响可能导致了胃癌分布的性别差异。生活饮食因素:高盐饮食:高盐饮食与胃癌的发病率和死亡率升高有关 ,日本一项大型前瞻性随访研究发现每日摄盐超过 10 g 明显增加胃癌发病率,且伴感染的萎缩性胃炎患者与胃癌联系更明显 。高盐饮食不仅可直接损伤胃黏膜,增加机体对致癌物的易感性,而且高盐食物中含大量硝酸盐,在胃内被还原并与食物中的胺结合后形成亚硝酸胺等 N- 亚硝基化合物。一项在 24 个国家 39 组人群进行的生态学研究发现,男女胃癌死亡率与钠和硝酸盐均显著相关,且与钠的关系较硝酸盐更强 。腌熏煎烤炸食品。此类食品会产生多环芳烃、N- 亚硝基化合物等致癌物,在冰岛、日本、乌拉圭及我国少数民族地区的多项研究中均显示出其与胃癌关系密切。不良饮食习惯。不良饮食习惯会导致胃黏膜反复损伤修复,降低胃黏膜的保护作用,长期作用可引发癌变。一项 Meta 分析提示中国人不吃早餐、饮食不规律、用餐速度快、暴饮暴食、吃剩饭剩菜是胃癌的危险因素 。吸烟:多项前瞻性研究发现,吸烟与胃癌发生风险呈剂量反应关系,胃癌风险随每日吸烟量及时长的增加而增加 ,且与胃癌的复发和死亡率升高相关 饮酒:乙醇可损伤胃黏膜,但对胃癌的影响尚无定论,且与酒的类别、饮用量及时长相关。感染因素: 20 世纪 90 年代,IARC、WHO 均将划归类致癌因子。Meta 分析表明, 幽门螺杆菌感染可使胃癌发生风险增加 2 倍 。一项前瞻性研究发现 2.9% 的 幽门螺杆菌阳性患者最终进展为胃癌,而阴性患者无一例发展为胃癌 。12 项巢式病例对照研究的汇集分析结果显示, 幽门螺杆菌 阳性人群中非贲门部胃癌的发病率是阴性人群的 2.97 倍 。世界人口中虽有 20 亿人感染 幽门螺杆菌 但不到 1% 的 幽门螺杆菌感染人口最终发展为胃癌,说明 幽门螺杆菌 感染并非胃癌发生的充分条件,胃癌发生是细菌毒力因子与宿主炎性反应相关的遗传学背景及环境等一系列因素相互作用的结果。多种 幽门螺杆菌 毒力因子,如毒力基因岛(cagA)、空泡毒素(VacA)、部分黏附素和外膜蛋白(outer membrane protein, OMP)参与胃癌发生过程。尽管如此,Maastricht 共识报告认为目前尚无特殊的细菌毒力因子标志可用于临床, 幽门螺杆菌感染是胃癌最重要的危险因素,根除将是降低胃癌发病率最有希望的策略 [29]。根除 H.pylori 能否降低胃癌死亡率,有效减少萎缩和肠上皮化生,以及内镜下切除早期胃癌后根除 幽门螺杆菌 能否预防异时癌发生,研究结果尚不一致,有待进一步研究证实。遗传因素:流行病学资料提示部分胃癌有家族聚集倾向,其中遗传性弥漫性胃癌(约占胃癌总数的 1%~3%)是由编码上皮钙黏蛋白(E-cadherin)的 CDH1 基因突变引起,种系突变携带者一生中有 80% 的概率发生遗传性浸润性胃癌 。其他家族性疾病中也伴发胃癌发病风险升高,如 Lynch 综合征、家族性腺瘤性息肉病 等。因突变明确的遗传性胃癌比例低,散发性胃癌的遗传因素更受关注。近年全基因组关联研究发现了弥漫型胃癌 、贲门癌 和胃体癌的部分易感位点,揭示了胃癌的复杂性及其亚型间遗传异质性的存在,但具体机制和临床意义尚待研究。散发性胃癌患者一级亲属的遗传易感性较高,这种遗传易感性虽难以改变,但根除可以消除胃癌发病的重要因素,从而提高预防效果。其他因素:地质、饮用水等环境因素可能通过与遗传背景 H.pylori 感染、宿主免疫等交互作用影响胃癌的发生。精神心理社会因素(如精神刺激或抑郁)、免疫因素等可能与胃癌发生有一定关联,是否为确证的危险因素还需进一步研究。人群对胃癌防治知识的认知度也是影响胃癌早诊早治的重要因素。保护因素:水果和蔬菜摄入是胃癌的保护因素。一项大规模前瞻性研究发现,相比每日水果蔬菜低摄入组,高摄入组的胃癌发生风险降低 44%,近期有 Meta 分析显示摄入膳食纤维与胃癌风险呈负相关,食用葱蒜类蔬菜也可减少胃癌发生 。关于绿茶与胃癌相关性的 Meta 分析尚未得出倾向性结论。部分流行病学研究发现维生素 C、类胡萝卜素、维生素 E 及微量元素硒等与胃癌风险呈负相关,但随机对照试验(randomized controlled trial,RCT)结论尚不统一。食物冷藏技术如冰箱的使用率上升与胃癌风险下降有一定关联。
於敏 主治医师 金华市中心医院 肝胆胰外科1585人已读 - 医学科普 重度肥胖也可以手术治疗
Q: 何为肥胖症? A: 标准体重(kg)=〔身高(cm)-100〕×0.9,如果患者实际体重超过标准体重20%,排除肌肉发达或水分潴留因素,即可诊断为肥胖症。 目前,国内肥胖人数逐年增加,高血压、糖尿病、冠心病等疾病的发生率也随之上升,严重影响人们的生活质量,如何有效减肥成了众人关注的焦点问题。 你所知道的减肥方法还只局限于运动?节食?那你就out啦…… 今天我给大家介绍一种外科减肥方法——腹腔镜袖状胃切除术。 近年来,随着腹腔镜技术的飞速发展,腹腔镜胃减容手术已成为治疗肥胖和糖尿病的重要方法。手术方式包括可调节胃绑带术,胃旁路术,袖状胃切除和胆胰旷置术与十二指肠转位术。 其中腹腔镜袖状胃切除术(LSG) 因其操作相对简单、风险较低、疗效确切等优点,近年来在临床得到了广泛的应用 。 腹腔镜袖状胃切除手术又名腹腔镜缩胃手术,简称缩胃手术。缩胃手术通过减少胃容量,却不改变胃肠道的生理状态来达到减肥的目的。 腹腔镜袖状胃切除术术后的饮食护理是保证患者围手术期安全和达到理想手术疗效的重要环节。定时定量定餐、低糖低脂高蛋白饮食,注意食谱多样化,补充足量水分和必需维生素、微量元素等。养成良好的饮食习惯,遵循少食多餐、循序渐进的原则,养成彻底咀嚼(每口食物认真咀嚼25次)、小口慢咽的习惯,就餐时间维持在20-30min,每餐进食量控制在六、七分饱为宜。应避免进食过于坚硬或大块的食物,以免发生肠梗阻。术后2-3个月以后,可根据自身情况,开始逐步向一日三餐的正常饮食习惯过渡,但进食量仍应加以控制。 由于腹腔镜袖状胃切除术的特殊性,随访与复查是早期发现问题、保证手术疗效必不可少的环节,了解终生定期随访和复查的重要性,术后积极主动复查。术后第 1 周、1 个月、3 个月、6 个月、9 个月、11 个月各复查一次;术后第 2 年每 6 个月复诊一次;术后第 3 年每年复诊一次。 腹腔镜袖状胃切除术创伤小、出血少、恢复快,通过减少胃容量,从而减少能量的摄取与糖代谢负荷,减少因脂肪堆积所造成的胰岛素抵抗,同时不改变胃肠道的生理状态,不干扰食物的正常消化、吸收过程,减重效果明显。
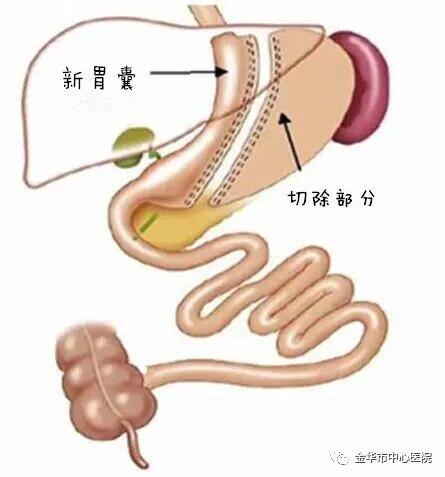 於敏 主治医师 金华市中心医院 肝胆胰外科1317人已读
於敏 主治医师 金华市中心医院 肝胆胰外科1317人已读 - 医学科普 胃食管返流病-----一种常被“误诊”和“忽视”的疾病
胃食管反流病/反流性食管炎是一种常见病,其表现多种多样。所谓反流是指胃内容物逆向进入食管引起的一系列不适,其程度和频率因人而异。典型的反流性食管炎的表现是烧心和呕吐,病人经常会说,我的胸口好象喝了白酒后的烧灼感;还有些病人不能平卧,晚上睡觉时就会出现呕吐。除此之外,反流性食管炎的表现又极其多样,很多病人因为“心绞痛”,反复发作的肺炎、哮喘,或是持续不愈的咽喉炎分别在心内科、呼吸科和五官科就诊,反复检查才发现罪魁祸首却是消化系统的反流性食管炎。医生确诊了反流性食管炎是否服药就可以了呢?这得从反流性食管炎的原因说起。反流性食管炎是由于胃和食管交界处的屏障功能减弱,无法阻挡酸性胃液反流引起的,胃酸是引起症状的直接原因,应用制酸药物固然能够降低酸度,但为什么还是会有很多病人即使用药也不见症状减轻,严重地影响进食和睡眠,甚至导致营养不良和精神问题呢?我们常说的胃食管交界抗反流屏障,就像一个单向阀门,不阻碍食物下行,但可以屏蔽胃酸反流,一旦这个结构因为年龄因素“老化”,或是因为出现一种叫食管裂孔疝的情况,就失去正常的功能,单向通行变成双向通行,胃酸反流进入食道而引起症状。可以说,这才是引起反流性食管炎最根本的原因。这样说来,抑制胃酸分泌属于“治标”,恢复括约肌屏障功能才是“治本”。对于大多数病人,虽然有反流症状,但“阀门”功能没有完全破坏,用药物是可以控制病情的。而由于老龄而引起的食道括约肌无力,尤其是存在的食管裂孔疝都是一种解剖结构的缺陷,是无法用药物解决的。这也是很多病人长期服药却无法根治疾病的原因之一。而且,长期服用制酸药,减弱胃的消化功能,使胃内胀气,反而进一步促进胃酸反流。因此,诊断了反流性食管炎不能盲目单纯用药物解决问题。那么有什么检查能够分析食道的“阀门”功能和有无食管裂孔疝呢?胃镜当然能够发现食管糜烂或炎症,但很多病人因为胃镜检查太痛苦而望而却步。其实,有更简单有效和痛苦小的检查能够帮你明确病情,这就是上消化道钡餐和食道测压。前者能够清楚地发现有无食管裂孔疝,后者则是通过一根细管插入食道,测定食道压力,蠕动功能并记录24小时内食道酸性物质反流的情况,是最为精确和有效地判断反流性食管炎病因和病情的工具,有了这项检查结果,医生就能够对您的病情做出明确的判断了。所以,得了反流性食管炎先不要急着服药,应该先做一些检查明确反流性食管炎的原因和程度,这样医生才可以对症下药,帮您决定是药物治疗还是手术治疗。要知道,虽然药物治疗是反流性食管炎的基本治疗措施,但还是有20-30%的病人只有通过手术才能治愈的。您可千万别因为过于相信药物治疗而耽误病情。
於敏 主治医师 金华市中心医院 肝胆胰外科1541人已读





