何朝晖医生的科普号
- 典型病例 病例分享:一例容易误诊和漏诊的血泡样动脉瘤
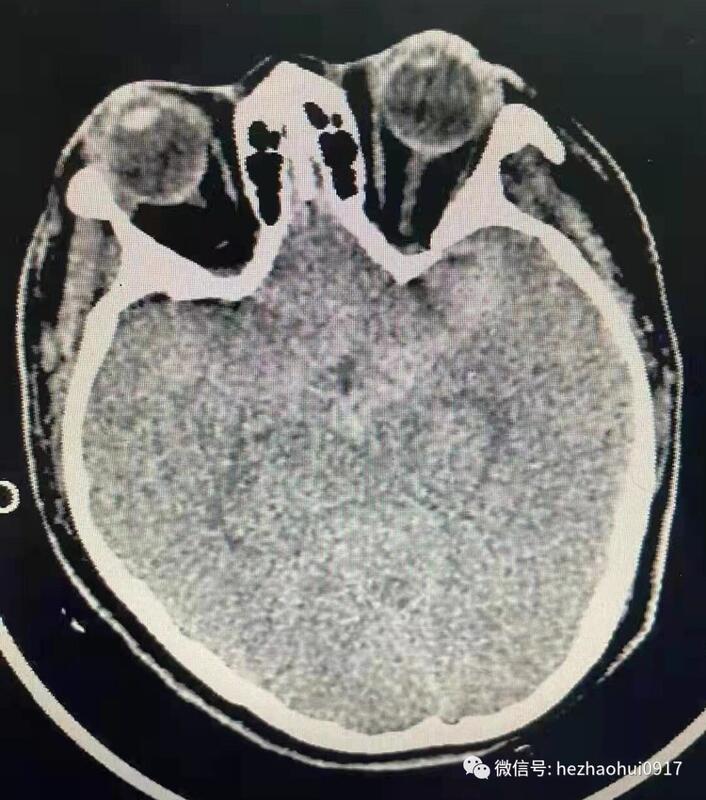
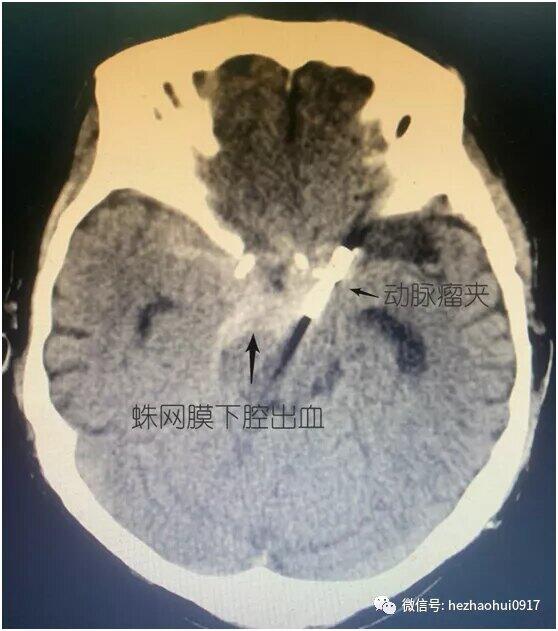
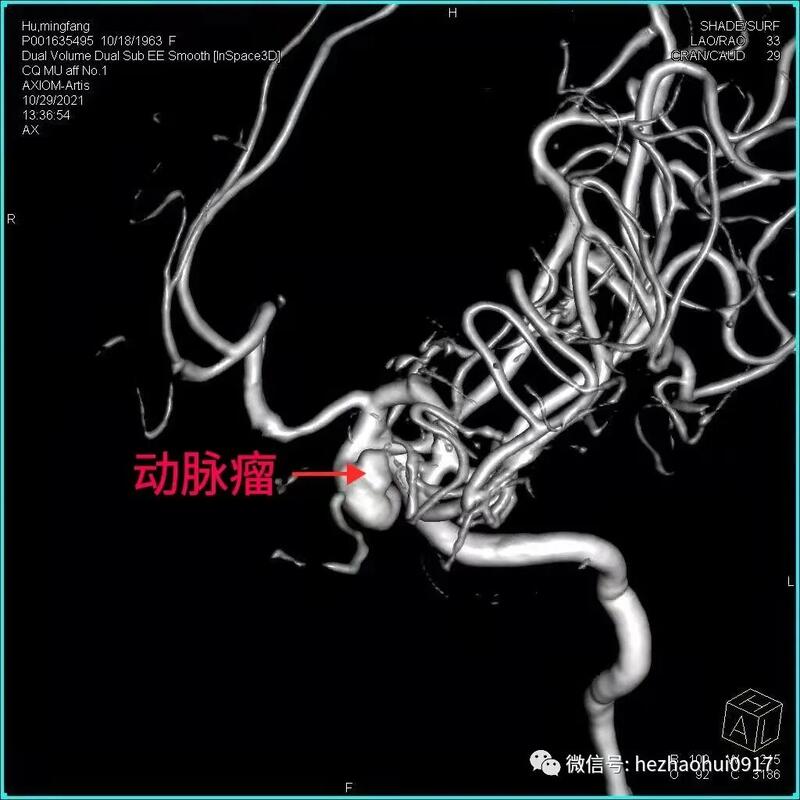
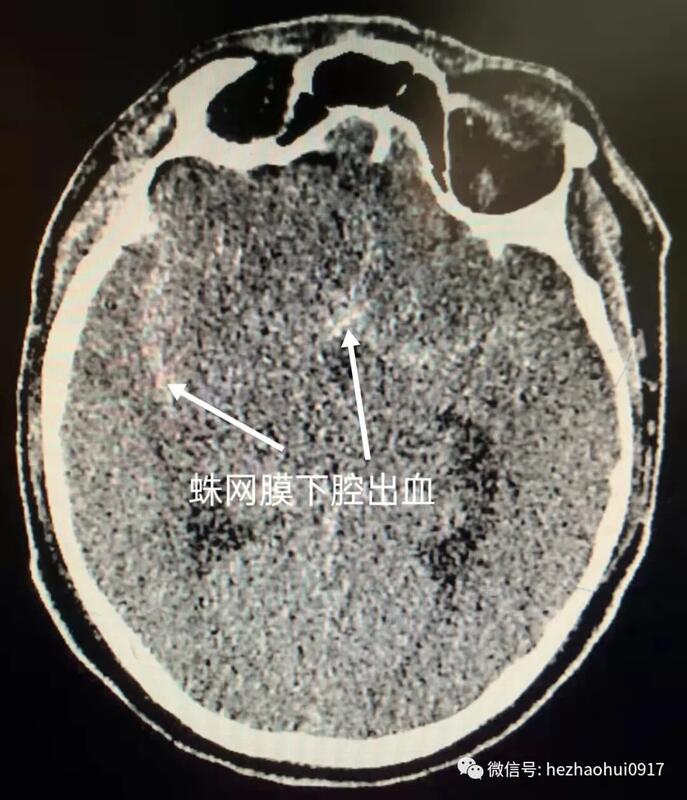
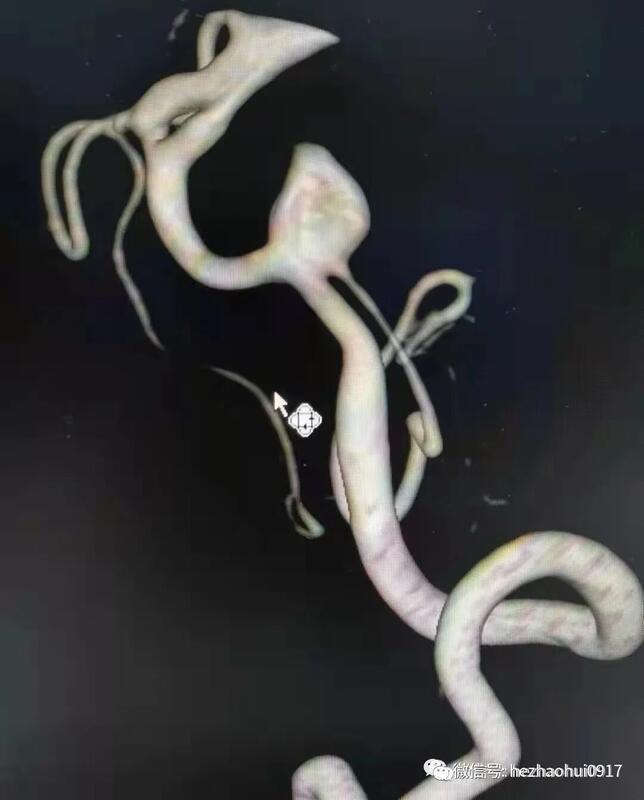
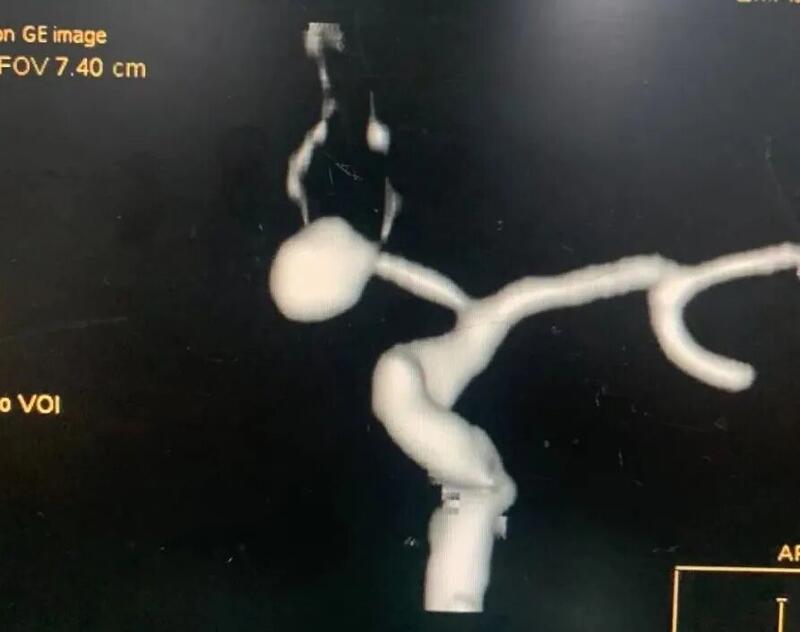
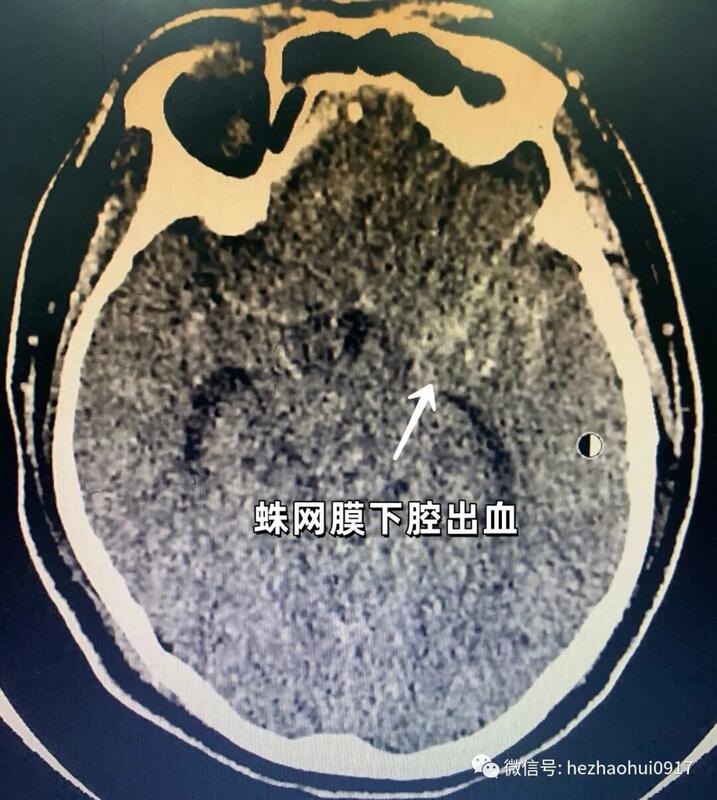
病史简介女性,40岁。主诉:突发爆炸样头痛13小时,加重3小时。现病史:入院13小时前患者突发爆炸样头痛,伴恶心呕吐。入院3小时前,患者再次出现爆炸样头痛,伴四肢抽搐,持续30秒,意识丧失约2-3分钟。既往史、个人史、家族史:无特殊。查体:意识II级,GCS评分14分,NIHSS1分,Hunt-HessII级,改良Fisher评分 II级。双侧瞳孔等大形圆,直径约0.25cm,对光反射灵敏。颈阻(+)。四肢可遵嘱活动,肌力未见明显异常。入院时头颅CT:蛛网膜下腔出血,主要集中在鞍上池和左侧侧裂池。头颈CTA(发病当天):未见动脉瘤。发病第二天行DSA全脑血管造影,未发现颅内动脉瘤,右侧横窦未显影。考虑颅内静脉窦血栓形成可能,拟进一步完善头颅MRA+MRV明确诊断。发病第四天复查头颅CT:蛛网膜下腔出血,出血量未见增加。头颅MRA+MRV:未见明显颅内静脉窦血栓形成。发病第九天,患者突发语言障碍和肢体活动障碍。查体:意识III级,GCS13分,右上肢肌力0级,右下肢肌力II级,左侧肢体可遵嘱活动。复查头颅CT提示左侧颞叶低密度病灶。同期头颅CTA可见左侧大脑中动脉显影不佳。考虑迟发性脑血管痉挛所致脑缺血导致患者病情恶化。同期头颅CTA发现左侧颈内动脉床突上段前壁动脉瘤,高×宽约3.3×2.8mm。术前诊断:1、左侧颈内动脉床突上段血泡样动脉瘤可能;2、自发性蛛网膜下腔出血;3、症状性癫痫。手术预案:经股动脉穿刺全脑血管造影术+左侧颈内动脉床突上段动脉瘤支架辅助介入栓塞术手术指征:左侧颈内动脉床突上段动脉瘤破裂出血。手术风险:诊断考虑血泡样动脉瘤可能性大,术中动脉瘤破裂风险极大,患者术中术后可能发生长期昏迷,甚至死亡等。术后诊断:1、左侧颈内动脉床突上段血泡样动脉瘤;2、自发性蛛网膜下腔出血;3、症状性癫痫。手术过程1、术中DSA全脑血管造影:左侧颈内动脉床突上段前壁动脉瘤,大小约7mm×5.6mm,呈半球形凸起,较6天前CTA显示的动脉瘤明显变大。结合该动脉瘤的临床特点,考虑诊断为血泡样动脉瘤。2、选定工作角度并再次造影,精确测量动脉瘤大小。3、支架导管和弹簧圈微导管依次先后超选到位。4、依次填入弹簧圈直至动脉瘤致密栓塞。5、释放支架(LVIS-3.5mm/20mm)。预后术前术后对比:动脉瘤栓塞满意,瘤体不显影。经验总结本例患者“自发性蛛网膜下腔出血”诊断明确。出血原因首先考虑为颅内动脉瘤破裂,但发病后当天的头颅CTA及第二天的DSA全脑血管造影均未见颅内动脉瘤,仅右侧横窦未显影。继而考虑出血原因为“中脑周围非动脉瘤性蛛网膜下腔出血(PNSH)”,但出血位于鞍上池前方和左侧侧裂池,与PNSH的特点不符。再考虑出血原因为“颅内静脉窦血栓形成”,后经核磁共振MRV检查排除。发病第9天因患者病情加重行头颅CTA检查发现动脉瘤。7天后血管内治疗时发现动脉瘤明显增大,符合血泡样动脉瘤表现。该病例体现出血泡样动脉瘤的典型特点:(1)明确的蛛网膜下腔出血。(2)早期的CTA和DSA检查无动脉瘤样改变,或仅见动脉壁上小泡样突起。(3)急性期后复查发现动脉瘤,短时间内迅速增大。上述特点极易造成临床上的漏诊和误诊。因此,对于有明确蛛网膜下腔出血的患者,如果首次CTA或者(和)DSA检查未发现动脉瘤,仍然不能排除动脉瘤破裂出血的可能,需密切随访CTA或DSA检查,以免漏诊和误诊。鉴于血泡样动脉瘤特殊的解剖病理学特点,无论是开颅夹闭还是介入栓塞,术中破裂风险都很大。本例患者采用网孔相对致密的LVIS编织支架辅助栓塞动脉瘤,取得了良好的手术效果,现患者已经痊愈出院。因血泡样动脉瘤栓塞术后复发率较高,已反复嘱咐患者密切随访观察。何朝晖简介神经外科学博士、留美博士后、教授、主任医师、博士研究生导师、中共党员。任职情况:国家卫生计生委出血性卒中外科专业委员会常务委员。国家卫生计生委脑卒中防治委员会中青年委员。 中华中青年神经外科医师交流协会副会长,重庆地区会长。重庆市医学会神经外科专业委员会脑血管外科手术学组委员。国家自然科学基金委评议人。《BehaviouralNeurology》、《BioMedResearchInternational》、《BrainResearch》、《CurrentDrugTargets》、《NeuralRegenerationResearch》、《NeurologicalResearch》、《ChineseNeurosurgicalJournal》、《重庆医科大学学报》、《现代医药卫生》审稿专家。临床工作方向:出血性或缺血性脑血管疾病(如颅内动脉瘤、脑血管畸形、高血压性脑出血、脑动脉硬化、脑供血不足、脑缺血、脑梗塞、颈动脉斑块伴狭窄、烟雾病等)、脑肿瘤、颅脑外伤等。擅长手术:颅内动脉瘤瘤颈夹闭术、脑血管畸形切除术、颈动脉内膜剥脱术、颅内外血管搭桥术、脑肿瘤切除术等。主持课题:国家级课题3项,省部级课题2项,厅局级课题1项,校级课题1项,课题总经费100余万。发表论文:共60余篇。SCI论文10余篇,其中《Stroke》(影响因子6.468)论著1篇,《ExperimentalNeurology》(影响因子4.645)论著1篇,合计影响因子约30分。参编教材:1部;参编专著:2部。教学:培养研究生30余名。联系方式:微信公众号:何朝晖脑科好大夫在线:hezhaohuicqmu
 何朝晖 主任医师 重医大附一院 神经外科683人已读
何朝晖 主任医师 重医大附一院 神经外科683人已读 - 典型病例 病例分享:复杂颈内动脉-后交通动脉瘤支架辅助弹簧圈栓塞
病史简介 男性,74岁。 主诉:突发爆炸样头痛1天。 现病史:1天前患者锻炼时突发爆炸样头痛,伴恶心、呕吐。 既往史、个人史、家族史:高血压史12年,平素使用硝苯地平,血压控制好;11年前有左侧颈内动脉交通段动脉瘤夹闭术病史。 查体:GCS评分15分,Hunt-Hess分级1级,左侧瞳孔3mm,对光反射迟钝,右侧瞳孔直径2mm,对光反射灵敏,颈阻阳性。 头颅CT提示:蛛网膜下腔出血 头颈CTA提示:右侧颈内动脉-后交通动脉瘤 术前诊断: 1、右侧颈内动脉-后交通动脉瘤; 2、自发性蛛网膜下腔出血; 3、高血压3级很高危。 手术预案:经股动脉穿刺全脑血管造影术+颅内动脉瘤支架辅助介入栓塞术 手术指征:患者右侧颈内动脉-后交通动脉瘤诊断明确,已破裂造成蛛网膜下腔出血,随时存在动脉瘤再次破裂出血可能,严重时导致患者死亡,手术治疗是唯一有效防止动脉瘤破裂的方法。 手术风险:术中、术后出血,术后脑梗死,术后肢体瘫痪、失语、癫痫发作,术后长期昏迷、甚至死亡等。 造影过程 1、主动脉弓造影显示为“III型弓”。 2、后交通动脉粗大,参与后循环主要供血;后交通动脉从颈内动脉呈反锐角发出;动脉瘤从后交通动脉壶腹长出,瘤颈很宽,瘤颈根部有子囊。 3、基底动脉中段狭窄 治疗过程 1、支架导管超选入后交通动脉。 2、弹簧圈导管超选入动脉瘤。 3、置入第一枚弹簧圈时,弹簧圈不能稳定在动脉瘤内,随即释放支架。 4、成功释放支架后继续置入该枚弹簧圈,并继续置入2枚弹簧圈。 5、造影显示动脉瘤栓塞满意,后交通动脉显影良好。 6、透视下见支架位置满意。 7、术前术后3D成像对照:动脉瘤成功栓塞,后交通动脉显影良好。 经验总结 本例患者动脉瘤从后交通动脉壶腹长出,瘤颈较宽。如果将支架置入到颈内动脉很可能导致后交通动脉被弹簧圈误栓塞。但该病例后交通动脉极为粗大,参与后循环主要供血,而且基底动脉有狭窄,保留后交通动脉显得更为重要,一旦后交通动脉被误栓塞可能引起严重的缺血事件。 将支架置入后交通动脉可以避免上述并发症发生。但该病例后交通动脉呈反锐角从颈内动脉发出,超选极为困难;而且动脉瘤子囊位于瘤颈处,微导丝、微导管通过瘤颈时容易疝入子囊内,可能导致动脉瘤破裂出血。 虽然操作难度很大,但术中成功将支架置入后交通动脉,在支架辅助下填塞弹簧圈。术后造影显示动脉瘤栓塞满意,后交通动脉保留完好。 患者术后无并发症出现,现已顺利康复出院。 何朝晖简介 神经外科学博士、留美博士后、教授、主任医师、博士研究生导师、中共党员。 任职情况: 国家卫生计生委出血性卒中外科专业委员会常务委员。 国家卫生计生委脑卒中防治委员会中青年委员。 中华中青年神经外科医师交流协会副会长,重庆地区会长。 重庆市医学会神经外科专业委员会脑血管外科手术学组委员。 国家自然科学基金委评议人。 《Behavioural Neurology》、 《BioMed Research International》、《Brain Research》、《Current Drug Targets》、《Neural Regeneration Research》、《Neurological Research》、《Chinese Neurosurgical Journal》、《重庆医科大学学报》、《现代医药卫生》审稿专家。 临床工作方向: 出血性或缺血性脑血管疾病(如颅内动脉瘤、脑血管畸形、高血压性脑出血、脑动脉硬化、脑供血不足、脑缺血、脑梗塞、颈动脉斑块伴狭窄、烟雾病等)、脑肿瘤、颅脑外伤等。 擅长手术: 颅内动脉瘤瘤颈夹闭术、脑血管畸形切除术、颈动脉内膜剥脱术、颅内外血管搭桥术、脑肿瘤切除术等。 主持课题: 国家级课题3项,省部级课题2项,厅局级课题1项,校级课题1项,课题总经费100余万。 发表论文: 共60余篇。SCI论文10余篇,其中《Stroke》(影响因子6.468)论著1篇,《Experimental Neurology》(影响因子4.645)论著1篇,合计影响因子约30分。 参编教材:1部;参编专著:2部。 教学: 培养研究生30余名。 联系方式: 微信公众号:何朝晖脑科 好大夫在线:hezhaohuicqmu
 何朝晖 主任医师 重医大附一院 神经外科595人已读
何朝晖 主任医师 重医大附一院 神经外科595人已读 - 典型病例 病例分享:指向侧方的颈内动脉床突旁动脉瘤支架辅助弹簧圈栓塞
病史简介 患者女,48岁。 主诉:发现颅内动脉瘤4月。 现病史:4月前患者因头晕于外院检查示左侧颈内动脉床突旁动脉瘤。 既往史、个人史、家族史:无特殊。 体格检查:神经专科查体(-)。 头颅CTA提示:左侧颈内动脉床突旁动脉瘤。 术前诊断:左侧颈内动脉床突旁动脉瘤。 手术预案:经股动脉穿刺DSA全脑血管造影术+动脉瘤介入栓塞术。 手术指征:颅内动脉瘤是颅内的不定时炸弹,随时可能发生破裂出血,出血后死亡率、致残率极高,手术治疗是唯一有效防止动脉瘤破裂的方法。 手术风险:术中、术后出血,术后脑梗死,术后肢体偏瘫、失语、癫痫发作,术后长期昏迷,甚至死亡等。 治疗过程 1、DSA全脑血管造影诊断为左侧颈内动脉床突旁动脉瘤。3D重建证实动脉瘤位于左侧颈内动脉床突旁,呈半球型凸起并指向侧方。 2、术中造影显示血管扭曲,动脉瘤和周围血管重叠,微导管超选动脉瘤困难。 1)动脉瘤与周围血管重叠。 2)血管扭曲严重,尝试放置支架导管。 3)尝试放置微导管。 3、术中通过多次调整工作角度,最终成功将支架导管及弹簧圈微导管放置到满意位置。 4、动脉瘤瘤颈宽,弹簧圈无法稳定在瘤腔内,释放支架后,谨慎填塞两枚弹簧圈栓塞动脉瘤。 5、术后造影,动脉瘤不显影。 预 后 术前术后对照,动脉瘤成功栓塞,载瘤动脉显影良好。 此病例为未破裂动脉瘤,术后不允许出现严重并发症。该患者血管严重扭曲,动脉瘤和载瘤动脉重叠,增加了建立介入通路和选择工作角度的困难;动脉瘤瘤颈很宽,瘤底很浅,呈半球形,且动脉瘤位于颈内动脉床突段侧壁,以上解剖特点不仅增加了微导管塑形和超选动脉瘤的技术难度,而且降低了填塞弹簧圈时微导管的稳定性,最终导致手术难度和风险增大。术中通过反复调整工作角度、反复尝试,成功将支架导管和弹簧圈微导管放置在满意位置,在支架辅助下填塞弹簧圈。术后造影显示动脉瘤栓塞满意,载瘤动脉保留完好。患者术后无并发症出现,现已顺利康复出院。 何朝晖简介 神经外科学博士、留美博士后、教授、主任医师、博士研究生导师、中共党员。 任职情况: 国家卫生计生委出血性卒中外科专业委员会常务委员。 国家卫生计生委脑卒中防治委员会中青年委员。 中华中青年神经外科医师交流协会副会长,重庆地区会长。 重庆市医学会神经外科专业委员会脑血管外科手术学组委员。 国家自然科学基金委评议人。 《Behavioural Neurology》、 《BioMed Research International》、《Brain Research》、《Current Drug Targets》、《Neural Regeneration Research》、《Neurological Research》、《Chinese Neurosurgical Journal》、《重庆医科大学学报》、《现代医药卫生》审稿专家。 临床工作方向: 出血性或缺血性脑血管疾病(如颅内动脉瘤、脑血管畸形、高血压性脑出血、脑动脉硬化、脑供血不足、脑缺血、脑梗塞、颈动脉斑块伴狭窄、烟雾病等)、脑肿瘤、颅脑外伤等。 擅长手术: 颅内动脉瘤瘤颈夹闭术、脑血管畸形切除术、颈动脉内膜剥脱术、颅内外血管搭桥术、脑肿瘤切除术等。 主持课题: 国家级课题3项,省部级课题2项,厅局级课题1项,校级课题1项,课题总经费100余万。 发表论文: 共60余篇。SCI论文10余篇,其中《Stroke》(影响因子6.468)论著1篇,《Experimental Neurology》(影响因子4.645)论著1篇,合计影响因子约30分。 参编教材:1部;参编专著:2部。 教学: 培养研究生30余名。 联系方式: 微信公众号:何朝晖脑科 好大夫在线:hezhaohuicqmu
 何朝晖 主任医师 重医大附一院 神经外科491人已读
何朝晖 主任医师 重医大附一院 神经外科491人已读 - 典型病例 病例分享:血流导向装置置入治疗大脑中动脉多发动脉瘤
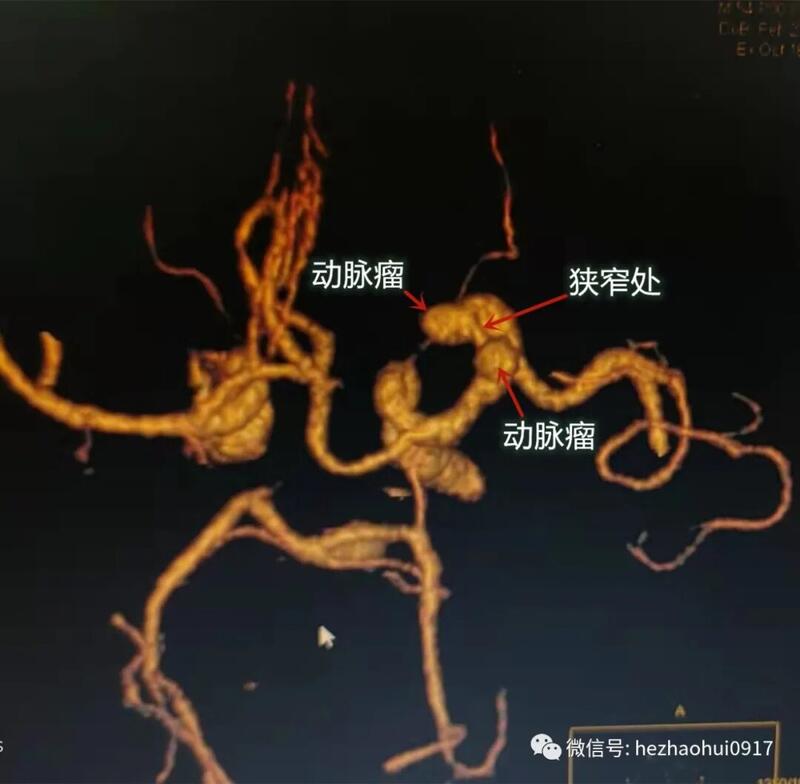
病史简介 患者男,54岁。 主诉:检查发现颅内动脉瘤8天。 现病史:8天前患者因右上肢麻木于外院就诊,完善头颅CTA检查时发现右侧大脑中动脉M1段多发动脉瘤,遂入我院进一步治疗。 既往史、个人史、家族史:高血压病史24年,最高血压208/120mmHg,规律服药,控制不佳。颈椎间盘突出症病史10年,偶于外院行康复理疗。 体格检查:神志清楚,GCS15分,双侧瞳孔等大等圆,直径3.0mm,光敏,四肢活动自如。 术前检查: 头颅CTA提示:右侧大脑中动脉M1段主干两动脉瘤,大小分别为6.5mm*5mm,9mm*6.5mm,两动脉瘤之间血管狭窄。 术前诊断: 1.右侧大脑中动脉M1段多发动脉瘤 2.高血压病3级 很高危 3.颈椎间盘突出症 手术预案:经股动脉穿刺DSA全脑血管造影术+右侧大脑中动脉多发动脉瘤载瘤动脉血流导向装置置入术 手术指征:颅内动脉瘤是颅内的不定时炸弹,随时可能发生破裂出血,出血后死亡率、致残率极高,手术治疗是唯一有效防止动脉瘤破裂的方法。 手术风险:术中、术后出血,术后脑梗死,术后肢体偏瘫、失语、癫痫发作,术后长期昏迷,甚至死亡等。 治疗过程 1、DSA造影3D重建证实两枚动脉瘤均位于大脑中动脉M1段主干,大小分别约为6.5×5mm及9×6.5mm,瘤颈部动脉壁不规则,两动脉瘤之间血管明显狭窄。 2、选定工作位。 3、血流导向装置微导管在微导丝辅助下超选右侧大脑中动脉上干。 4、置入血流导向装置。 5、术后造影显示右侧大脑中动脉通畅,动脉瘤中造影剂停滞。 预 后 术前术后对照,血流导向装置置入满意,载瘤动脉无血流冲击。 大脑中动脉动脉瘤是颅内动脉瘤的常见类型,采用开颅夹闭及弹簧圈栓塞(或支架辅助)多可获得满意疗效。对于大脑中动脉复杂动脉瘤,包括大型、巨大型、梭形、复发、宽颈动脉瘤及瘤颈钙化、动脉瘤或瘤颈有重要分支血管发出的动脉瘤等,采用支架辅助下弹簧圈栓塞难以获得理想的疗效或易复发,而开颅行动脉瘤夹闭(包括切除、孤立)+血管重建手术由于其难度大、风险高、并发症多,故不易被患者及术者接受。 血流导向装置(pipeline embolization device, PED)用于颅内动脉瘤的治疗,通过其血流导向作用,减少瘤腔血流,促进血栓形成,从而达到治愈的效果。对于本例大脑中动脉复杂动脉瘤,传统手术不一定能提供更好的治疗效果,且还存在治疗后复发的问题,故可考虑使用血流导向装置。 大脑中动脉动脉瘤的载瘤动脉通常较狭窄,且M1段有较多穿支血管,远端也有较多分支,PED置入后,载瘤动脉狭窄、闭塞,支架内狭窄,甚至主干被阻塞以及覆盖、闭塞侧支血管等,均可导致术后脑梗塞和继发性神经功能缺损的风险增大。故具体治疗方案的选择需结合患者意向、动脉瘤特点和不良结果的风险益比来决定。 该例大脑中动脉多发动脉瘤,具有典型的复杂动脉瘤表现,载瘤动脉狭窄,动脉瘤形态复杂,传统支架辅助弹簧圈栓塞方式可能存在弹簧圈移位、动脉瘤复发等风险。经过慎重考虑,最终决定应用PED。手术顺利,血流导向装置置入满意,载瘤动脉无血流冲击。术后患者未出现任何并发症,恢复佳。但考虑到患者的复杂情况,需要长时间密切随访观察术后病情变化。 何朝晖简介 神经外科学博士、留美博士后、教授、主任医师、博士研究生导师、中共党员。 任职情况: 国家卫生计生委出血性卒中外科专业委员会常务委员。 国家卫生计生委脑卒中防治委员会中青年委员。 中华中青年神经外科医师交流协会副会长,重庆地区会长。 重庆市医学会神经外科专业委员会脑血管外科手术学组委员。 国家自然科学基金委评议人。 《Behavioural Neurology》、 《BioMed Research International》、《Brain Research》、《Current Drug Targets》、《Neural Regeneration Research》、《Neurological Research》、《Chinese Neurosurgical Journal》、《重庆医科大学学报》、《现代医药卫生》审稿专家。 临床工作方向: 出血性或缺血性脑血管疾病(如颅内动脉瘤、脑血管畸形、高血压性脑出血、脑动脉硬化、脑供血不足、脑缺血、脑梗塞、颈动脉斑块伴狭窄、烟雾病等)、脑肿瘤、颅脑外伤等。 擅长手术: 颅内动脉瘤瘤颈夹闭术、脑血管畸形切除术、颈动脉内膜剥脱术、颅内外血管搭桥术、脑肿瘤切除术等。 主持课题: 国家级课题3项,省部级课题2项,厅局级课题1项,校级课题1项,课题总经费100余万。 发表论文: 共60余篇。SCI论文10余篇,其中《Stroke》(影响因子6.468)论著1篇,《Experimental Neurology》(影响因子4.645)论著1篇,合计影响因子约30分。 参编教材:1部;参编专著:2部。 教学: 培养研究生30余名。 联系方式: 微信公众号:何朝晖脑科 好大夫在线:hezhaohuicqmu
 何朝晖 主任医师 重医大附一院 神经外科732人已读
何朝晖 主任医师 重医大附一院 神经外科732人已读 - 典型病例 病例分享:颈内动脉血泡样动脉瘤支架辅助弹簧圈栓塞
病史简介 患者男,40岁。 主诉:突发爆炸样头痛7天,四肢抽搐伴意识丧失1次。 现病史:7天前无明显诱因突发爆炸样头痛,无恶心呕吐。院外诊治不详,症状缓解。入院前1天出现双目向上凝视,四肢抽搐,呼之不应,持续约3分钟。急诊就治于当地医院,头颅CT平扫+头颅CTA检查提示:蛛网膜下腔出血、右侧颈内动脉后交通段动脉瘤。遂转入我院治疗。 既往史、个人史、家族史:无特殊。 体格检查:神志清楚,GCS评分15分,Hunt-Hess评分Ⅱ级,Fisher分级3级,双侧瞳孔等大等圆,直径3.0mm,光敏,四肢活动自如,颈阻(+)。 术前检查: 头颅CT提示:蛛网膜下腔出血。 头颅CTA提示:右侧颈内动脉后交通段动脉瘤,大小约5.8mm×2.3mm。 术前诊断:右侧颈内动脉后交通段动脉瘤破裂伴蛛网膜下腔出血 手术预案:经股动脉穿刺DSA全脑血管造影术+动脉瘤介入栓塞术。 手术指征:颅内动脉瘤破裂伴蛛网膜下腔出血具有高致残及致死率,手术治疗是唯一有效防止再出血的方法,手术指征明确。 手术风险:该手术最大风险是动脉瘤术中破裂出血,一旦发生将导致灾难性的后果,包括长期昏迷,甚至死亡等。 治疗过程 1.DSA颈内动脉造影3D重建证实动脉瘤位于颈内动脉前壁,无分支部位,呈半球型凸起,大小约5.8×2.5mm,瘤颈部动脉壁不规则,载瘤动脉狭窄,诊断右侧颈内动脉血泡样动脉瘤。 2、选定工作位。 3、支架导管及弹簧圈微导管到位。 4、动脉瘤瘤颈宽,释放支架后,谨慎填塞三枚弹簧圈栓塞动脉瘤。 5、术后造影,动脉瘤不显影。 预 后 术前术后对照,动脉瘤成功栓塞,载瘤动脉及其分支显影良好。 血泡样动脉瘤(blister aneurysms or blood blister-like aneurysms BBA)系指好发于颈内动脉床突上段前壁、非血管分叉处、外观呈血泡样的一组动脉瘤,占颅内破裂动脉瘤的0.9%~6.5%。其发病机制不详,可能与血流动力学压力、动脉粥样硬化、及动脉夹层引发的假性动脉瘤有关。尸检结果显示,BBA瘤壁缺乏有弹性纤维组织的内膜和中膜,仅由一层菲薄的纤维蛋白外膜和血凝块包裹血肿而形成假性动脉瘤。 BBA瘤壁菲薄,容易破裂出血,且短期内易再出血,有较高的致残率和致死率,预后差。因此一旦发现应及时治疗。治疗方法有开颅手术和血管内介入,各有优缺点,目前尚无最佳治疗手段。基于BBA病理学特点,无论采用哪种方式均有相当大的难度,且可能导致预后不良。有研究指出开颅术可能得到较好的术后即刻和长期的闭塞率,但血管内介入治疗创伤小,治疗时间较短,恢复快,并且也可能带来很好的治疗效果。目前血管内治疗以支架辅助弹簧圈栓塞术治疗为主,但血流导向装置置入术也逐步得到国内外很多学者的推崇,成为常用的治疗手段。 该例患者具有典型的血泡样动脉瘤影像学表现。由于种种原因,未使用血流导向装置置入术,应用了支架辅助弹簧圈栓塞技术,手术顺利,术后患者未出现任何并发症,恢复佳。 何朝晖简介 神经外科学博士、留美博士后、教授、主任医师、博士研究生导师、中共党员。 任职情况: 国家卫生计生委出血性卒中外科专业委员会常务委员。 国家卫生计生委脑卒中防治委员会中青年委员。 中华中青年神经外科医师交流协会副会长,重庆地区会长。 重庆市医学会神经外科专业委员会脑血管外科手术学组委员。 国家自然科学基金委评议人。 《Behavioural Neurology》、 《BioMed Research International》、《Brain Research》、《Current Drug Targets》、《Neural Regeneration Research》、《Neurological Research》、《Chinese Neurosurgical Journal》、《重庆医科大学学报》、《现代医药卫生》审稿专家。 临床工作方向: 出血性或缺血性脑血管疾病(如颅内动脉瘤、脑血管畸形、高血压性脑出血、脑动脉硬化、脑供血不足、脑缺血、脑梗塞、颈动脉斑块伴狭窄、烟雾病等)、脑肿瘤、颅脑外伤等。 擅长手术: 颅内动脉瘤瘤颈夹闭术、脑血管畸形切除术、颈动脉内膜剥脱术、颅内外血管搭桥术、脑肿瘤切除术等。 主持课题: 国家级课题3项,省部级课题2项,厅局级课题1项,校级课题1项,课题总经费100余万。 发表论文: 共60余篇。SCI论文10余篇,其中《Stroke》(影响因子6.468)论著1篇,《Experimental Neurology》(影响因子4.645)论著1篇,合计影响因子约30分。 参编教材:1部;参编专著:2部。 教学: 培养研究生30余名。 联系方式: 微信公众号:何朝晖脑科 好大夫在线:hezhaohuicqmu
 何朝晖 主任医师 重医大附一院 神经外科543人已读
何朝晖 主任医师 重医大附一院 神经外科543人已读 - 典型病例 病例分享:小脑后下动脉动脉瘤弹簧圈栓塞
病史简介 患者女,52岁。 主诉:突发头昏伴呕吐2天。 现病史:患者2天前无明显诱因突发头昏,伴非喷射样呕吐,伴右侧肢体乏力,不伴意识障碍、四肢抽搐等。 既往史、个人史、家族史:有高血压病史4年,未规律服药,最高血压210/100mmHg,余无特殊。 体格检查:GCS 14分,Hunt-Hess 1级,双侧瞳孔等大等圆,光敏,四肢遵嘱,右侧肢体肌力2级,颈阻阳性,克氏征阴性。 术前检查: 外院头颅CT提示:蛛网膜下腔出血。 外院头颅CTA提示:左侧椎动脉-小脑后下动脉动脉瘤。 术前诊断: 1.左侧椎动脉-小脑后下动脉动脉瘤破裂伴蛛网膜下腔出血 2.原发性高血压3级 极高危 手术预案:经股动脉穿刺DSA全脑血管造影术+动脉瘤介入栓塞术。 手术指征:颅内动脉瘤破裂伴蛛网膜下腔出血具有高致残及致死率,手术治疗是唯一有效防止再出血的方法,手术指征明确。 手术风险:该手术最大风险是术中误栓小脑后下动脉,一旦发生将导致一系列并发症,包括长期昏迷,甚至死亡等。 治疗过程 1.DSA造影证实存在左侧椎动脉-小脑后下动脉动脉瘤,动脉瘤瘤颈较宽,且小脑后下动脉从动脉瘤瘤体根部发出。 2、造影显示动脉瘤瘤颈较宽,手术方案首选支架辅助弹簧圈栓塞。但是该病例为出血动脉瘤,使用支架后需要长期抗血小板治疗,增加术后出血风险。所以准备以下手术预案:预先置入一根支架导管到椎动脉远端备用,首先尝试单纯弹簧圈栓塞,如果弹簧圈不能稳定时再释放支架辅助栓塞。 3、造影显示小脑后下动脉从动脉瘤瘤体根部发出,栓塞过程中极易导致小脑后下动脉被误栓塞,所以在填塞弹簧圈的过程中反复造影确认小脑后下动脉显影。 4、术后工作角度,正、侧位造影均显示动脉瘤栓塞满意,椎动脉及小脑后下动脉显影良好。 预 后 术前术后对照,动脉瘤成功致密栓塞,且椎动脉及小脑后下动脉显影良好。 小脑后下动脉是椎动脉最大的分支,主要供应延髓背外侧、小脑半球后下部等重要结构。当其损伤或栓塞时,会产生一系列严重的临床症状,称为延髓背外侧综合征,表现为眩晕、呕吐、眼球震颤、呃逆、躯体感觉异常、吞咽困难、声音嘶哑、共济失调以及horner氏症。 该患者动脉瘤瘤颈较宽,且小脑后下动脉从动脉瘤瘤体根部发出,栓塞过程中极易导致小脑后下动脉被误栓塞,手术难度大;且该病例为出血动脉瘤,使用支架后需要长期抗血小板治疗,增加出血风险。 故术中通过预置支架导管做了“两手准备”。首先尝试支架导管辅助下单纯弹簧圈栓塞,如果弹簧圈不能稳定时再释放支架辅助弹簧圈栓塞。术中弹簧圈在支架导管的阻挡下能够良好的稳定在动脉瘤腔内,反复造影确认小脑后下动脉未被误栓塞,最终完成单纯弹簧圈栓塞,避免了使用支架。该患者获得满意疗效,现已顺利康复出院。 何朝晖简介 神经外科学博士、留美博士后、教授、主任医师、博士研究生导师、中共党员。 任职情况: 国家卫生计生委出血性卒中外科专业委员会常务委员。 国家卫生计生委脑卒中防治委员会中青年委员。 中华中青年神经外科医师交流协会副会长,重庆地区会长。 重庆市医学会神经外科专业委员会脑血管外科手术学组委员。 国家自然科学基金委评议人。 《Behavioural Neurology》、 《BioMed Research International》、《Brain Research》、《Current Drug Targets》、《Neural Regeneration Research》、《Neurological Research》、《Chinese Neurosurgical Journal》、《重庆医科大学学报》、《现代医药卫生》审稿专家。 临床工作方向: 出血性或缺血性脑血管疾病(如颅内动脉瘤、脑血管畸形、高血压性脑出血、脑动脉硬化、脑供血不足、脑缺血、脑梗塞、颈动脉斑块伴狭窄、烟雾病等)、脑肿瘤、颅脑外伤等。 擅长手术: 颅内动脉瘤瘤颈夹闭术、脑血管畸形切除术、颈动脉内膜剥脱术、颅内外血管搭桥术、脑肿瘤切除术等。 主持课题: 国家级课题3项,省部级课题2项,厅局级课题1项,校级课题1项,课题总经费100余万。 发表论文: 共60余篇。SCI论文10余篇,其中《Stroke》(影响因子6.468)论著1篇,《Experimental Neurology》(影响因子4.645)论著1篇,合计影响因子约30分。 参编教材:1部;参编专著:2部。 教学: 培养研究生30余名。 联系方式: 微信公众号:何朝晖脑科 好大夫在线:hezhaohuicqmu
 何朝晖 主任医师 重医大附一院 神经外科484人已读
何朝晖 主任医师 重医大附一院 神经外科484人已读 - 典型病例 病例分享:双微导管技术栓塞治疗前交通动脉动脉瘤
病史简介 患者女,70岁。 主诉:头晕、头痛伴左眼视物模糊6天。 现病史:患者6天前晨起时无诱因出现头晕、头痛及左眼视物模糊,伴畏光流泪,有恶心感,无呕吐,无意识障碍,无四肢抽搐,无二便失禁等。 既往史、个人史、家族史:有高血压病史20年,规律服药控制,余无特殊。 体格检查:神志清楚,对答切题。余神经系统查体无异常。 术前检查: 头颅MRA提示:前交通动脉动脉瘤。 术前诊断:前交通动脉未破裂动脉瘤。 手术预案:经股动脉穿刺DSA全脑血管造影术+动脉瘤介入栓塞术。 手术指征:颅内动脉瘤是颅内的不定时炸弹,随时可能发生破裂出血,出血后死亡率、致残率极高。手术治疗是唯一有效防止动脉瘤破裂的方法,且该患者动脉瘤较大,已有可疑视神经损伤症状,手术指征明确。 手术风险:术中、术后出血,术后脑梗死,术后肢体偏瘫、失语、癫痫发作,术后长期昏迷,甚至死亡等。 治疗过程 1.DSA主动脉弓造影可见患者血管扭曲,呈三型弓,介入通路建立困难,增加了手术难度和风险。 2、DSA颈动脉造影证实存在前交通动脉动脉瘤,大小7*7mm。 3、3D重建发现接近瘤颈处大脑前动脉重度狭窄,动脉瘤瘤颈很宽,并骑跨于双侧大脑前动脉A2段起始部。 4、术中无法获得如上图所示的工作角度,不能展开角度显示双侧大脑前动脉A2段,增加了操作难度和手术风险。术中反复超选支架导管进入双侧大脑前动脉A2段未能成功,不能安置支架。如果仅使用弹簧圈栓塞动脉瘤(不安置支架),有可能发生弹簧圈堵塞双侧大脑前动脉A2段起始部或者弹簧圈逃逸,导致严重并发症发生。 5、经反复与家属沟通后,决定单独使用弹簧圈裸栓。拟使用双微导管栓塞动脉瘤,期望经两根微导管输送的弹簧圈产生缠绕,增加弹簧圈稳定性,减少风险发生机率。 6、首先经位置较浅的微导管(A管)填塞第一个成篮圈,成篮形状比较满意,不解脱弹簧圈,期待随后经另外一根位置较深的微导管(B管)输送的填充圈与成篮圈形成缠绕,降低弹簧圈逃逸风险。 7、再用位置较深的微导管(B管)填塞填充圈。 8、每次填圈后即刻造影,确保双侧大脑前动脉A2段没有被误栓塞。 9、填圈成功后造影显示颈内动脉通畅,动脉瘤未显影,且双侧大脑前动脉A2段保留完好,此时再解脱经A管输送的成篮圈,结束手术。 预 后 术前术后对照,动脉瘤成功致密栓塞,且双侧大脑前动脉A2段保留完好。 此病例为未破裂动脉瘤,术后不允许出现严重并发症。该患者血管扭曲,主动脉弓呈三型弓;大脑前动脉末段接近瘤颈处重度狭窄;动脉瘤瘤颈很宽,骑跨于双侧大脑前动脉A2起始部,以上问题都增加了手术难度和风险。术中3D重建没有合适的工作角度,不能展开角度显示双侧大脑前动脉A2段。反复超选大脑前动脉A2段未能成功,不能安置支架,只能选择单纯弹簧圈裸栓。但如果弹簧圈误栓塞大脑前动脉A2段会引起严重并发症。在造影后、开始栓塞前和解脱成篮圈时3次和家属沟通交流病情,家属均坚决要求继续手术。最后动脉瘤栓塞满意,双侧大脑前动脉A2段保留。患者现已顺利康复出院。 何朝晖简介 神经外科学博士、留美博士后、教授、主任医师、博士研究生导师、中共党员。 任职情况: 国家卫生计生委出血性卒中外科专业委员会常务委员。 国家卫生计生委脑卒中防治委员会中青年委员。 中华中青年神经外科医师交流协会副会长,重庆地区会长。 重庆市医学会神经外科专业委员会脑血管外科手术学组委员。 国家自然科学基金委评议人。 《Behavioural Neurology》、 《BioMed Research International》、《Brain Research》、《Current Drug Targets》、《Neural Regeneration Research》、《Neurological Research》、《Chinese Neurosurgical Journal》、《重庆医科大学学报》、《现代医药卫生》审稿专家。 临床工作方向: 出血性或缺血性脑血管疾病(如颅内动脉瘤、脑血管畸形、高血压性脑出血、脑动脉硬化、脑供血不足、脑缺血、脑梗塞、颈动脉斑块伴狭窄、烟雾病等)、脑肿瘤、颅脑外伤等。 擅长手术: 颅内动脉瘤瘤颈夹闭术、脑血管畸形切除术、颈动脉内膜剥脱术、颅内外血管搭桥术、脑肿瘤切除术等。 主持课题: 国家级课题3项,省部级课题2项,厅局级课题1项,校级课题1项,课题总经费100余万。 发表论文: 共60余篇。SCI论文10余篇,其中《Stroke》(影响因子6.468)论著1篇,《Experimental Neurology》(影响因子4.645)论著1篇,合计影响因子约30分。 参编教材:1部;参编专著:2部。 教学: 培养研究生30余名。 联系方式: 微信公众号:何朝晖脑科 好大夫在线:hezhaohuicqmu
 何朝晖 主任医师 重医大附一院 神经外科454人已读
何朝晖 主任医师 重医大附一院 神经外科454人已读 - 典型病例 病例分享:单纯弹簧圈栓塞治疗左侧大脑中动脉动脉瘤
病史简介 患者男,50岁。 主诉:突发意识丧失2+天。 现病史:患者2+天前突发意识丧失,被人发现躺倒在地,呼之不应,小便失禁,数分钟后被唤醒,诉剧烈头痛,后呕吐1次,无四肢抽搐等。 既往史、个人史、家族史:无特殊。 体格检查:神志清楚,言语清晰,对答切题。HUNT-HESS分级2级,Fisher分级2级。双瞳等大等圆,对光反射灵敏,双眼各方向活动无异常。四肢肌力5级,肌张力正常。颈阻阳性,克氏征阴性。 术前检查: 头颅CT提示:蛛网膜下腔出血。 头颅CTA提示:左侧大脑中动脉M2段动脉瘤(积血部位与动脉瘤位置符合)。 术前诊断:左侧大脑中动脉M2段动脉瘤破裂伴蛛网膜下腔出血。 手术预案:经股动脉穿刺DSA全脑血管造影术+动脉瘤介入栓塞术。 手术指征:颅内动脉瘤破裂伴蛛网膜下腔出血具有高致残及致死率,手术治疗是唯一有效防止再出血的方法,手术指征明确。 手术风险:术中、术后再出血,术后脑梗死,术后肢体偏瘫、失语、癫痫发作,术后长期昏迷,甚至死亡等。 治疗过程 1、DSA造影证实存在左侧大脑中动脉M2段动脉瘤,大小7*4mm,分叶状,且左侧大脑中动脉存在解剖变异。 2、3D重建发现载瘤动脉存在2根分支血管,无法获得合适的工作角度。 3、经反复权衡后只能被迫选择此工作角度,放置微导管填塞弹簧圈。 4、因无法置入支架,每次填塞弹簧圈后即刻造影,确保动脉瘤周围血管没有被误栓塞。一共填塞8个弹簧圈。 5、填圈成功后造影显示颈内动脉通畅,动脉瘤未显影,且分支血管保留完好,结束手术。 预后 术前术后对照,动脉瘤成功致密栓塞,且分支血管保留完好。 此患者存在大脑中动脉解剖变异,血管扭曲,3D重建始终无法寻找合适工作角度,且动脉瘤旁有2根分支血管,需避免术中误栓,手术难度大。术中弹簧圈填塞动脉瘤后分支血管完整保留,有效避免了术后脑梗死的发生。患者最终获得满意疗效,现已顺利康复出院。 何朝晖简介 神经外科学博士、留美博士后、教授、主任医师、博士研究生导师、中共党员。 任职情况: 国家卫生计生委出血性卒中外科专业委员会常务委员。 国家卫生计生委脑卒中防治委员会中青年委员。 中华中青年神经外科医师交流协会副会长,重庆地区会长。 重庆市医学会神经外科专业委员会脑血管外科手术学组委员。 国家自然科学基金委评议人。 《Behavioural Neurology》、 《BioMed Research International》、《Brain Research》、《Current Drug Targets》、《Neural Regeneration Research》、《Neurological Research》、《Chinese Neurosurgical Journal》、《重庆医科大学学报》、《现代医药卫生》审稿专家。 临床工作方向: 出血性或缺血性脑血管疾病(如颅内动脉瘤、脑血管畸形、高血压性脑出血、脑动脉硬化、脑供血不足、脑缺血、脑梗塞、颈动脉斑块伴狭窄、烟雾病等)、脑肿瘤、颅脑外伤等。 擅长手术: 颅内动脉瘤瘤颈夹闭术、脑血管畸形切除术、颈动脉内膜剥脱术、颅内外血管搭桥术、脑肿瘤切除术等。 主持课题: 国家级课题3项,省部级课题2项,厅局级课题1项,校级课题1项,课题总经费100余万。 发表论文: 共60余篇。SCI论文10余篇,其中《Stroke》(影响因子6.468)论著1篇,《Experimental Neurology》(影响因子4.645)论著1篇,合计影响因子约30分。 参编教材:1部;参编专著:2部。 教学: 培养研究生30余名。 联系方式: 微信公众号:何朝晖脑科 好大夫在线:hezhaohuicqmu
 何朝晖 主任医师 重医大附一院 神经外科482人已读
何朝晖 主任医师 重医大附一院 神经外科482人已读 - 学术前沿 重庆市医学会神经外科学分会脑血管外科手术学组2021年学术会议成功举办
由重庆市医学会神经外科学分会、重庆医科大学附属第一医院神经外科主办的“重庆市医学会神经外科学分会脑血管外科手术学组2021年学术会议”于2021年4月17日在重庆长城酒店隆重召开。会议邀请了重庆市神经外科资深专家唐文渊、程远、许民辉、周政、朱继、余政教授担任讲座主持,来自首都医科大学附属天坛医院、重庆医科大学附属第一医院和附属第二医院、陆军军医大学西南医院和新桥医院、陆军特色医疗中心(大坪医院)以及川渝地区多家医院的百余名神经外科专家参加了会议。 适逢重庆市医学会神经外科学分会脑血管外科手术学组换届,大会开幕式由新任学组组长、重庆医科大学附属第一医院神经外科何朝晖教授主持并致欢迎辞。 重庆市医学会神经外科学分会主任委员、重庆医科大学附属第一医院神经外科主任孙晓川担任本次大会主席。孙教授致开幕词并预祝本次大会顺利召开。 首都医科大学附属天坛医院李佑祥教授作了题为“AI在颅内动脉瘤CTA筛查及风险评估中的应用”的报告,从颅内动脉瘤临床诊疗的背景和意义、现存问题、风险预测等方面展示了AI系统在颅内动脉瘤筛查方面的辅助作用,并展望了AI技术在这一领域未来的美好前景。 重庆医科大学附属第一医院神经外科何朝晖教授作了题为“左手持夹在颅内动脉瘤夹闭术中的运用和体会”的报告,结合精彩的手术视频,分享了左手持夹夹闭特殊复杂动脉瘤的经验和体会。 陆军军医大学西南医院神经外科陈志教授作了题为“创伤性脑血管损伤”的报告,结合典型案例,从发病机制、诊断、治疗策略等多个方面对创伤性脑血管疾病进行了阐述。 陆军军医大学新桥医院刘俊教授作了题为“多型号瘤夹夹闭动脉瘤应用体会”的报告,结合手术视频讲解了多型号动脉瘤瘤夹处理复杂动脉瘤的手术经验。 重庆医科大学附属第二医院刘国栋教授作了题为“后交通动脉瘤锁孔手术中的三个‘T’”的报告,从锁孔手术的由来、优势、应用等多个角度阐述了三个“T”的手术观念。 陆军特色医疗中心(大坪医院)许明伟教授作了题为“床突旁复杂动脉瘤显微夹闭手术经验分享”的报告,以神经解剖为基础,分享了不同类型床突旁复杂动脉瘤的手术经验 最后,孙晓川教授和何朝晖教授对本次大会进行总结并祝贺本次会议圆满结束,再次感谢了各位专家学者莅临本次会议。孙晓川教授鼓励并期待脑血管外科手术学组定期开展学术交流,加强和介入学组的协作,共同促进学科发展,不断提高我市脑血管疾病的防治水平。 何朝晖简介 神经外科学博士、留美博士后、教授、主任医师、博士研究生导师、中共党员。 任职情况: 国家卫生计生委出血性卒中外科专业委员会常务委员。 国家卫生计生委脑卒中防治委员会中青年委员。 中华中青年神经外科医师交流协会副会长,重庆地区会长。 重庆市医学会神经外科专业委员会脑血管外科手术学组委员。 国家自然科学基金委评议人。 《Behavioural Neurology》、 《BioMed Research International》、《Brain Research》、《Current Drug Targets》、《Neural Regeneration Research》、《Neurological Research》、《Chinese Neurosurgical Journal》、《重庆医科大学学报》、《现代医药卫生》审稿专家。 临床工作方向: 出血性或缺血性脑血管疾病(如颅内动脉瘤、脑血管畸形、高血压性脑出血、脑动脉硬化、脑供血不足、脑缺血、脑梗塞、颈动脉斑块伴狭窄、烟雾病等)、脑肿瘤、颅脑外伤等。 擅长手术: 颅内动脉瘤瘤颈夹闭术、脑血管畸形切除术、颈动脉内膜剥脱术、颅内外血管搭桥术、脑肿瘤切除术等。 主持课题: 国家级课题3项,省部级课题2项,厅局级课题1项,校级课题1项,课题总经费100余万。 发表论文: 共60余篇。SCI论文10余篇,其中《Stroke》(影响因子6.468)论著1篇,《Experimental Neurology》(影响因子4.645)论著1篇,合计影响因子约30分。 参编教材:1部;参编专著:2部。 教学: 培养研究生30余名。 联系方式: 微信公众号:何朝晖脑科 好大夫在线:hezhaohuicqmu
 何朝晖 主任医师 重医大附一院 神经外科505人已读
何朝晖 主任医师 重医大附一院 神经外科505人已读 - 医学科普 脑血管疾病常见检查科普
脑血管疾病检查分类 脑卒中已经成为中国居民的第一位死亡原因,调查显示,在中国每12秒就有一人发生脑卒中,每21秒就有一人死于脑卒中,每年死于脑血管病的患者约有130万,每年新发脑血管病患者约270万。因此,推动疾病由治疗向预防转变,开展脑血管疾病相关检查就显得尤为重要。 脑血管疾病相关的主要检查方法大致可以分为两类:1.针对脑组织结构的检查:主要为CT平扫、MRI平扫等;2.针对血管和血流的检查:颈动脉彩超、CTA、MRA及DSA等; CT平扫与磁共振断层成像 头颅CT、磁共振断层成像(MRI)就好像把香蕉横断着切开来看里面的果实一样,可以分层清楚的显示颅内的脑组织结构,不过两者虽然都是断层扫描,但却各有优势。 CT因为快速、方便、黑白辨识度高等特点使其对脑出血的诊断具有明显优势,是目前诊断脑出血的首选检查方法; 核磁共振收费比CT高,很多人都认为核磁共振比CT高级,甚至有些医生用核磁共振来诊断脑出血,但这恰恰是一个观念的误区,核磁共振其实对急性脑出血的诊断价值不大,反而是脑梗塞,尤其是急性期脑梗塞有优势。当然,有的疾病也需要两种方式综合运用才能对疾病做出更加全面的诊断。 血管相关检查 对于脑血管疾病的检查,CT、磁共振只是对脑组织的病变作出初步诊断,而要找到其根本原因,还需要行颈部血管彩超、脑血管成像检查等进一步了解是否存在血管性病变,指导下一步的预防和治疗。目前,针对脑血管及血流的检查方法主要有四种:颈动脉彩超、核磁共振脑血管成像(MRA)、CT脑血管成像(CTA)、经股动脉穿刺插管全脑血管造影(DSA)。 1.颈动脉彩超 颈动脉彩超是诊断、评估颈动脉壁病变的有效手段之一,不仅能清晰显示血管内中膜是否增厚、有无斑块形成、斑块形成的部位、大小、是否有血管狭窄及狭窄程度、有无闭塞等详细情况, 还能进行准确的测量及定位,对检测动脉的血流动力学结果进行分析。尤其是能够判断斑块是活动性还是稳定性,是否容易脱落引发脑梗塞,为进一步治疗提供有力依据。 2.MRA(磁共振血管造影) MRA是经过磁共振扫描重建后的血管成像技术,其特点主要为无创伤、无辐射,甚至无需注射造影剂便可以清晰地显示绝大部分脑血管疾病,可兼顾血管壁本身和血管壁内外情况,而且可同时结合MRI平扫清楚显示脑实质病变,对伴有脑血栓的脑梗死诊断优势明显;不过MRA重建过程中会丢失部分信号,细小血管结构及病变因为血流速度低常不能充分显示。另外,MRA的检查时间通常都在二十分钟以上,大多数脑出血和蛛网膜下腔出血急性期的病人由于烦躁不能耐受,而且对骨质结构显影很差,因此MRA不适合脑出血和蛛网膜下腔出血急性期的病因诊断,更适合缺血性脑血管疾病的初步诊断方法。 3.CTA(CT血管造影) CTA是另一种基于CT平扫,经静脉注入造影剂,再通过CT多层面扫描及三维重建后显示脑血管结构的无创性血管成像技术。头颈部CTA检查所需时间短,无创,尤其适宜于脑出血和蛛网膜下腔出血等急性期患者。而且CTA具有强大的图像后处理系统,能全方位地对颅内血管及周围骨质进行全面重建分析,从而可以清晰地发现脑血管是否有狭窄、闭塞,甚至可以清楚显示动脉瘤与周围骨质之间的关系,进而指导进一步治疗,是早期筛查脑动脉瘤和脑血管畸形等脑血管病变的主要方法。 4.DSA(数字减影血管造影) DSA是最准确的脑血管造影方法,分辨率最高,是诊断脑血管疾病的“金标准”。DSA股动脉穿刺部位采用局麻,患者一般不会有疼痛的感觉,只要按照医生的要求并配合检查,通常患者在比较舒适的状态下就可完成整个脑血管的检查。通过股动脉穿刺置入导管将造影剂注入需要显影的目标血管,DSA可以清楚显示脑内各支血管的形态、脑组织的供血情况及脑血流的循环情况,诊断价值要显著优于CTA和MRA 检查。 但是,DSA却不像CTA和MRA在门诊就可做,需要在有血管造影机条件的医院住院检查,这就限制了DSA的推广和普及;另外,DSA检查费用较CTA和MRA均高出数十倍,这也是其只适宜作为最终确诊的“金标准”,而不宜作为早期筛查及反复复查方式的原因。因此,综合分析各种血管检查方式的优缺点,对于早期筛查及复查脑血管疾病,应首选CTA;而对于筛查后需进一步确诊的病例,再行DSA最终明确诊断。 总结 总的来讲,脑血管疾病的诊断与预防是一项重大工程,需要医务人员面向社会不断开展脑血管疾病防治知识宣传,同时需要广大患者的共同参与和支持,我们的力量虽然有限,但希望通过不断的宣传提高人民群众对脑血管疾病的防范意识,帮助更多的患者。 何朝晖简介 神经外科学博士、留美博士后、教授、主任医师、博士研究生导师、中共党员。 任职情况: 国家卫生计生委出血性卒中外科专业委员会常务委员。 国家卫生计生委脑卒中防治委员会中青年委员。 中华中青年神经外科医师交流协会副会长,重庆地区会长。 重庆市医学会神经外科专业委员会脑血管外科手术学组委员。 国家自然科学基金委评议人。 《Behavioural Neurology》、 《BioMed Research International》、《Brain Research》、《Current Drug Targets》、《Neural Regeneration Research》、《Neurological Research》、《Chinese Neurosurgical Journal》、《重庆医科大学学报》、《现代医药卫生》审稿专家。 临床工作方向: 出血性或缺血性脑血管疾病(如颅内动脉瘤、脑血管畸形、高血压性脑出血、脑动脉硬化、脑供血不足、脑缺血、脑梗塞、颈动脉斑块伴狭窄、烟雾病等)、脑肿瘤、颅脑外伤等。 擅长手术: 颅内动脉瘤瘤颈夹闭术、脑血管畸形切除术、颈动脉内膜剥脱术、颅内外血管搭桥术、脑肿瘤切除术等。 主持课题: 国家级课题3项,省部级课题2项,厅局级课题1项,校级课题1项,课题总经费100余万。 发表论文: 共60余篇。SCI论文10余篇,其中《Stroke》(影响因子6.468)论著1篇,《Experimental Neurology》(影响因子4.645)论著1篇,合计影响因子约30分。 参编教材:1部;参编专著:2部。 教学: 培养研究生30余名。 联系方式: 微信公众号:何朝晖脑科 好大夫在线:hezhaohuicqmu
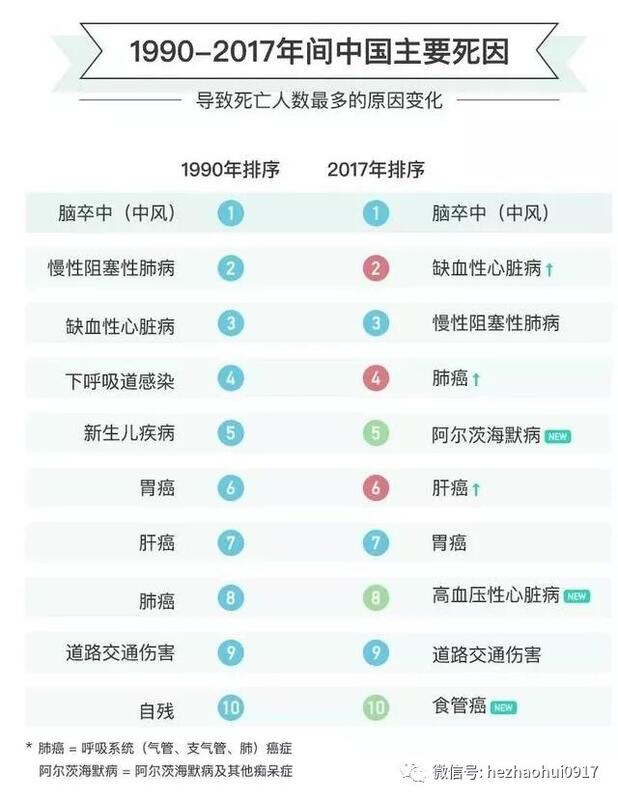 何朝晖 主任医师 重医大附一院 神经外科698人已读
何朝晖 主任医师 重医大附一院 神经外科698人已读





