徐伟医生的科普号
- 精选 肝血管瘤介入治疗:微创时代的精准治疗新选择
肝血管瘤是最常见的肝脏良性肿瘤,虽然大多数患者无明显症状,但部分瘤体较大或位置特殊的血管瘤可引起腹痛、腹胀等不适,甚至破裂出血危及生命。传统的治疗方法以手术切除为主,但创伤大、恢复慢。随着介入放射学的快速发展,介入治疗以其微创、精准、疗效确切等优势,逐渐成为肝血管瘤治疗的首选方法。一、肝血管瘤介入治疗的原理肝血管瘤介入治疗是在影像设备引导下,将导管超选择插入肝血管瘤的供血动脉,然后注入栓塞剂,阻断肿瘤血供,使其缺血坏死、萎缩,从而达到治疗目的。二、肝血管瘤介入治疗的适应症1.瘤体直径大于5cm或有继续增大趋势者,多发血管瘤。2.伴有明显临床症状者,如腹痛、腹胀、消化不良等3.瘤体位于肝脏表面,有破裂出血风险者4.不能耐受手术或拒绝手术者三、肝血管瘤介入治疗的常用方法1.经导管动脉栓塞术(TAE):最常用的介入治疗方法,通过栓塞肿瘤供血动脉,达到治疗目的。2.经导管动脉化疗栓塞术(TACE):在TAE基础上,联合灌注化疗药物,可进一步提高疗效。3.射频消融术(RFA):利用射频能量产生高温,使肿瘤组织凝固坏死。四、肝血管瘤介入治疗的优势1.微创:仅需穿刺股动脉,创伤小,痛苦少。2.精准:在影像设备引导下,可精准定位肿瘤供血动脉,避免损伤正常肝组织。3.疗效确切:栓塞后肿瘤血供中断,可有效控制肿瘤生长,缓解症状。4.恢复快:术后恢复快,住院时间短。五、肝血管瘤介入治疗的注意事项1.术前完善相关检查,评估肝功能及凝血功能。2.术后卧床休息,避免剧烈活动。3.定期复查,监测肿瘤大小及肝功能变化。
徐伟 副主任医师 上海市东方医院 微创介入治疗中心248人已读 - 精选 甲状腺癌的介入治疗:精准打击病变,微创守护健康
甲状腺癌虽然被称为“懒癌”(图1),但并不意味着可以掉以轻心。传统的手术治疗虽然效果显著,但也存在创伤大、恢复慢、影响美观等弊端。随着医学技术的进步,介入治疗作为一种新兴的微创治疗手段,为甲状腺癌患者提供了新的选择。一、什么是甲状腺癌的介入治疗?甲状腺癌的介入治疗是在影像设备(如超声、CT等)的引导下,利用穿刺针、导管等器械,对肿瘤进行精准打击的一种微创治疗方法。它无需开刀,只需通过皮肤上的一个小切口,就能直达病灶,实现精准治疗。二、甲状腺癌介入治疗有哪些方法?目前,甲状腺癌的介入治疗主要包括以下几种方法:1.射频消融(RFA):利用高频电流产生的热量,使肿瘤组织凝固坏死,达到灭活肿瘤的目的(图2)。2.微波消融(MWA):与射频消融原理类似,利用微波能量加热肿瘤组织,使其凝固坏死(图3-5)。3.激光消融(LA):利用激光能量使肿瘤组织汽化,达到消融肿瘤的目的。4.无水乙醇注射(PEI):将无水乙醇直接注射到肿瘤内,使肿瘤细胞脱水坏死。5.经动脉化疗栓塞(TACE):将化疗药物和栓塞剂通过导管注入肿瘤供血动脉,阻断肿瘤血供,同时释放化疗药物杀死肿瘤细胞。三、甲状腺癌介入治疗的优势1.微创:无需开刀,创伤小,恢复快,住院时间短。2.精准:影像引导下操作,精准定位肿瘤,最大限度保护正常组织。3.安全:并发症少,对甲状腺功能影响小。4.可重复:可多次进行治疗,适用于复发或转移性甲状腺癌。5.美观:颈部不留疤痕,不影响美观。四、哪些患者适合甲状腺癌介入治疗?并非所有甲状腺癌患者都适合介入治疗,需要根据患者的具体情况进行评估。一般来说,以下患者可以考虑介入治疗:1.甲状腺微小乳头状癌(肿瘤直径≤1cm):对于低危的微小乳头状癌,介入治疗可以作为一种替代手术的选择。2.复发或转移性甲状腺癌:对于手术无法切除或术后复发的甲状腺癌,介入治疗可以作为一种有效的补充治疗手段。3.不能耐受手术或拒绝手术的患者:对于身体状况较差或不愿意接受手术的患者,介入治疗可以作为一种姑息治疗手段。五、甲状腺癌介入治疗的注意事项1.选择正规医院和经验丰富的医生:介入治疗是一项技术要求较高的治疗手段,需要选择正规医院和经验丰富的医生进行操作。2.术前完善检查:术前需要进行详细的检查,包括甲状腺功能、颈部超声、CT等,以评估肿瘤的大小、位置、分期等。3.术后定期随访:介入治疗后需要定期随访,监测甲状腺功能、肿瘤标志物等,以及时发现复发或转移。六、展望未来随着医学技术的不断发展,甲状腺癌的介入治疗将会更加精准、微创、有效。相信在未来,介入治疗将会为更多的甲状腺癌患者带来福音。本文仅供参考,具体治疗方案请咨询专业医生。
 徐伟 副主任医师 上海市东方医院 微创介入治疗中心296人已读
徐伟 副主任医师 上海市东方医院 微创介入治疗中心296人已读 - 精选 钇90微球放射栓塞治疗
钇90(yttrium90),Y-90为较理想的治疗用放射性核素,其半衰期为64h,辐射类型为纯β辐射(0.9MeV),可由90Sr-90Y发生器得到。90Y主要用于制备治疗用放射性药物。90Y-玻璃微球和90Y-树脂微球(20~30μm)(图1)用于治疗肝癌(动脉内注射)(图2),90Y-EDTMP可用于治疗白血病、骨髓细胞瘤等。全球每年70多万的新增肝癌患者,有55%发生在中国。在我国,肝癌的发生主要与乙肝有关。喝酒也是“元凶”之一。有数据显示,在全球范围内,约12%的癌症病例与喝酒相关。换句话说,每8个肝癌患者中就有一个是因为喝酒而直接或间接影响的。癌症早期一般没有明显的不适,一旦自己有感觉了,常常是癌症晚期了。据统计,80%的肝癌患者,就是在这样不知不觉中,被判成“晚期”的,一旦被判“晚期”,治疗的难度就会徒然增大很多,而且费用高昂。由于肝癌晚期治疗的困局,患者对好药的需求是迫切的,但由于创新药研发时间长,风险大,以此治疗肝癌晚期,而且效果还特别好的药,并不多,这更加凸显了好药的价值。选择性体内放射疗法(SelectiveInternalRadiationTherapy,SIRT)是一种肝脏肿瘤的靶向治疗方法。SIR-Spheres钇-90是将数百万个钇90树脂微球直接置入到肝脏肿瘤中(图3)。SIRT(钇90微球)使射线经肿瘤血供直接进入肝脏肿瘤。钇90树脂微球经肝动脉直接靶向作用于肝脏肿瘤,从而使其他正常肝脏组织受到放射的风险降到最低。大多数微球的直径约32μm,约为人体一根头发宽度的三分之一。这些微球体积小,可以在肝动脉中通过,但不能通过肿瘤内的小血管,从而在瘤床永久停滞,与传统的TACE(经导管肝动脉化疗栓塞术)的栓塞程度比较,钇90树脂微球可以直接送达肿瘤内部,通过释放B射线高效杀灭肿瘤(图4)。钇90树脂微球其放射能量高、治疗准确,持续释放放射能量,对肿瘤自内而外实施精确打击,业内有肝癌治疗“精确制导武器”美誉。国外研究表明,钇90对原发和转移肝癌,尤其中晚期肝癌治疗效益明显。接受其他常规技术治疗的中晚期肝癌患者,5年生存率约为12%。而接受Y90治疗的患者,5年生存率提高到60-70%。由于SIR钇90树脂微球直接作用于肿瘤,因此相对于传统外照射放疗,钇90树脂微球置入肿瘤内可给予局部更大剂量的放射治疗。钇90树脂微球主要应用于恶性肝肿瘤治疗领域,该产品可以精确地杀死癌细胞,明显提高患者的生存质量。SIRT(钇90微球)在欧美等医疗发达国家,已有将近20年的治疗历史。钇90树脂微球作为治疗肝脏恶性肿瘤的疗法,2002年通过美国FDA核准,2003年通过欧盟(EU)核准,已经在美国、澳大利亚、加拿大等47个国家作为医疗器械注册及上市。SIRT(钇90微球)治疗在2018年在香港用于临床治疗。SIR-Spheres钇[90Y]树脂微球已获得美国国立综合癌症网络(NCCN)、欧洲肿瘤内科学会指南(ESMO)等多个权威指南推荐用于治疗肝脏恶性肿瘤;纳入美国及欧洲等多地医保;并分别进入2019版的中国“原发性肝癌诊疗规范”和2018版“中国结直肠癌肝转移诊断和综合治疗指南”,临床需求明确。SIR-Spheres钇[90Y]树脂微球在中国的注册工作亦进展顺利,于2020年8月,经中华人民共和国国家药品监督管理局(药监局)批准依据境外取得的临床试验资料申请上市,递交用于结直肠癌肝转移的治疗的上市申请,上市申请已于2020年11月获受理。2021年9月28日,被誉为肝癌治疗“精确制导武器”的钇90树脂微球内照放射治疗新技术,正式登陆海南博鳌乐城国际医疗旅游先行区。钇90是依托博鳌乐城国际医疗旅游先行区“国九条”政策,特许引进的。来自贵州的城先生,成为国内首位接受钇90治疗的患者,董家鸿院士联合团队全程为城先生的治疗“护航”。术后2个多月的检查结果显示,患者肝部肿瘤明显缩小,从原来的10.81厘米缩小到1.8厘米,获得了进一步手术机会并彻底根治的可能性。SIRT(钇90微球)的适应症:1、原发性肝癌,比如:①不可手术原发性肝癌的一线治疗,尤其是伴有门脉癌栓患者;②多灶性肝癌TACE治疗失败或药物治疗无效者;③肿瘤负荷较大,缩减肿瘤以适合手术切除;2、结直肠癌肝转移,比如:①多线治疗无效且手术不可切除的患者;②一线治疗失败后潜在可切除的患者;③右半结肠癌转化性治疗患者 3、其他适应症,包括:①不可切除胆管癌的一线治疗;②联合奥曲肽治疗神经内分泌肿瘤肝转移;③年老病患、身体虚弱的病人或者对化疗不耐受的病人,可将选择性体内放射治疗钇90考虑为一线治疗;④对于疾病恶化且对于多种化疗药物治疗无效的实体瘤肝转移。
 徐伟 副主任医师 上海市东方医院 微创介入治疗中心9104人已读
徐伟 副主任医师 上海市东方医院 微创介入治疗中心9104人已读 - 医学科普 经皮肝穿刺胆道引流术(PTCD)治疗后最危险的“敌人”-胆道出血及腹腔出血
伴随着胆道外科诊断技术的发展,经皮肝穿刺胆管引流(PTCD)广泛用于梗阻性黄疸等疾病的诊治,这使得医源性胆道出血成为胆道出血首要原因。因此,必须对胆道手术围手术期处理及手术后的严重并发症的防治应给予足够的重视。下面仅对胆道PTCD术后出现胆道出血及腹腔出血的几种常见原因作以下分析。胆道出血是消化道出血的常见原因之一,在发生率上次于溃疡病、门脉高压和急性胃粘膜糜烂,居第四位。近些年,胆道出血在病因、诊断和治疗方法上都发生了重要变化,其死亡率已下降到20%左右。伴随开展胆道PTCD手术的医院逐渐增加,PTCD手术中胆道损伤的机会也就增加,少量胆道及腹腔出血的临床症状往往不明显,它们像是伪装的很好的“刺客”,时刻准备着伤害患者的健康。少量出血时,有的患者仅有少量黑便及腹痛不适。大量胆道出血及腹腔出血往往来势凶猛,他们就像洪水猛兽,凶险无比,有时候会直接危及患者的生命。 PTCD后胆道出血主要原因是坚硬的穿刺针(EV针等)盲目刺入肝实质后,有可能贯穿肝内胆管、肝动脉、门静脉或肝静脉分支,一般拔针后破口被肝实质封闭自行闭合。但如破口较大或上述管道内压高可形成血管胆管内瘘或引起肝内假性动脉瘤破入胆管引起胆道出血。肝脏及胆道恶性肿瘤侵及周围的血管和胆道、胆管内癌栓破裂出血、PTCD引流管打折和脱出、PTCD内引流管长期摩擦胆肠吻合口也是PTCD术后胆道出血的常见原因。 1.PTCD术后胆道出血的治疗 1.1常规治疗方法(1)如出血量较少,病人一般情况尚可,在发生PTCD管引流后胆道出血,可采用直接注入止血药物和暂时夹闭PTCD引流管。(2)术后注意止血药物以及抗生素、输液等的应用,严重贫血时可给与输血治疗。(3)出血停止后,建议透视下观察PTCD管的位置,必要时可行PTCD造影检查。如有PTCD管移位、打折及打结等异常情况,建议给与及时处理。PTCD内引流管长期摩擦胆肠吻合口而导致胆道出血,可考虑更换为PTCD外引流管或放置胆道支架。(4)针对胆道外科手术后行PTCD治疗的患者,建议请胆道外科专家会诊,可结合手术的具体情况给出相应的处理意见。 1.2急诊栓塞疗法(肝动脉栓塞)急诊肝动脉栓塞术为治疗胆道出血的一种最有效手段。国内大部分医院已将其列为治疗胆道大出血的首选方法。优点:(1)出血定位准确。(2)方法简单,免去外科手术的创伤和危险性,尤其多次手术者,剖腹探查更是难事。(3)栓塞后即可得到可靠的止血。 1.3手术治疗经以上治疗止血无效,即可采取外科手术治疗→肝动脉结扎或肝叶切除术或肝包膜修复术。肝动脉结扎适用以下情况:(1)肝内出血部位不明。(2)肝内胆管出血,来自多个胆管。(3)出血量大,可能来自动脉。(4)病变部位不适或难行肝叶切除术。PTCD术后腹腔出血较少见,发生的常见原因是坚硬的穿刺针(EV针等)、导管鞘及超硬导丝等装置损伤肝包膜及肝实质内的动脉,甚至损伤膈动脉、肋间动脉等血管。 PTCD术后腹腔出血的处理原则与PTCD术后胆道出血的治疗原则基本相同。PTCD术后胆道出血及腹腔出血的预防措施:PTCD术前应详细分析患者的影像资料,了解胆道及血管的走形和分布,做PTCD治疗前建议患者做MRCP等检查,必要时需要做胆道三维可视化重建。严格把握穿刺指征,做好术前准备,进行PTCD前确定PT时间,尽量要求在正常值70%以上。PTCD术中尽量采用超声及DSA双重引导,单纯超声下引导更容易损伤周围正常组织。 PTCD术后胆道出血急腹腔出血的处理,方法必需根据病人的病情和临床表现而具体分析,认真分析出现胆道出血的原因,明确出血部位之后作出相应的治疗方案,才能达到最佳的止血效果。
徐伟 副主任医师 上海市东方医院 微创介入治疗中心2806人已读 - 精选 肝动脉灌注化疗(HAIC)与传统TACE(C-TACE)及载药微球栓塞(D-TACE)的比较
众所周知,肝动脉灌注化疗(HAIC)并不是一种最新的肝癌治疗技术。其实,早在二十世纪70年代就已经开始。当时主要通过外科肝动脉置管或血管内介入技术,进行肝动脉插管完成化疗药物的灌注。 为什么要将化疗药物放到肝动脉里呢?其实,这与肝脏的特殊的血管解剖结构有关,肝脏是具有双重血供的特殊器官,正常肝脏肝动脉血供约占1/4、门静脉血供约占3/4,而肝癌组织的血供几乎全部(约90%)由肝动脉提供,而门静脉供血则极少(约10%)。 从理论上,HAIC是通过肝动脉对肿瘤持续灌注高浓度细胞毒性药物,发挥最大限度的杀伤作用,而不会对正常肝脏组织造成大的不良影响。与全身化疗相比,在肝动脉里灌注化疗药物能够增加肿瘤组织局部药物的浓度,同时减少化疗药物在其他器官的分布,从而产生较强的抗肿瘤作用且降低全身副反应。 作为不可切除肝细胞癌(HCC)的一种治疗选择,经导管肝动脉化疗栓塞(Transcatheterarterialchemoembolization,TACE)自1978年由日本大阪市立大学医学部的山田(Yamada)教授提出以来,从此之后,TACE得到了非常广泛的运用,并显示出良好疗效。 近年来新型武器“药物洗脱微球”又称“载药微球”的出现进一步提高了TACE在部分患者身上的疗效。“载药微球”是一种能够吸附、携带化疗药物的新型栓塞物质(图1、图2),它在体内不可降解,进入肿瘤血管后一方面可以长久栓塞肿瘤血管,另一方面可以使化疗药物长时间作用于肿瘤内部,两种效果叠加,可以达到更好的局部控制效果。使用载药微球行肝动脉栓塞治疗称为D-TACE(Drug-elutingBead-TACE)。 HAIC的适应症1、伴有门静脉癌栓的肝癌患者,特别适合存在肝动脉-门静脉瘘,或者接受传统介入治疗但疗效不佳的肝癌患者。2、结直肠癌肝转移的患者。无法切除的结直肠肝转移病灶,采用HAIC治疗,病灶局部药物浓度可达外周静脉化疗的数十倍,具有肿瘤局部控制率高,全身副反应小等优势。过去常规的肝动脉灌注化疗采用顺铂方案,但研究表明以顺铂为基础的化疗方案疗效并不理想。目前,无论是对于原发性肝癌还是结直肠癌肝转移的患者,都主要采用以奥沙利铂为基础的FOLFOX方案(奥沙利铂,氟尿嘧啶,亚叶酸钙)。FOLFOX方案是晚期肝癌和结直肠癌获批的全身化疗方案,在晚期肝癌和结直肠癌患者中都展示出生存获益。HAIC和C-TACE和D-TACE有什么区别?与传统介入相比,肝动脉化疗灌注的化疗药物剂量大得多,尤其是氟尿嘧啶,剂量是传统介入的三倍多。外周血药物浓度的比较,HAIC>C-TACE>D-TACE(图3)。在给药时间上,传统介入(TACE)是短时间在肝动脉里注射化疗药物,D-TACE术后,载药微球可以在术后一个月的时间内缓慢释放加载的化疗药。而HAIC是持续的滴注化疗药物,达48小时。传统介入治疗及D-TACE基本为1-2个月/疗程,而肝动脉灌注化疗采用3周/疗程的方案,从最大程度地发挥化疗的作用。肝动脉灌注化疗术后有哪些不良反应?肝动脉灌注可能存在导管相关并发症,包括穿刺时动脉损伤,胃或十二指肠误灌注,脱管、堵管等,可通过调整导管位置,妥善固定导管,加强导管肝素化避免。HAIC治疗后患者发热的比例较C-TACE及D-TACE明显降低!HAIC治疗一般不使用颗粒栓塞剂,术中及术后发生异位栓塞的可能性非常低! 较大剂量的化疗药物的加入,肝动脉化疗灌注后容易出现骨髓抑制,表现为白细胞及血小板下降,化疗后可注射集落细胞刺激因子改善骨髓造血功能。另外,奥沙利铂容易引起外周神经炎,可口服营养神经药物缓解。
 徐伟 副主任医师 上海市东方医院 微创介入治疗中心7766人已读
徐伟 副主任医师 上海市东方医院 微创介入治疗中心7766人已读 - 医学科普 “利剑出鞘,直捣癌灶”—碘125粒子植入术治疗肝癌
目前,肝癌的治疗手段有很多,包括手术切除,介入治疗,射频治疗及放射治疗和化疗等,但是能做到“利剑出鞘,直捣癌灶”的治疗手段确不多见。 碘125治疗就能达到达到这个效果!碘125粒子植入治疗是目前肝癌的治疗的一种新技术。什么是肝癌的碘125粒子植入治疗?它又具有哪些优势呢?请听我慢慢道来。肝癌是一种多发病和常见病。我国每年的肝癌发病人数及死亡人数占全世界的一半以上。对于肝癌的治疗,除早期手术切除外,中晚期常规手术、外放疗等方法存在较多的局限。如副作用大,患者不易耐受,易复发等。近年来新开展的肝癌碘125粒子植入法,能扬长避短,弥补常规治疗的不足。定义及优势:碘125粒子植入治疗,是一种放射治疗肿瘤的方法。在CT、超声等影像引导下,将发出低能量γ射线的碘125粒子直接植入肿瘤组织内,对肝癌的肿瘤组织进行持续性的杀伤。碘125粒子结构:直径0.8mm,长度4.5mm,外壳为钛合金,内置附着碘125核素的银棒(图1及图2)。银棒密封于钛合金囊内,不会产生核素泄露,同时钛合金与人体组织相容性好,适合永久植入。 在肝癌病灶内植入碘125粒子优势显著:内照射射线剂量小,作用时间更长,治疗定位更准确,对肿瘤局部作用剂量高,辐射半径小,对周围正常组织损伤极小,治疗周期短,生活质量高,易于联合治疗,是一种非常好的局部治疗措施。该技术对肿瘤的局部治疗可以达到或接近手术和其他毁损病灶疗法的效果。对于肝癌手术后出现复发或者局限转移的肿瘤,碘125粒子植入具有明显优势。适应症:碘125粒子植入治疗不但可以作为治疗肝癌的主要手段,而且对转移性的肿瘤可以作为优先选择的治疗方法。 对于不愿行根治性手术以及一些无法手术的前列腺癌等实体肿瘤患者,碘125粒子植入也是一种非常好的选择。 如何选择碘125粒子植入的治疗时间?因为适合碘125粒子植入治疗的局灶性肿瘤,越早放置,效果越好! 禁忌症:任何治疗手短都有其局限性,碘125粒子植入治疗也不是万能的!对弥漫性转移灶,比如癌性腹水、癌性胸水,全身广泛转移等不建议行碘125粒子植入治疗。
 徐伟 副主任医师 上海市东方医院 微创介入治疗中心1286人已读
徐伟 副主任医师 上海市东方医院 微创介入治疗中心1286人已读 - 精选 晚期肝癌治疗的新武器—载药微球
目前临床上治疗肝癌的手段主要有手术切除、灌注化疗栓塞术、射频及微波消融术、冷冻治疗及放疗等。灌注化疗栓塞术是非手术治疗肝癌的首选疗法,与传统碘油栓塞治疗肝癌相比,载药微球介入术可以加载多种化疗药物,起到栓塞与局部高浓度化疗的联合作用,同时可以在肿瘤内缓慢释放化疗药,患者外周血液的化疗药浓度明显降低,使患者全身毒副作用大大降低。载药微球介入术在欧美已经有10年以上的临床使用经验,该技术的安全性及有效性已经得到了充分的验证。东方肝胆外科医院介入科徐伟教授团队从2016年开始使用英国DCBead载药微球治疗不能接受手术治疗的肝癌患者。使用载药微球栓塞治疗可显著提高其3年生存率,并大幅降低肝功能的损害,弥补诸多碘化油及普通栓塞微球等传统栓塞介入手术的瓶颈问题。载药微球是一种新型可加载化疗药物的栓塞材料,能与蒽环类药物(阿霉素或表柔比星等)结合,微球柔软、可变形,有多种不同直径规格的产品。据国外文献记载,载药微球应用于原发性肝癌及转移性肝癌的治疗,已经取得较为良好的效果。用这种方式进行微创介入治疗,“微球”可以把通向癌细胞的营养血管堵死再缓慢释放化疗药物(图1),相当于一方面“饿死”癌细胞,另一方面还持续一个月“毒杀”它,大大减轻化疗药物对患者的全身毒副作用,提高了患者的生活质量。我国是“肝癌大国”,发病及死亡人数均超过世界的一半以上。以载药微球为代表的微创介入技术的应用,为肝癌患者提供了新的治疗机会,有利于延长患者生存时间,必将造福于广大患者。图2未加载化疗药的DCBead载药微球图3已经加载了吡柔比星之后的DCBead载药微球,其中的红色小颗粒就是已经把化疗药物吡柔比星装载进微球中。图4加载吡柔比星后的载药微球示意图。2021年7月,肝癌患者武老伯接受了一次微创介入手术。患者介入治疗前肝脏核磁增强显示肝脏左叶肿瘤内血供很丰富(图5)。在局麻后,介入科徐伟教授亲自上台,先用穿刺针穿刺患者右侧大腿根部的股动脉,腹腔干动脉造影显示肝左叶巨大肿瘤显影。然后将大约铅笔芯粗细的导管从肝动脉置入供应肿瘤营养的肿瘤血管,随后将“载药微球”直接注入肿瘤血管。栓塞结束后造影显示肿瘤血管被载药微球彻底栓塞。术后2个月复查肝脏核磁增强,患者肝脏的肿瘤完全坏死。(图6)
 徐伟 副主任医师 上海市东方医院 微创介入治疗中心2955人已读
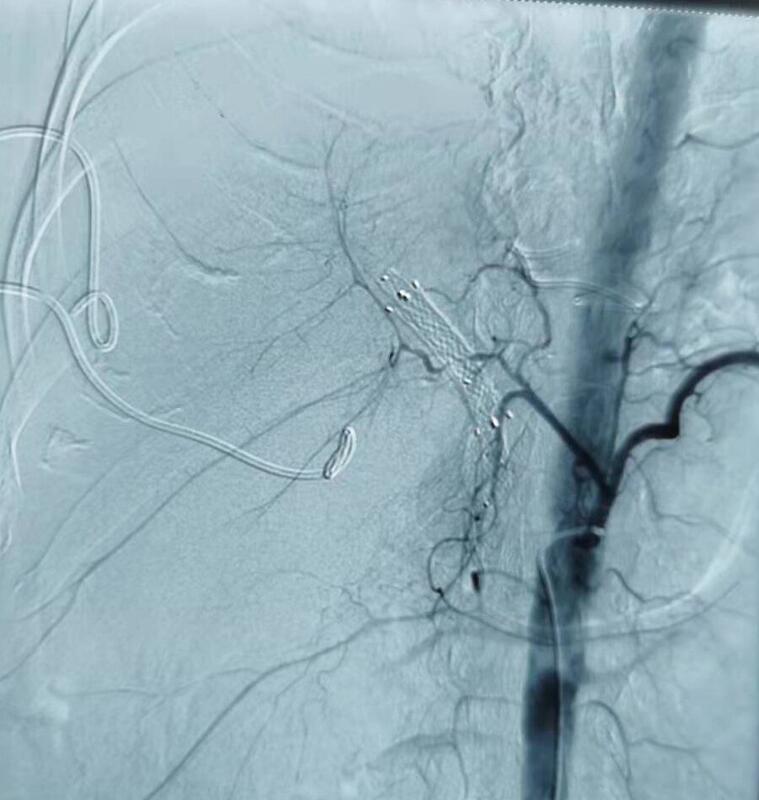
徐伟 副主任医师 上海市东方医院 微创介入治疗中心2955人已读 - 典型病例 梗阻性黄疸PTCD治疗后胸腔及腹腔大出血的急诊NBCA-PVE止血
男性,65岁,PTCD术后2周,因引流管脱出更换管子不成功后突发胸腔和腹腔大出血,引出血性液体近5000mL,血压最低60/30,神志不清。急诊动脉造影未发现肝动脉出血(图1),直接门静脉造影发现穿刺窦道有活动性出血(图2),遂急诊行NBCA-PVE,成功栓塞两根出血的门静脉分支后(图3,图4),门静脉主干造影显示出血分支栓塞良好,出血立即停止。术后病人血压平稳(15:30,患者血压升至99/51),神志清楚。术后随访,患者体征平稳,无再次出血!
 徐伟 副主任医师 上海市东方医院 微创介入治疗中心430人已读
徐伟 副主任医师 上海市东方医院 微创介入治疗中心430人已读 - 精选 子宫肌瘤的微创介入治疗
子宫肌瘤是女性的常见的良性。子宫肌瘤是女性腹痛及月经量增多乃至贫血及不孕的常见病因!子宫肌瘤介入治疗法比较适合于不愿手术及不适合手术治疗的子宫肌瘤。先局部麻醉,然后在X线透视下找到子宫肌瘤的供血动脉,进行栓塞,使肌瘤缺血、萎缩、坏死。介入治疗微创手术,损伤小(不损伤子宫内膜),恢复快,费用低。尤其适合于想保留子宫及打算再次妊娠的年轻女性!女性,32岁,月经增多两年,伴腹痛不适,婚后不孕!经超声和核磁检查及血液化验诊断为:子宫肌瘤及贫血。介入造影显示,子宫肌瘤由双侧子宫动脉供血(主要为左侧子宫动脉供血),成功栓塞双侧子宫动脉,患者术后三天后出院!三个月后复查,子宫肌瘤明显减小,患者月经正常,贫血明显改善!一年后患者成功妊娠!
 徐伟 副主任医师 上海市东方医院 微创介入治疗中心652人已读
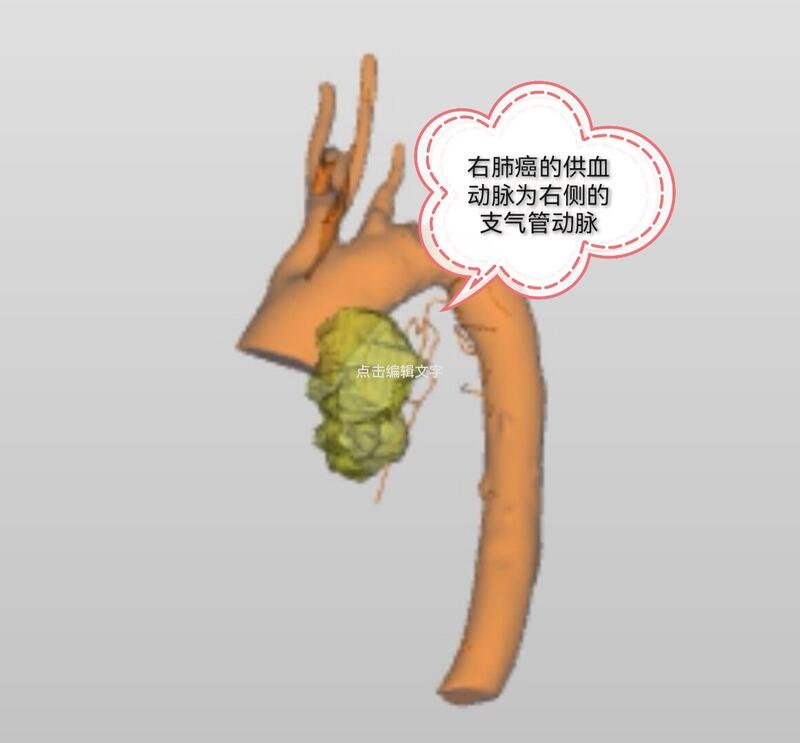
徐伟 副主任医师 上海市东方医院 微创介入治疗中心652人已读 - 医学科普 晚期肺癌的介入化疗及栓塞治疗
对于不能手术及不愿意手术切除的肺癌及肺转移瘤患者,经术前检查无禁忌症后,可行支气管动脉化疗及栓塞治疗。微创介入治疗创伤小,风险小,治疗效果好,治疗费用低。病例报道:女性,76岁,咳嗽带血两月余,消瘦明显。经胸部CT增强、PET-CT及血液学检查诊断为晚期右肺癌。患者不能手术及放疗。经过两次介入治疗,患者咳嗽咳血明显好转,食欲增加,体重增加!复查CT见患者肿瘤明显坏死,肿瘤体积明显缩小。
 徐伟 副主任医师 上海市东方医院 微创介入治疗中心632人已读
徐伟 副主任医师 上海市东方医院 微创介入治疗中心632人已读






