黑虎医生的科普号
- 医学科普 分化型甲状腺癌术后内分泌抑制治疗目标
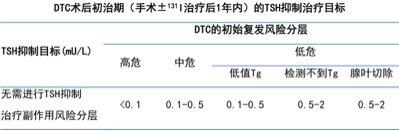
分化型甲状腺癌术后,需行内分泌抑制治疗。根据疾病的分期,复发风险,副作用风险等,经过动态风险评估,需要将促甲状腺素(TSH)控制在不同的范围,以达到控制疾病、同时降低抑制治疗所带来的副作用的目的。分为初治期(即术后1年内)和随访期(即术后1年以上)。 1)初治期TSH抑制治疗目标2)随访期TSH抑制治疗目标参考文献:2022CACA甲状腺癌指南
 黑虎 主任医师 河南省肿瘤医院 甲状腺头颈外科341人已读
黑虎 主任医师 河南省肿瘤医院 甲状腺头颈外科341人已读 - 医学科普 腋窝入路腔镜甲状腺手术
腋窝入路腔镜甲状腺手术黑 虎 近些年,腔镜技术在甲状腺手术中的应用越来越广泛,各种手术入路的腔镜甲状腺手术在国内迅速推广并开展,无充气腋窝入路甲状腺手术就是其中之一。腋窝入路甲状腺手术,切口选择在腋窝皮肤皱褶,比较隐蔽,借助于特制的悬吊拉钩,经过直视下和腔镜下建腔后,暴露甲状腺区,然后在腔镜下完成患侧甲状腺叶切除及中央区淋巴结清扫。与传统颈部开放手术相比,该术式的最大优点在于颈部无疤痕,切口在腋窝,一般不易被发现。该术式对颈部外形干扰很小,术后患者咽喉部不适症状轻,也不会出现颈部吞咽联动现象。腋窝入路腔镜甲状腺手术比较常见的并发症是胸前区的皮肤麻痹,这与锁骨上皮神经的功能受干扰有关。一般情况下,这种麻木症状会随着时间推移而减轻和好转。任何一种腔镜甲状腺手术,都有一定的适应人群的,腋窝入路腔镜甲状腺手术也是如此。该术式的最佳适应症包括:单侧病变、瘤体较小、临床评估无淋巴结转移的甲状腺乳头状癌患者,或者甲状腺良性肿瘤患者。当然,手术适应症也是相对的,随着技术的成熟和不断改进,手术适应症也会改变。腋窝入路腔镜甲状腺手术,为部分爱美的女性患者提供一个新的选择。下面是在我中心行该术式的部分患者的术后照片。
黑虎 主任医师 河南省肿瘤医院 甲状腺头颈外科1.7万人已读 - 医学科普 不同类型甲状腺癌的治疗手段
甲状腺癌是常见的内分泌肿瘤,可分为分化型甲状腺癌、髓样癌、和未分化癌。其中分化型甲状腺癌又分为乳头状癌和滤泡癌。乳头状癌和滤泡癌来源于甲状腺滤泡细胞,而髓样癌来源于滤泡旁细胞。由于组织起源不同,导致不同类型的甲状腺癌在治疗方式、术后用药和随访等方面存在差异。甲状腺乳头状癌是最常见甲状腺癌,约占85%,大部分甲状腺乳头状癌生长缓慢,预后较好,但也有一小部分甲状腺乳头状癌会较快进展。甲状腺乳头状癌容易出现淋巴结转移,常见的转移部位是中央区淋巴结,其次为侧颈部淋巴结。对于瘤体直径较大的甲状腺癌,有可能局部侵犯,累及喉返神经、气管、食管、颈前肌等,从而出现不同的临床症状,如声音嘶哑、吞咽困难、呼吸困难等。部分晚期的甲状腺癌还会出现肺转移(最常见)、骨转移、或脑转移等。甲状腺乳头状癌的治疗手段包括手术、术后内分泌抑制治疗、核素(碘131)治疗等。手术是治疗甲状腺乳头状癌的首选,根据病变情况,分为单侧腺叶+峡部切除,或者甲状腺全切,同时行淋巴结清扫。术后内分泌抑制治疗是通过抑制促甲状腺激素的水平,达到控制肿瘤复发或延缓肿瘤生长目的。根据病人的复发风险(高危、中危、低危),将促甲状腺激素控制在不同水平。核素治疗是通过口服放射性碘131来达到清甲、清灶目的。核素治疗前,需行甲状腺全切除术,以避免或减少正常甲状腺组织对碘131的摄取。核素治疗主要用于远处转移、或原发灶局部外侵明显的患者,对于淋巴结转移广泛的患者,也可以考虑核素治疗。另外,对于部分特别晚期的甲状腺乳头状癌(如手术无法彻底切除,有明显肿瘤残存),放射治疗也是可以考虑的。甲状腺滤泡癌属于分化型甲状腺癌的一种,发生率2~5%。滤泡癌淋巴结转移相对少见,但容易侵犯血管,导致血行转移至肺、骨、或脑等。对滤泡癌的治疗手段与甲状腺乳头状癌类似,包括手术治疗、术后内分泌抑制治疗、和核素治疗。甲状腺髓样癌是来源于滤泡旁细胞的甲状腺癌,相对少见,约3-5%。其中约75%的髓样癌为散发性,但有25%为家族性,表现为家族中多人发病。甲状腺髓样癌的预后相对较差,且容易出现淋巴结转移,所以对髓样癌的处理相对比较激进。治疗手段主要依靠手术,需将甲状腺全切,同时行广泛的淋巴结清扫。由于行甲状腺全切,术后需要口服甲状腺激素替代治疗,但无需将促甲状腺激素抑制过低,维持在正常水平即可。髓样癌患者也无需核素治疗。对于部分晚期、无法手术彻底切除的髓样癌患者,也可以考虑放射治疗。另外,髓样癌还可以出现肺转移、肝转移等,目前无非常有效的治疗手段,这部分患者可以考虑靶向药物治疗。未分化癌是预后最差的甲状腺癌,患者的中位生存时间为半年。未分化癌表现为肿瘤的快速生长、局部侵犯,和远处转移。由于恶性程度高,患者较早表现为声嘶、呼吸困难、和吞咽困难等症状。对未分化癌的治疗手段包括手术治疗,放射治疗、和化疗等。如果有手术机会,可以考虑手术治疗,但一部分患者术后可能很快复发。放射治疗和化疗也是治疗未分化癌的主要治疗手段,但治疗效果也比较有限。目前尚无有效的靶向药物用于未分化癌。
黑虎 主任医师 河南省肿瘤医院 甲状腺头颈外科4737人已读 - 医学科普 免充气锁骨下入路腔镜甲状腺手术黑虎 主任医师 河南省肿瘤医院 甲状腺头颈外科85人已读
- 医学科普 腔镜辅助侧颈淋巴结清扫术
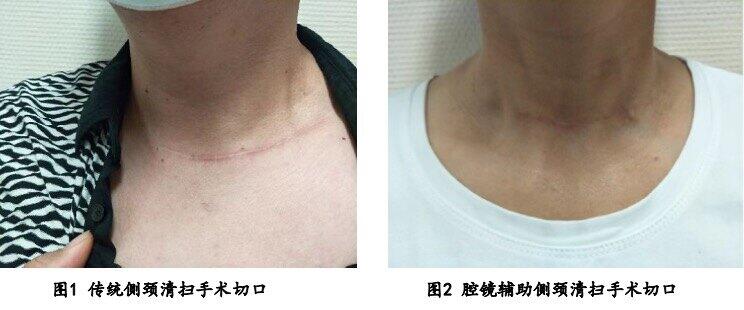
甲状腺乳头状癌容易出现淋巴结转移,如果存在侧颈部淋巴结转移,传统手术需要向侧方延长切口至胸锁乳突肌后缘,甚至斜方肌前缘,切口长度需增加一倍以上,这样才能充分显露术野,从而完成上颈部II区淋巴结清扫。腔镜辅助侧颈淋巴结清扫可以在不延长切口的情况下,借助于拉钩悬吊建腔,在腔镜器械的辅助下完成上颈部II区清扫,由于皮瓣游离范围更小,所以创伤更小。并且借助于腔镜的放大和照明,可以更好地显露和保护副神经、舌下神经、颈丛神经等,手术操作也更加精细和清晰。本中心在国内较早开展该类手术,目前已累计完成上百例腔镜辅助侧颈淋巴结清扫术。
 黑虎 主任医师 河南省肿瘤医院 甲状腺头颈外科351人已读
黑虎 主任医师 河南省肿瘤医院 甲状腺头颈外科351人已读 - 医学科普 甲状腺癌术后随访各项生化指标的意义
甲状腺癌患者术后需要长期随访,随访过程中常需要抽血化验。对于分化型甲状腺癌(甲状腺乳头状癌、滤泡癌),化验的指标包括游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)、促甲状腺素(TSH)、甲状腺球蛋白(Tg)、和甲状腺球蛋白抗体(TgAb);对于髓样癌,化验的指标包括FT3、FT4、TSH、降钙素(CTn)和癌胚抗原(CEA)。有时候可能还需要化验甲状旁腺素(PTH)、血钙。那么,每个指标代表的临床意义是什么?下面给予简单说明: 1)反映甲状腺功能的指标:包括FT3、FT4、TSH患者口服的优甲乐、雷替斯、或加衡等,其实就是FT4。因此不难理解,如果药量服用过多,FT4就会升高。药物经肠道吸收后,血药浓度在2-4小时后会达到峰值。因此,抽血前是否服用药物对FT4水平是有明显影响的。为了避免这种影响或血药浓度波动,建议抽血当天早上,先抽血然后再服用药物。FT4在体内会转化为FT3,从而发挥更强的生理作用。分化型甲状腺癌术后需要内分泌抑制治疗,其实就是抑制TSH水平。研究表明,调低TSH水平可以抑制肿瘤的生长。一般情况下,通过增加左甲状腺素药量,可以降低TSH水平。但TSH水平过低,会带来一系列副作用,特别是对心脏、骨骼的影响。所以这是一个矛盾,临床上医生会根据肿瘤复发的风险,进行个体化处理。也就是说,每名患者的TSH目标值是不同的,需要根据复发风险进行动态调整。也并不是TSH水平越低越好。对于甲状腺髓样癌,由于术后不需要内分泌抑制治疗,维持TSH水平在正常范围即可。另外,由于不同的医院可能采取不同的检测方法或试剂,从而产生不同的参考范围。为了使结果具有可比性,建议固定在同一家医院化验FT3、FT4、TSH。 2)反映分化型甲状腺癌术后复发风险的指标:Tg、TgAb分化型甲状腺癌来源于甲状腺滤泡细胞,而滤泡细胞是可以表达Tg的。因此Tg水平在分化型甲状腺癌的术后随访中扮演很重要角色,特别是在甲状腺全切、碘131治疗后的患者。对于切除一侧甲状腺叶的患者,由于残留腺叶仍会表达Tg,因此Tg在随访中的价值不太大。甲状腺全切术后的患者,Tg水平越低越好。Tg水平越低,代表两个含义:一是甲状腺腺体切除彻底干净;二是肿瘤的复发几率低。Tg水平越高,提示肿瘤复发或残留的几率越高。因此,目前依据Tg水平进行肿瘤的复发风险分层。影响Tg水平的因素很多,其中最重要的一个指标就是TgAb。TgAb可以结合Tg,从而降低Tg水平。因此,为了避免对Tg水平的误判,需要同时化验TgAb的水平。如果TgAb水平在正常范围内,这个时候得到的Tg结果就是可靠的,可以放心地根据Tg水平来判断患者的预后。而如果TgAb为阳性,或超出正常范围,这个时候得到的Tg结果是不可靠的。有研究表明,此时可以动态观察TgAb水平的变化,来辅助判断患者的复发风险。 3)反映甲状腺髓样癌术后复发风险的指标:CTn,CEA由于甲状腺髓样癌来源于滤泡旁细胞,而滤泡旁细胞可以表达CTn和CEA,所以随访过程中化验CTn和CEA水平,有助于了解髓样癌的复发风险。CTn水平越高,提示肿瘤复发转移风险越高。CTn水平增长的越快(倍增时间越短),提示肿瘤迅速生长。有时候,会发现部分患者CTn的升高程度没有CEA升高明显,这提示甲状腺髓样癌分化差可能。因此,在临床上常常同时化验CTn和CEA。 4)反映甲状旁腺功能的指标:PTH、血钙水平由于甲状旁腺与甲状腺的解剖关系密切,甲状腺全切术后,部分患者会出现暂时性的甲状旁腺功能减退,从而需要补充钙剂和骨化三醇治疗。在术后前几次的随访中,复查PTH和血钙水平,有助于了解甲状旁腺功能的恢复情况,从而帮助临床医生调整骨化三醇和钙剂的药量。如果甲状旁腺功能和血钙恢复正常,可以不用再查这两个指标。
黑虎 主任医师 河南省肿瘤医院 甲状腺头颈外科1097人已读 - 学术前沿 晚期甲状腺髓样癌的药物治疗
甲状腺髓样癌是来源于滤泡旁细胞的肿瘤,在治疗方式上与分化型甲状腺癌存在一些差异。对于早、中期的甲状腺髓样癌,以手术治疗为主。然而,对于晚期甲状腺髓样癌,如存在远处转移、累及重要器官无法手术切除,既往并无有效地治疗手段。近些年,对于晚期甲状腺髓样癌的药物治疗(特别是靶向药物),取得显著进展,一些药物也被批准用于临床。现简单总结如下:(一)靶向药物:用于晚期甲状腺髓样癌的靶向药物,主要分为两类:一类是多靶点激酶抑制剂,另一类是针对RET基因突变的单靶点药物。1.多靶点激酶抑制剂1)凡他尼布(Vandetanib):为酪氨酸激酶抑制剂,可以抑制多个酪氨酸激酶活性,主要靶点为VEGFR-2、RET。其它靶点包括VEGFR-3、EGFR等。2011年美国FDA批准用于治疗髓样癌。2)卡博替尼(Cabozantinib):为酪氨酸激酶抑制剂,主要靶点包括VEGFR2、RET,其它靶点包括MET、KIT、AXL、FLT3、TIE2。2013年美国FDA批准用于治疗髓样癌。3)安罗替尼:国产药物,属于酪氨酸激酶抑制剂,作用靶点有VEGFR、PDGFR、FGFR、c-kit等。2021年2月批准用于局部晚期或转移性髓样癌。 2.RET激酶单靶点抑制剂1)塞尔帕替尼(Selpercatinib,LOXO-292):针对RET激酶单靶点,用于存在RET基因突变的髓样癌。因此,在用药前需要检测是否存在RET基因突变。2020年被FDA批准用于髓样癌。2)普拉替尼(Pralsetinib,BLU-667):作用靶点同塞尔帕替尼,2020年被FDA批准用于RET基因突变的髓样癌。 (二)免疫治疗免疫治疗在晚期甲状腺髓样癌中作用,目前还处于临床研究中。研究发现,75%的髓样癌可以高表达PD-L1,2022版NCCN指南推荐:在特定的情况下,如TMB-H(≥10mut/Mb),可以考虑使用免疫治疗(如帕博利珠单抗)。 参考文献1.NCCNGuiderlinesVersion2.2022ThyroidCarcinoma2.SalvatoreD,SantoroM,SchlumbergerM.TheimportanceoftheRETgeneinthyroidcancerandtherapeuticimplications.NatureReviewsEndocrinology.2021;17:296-306.
黑虎 主任医师 河南省肿瘤医院 甲状腺头颈外科1316人已读 - 学术前沿 甲状腺未分化癌治疗新进展
随着新的靶向药物不断出现,和多中心临床试验提供的数据支持,目前对于甲状腺未分化癌的治疗也取得一些进展,特别是对于存在靶基因突变的患者。甲状腺未分化癌患者,可以考虑行多基因突变检测,针对不同的突变基因,选择不同的靶向药物。靶向治疗可以延长患者的生存时间,随着瘤体缩小,也可能为手术创造机会。目前针对不同的突变基因,可选择的治疗药物如下:1)如果存BRAFV600E突变,可联合应用达拉菲尼(Dabrafenib)和曲美替尼(Trametinib)。2)如果存在NTRK基因融合,可选择拉罗替尼(Larotrectinib),或者选择恩曲替尼(Entrectinib)。3)如果存在RET基因融合,可选择塞尔帕替尼(Selpercatinib),或者选择普拉替尼(Pralsetinib)。 参考文献:1.NCCN甲状腺癌指南(2021V3)2.ESMOClinicalPracticeGuidelineupdateontheuseofsystemictherapyinadvancedthyroidcancer.
黑虎 主任医师 河南省肿瘤医院 甲状腺头颈外科584人已读 - 医学科普 服用左甲状腺素钠注意事项
甲状腺术后的病人,很多需要服用左甲状腺素钠片,特别是对于甲状腺全切的患者,需要终生服用。服用左甲状腺素钠片有两个目的:内分泌替代治疗和内分泌抑制治疗。根据治疗目的不同,术后服用的药物剂量也不同。服用左甲状腺素钠片时有一些注意事项,包括:1)为避免食物影响左甲状腺素钠的吸收,建议早餐前60分钟或睡前(晚餐后3小时或更长时间)服用,以获得最佳的药物吸收。2)一些药物可能影响左甲状腺素钠的吸收,如碳酸钙、硫酸亚铁、氢氧化铝、硫糖铝等,建议分开服,间隔4小时以上。使用苯巴比妥、苯妥英钠、卡马西平、利福平、酪氨酸激酶抑制剂,也需要定期监测促甲状腺素(TSH)水平。3)一些胃病患者(如幽门螺杆菌胃炎、萎缩性胃炎、乳糜泻),在胃病治愈后,建议重新化验甲状腺功能,调整药量。4)更换不同公司的左甲状腺素钠片后,可能导致血清TSH波动,需要重新评估TSH水平。5)调整左甲状腺素钠剂量后,建议4-6周后化验TSH,以获得稳定的TSH水平。6)老年患者和绝经后女性患者,需要注意左甲状腺素钠用量,因为长期大剂量的左甲状腺素钠可能加重心脏疾病和骨质疏松。7)漏服左甲状腺素钠后,可在当天补服。 参考文献:GuidelinesfortheTreatmentofHypothyroidism.
黑虎 主任医师 河南省肿瘤医院 甲状腺头颈外科593人已读





