刘振杰医生的科普号
- 就诊指南 血流导向密网支架治疗动脉瘤
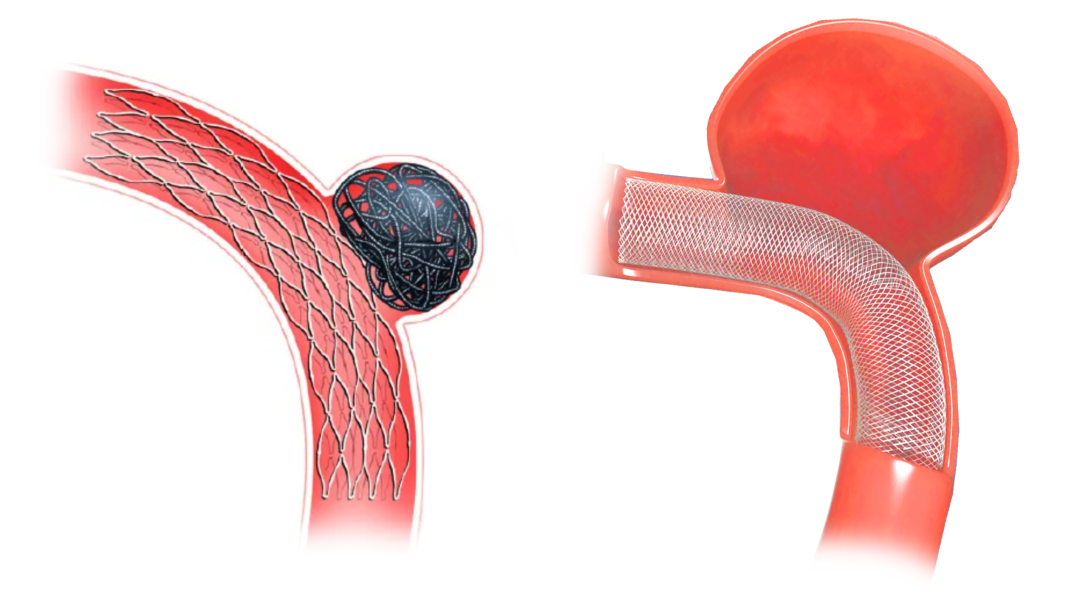
当患者检查发现颅内动脉瘤进行介入栓塞治疗,常听到“弹簧圈,支架,血流导向,密网支架”等名词。结合颅内动脉瘤介入栓塞治疗的发展史来浅谈一下这些治疗技术和概念。颅内动脉瘤是由于颅内动脉壁薄弱在血压的作用下向外突出所形成的“瘤”,虽然说它是“瘤”,但是它和实体肿瘤却有天壤之别,无论从病因、病理上都不是一回事,因此它们的治疗方法也完全不同,一般不存在“切除”的说法。颅内动脉瘤的介入栓塞技术发展至今,大体上经历过球囊栓塞、弹簧圈栓塞、支架辅助弹簧圈栓塞(SAC)和血流导向(FD)栓塞4个阶段,也代表了颅内动脉瘤栓塞材料和技术进步的4个时代。随着该技术在临床应用的推进,人们发现弹簧圈栓塞和支架辅助弹簧圈栓塞存在偏高的复发率,而且在体积较大的动脉瘤中非常常见。为了解决这个问题,第一款血流导向密网支架系统pipeline于2011年获批投入临床使用。该支架系统将血管的金属覆盖率从普通辅助栓塞支架的6-20%提高到30%左右(如下图),并改变了原有栓塞动脉瘤防止破裂出血的治疗理念,转向了修复动脉壁的缺陷作为目标。血流导向支架系统的临床应用显著地降低了大型动脉瘤的复发率,而且因为只需要在动脉管腔内释放,也让极微小动脉瘤的栓塞操作变得简单。但是,它并非所有动脉瘤的灵丹妙药,由于释放系统的体积较大,在小血管、扭曲狭窄的血管并不容易释放,同时也因为较高的金属覆盖率和需服用抗血小板药物带来了术中、术后的缺血和出血事件有所增加。考虑到血流导向密网支架系统良好的治疗效果,目前医生在充分权衡其优缺点后,正审慎地拓宽这种类型支架系统的使用范围。厂家也在积极推进诸如增加涂层以减少抗血小板药物的使用、改良释放系统等技术革新,力图能达成血流导向密网支架既有良好远期效果,又能降低并发症的目标。值得说明的是,除了球囊栓塞以外的其他3种方式,目前均在临床应用,它们并非是互相排斥的,或者一种技术完全代替了另一种技术,是互相补充的,有时甚至需要联合运用。
 刘振杰 副主任医师 保定市第一中心医院 神经外科2人已读
刘振杰 副主任医师 保定市第一中心医院 神经外科2人已读 - 就诊指南 硬膜外血肿手术治疗
硬脑膜外血肿主要源于脑膜中动脉和静脉窦破裂以及颅骨骨折出血。病因血管损伤是硬脑膜外血肿最基本的病因,血液从受损的血管中漏出,积聚在硬脑膜和颅骨之间形成血肿。多数硬脑膜外血肿是由颅脑外伤引起的,如交通事故、跌倒、击打等,且大多数患者存在相应部位的颅骨骨折。极少数硬脑膜外血肿是非创伤性的,如先天性血管畸形、凝血功能障碍等。长期服用抗凝药物或抗血小板药物(阿司匹林等)者,轻微的头部外伤也可能会导致血肿形成。酗酒及其他易导致跌倒的因素。硬脑膜外血肿主要源于脑膜中动脉和静脉窦破裂以及颅骨骨折出血。基本病因血管损伤是硬脑膜外血肿最基本的病因,血液从受损的血管中漏出,积聚在硬脑膜和颅骨之间形成血肿。多数硬脑膜外血肿是由颅脑外伤引起的,如交通事故、跌倒、击打等,且大多数患者存在相应部位的颅骨骨折。极少数硬脑膜外血肿是非创伤性的,如先天性血管畸形、凝血功能障碍等。诱发因素长期服用抗凝药物或抗血小板药物(阿司匹林等)者,轻微的头部外伤也可能会导致血肿形成。酗酒及其他易导致跌倒的因素。体格检查医生会对患者进行神经系统查体,一些阳性体征对诊断很有帮助。颅脑CT可以直观地显示硬膜外血肿,了解患者颅脑损伤的程度怀疑有颅脑血肿的患者都应尽早接受CT检查,治疗期间及术后也要适时复查CT。X线平片可以显示头部外伤的骨折线。脑血管造影可以直接寻找出血的血管。急性期治疗直接手术钻孔探查:用于病情危急,来不及做CT检查的患者.药物治疗由于个体差异大,用药不存在绝对的最好、最快、最有效,除常用非处方药外,应在医生指导下充分结合个人情况选择最合适的药物。降低颅内压如甘露醇、高渗生理盐水等抗癫痫药物颅脑损伤可能会并发癫痫,有些患者在术后可能需长期服用。手术治疗●抽吸引流:可在颅骨上钻一个小洞,通过抽吸引流来清除小型血肿。●开颅手术:清除比较大的血肿并止血,为最常见的手术方式。术前术后对比
 刘振杰 副主任医师 保定市第一中心医院 神经外科2人已读
刘振杰 副主任医师 保定市第一中心医院 神经外科2人已读





