储昭节医生的科普号
- 医学科普 糖尿病视网膜病变该怎么办?
最近我接诊到不少糖尿病视网膜病变的患者,大家都有不少疑问,但是不同阶段的患者有不同的忧虑和疑问,关注的点可能不太一样。在这里我想给大家解答一下。问:我才体检出糖尿病视网膜病变,视力还凑合,还需要进一步检查治疗吗?答:糖尿病视网膜病变是糖尿病的常见并发症。查出眼底病变应该立即找眼底病医生进一步检查评估,明确病变严重程度,规范治疗或者观察。错过治疗时机或者讳疾忌医可能意味着后续视力严重受损的可能,而且治疗难度越来越大。储大夫见过很多因为错过最佳治疗时机导致病情加重,结局比较差的患者。特别是年轻患者,血糖控制不佳的患者,往往病变进展很快。问:我糖尿病视网膜病变,出血,已经看不见,病情很严重了,还能治疗吗?都想放弃治疗了答:严重的糖尿病视网膜病变仍然有机会获得良好的治疗效果,晚期的病例,即使维持0.05的视力对患者的生活也有巨大的帮助。问:我的糖尿病黄斑水肿已经眼内注射药物很多次了,反反复复,已经没有信心了,该怎么办?答:目前糖尿病黄斑水肿的治疗主要依靠眼内注射药物,辅助激光,口服药物。疾病的特点就是反反复复,需要做的就是坚持治疗,规范治疗,配合医生,大多会有较好的视力预后。问:我的糖尿病视网膜病变需要做哪些治疗?能提高视力吗?答:总体上糖尿病视网膜病变的治疗是一个系统工程,核心治疗手段是上面提到的眼内注药,激光,手术,基础治疗是控制血糖血压等。治疗的目的是稳定病情,维持或提高视力,减少各种并发症的风险。一部分患者的视网膜结构受到了明显的破坏,那么视力提升就不会很明显,治疗会稳定视力,但是不治疗只会越来越差。问:医生说我的糖尿病视网膜病变需要做手术了,手术风险大吗?答:目前微创玻璃体切除已经广泛应用于增殖性糖尿病视网膜病变,创伤小,效果良好。常规的手术一个小时以内,复杂的两小时左右。手术前以及手术中及术后需要辅助眼内注射药物,减少手术并发症,帮助术后恢复。除了复杂病例,大多不用填充硅油,患者不用害怕术后要趴什么的。储大夫做过不少糖尿病视网膜病变患者,不少术后第一天都有0.5以上的视力。
 储昭节 副主任医师 西安市第一医院 眼科354人已读
储昭节 副主任医师 西安市第一医院 眼科354人已读 - 医学科普 检查出来有黄斑前膜,我该怎么办?
近期有不少患者问我,储大夫,我这黄斑前膜查出来有一段时间了,到底要不要做手术,始终放在心里是个问题,搞不明白。我给大家讲一讲,黄斑前膜,顾名思义是视网膜黄斑部(眼底最重要的部分)前面长了一层膜。多数是找不到明确的原因,说是这么说,储大夫建议还是要找专门的眼底病医生,仔细检查眼底看看有没有蛛丝马迹,能找到原因就最好。这层膜如果比较薄,进展慢,一般不会造成明显的症状,就可以观察,不用处理。如果膜比较厚,且逐渐收缩进展,则会造成视力下降,视物扭曲变形,这个时候可能就需要考虑手术治疗,手术也是一把双刃剑,有一定风险,通常是视力下降到0.5以下,或者视物变形症状比较重的时候是手术治疗的适应症。
储昭节 副主任医师 西安市第一医院 眼科1145人已读 - 医学科普 孩子老是爱眨眼怎么回事?
一些家长观察到孩子总是爱眨眼,频繁的让人心烦意乱,把孩子责备一番,让他控制住别老眨也不行。是不是孩子养成了坏习惯?还是孩子有什么毛病?很多家长会陷入焦虑之中。我简要的给大家讲讲孩子频繁眨眼的可能原因。其实大多数孩子频繁眨眼不是坏习惯的问题,是不得已而为之,眼睛不舒服刺激后才会不由自主的频繁眨。原因有倒睫毛,结膜炎,干眼,视疲劳,屈光不正等等。家长发现了不能一味的责怪孩子,应该尽快去眼科医生那看一下,明确原因,剩下的就好办了,根据原因做相应治疗就能缓解。
储昭节 副主任医师 西安市第一医院 眼科55人已读 - 医学科普 独眼患者的光明
上周我给一位特殊的患者做了玻璃体硅油取出手术,对于他的病情我记忆犹新。为什么说他特殊呢?我给大家说说。这位大叔,五十多岁,不知道是不是因为一只眼睛已经失明,双眼都是高度近视的原因,仍然是单身汉,平时也就是在村里干干农活,自己维持生计。几个月前是他的弟弟带他来看病,因为唯一剩下的那只眼睛也一点看不见了。他弟弟扶着他,一脸的不耐烦,紧锁的眉头有透着焦虑。检查出来,他的哥哥是“右眼巨大裂孔性视网膜脱离,右眼脉络膜脱离icon,左眼陈旧性漏斗状视网膜脱离”。 我说你哥哥的病情严重,必须要做手术,不然就是失明,而且风险大。他态度很差的反复盘问我能不能保证手术成功,要花多少钱,不能保证就不做了,不想花钱了。我客观的和他说明病情复杂,不一定能手术成功,我心里清楚他很矛盾,怕花钱了手术又不能成功,又怕哥哥失明了下半生还是他的负担。我和他说我尽最大努力,就这样患者上了手术台。患者视网膜180度离断,而且有脉络膜脱离,手术难度可想而知。好在手术获得了成功,术后患者就有0.15的视力。他弟弟态度180度大转变,特别客气。可能人就是这样吧?事前恨不得拿刀架在医生脖子上。储医生云淡风轻没说什么。后来又给他做了另外一只眼睛的手术,得到了0.02的视力。 上周硅油取出的手术也很顺利,很幸运术后有0.4的视力。 上帝给人类两只眼睛,我有时候在想是好事也是坏事。有很多人一只眼睛已经失明,他会选择忽略。等到剩下的一只眼睛出问题了才追悔莫及。 眼睛有异常应该及时就诊,特别是只剩一只眼睛的朋友就算这只眼睛很好,也应该定期体检查查。要知道,生活中往往遇到“屋漏偏逢连雨”的情况,我们应该未雨绸缪。
 储昭节 副主任医师 西安市第一医院 眼科327人已读
储昭节 副主任医师 西安市第一医院 眼科327人已读 - 医学科普 您真的是眼底出血吗
真假“眼底出血” 在门诊工作中,经常会碰到红着眼睛,却没有明显视力下降的患者求诊。红着眼睛看起来很吓人,一检查实际上是结膜下出血,危害性不大,“侮辱性极强”,很多人以为是严重的“眼底”出血。结膜下出血很常见,主要是结膜的血管破裂造成,不用特殊治疗。“眼底出血”可就是另外一回事了,需要引起足够的重视,并且积极治疗。 “眼底出血”是怎么回事呢? 眼底是指我们的眼球底部,包括视网膜视神经等。一旦出血,会明显的造成视力下降。 眼底出血不是一种独立的眼病,而是许多眼病和某些全身疾病所共有的临床表现。引起眼底出血的原因很多,常见的有全身疾病的引发:包括高血压性视网膜病变、糖尿病性视网膜病变等等,也有相对独立的视网膜血管性病变:包括视网膜静脉阻塞、视网膜大动脉瘤、湿性年龄相关性黄斑变性、息肉状脉络膜血管病变、视网膜静脉周围炎等;另外高度近视、眼外伤、视网膜裂孔等也可导致眼底出血。 发现“眼底出血”莫慌张 您若是真的出现“眼底出血”,也不用慌张,尽快找眼底病医生检查明确诊断,目前已经有很好的治疗方案控制病情,提高和维持视功能。
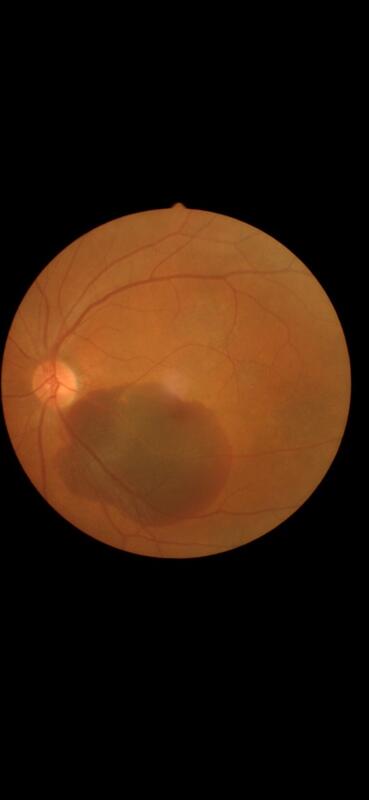 储昭节 副主任医师 西安市第一医院 眼科1527人已读
储昭节 副主任医师 西安市第一医院 眼科1527人已读 - 医学科普 高度近视的您不必背上沉重的思想包袱
高度近视的定义 ????高度近视是指近视度数在-6.00D以上的屈光不正状态。一般分为两类:一类是单纯性高度近视,其度数高,成年后趋于稳定,不伴有导致不可逆视觉损害的眼底病理性改变;另一类是病理性近视,表现为近视终生进展,常常出现不可逆的视觉损害和眼底病变,伴眼轴不断过度增长,常常超过26.5mm。 ????高度近视有哪些风险? 高度近视眼可出现下列并发症:开角型青光眼、白内障、晶状体脱位、玻璃体混浊、视网膜变性、脉络膜萎缩、巩膜萎缩变薄、视网膜脱离、视神经病变、斜视和黄斑病变(黄斑出血、变性、劈裂、萎缩),由于黄斑是视网膜上最敏锐和最重要的神经组织,当黄斑发生病变时病人视功能常常明显受损。 ????高度近视的您不必过于担心 目前全世界的眼科专家已经对高度近视以及其并发症进行了方方面面的深入研究。虽然经常能够见到高度近视致盲的患者,但是绝大部分并发症经过早期诊断和规范化治疗能够稳定或提高视功能,维持良好的生活质量。 高度近视的您需要做什么? ????您日常生活需要科学用药,避免外伤和剧烈运动。另外重要的是需要认识我这样的眼底病医生,定期检查眼睛,早期发现识别,监控干预病变。 ????我们专业的眼科医生会为您卸下高度近视的包袱,守护您的光明。
储昭节 副主任医师 西安市第一医院 眼科638人已读 - 医学科普 玻璃体切除术后都需要趴三个月吗
王阿姨因为视网膜脱离于眼科医院就诊,医生进行了仔细的术前检查评估,拟行玻璃体切除术。王阿姨私下和一些病友交流,听说手术以后要趴三个月,这下让本来就有颈椎病的她愁坏了,心理包袱很重。那到底玻璃体切除术后需不需要趴三个月呢?让我们了解一下相关的小知识。 玻璃体切除术是治疗严重玻璃体视网膜病变的重要手术方式,比如视网膜脱离、增殖性糖尿病视网膜病变、黄斑裂孔、眼外伤等。目前该技术成熟,已经进入微创化时代,手术的成功率和术后效果大大提升。玻璃体切除术常常联合眼内填充,一般填充物为灌注液、气体以及硅油。医生会根据病情决定手术填充物的种类。病情较轻的病例一般填充灌注液,术后对体位无要求;部分病例填充气体,一般分为空气和惰性气体,目前由于惰性气体短缺,大多为空气填充;较为严重的病例常填充硅油。那为什么需要填充气体或硅油呢?由于气体或硅油比水的密度低,且具有良好的表面张力,玻璃体切除后往往需要在玻璃体腔填充气体或硅油对视网膜进行顶压,以帮助视网膜病变的愈合或视网膜复位。那术后到底需要维持什么样的姿势?并且维持多久呢?姿势一般是由于视网膜病变的位置决定,一般要求视网膜病变的位置位于最高点,即视网膜下方的病变或者黄斑病变,需要趴着,上方的病变侧卧或正常体位即可。空气约7-10天吸收,术后常需维持体位一周左右。硅油填充一般需要维持相应的体位2周左右。 医生和王阿姨介绍了相关的小知识,很快卸下了心理包袱。玻璃体切除术后根据病情和填充物选择合适的体位及配合的时间即可。??
储昭节 副主任医师 西安市第一医院 眼科577人已读





