何海医生的科普号
- 精选 甲状腺乳头状癌可怕吗?
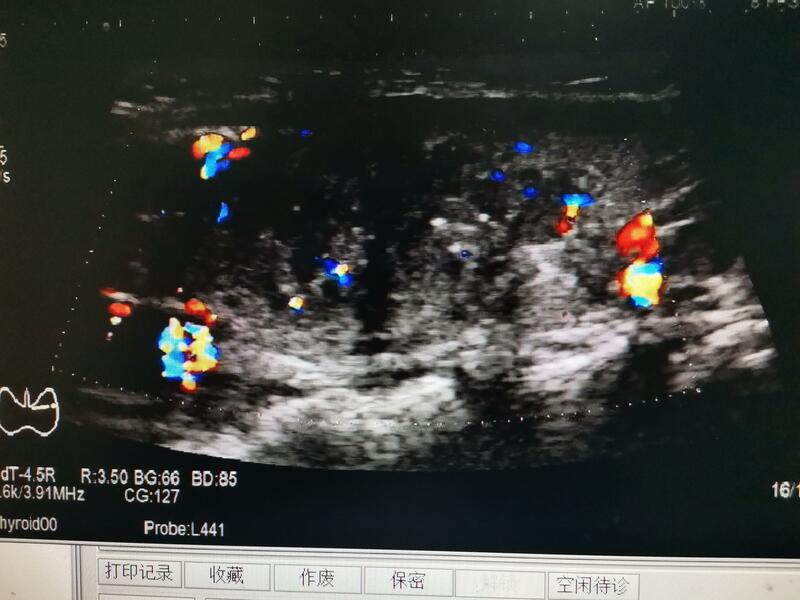
随着现代生活节奏的加快,人民饮食中脂肪蛋白肉类含量的增高,也随着人民对健康的重视,甲状腺疾病发生发现率是越来越多,其中甲状腺结节的发生率可高达30%—50%,其中恶性结节占比约1%—5%。但是在所有内分泌恶性肿瘤中占比最高,约90%,这期中我们最常见的就是甲状腺乳头状癌,约占甲状腺恶性肿瘤的60%以上。占儿童恶性甲状腺肿瘤的90%,最近三年我院两例儿童甲状腺肿瘤病理证实均是甲状腺乳头状癌。 甲状腺癌是甲状腺恶性肿瘤病变中最常见的病理类型,较其他类型甲状腺癌发病年龄低。早期可无任何临床表现,并且甲状腺乳头状一般不出现甲状腺功能的异常,所以大多数在偶然发现或者体检发现。体检中又以超声检查为最常见最方便和经济的手段。 一般超声表现为甲状腺内单个实性低弱回声结节,形态不规则,边界不清楚,可成角,纵横比大于1.内部回声不均匀,可见沙粒样或者簇状钙化,减少出现液化区,期中沙粒样钙化具有特异性。彩色多普勒检测,肿瘤内部可见稀疏血流信号,血流杂乱无章,血管扭曲粗细不等。 超声检查作为甲状腺病变的不可缺少的诊断手段,不仅方便而且准确可靠,并且有经验的超声医生对良恶性肿瘤的超声初步判断准确率达到90%以上。对我一些艰难定性的肿瘤甲状腺细针穿刺细胞学检测的诊断准确率可达80%以上,如何两者结合准确率可达到95%以上! 甲状腺肿瘤的早期诊断对我预后有很重要的影响。 甲状腺乳头状癌作为甲状腺恶性肿瘤中最常见的一种,其实是预后最好的一种,一般其5年生存率都可达95%,除开儿童和老年人预后会稍差,一般颈部淋巴结转移对预后影响不大。如果发生远处转移则对预后有一定的影响,就算最常见的远处转移至肺,成人也可以带瘤生存10--30年。
 何海 副主任医师 绵阳市人民医院 超声诊断科4741人已读
何海 副主任医师 绵阳市人民医院 超声诊断科4741人已读 - 精选 前置胎盘的诊断标准
一、孕16周前,不打前置胎盘的诊断 二、孕16周-31周(特别在28周前),打“...状态”较妥当,这样,把英文的labeled精神反映出来了 1,胎盘下缘距宫颈内口>20mm ,正常 2,胎盘下缘距宫颈内口
何海 副主任医师 绵阳市人民医院 超声诊断科7326人已读 - 精选 产前超声检查最佳时间
各位准妈妈,大家都知道超声检查对肚子里宝宝的重要性了对吗?那么你们知道什么时候是最好的超声检查时机吗?悄悄告诉大家,产前超声可是属于“机不可失、时不再来”的检查哦,一定要提早做好计划,早点到医院提前预约。 1. 早孕期普通超声检查:停经6-10周,即月经过期2-6周,目的是明确怀孕,判断孕周,排除异常妊娠如宫外孕等。 2. 11-14周早孕NT检查:检测胎儿NT值,筛查唐氏综合征,排除胎儿重大畸形。 3. 20-24周系统产前超声检查:又称“大排畸”检查,检查胎儿有无畸形,此期检查条件最好,能够发现大部分产前可诊断的先天异常,过了这个时间检查困难大大增加。 4. 28-34周晚孕期超声检查:也称“畸形补漏”检查,此期可以检查出部分晚期发生的或进展性的畸形,还可以监测胎儿发育大小,宫内状况。
谢红宁 主任医师 中山一院 超声医学科1.3万人已读 - 医学科普 发育性髋关节发育不良(DDH)超声检查
发育性髋关节发育不良既往曾称之为先天性髋关节脱位和髋关节发育不良,他于1992年在北美小儿矫形外科学会建议改名为发育性髋关节发育不良,并且已经得到广泛认可。通过名字变化可以看出该病并不是先天性疾病,早期诊断与治疗者,可以发育为结构与功能完全正常的髋关节,而延迟诊断与治疗可能导致不同程度的关节畸形和功能障碍。 我们早期诊断就显得特别重要,新生儿DDH主要表现为患侧腹股沟皱纹变短或者消失,双下肢不等长,患侧下肢缩短,臀部皮纹升高或者皮纹增多,牵动患侧下肢时有弹响声或弹响感。儿童一侧髋关节脱位出现跛行,双侧髋关节脱位表现为鸭歩,臀部明显后突。在医院专业医生做Ortolani及Barlow实验时阳性。 当我们发现新生儿或小儿有上诉情况时或者做儿保检查时医生发现异常情况时就需要进一步检查了。婴幼儿股骨头次级骨化中心出现于出生后3~6个月时在此前X线平片无法显示股骨头位置,难以做出准确诊断。而超声在股骨头还没有骨化前呈现均匀低回声,所以超声能很好显示髋臼,并显示股骨头在髋臼內活动及其位置关系。超声检查可评估髋臼与股骨头的形态,位置关系,还可以通过动态实验适时评估髋关节稳定性,有利于早期诊断和治疗,并且超声对新生儿无辐射损伤,无需高昂的费用,是普及DDH筛查的重要方法。 早产儿及新生儿早期关节囊松弛,股骨头自发地半脱位或全脱位出髋关节,如果关节不稳定,半脱位或者脱位持续存在,使臼唇外翻、扁平,髋臼发育不良而变浅,关节畸形。持续脱位时,髋臼内被脂肪纤维组织充填,关节囊受牵拉变长,呈葫芦状,与髂骨及股骨颈粘连,阻碍股骨头复位,股骨头逐渐发育变细小,髂骨翼受脱位股骨头刺激出现凹陷,关节囊在此处粘连成假髋臼,髋关节周边肌肉发生挛缩。这一系列病例变化动态加重,或经治疗而逆转,恢复为正常的结构与功能。 所以DDH超声检查就变得很重要,虽然说新生儿期发育不成熟的髋关节随后在3个月时可逐渐发育为正常成熟髋关节,部分小婴儿髋关节发育不良在未经治疗而自愈,但是持续发育不良可进一步加重形成髋关节半脱位或者髋关节完全脱位。部分新生儿期未显示明显异常者,可因髋关节的不稳定,逐渐发育畸形,这部分患者易漏诊,因此规范超声检查方法。统一测量标准可提高可重复性,避免漏诊的关键。在DDH的束带治疗过程中,超声可用于监测股骨头位置,确保股骨头无移位,减少不必要的X线检查,评估股骨头血供情况,防止出现股骨头缺血坏死。因超声无辐射,可作为首选影像学诊断方法。
何海 副主任医师 绵阳市人民医院 超声诊断科2061人已读 - 诊后必读 产检发现胎儿心内强回声灶后
心內强回声灶较常见,正常胎儿中发生率約3%~4.6%,然而在非整倍体染色体异常中发生率更高約18%~39%。大部分出现在左心室,右心室及双心室检出较少。 有研究认为出现在右心室或者同时出现在双心室者染色体异常可能性更高。大多数表现为单一强回声灶,少数可表现为多发强回声灶,但有95%在晚孕期可消失。 现在文献中对左心室强回声灶的临床意义分歧较大,但现在普遍认为它只是唐氏综合症的软指标之一。从目前来看虽然心內强回声灶可能与唐氏综合症有关,但是如果在低危人群中出现并且只有单一的左心室强回声灶表现,不必过于担心。
何海 副主任医师 绵阳市人民医院 超声诊断科1463人已读 - 医学科普 冠心病需不需要做超声检查?
随着超声心动图技术的不断发展和完善,超声检查不仅可以提供形态学和血流动力学信息,而且可同时提供心肌血流灌注和功能评价,极大程度上拓宽了在临床诊断中的应用。 1.血管內超声对冠状动脉硬化斑块的评估在冠心病患者的介入性治疗和疗效评价中具有一定指导意义,是冠状动脉造影技术的重要补充。 2.经胸超声心动图能够对心脏形态和功能进行全面评估,在心肌梗死及其合并症的诊断及心脏功能评价中是首选检查。 3.负荷超声心动图在缺血心肌诊断、存活心肌评价中具有重要价值尤其结合心肌局部功能定量评价,能够进一步提高诊断效能。 4.最后就是心肌声学造影在缺血心肌诊断存活心肌评价中有一定价值。 所以超声检查,尤其是普通超声检查就是经胸超声检查在诊断冠心病中作用有限,并不能直接诊断冠心病,而且也不是平常所理解的直接看见冠状动脉的堵塞。仅仅是通过心脏的形态和功能对心肌梗死后的情况做一个客观评价。而且对较小区域的心肌梗死意义更加有限。
何海 副主任医师 绵阳市人民医院 超声诊断科1154人已读 - 诊后必读 胎儿室间隔缺损应该知道的事
室间隔缺损发病率占出生总数的 1/400,占先天性心脏病的20%--30%.男女无显著性差别約1:1,多数为散发,多基因遗传病,即往分娩1例的室缺的患儿,下次再妊娠的再发风险为3%。 已经明确的致畸因素有乙醇,乙內酰脲,丙戊酸。 室间隔缺损是复杂心脏病中最常见的伴发畸形,50%的病例伴发其他心脏畸形。 胎儿超声心动图如果发现了室间隔缺损应该从不同角度仔细检查,心尖四腔切面在主动脉的下方会常常看见室间隔缺损,但是这多是一种伪像,应用彩色多普勒可能看见通过室间隔缺损的分流,分流可能是双向的,也可能完全没有分流,小的缺损在产前很难发现。临床需要进一步超声检查,染色体分析。 通常在产前不出现并发症的,所以可以阴道分娩。 出生后一般不会立即出现明显的临床症状和体征,即使是大的缺损,可能在出生后4--6周才会出现症状,在一岁內进行手术修补,肺动脉高压是其严重并发症。 预后:如果不伴发其他畸形,则预后非常好,在25%--30%的病例,缺损可在婴儿期自然闭合。
何海 副主任医师 绵阳市人民医院 超声诊断科2300人已读 - 医学科普 超声判断胎盘成熟度
胎盘是连接母亲和宝宝的附属结构,是宝宝的生命之源。它附属在子宫上,获取营养和氧气,再供给体内的宝宝。随着孕周的增加,胎盘也会出现由新到老的变化,称之为胎盘成熟度。胎盘过早成熟就说明胎盘老化得快,功能就会不足了,会导致胎儿供氧不足,引起胎儿发育不良。 胎盘成熟度分级:?0级:胎盘未成熟; 1级:胎盘基本成熟; 2级:胎盘已经成熟; 3级:胎盘已衰老,由于钙化和纤维素沉着,使胎盘输送氧气及营养物质的能力降低,胎儿随时有危险。 超声评估胎盘成熟度 正常妊娠时期胎盘成熟度: 妊娠中期(13~28周)胎盘0级; 妊娠晚期(30~32周)胎盘Ⅰ级; 妊娠晚期36-37周胎盘Ⅱ级(比较成熟); 妊娠晚期38周的胎盘进入Ⅲ级,标志胎盘成熟。 注:如果37周以前发现胎盘Ⅲ级应考虑胎盘早熟,警惕发生胎儿宫内发育迟缓的可能。
何海 副主任医师 绵阳市人民医院 超声诊断科2713人已读 - 医学科普 应高度警惕的帆状胎盘并血管前置
妊娠脐带入口为偏中央型(即位于胎盘边缘)称球拍状胎盘,临床上約有7%,而临床上无意义,其中約1%的妊娠其脐带入口在胎盘边缘以外的游离胎膜內称帆状脐带入口,由于膜內脐血管无华法腾胶保护,易并发脐带血管破裂和栓塞。有帆状脐带入口的胎儿还可能并发IUGR,特别是单绒毛膜双胎妊娠之一的胎儿,此外,帆状脐带入口常发生血管前置。 超声检查如果怀疑时应有意识的去显示脐带入口,一般可以显示,其前壁胎盘相对容易显示,但也要看孕周及羊水情况,帆状脐带入口的脐带入口周围无胎盘组织覆盖,该类型脐带入口较边缘性脐带入口相对难以显示。利用彩色多普勒超声较二维超声能更好的显示脐带入口。当超声显示:脐带的胎盘入口处的脐血管不立即进入胎盘组织,其脐带血管可互相分开,呈扇形,位于胎膜內,如果超声显示帆状胎盘脐带入口位于胎盘下段,则应警惕有无血管前置,注意这些扇形分布的胎膜血管是否位于宫颈內口上方。这些胎膜血管如果位于宫颈內口上方,成为血管前置。 血管前置的超声表现为胎膜內的胎儿血管位于宫颈內口处胎儿先露部分的下方,在自然分娩时可能受压及破裂导致胎儿死亡。虽然罕见,但是一种危急的产科急症,多见于帆状胎盘时位于胎盘边缘处的脐带血管或者分叶状胎盘或副胎盘时连接不同胎盘部分之间的脐带血管,彩色多普勒超声显示宫颈內口处胎膜內的脐动静脉血管和胎儿血流信号可诊断。必要时可行经阴道超声检查。产前及时发现并诊断对于分娩方式的选择及预后是至关重要的,遇到帆状胎盘或者副胎盘时需要高度警惕血管前置。 预后:边缘性脐带入口通常对母儿无影响,帆状脐带入口如果出现血管前置,其预后与血管前置相同,如果未并发血管前置一般对母儿无不良影响,有时可能出现胎儿宫内生长迟缓。 血管前置是胎儿潜在的灾难,破膜以后,覆盖在宫颈內口的血管破裂,使胎儿迅速失血和死亡,即使不破裂,前置的血管可能在分娩过程被胎先露压迫,导致循环受阻而发生胎儿窘迫,甚至胎儿死亡,因此要明确诊断血管前置,可以多次随访复查超声,利用超声无放射性的优点可重复性特点,尽量明确诊断并随访观察,一旦明确诊断,应尊医嘱,密切关注胎儿状况,直到生产,血管前置是剖腹产的绝对指征。
何海 副主任医师 绵阳市人民医院 超声诊断科1.2万人已读 - 引用 产前超声能检出哪些畸形?
产前超声是分级分阶段检查,不同级别检查能检出的畸形种类也不同,下面一一来讲述: 一级产前超声检查:主要对胎儿大小进行评估,此级别产前超声检查不对胎儿结构畸形进行筛查。 二级产前超声检查:评估胎儿大小、羊水量、胎盘以及筛查卫生部规定的六大类严重结构畸形,包括无脑儿、严重脑膨出、严重开放性脊柱裂、严重胸腹壁缺损内脏外翻、单腔心、致死性软骨发育不良。 三级产前超声检查:除了对胎儿大小以及卫生部规定的六大类致死性畸形进行筛查之外,对胎儿主要解剖结构进行系统观察以及对严重结构畸形进行系统筛查: 神经系统:无脑儿、露脑畸形、脑膨出、无叶全前脑、重度脑积水、开放性脊柱裂。 颜面部:2度以上的严重唇腭裂。 胸部:主要筛查包括伴腹腔脏器上移至胸腔的膈疝,伴心脏移位的肺内占位、严重的先天性心脏病(单心房、单心室、左心发育不良综合征、右心发育不良综合征、完全性心内膜垫缺损、单一动脉干); 腹部:主要筛查畸形包括脐膨出、腹裂、双侧肾缺如、双侧多囊性发育不良肾、双侧婴儿型多囊肾。 肢体:主要筛查畸形包括致死性短肢畸形、肱骨、尺骨、桡骨、股骨、胫骨、腓骨的完全缺失。 本文系顾莉莉医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
顾莉莉 主治医师 安徽医科大学第二附属医院 超声医学科7559人已读





