经俊医生的科普号
- 医学科普 宝贝手术麻醉知多少!
宝宝生病了,妈妈很揪心。但如果宝宝要做手术了,那更是会牵动全家人的心。大家都知道孩子和大人有着天壤之别,孩子生病了要去小儿科看病,那如果孩子必须要做手术了,是否和大人一样对待呢?宝宝手术需要麻醉吗?做什么麻醉呢?麻醉安全吗?小儿的麻醉风险高于成年人吗?宝宝的麻醉会对他有什么影响?妈妈在孩子麻醉前需要做些什么呢?针对以上这么多问题下面我们一一作答,以消除妈妈和家人的顾虑和担忧。 小儿手术和成人一样吗? 大家都明白小朋友是和大人不一样的,小朋友还没有完全长大,他/ 她们还处于生长发育阶段。生长发育通俗讲就是从外表看他们长高了,长壮了;从内在看他们渐渐会说话了、懂事了、会走路了、抵抗力强了。那么处于生长发育阶段的孩子必须要做手术时和成人一样吗?我们说小儿手术和成人手术是不同的。因为小朋友的各种脏器还没长大,没长成熟。比如说每个人的心脏大概和他本人的拳头一样大,那孩子的拳头有多大?这么小的心脏,任何一点小的刺激都可能影响到它,就像一棵还没长大的小树,任何风雨都有可能将其摧折。所以手术对孩子的影响肯定和大人不一样,而且风险总体高于成人。在大型综合医院小儿手术是由专门的小儿外科医生完成的。 小儿麻醉与成人有何不同? 麻醉医生会努力使小儿摆脱不愉快的、疼痛的感受和体验,因为疼痛、恐惧会影响孩子的心智发育,个别严重情况甚至会导致孩子的生命安全。所以基本上每种手术都配合有与其相应的麻醉方法。现有的麻醉方法有很多种,比如全身麻醉、椎管内麻醉、局部浸润麻醉、神经阻滞麻醉等。不同的麻醉方法适用于不同的手术。 每种麻醉方法有其不同的麻醉特点和风险,例如全麻药物可能会引起宝宝呼吸困难,抑制宝宝的心脏功能等。具体选择哪种麻醉方法,建议家长们最好还是听从麻醉医生的意见,因为麻醉医生会根据孩子的具体情况、手术方案、麻醉条件选择最佳麻醉方案,保障宝宝麻醉安全。 小儿麻醉风险高于成人吗? 家长常常会问“医生,孩子做这个麻醉有风险吗?麻醉会对我的孩子有什么不好的影响吗”等类似问题。确切地说,小儿对手术和麻醉的耐受明显低于成人。孩子年龄越小,与成人的差别越大,麻醉风险也相应增加;如果宝宝同时伴有多种疾病,那么手术麻醉风险会更高。 小儿麻醉危险性增加的原因主要来自以下几点。 一般特点:小儿与成人最大的区别在于不能主动配合,且对危险不能表述和沟通。各脏器的基本功能还不成熟,且遇到问题病情变化迅速,增加了观察难度。 情绪:小朋友要接触陌生的环境和人物时容易紧张、恐惧、焦虑。这种不良情绪会降低他的抵抗力,增加手术麻醉风险。 麻醉药物:任何一种麻醉药物对孩子都是有影响的,特别是全麻药物。这些全麻药物可以通过血管或气管进入孩子体内,起到催眠、镇痛、抑制呼吸的作用。同时也对孩子的大脑、神经、心脏、呼吸、肝脏、肾脏等起到抑制作用。宝宝会表现为反应差、心跳变缓、血压下降、呼吸减弱等,这时麻醉医生就要赶紧辅助宝宝呼吸,进行气管插管。 解剖特点:小儿因为口小,鼻小,舌体相对较大等原因,气管开口处(声门)不易暴露,所以插管比成人困难;小儿肺泡表面积约为成人的1/3,氧储备有限,且耗氧高,麻醉期间易发生低氧血症。 手术刺激、出血都可能增加麻醉风险:例如一个成人手术出了500 ~ 1000ml血液大多数没什么危险,但对于一个孩子来说,其全身的血液可能就只有这么多。所以说,有些孩子哪怕是只出100ml 血液,就可能需要积极处理抢救了,否则很可能会危及生命。 呕吐、误吸:孩子较成人容易发生呕吐的原因是他们的胃肠道还没完全发育完善,婴幼儿的胃是平躺在宝宝肚子里的,而且胃的开口缺少张力,胃消化食物速度慢,加上孩子术前哭闹吸入大量气体,增加了胃内压力,所以易出现呕吐,误吸的风险较大。 全麻有这么多风险,那其他麻醉呢?可以这样说,哪怕是局麻对小儿都存在着风险。举个例子:一个1 岁的宝宝要在局麻下缝合一个小切口,家长想当然地认为这是个小手术应该没问题,手术时孩子因为恐惧而大哭大闹,家长束缚着患儿限制其活动,没想到刚缝了几针,突然孩子就嘴唇发紫不动了。家长吓傻了,医护人员立即实施抢救,通过胸外按压、人工呼吸,小儿才转危为安。之后,经检查,发现孩子并存有先天性心脏病,在强烈的刺激下,孩子的心脏超负荷工作,从而造成了心脏停跳。因为孩子小,不会表达,又没什么症状,也没做过相关检查,险些酿成悲剧。由此不难看出,小儿麻醉更是风险重重,步步惊心。 妈妈在孩子麻醉前需要做些什么呢? 家长们请不要过分担忧,如果孩子必须要手术,麻醉风险虽然高于成人,麻醉医生也有成套的解决方案来保障孩子的安全。首先请你充分信任麻醉医生,相信麻醉医生也会和你一样关爱宝宝,并更加周全地为宝宝的生命保驾护航。其次,你要配合麻醉医生做好各种麻醉前的准备,向麻醉医生提供你所知道的宝宝的一切情况,包括出生时的状况,饮食情况,有没有特殊疾病,比如先天性心脏病、哮喘等,有没有手术麻醉史,有无食物或药物过敏史,最近有没有感冒发烧等异常情况等。术前按照麻醉医生的嘱咐做好禁食水准备,注意保暖,避免感冒。最后,配合好麻醉医生做好孩子的安抚工作,不要让他们对手术产生过分的恐惧。 另外,依据临床经验,我们还有一点小建议:小婴儿和幼儿妈妈还要为他们准备好玩具,安抚奶嘴,尿不湿等,告诉我们的工作人员你的宝宝有什么昵称,这将方便我们对宝宝的照顾,从而使宝宝对陌生的环境不再那么恐惧。 通过上述讲解,相信你已经对小儿麻醉有所了解,不会再像之前那样过度担心了吧。麻醉医生会像关爱自家宝宝一样关爱他们,并对他们倍加呵护的,因为这是每位麻醉医生的责任。 (新疆医科大学第一附属医院麻醉科原创
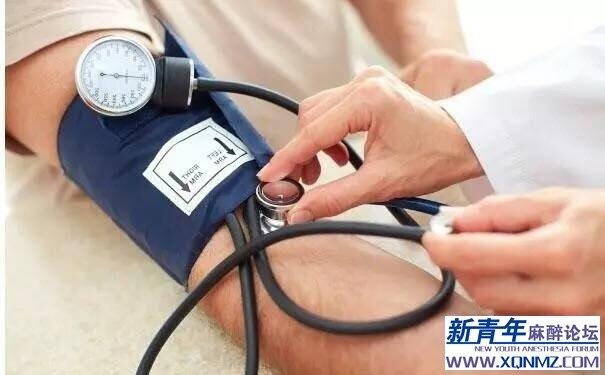
经俊 副主任医师 马鞍山市人民医院 麻醉科1452人已读 - 医学科普 量血压,选左手还是右手?
导 语 测量血压时你有没有发现选择左上臂和右上臂测出来的结果不一样?那么,测量血压到底要选那只手呢?到底谁的说法更正确呢? “无论男女和是否有高血压病,一般是测量右上臂血压。”对此,福州总医院第一附属医院(原解放军第95医院)心血管内科沈清来主任医师建议说,血压的标准制定也是根据右上臂血压结果制定的,大多通过右侧上臂进行测量。 一般右上肢血压高于左上肢:因右侧肱动脉来自主动脉弓的第一分支无名动脉,左侧肱动脉来自主动脉弓的第三大分支左锁骨下动脉,两者相差(0.27-0.53)kPa(2mmHg-4mmHg)。当然极少数人的血压左右手差不多或左手高于右手的,在临床工作中,我们也能够遇到。这是因为心脏、血管的变异或病变所致。比如右位心、右侧肱动脉狭窄、脉管炎、主动脉夹层等原因。 综上所述,左右手测得的血压值是不同的,那么两个手测出的血压值相差多少才是正常的呢?英国埃克塞特大学的研究人员发现,通过分辨两个胳膊的血压差,我们基本能推断一个人的心血管是否健康。当左右双臂量出的血压值差经常超过15毫米汞柱时应当引起特别注意,因为两臂之间血压值差超过15毫米汞柱时,意味着人体血管出了毛病,长此以往就会影响心血管的健康,从而诱发心脏病、中风、脑血管病等疾病。 目前医护给病人量血压时通常只测一个胳膊的数值,但也有不少人左上臂血压更高一些。研究人员建议,首次就诊时应测量左、右上臂血压,以后通常测量较高读数一侧的上臂血压,这样一些外周血管病就不会轻易被漏诊了。 血压测量中不能忽视的 8 个环节 为了保证血压的准确,在测量时有很多注意事项,现在就以相对准确的水银血压计测量为例,了解一下血压测量过程中的注意。 测量血压前要精神放松,呼吸均匀,停止吸烟,排空膀胱和大便,不喝有刺激性的饮品(如咖啡、酒、碳酸饮料等),若遇剧烈运动,需休息20~30分钟之后再测。 1 测量体位有2种,分别是坐式和卧式,有些人改变体位后,会出现血压的变化,对于此类人可选择卧式测量。此外,患主动脉瘤、偏瘫、锁骨下动脉狭窄、上肢无脉型多法性大动脉炎、先天性动脉畸形时,应测量健侧血压,患侧的测量结果不准确。 2 注意测量血压过程中,前臂与心脏处于同一平面上,两腿平放不交叉。 3 如果用水银血压计测量血压,要注意水银柱应该与地面呈垂直角度,且水银位置为零。 4 每次测量血压时,要为同侧手臂,不能这次选左臂,下次又改成右臂,通常选择首次测量较高读数一侧上臂为宜;同时要求衣服袖子不宜过紧,如果衣袖过紧时需裸臂测量。 5 水银血压计测量时,要调整好血压计袖带,先将内部空气排空,然后置于上臂肘关节上部2~3cm,袖带不能太松或太紧。 6 听诊器要放在肘窝上能摸到跳动的肱动脉处,打气加压力前要关闭好充气球的阀门。 7 待听诊器听不到桡动脉播动的声音后,再停止加压,同时慢慢的松开阀门,在水银下降的同时仔细听听诊器内的声音。 8 测量结束后,袖带空气排空,水银柱归零位后关闭开关,以备下次再用。
 经俊 副主任医师 马鞍山市人民医院 麻醉科1428人已读
经俊 副主任医师 马鞍山市人民医院 麻醉科1428人已读 - 医学科普 手术前需要了解哪些麻醉相关信息
 经俊 副主任医师 马鞍山市人民医院 麻醉科782人已读
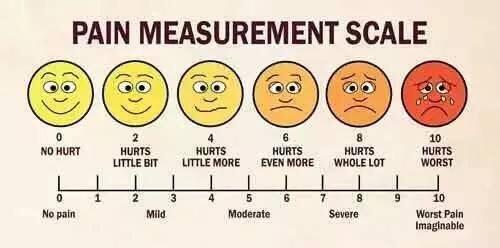
经俊 副主任医师 马鞍山市人民医院 麻醉科782人已读 - 学术前沿 你到底?多疼?
视觉模拟评分(visual analogy scale, VAS)在临床已被广泛应用,尤其在术后疼痛的评估和镇痛疗效的评价。临床工作者常认为VAS评分有显著差异则提示患者疼痛明显缓解。其实这样的观点是不正确的,已有的研究证明VAS评分至少降低30-40%才能说明疼痛缓解。但鲜有人定义术后急性疼痛中,VAS评分的疼痛最小临床显著差异(minimal clinically important difference, MCID),即VAS评分的绝对值至少变化多少,患者的疼痛改变才具有显著差异。同时,也缺乏对患者可接受症状状态(patient acceptable symptom state, PASS)的客观研究
 经俊 副主任医师 马鞍山市人民医院 麻醉科826人已读
经俊 副主任医师 马鞍山市人民医院 麻醉科826人已读





