夏杰军医生的科普号
- 精选 【靠谱医学】微创介入硬化治疗治疗淋巴管瘤合并出血
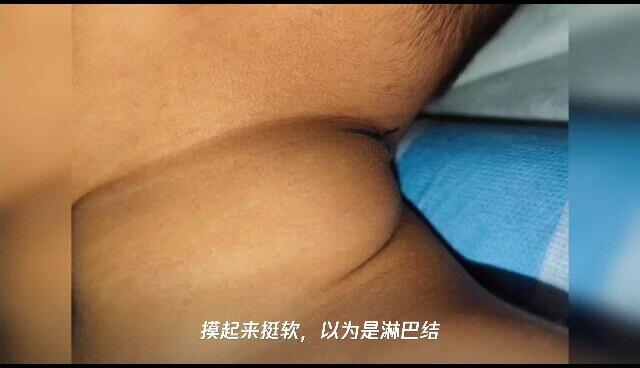
约3周前家长无意间发现孩子左颈部长出一个包块,摸起来挺软,以为是淋巴结,也没有特别的理会,想着应该自己会消退的。可是过了2个星期,肿物没有消退,还变大了,摸起来变硬了一些,马上带来医院检查,介入科医生评估后开了一个超声检查。超声报告提示淋巴管瘤合并出血可能。那淋巴管瘤又是一种什么病呢?其实淋巴管瘤是过去老的名字,新的名字是:淋巴管畸形(Lymphatic malformation),它是发生于淋巴管的畸形,属于良性病变。淋巴管与静脉相似,呈管道状,运输营养体液及免疫细胞回循环系统。一般认为由于淋巴管管道先天发育缺陷,使得管道部分或全部出现阻塞,造成了淋巴液潴留,淋巴管膨大而形成团块。淋巴管瘤如果不治疗,它不会自己痊愈,若囊腔内出血,可能会继发感染,体积会迅速扩大,压迫气道,引起呼吸困难,甚至会危及生命,治疗上采用微创介入硬化治疗。全身麻醉下,注射器针头在超声的引导下刺入淋巴管瘤内,尽可能抽出里面的囊液。因为淋巴管瘤内出血,囊液呈红色,如果没有出血,淋巴液是清亮的。最终抽出约10ml血性囊液,再注入适量的硬化剂。手术过程非常顺利,术后包块基本摸不到了。等待一个月后的复查,若肿物无继续增大,,就已经痊愈啦!介入治疗很靠谱!
夏杰军 主治医师 广州市妇女儿童医疗中心 介入血管瘤科1305人已读 - 精选 视网膜母细胞瘤诊疗指南
每年二月的最后一天是国际罕见病日,2月27日,由国家卫健委罕见病诊疗与保障专家委员会办公室牵头组织全国专家编写的《罕见病诊疗指南(2019年版)》在北京发布。根据世界卫生组织(WHO)的定义,罕见病为患病人数占总人口的0.65‰~1‰的疾病。目前世界上已经确认的罕见病超过7000种,全球预计有3亿名罕见病患者,80%为遗传疾病,普遍缺乏有效的治疗方法。国家卫健委医政医管局局长张宗久表示,由于我国人口基数大,罕见病在我国其实并不罕见。提高我国罕见病综合诊疗能力,关键是早发现,早诊断,能治疗,能有药。张宗久表示,此次发布的《罕见病诊疗指南(2019年版)》是迄今为止中国第一部内容全面,质量过硬的121种罕见病治疗指南。指南的公布实施,将对于开展医务人员培训,提升我国罕见病规范化诊疗能力具有重要意义。广州市妇女儿童医疗中心入选首批罕见病诊疗协作网医院,并成为罕见病诊疗协作网的省级牵头医院。广州市妇女儿童医疗中心介入血管瘤科是中国最早开展 介入动脉化疗治疗RB的科室,也是视网膜母细胞瘤治疗专科,拥有包括激光、冷冻、球注、静脉化疗、动脉化疗等全部RB治疗手段,主张根据小孩症状个体化治疗,自2009年至今已经开展超过1500例手术,是全国开展此项技术最多的单位,每年RB患儿住院人次超过500人次。科室科室拥有与全球RB治疗专家具有良好的合作,RB著名专家范若思医生、赵军阳医生每月都会来我科治疗;曾多次主办视网膜母细胞瘤专科会议。本册指南中其实早就是科室实践指南。概述视网膜母细胞瘤(retinoblastoma,RB)是儿童最常见的原发性眼内恶性肿瘤,起源于原始视网膜干细胞或视锥细胞前体细胞。分遗传型和非遗传性型。遗传型大约占45%,其中主要是双眼患者或有家族史者(大约10%的RB有家族史),还有部分单眼患者以及三侧性RB患者(双眼RB合并松果体瘤);大多数单眼患者属非遗传型。遗传型RB临床上呈常染色体显性遗传,子代有大约50%遗传该肿瘤的风险。病因和流行病学视网膜母细胞瘤由RB1基因纯合或复杂合突变所致。遗传型RB的RB1基因首次突变发生于生殖细胞,所有体细胞均携带突变,RB1基因第二次突变发生于视网膜细胞并导致肿瘤的发生;非遗传型RB的RB1基因两次突变均发生于视网膜细胞。RB1基因定位于13q14,全长180kb,含27个外显子,其编码的RB蛋白参与细胞周期调控,抑制细胞异常增殖。如果在胚胎期RB1突变导致视网膜细胞缺少RB蛋白,便会出现细胞增生而最终发生视网膜母细胞瘤。新生儿RB的发生率为1/20 000~1/15 000。75%的病例发生于3岁以前。全世界每年大约有9 000例新增患者。我国每年新增患者约为1 100人,且84%为晚期高风险患者。临床表现RB最常见的临床表现是白瞳症,俗称“猫眼”,即瞳孔可见黄白色反光。患眼可因肿瘤位于后极部,视力低下,而发生失用性斜视。临床上依据RB是否局限在眼内可分为眼内期、青光眼期、眼外期以及全身转移期四期。也可从发病部位分为单侧性、双侧性及三侧性RB。早期表现为灰白色,圆形或椭圆形拱状肿物(图103-1),可向玻璃体隆起,或沿脉络膜扁平生长。肿瘤表面的视网膜血管可出现扩张、出血,甚至发生渗出性视网膜脱离。瘤组织也可穿破视网膜进入玻璃体,如雪球状漂浮,甚至沉积于前房形成假性前房积脓。双侧性RB患儿发病较早,通常一岁以内发病,若合并颅内肿瘤(如松果体母细胞瘤、异位性颅内视网膜母细胞瘤、PNET等),则称为“三侧性RB”。单侧性RB患儿发病较迟,通常在两岁或三岁时发生,至少15%的单侧性RB患者有生殖细胞性RB基因突变。生殖细胞性RB基因突变的病人发生成骨肉瘤、软组织肉瘤、黑色素瘤、实质器官恶性肿瘤如乳腺癌和胃肠道癌的危险性高。偶尔RB可自行停止生长而失去其恶性特征,变成良性视网膜细胞瘤。辅助检查1.B超 显示玻璃体内弱回声或中强回声光团,与眼底光带相连,多见强回声钙化斑。也可见眼底光带不均匀增厚,呈波浪或“V”型。少数患者可伴有视网膜脱离。彩色多普勒超声成像检查可见瘤体内与视网膜血管相延续的红蓝伴行的血流信号。2.CT CT检查可发现眼内高密度肿块、肿块内钙化灶、视神经增粗、视神经孔扩大等。CT检查对于眶骨受侵更敏感。当视网膜脱离时,CT有助于鉴别RB或其它非肿瘤病变如Coats病。3.MRI 多于后极部见类圆形结节样病灶, T1WI为等信号或稍低信号,T2WI为中信号或稍低及稍高混杂,增强扫描为轻度或中度强化。DWI显示病灶为显著高信号。头部和眼眶的MRI可以评估是否有视神经和眼外受累,以及“三侧性RB”。同时可排除异位性颅内RB、排除颅内肿瘤(如松果体母细胞瘤和异位性颅内视网膜母细胞瘤)。4.病理 RB的生长方式分为内生型、外生型和混合型。RB肉眼观为单个或多个视网膜内白色小球。镜下可见肿瘤细胞体积小,胞浆比高,HE染色呈蓝色。肿瘤细胞轮辐状排列,成为视网膜母细胞瘤菊花团。病理检查多为术中冰冻切片或术后肿块病检,通常不主张眼内穿刺检查,避免造成肿瘤细胞的播散转移。5.基因检测 RB患者中遗传型占45%,为常染色体显性遗传,外显率约为90%。遗传型患者多为双眼发病,由生殖细胞突变引起,变异存在于每个体细胞中。对RB1基因进行一代测序,可以确定70%~75%的RB患者,此外还有8%~16%的RB患者为RB1基因中、大片段插入或缺失导致,利用qPCR、MLPA及FISH等技术可以确定。如果通过以上检测均未发现致病基因变异时,可进行全外显子测序或全基因组测序。90%的RB患者为散发无家族史,其中双眼患者为遗传型,大多数单眼患者为非遗传型。对临床诊断为RB的患者,建议进行RB1基因突变筛查,有条件的地方建议同时进行外周血和肿瘤中RB1基因突变检测,目前首选二代测序(外显子组或基因组测序)。诊断RB的诊断依靠眼底表现和辅助检查。如果可以在眼底镜下观察到肿瘤组织的结构,大多可以做出明确的诊断,B超和CT检查是重要的诊断和鉴别诊断方法。RB的分期对个体化治疗及预后判断有重要意义。常用的分期标准包括:眼内期RB的国际分期(Intraocular International Retinoblastoma classify,IIRC)和RB的TNMH分期。下图示:1:T1WI 示左眼球后壁病灶呈稍低信号;2: T2WI 示病灶呈稍低信号;3:未治疗前眼底检查,可见黄白色隆起肿块;4:经1次动脉化疗治疗后眼底片,可见瘤体缩小钙化。鉴别诊断RB最常见的临床表现为白瞳症,需与其他原因所致的白瞳症相鉴别。此外,当婴幼儿眼部表现为炎症渗出、出血时,易与相关眼病混淆。1.转移性眼内炎 患儿通常于高热后发病,病原体经血液循环进入眼内。患眼前房、玻璃体内大量渗出,前房积脓或积血,可表现为白瞳症。眼压一般低于正常。2.Coats病 患者多为健康男性青少年,单眼眼底显示视网膜血管异常扩张,常见微血管瘤,视网膜下大量黄白色渗出,可呈白瞳症。检眼镜眼底检查无实性隆起块。3.早产儿视网膜病变 患儿低体重,早产史和高浓度吸氧史。双眼不同程度的增生性病变,严重者可发生牵拉性视网膜脱离,增生病变收缩至晶状体后,可呈白瞳症表现。4.原始玻璃体持续增生症 单侧小眼球、白瞳症,B超和CT无占位病变。5.增殖性玻璃体视网膜病变、Norrie氏病或相关疾病 这类疾病有时表现与不典型RB相似,但睫状突牵引、小角膜、合并全身异常(如小头)等特征之一应考虑鉴别诊断。B超、CT检查以及其它疾病相关基因突变检测也有鉴别诊断价值。治疗目前RB的治疗目的不再仅为挽救生命,还应尽可能保留眼球保存视力,以提高患儿的生活质量。临床上依据IIRC和TNM分期,合理选用现有治疗方法,进行个体化治疗,以期取得满意的疗效。1.眼内RB(cT~cT3N0M0) 主要根据IIRC采用局部治疗或化学治疗联合局部治疗方式。静脉化学治疗和动脉化学治疗是化学治疗的一线方法,激光治疗和冷冻治疗是局部治疗的一线方法。静脉化学治疗国际上普遍使用VEC(长春新碱、依托泊苷、卡铂)方案,约每4周治疗1次,连续6个疗程。静脉化学治疗的常见不良反应主要为恶心、呕吐、发热和血细胞减少,均可在短期内缓解,远期不良反应包括听力损伤、肾功能损伤、第二恶性肿瘤等,但发生率很低。动脉化学治疗主要用药为美法仑,常与卡铂、托普替康等药物联合使用,每月1个疗程,连续应用2~4个疗程。静脉和动脉化学治疗的目的在于缩小肿瘤体积(化学减容),为局部治疗创造条件。激光治疗主要用于后极部病灶,冷冻适用于周边部病灶。眼内RB的一般治疗原则:A期和非黄斑、视盘附近的B期患者,行局部治疗(激光或冷冻治疗);C期、D期患者行化学治疗联合局部治疗,再用局部治疗控制残留病灶;E期无临床高危因素患者是保眼还是摘眼,临床仍然存在争议,在密切观察治疗反应的前提下,可以先采用化学治疗联合局部治疗保眼,一旦发现治疗效果不佳,尽快摘除眼球;E期伴有临床高危因素患者,行眼球摘除术。经眼动脉灌注化疗动画眼球摘除手术步骤2.眼外RB(T4N1M1) 双眼RB患者的颅内三侧肿瘤,如果病灶局限,具备手术条件,可给予手术切除治疗,术后辅以全身化学治疗和外放射治疗。眶内浸润患者如果结膜水肿等局部反应明显,先给予2个疗程的静脉化学治疗控制局部反应,再行眶内容摘除术,并在术后继续给予静脉化学治疗,必要时也可同时给予外放射治疗加以巩固。淋巴结转移患者应在控制原发病变的同时行淋巴结清扫手术,并辅以静脉化学治疗。视神经转移者若可在病理学观察控制下完全切除肿瘤,则应行眼球摘除术,并最大长度切除视神经,术后给予预防性化学治疗。颅内转移可采用鞘内注射化学治疗、外放射治疗。颅内转移和全身转移预后极差,也是RB患者死亡的主要原因。对于严重致盲致死性遗传性RB,应开展RB1基因突变筛查。在明确RB1基因生殖细胞性突变的基础上,建议患者及其高风险亲属在孕前(人工受孕)或孕早期(孕8~10周)到有资质的生殖中心咨询,及早进行胚胎或胎儿的基因突变检测,评估相关风险。参考文献[1] Mendoza PR, Grossniklaus HE. The Biology of Retinoblastoma. Prog Mol Biol Transl Sci, 2015, 134:503-16.[2] Dimaras H, Kimani K, Dimba EA, et al. Retinoblastoma[J]. Lancet, 2012, 379(9824): 1436-1446.[3] Zhao J, Li S, Shi J, et al. Clinical presentation and group classification of newly diagnosed intraocular retinoblastoma in China[J]. Br J Ophthalmol, 2011, 95(10): 1372-1375.[4] Murphree AL. Intraocular retinoblastoma: the case for a new group classification. Ophthalmol Clin North Am. 2005;18:4153.[5] Mallipatna A, Gallie BL, Chévez-Barrios P, et al. Retinoblastoma. In: Amin MB, Edge SB, Greene FL, eds. AJCC Cancer Staging Manual. 8th ed. New York, NY: Springer; 2017:819831.
夏杰军 主治医师 广州市妇女儿童医疗中心 介入血管瘤科5924人已读 - 典型病例 靠谱医学--微创介入治疗淋巴管瘤
 夏杰军 主治医师 广州市妇女儿童医疗中心 介入血管瘤科987人已观看
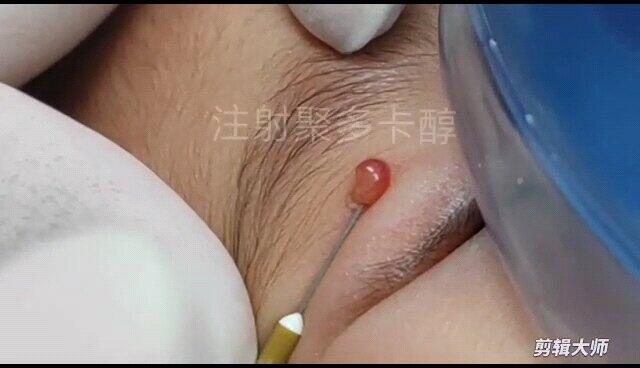
夏杰军 主治医师 广州市妇女儿童医疗中心 介入血管瘤科987人已观看 - 医学科普 经皮注射聚多卡醇治疗肉芽肿血管瘤
 夏杰军 主治医师 广州市妇女儿童医疗中心 介入血管瘤科788人已观看
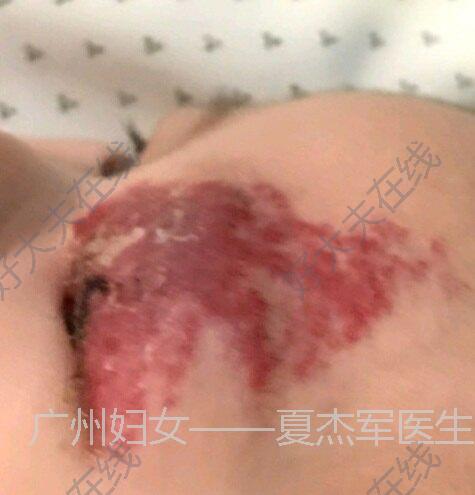
夏杰军 主治医师 广州市妇女儿童医疗中心 介入血管瘤科788人已观看 - 案例 血管瘤
治疗前 眼眶浅表血管瘤,增长迅速,表面伴有破溃,有少许出血,口服心得安治疗 治疗中 口服心得安1月,2月,5月,6月后 治疗后 治疗后240天 血管瘤完美消退,无瘢痕
 夏杰军 主治医师 广州市妇女儿童医疗中心 介入血管瘤科261人已读
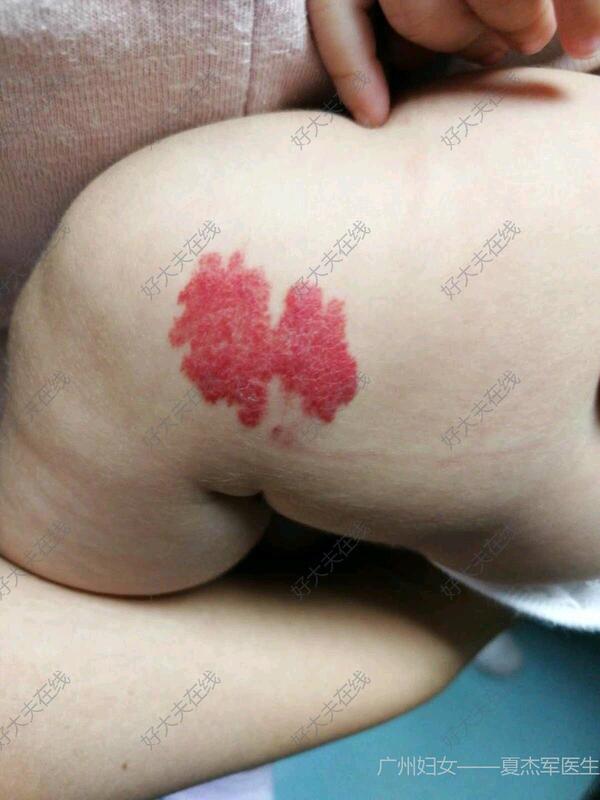
夏杰军 主治医师 广州市妇女儿童医疗中心 介入血管瘤科261人已读 - 案例 血管瘤
治疗前简单血管瘤——浅表血管瘤,最适合,最简单的治疗方案,外敷马来酸噻吗洛尔滴眼液治疗后治疗后180天血管瘤完美消退,无瘢痕
 夏杰军 主治医师 广州市妇女儿童医疗中心 介入血管瘤科129人已读
夏杰军 主治医师 广州市妇女儿童医疗中心 介入血管瘤科129人已读 - 案例 血管瘤
治疗前简单血管瘤治疗特效药——心得安,加速瘤体消退,无瘢痕,无明显副作用治疗后治疗后730天血管瘤完美消退
 夏杰军 主治医师 广州市妇女儿童医疗中心 介入血管瘤科46人已读
夏杰军 主治医师 广州市妇女儿童医疗中心 介入血管瘤科46人已读 - 医学科普 淋巴水肿管理----下肢淋巴手法引流
淋巴水肿管理----下肢淋巴手法引流
夏杰军 主治医师 广州市妇女儿童医疗中心 介入血管瘤科2519人已读 - 就诊指南 口服普萘洛尔有什么副作用吗?
普萘洛尔治疗血管瘤的不良反应发生率较低,且一般轻微,无需特殊处理,少数可发生严重不良反应,应予警惕和重视。 常见的不良反应包括胃肠道反应(腹泻,少数患儿便秘,部分患儿呕吐反应较重)、睡眠紊乱(兴奋或嗜睡)、手足发凉、低血压、心率减慢(心动过缓)、呼吸道症状(哮喘发作、感染)、低血糖、心肌酶改变等。 年龄<3个月的婴儿用普萘洛尔治疗诱发低血糖的风险较高,应注意在进食后服药,给予患儿充足的热量摄入。普萘洛尔可引起心动过缓和低血压,对于高危患儿,应在心电监护下用药。如出现症状,应暂停服药,待症状消失后,按原剂量的1/3~1/2用药。 普萘洛尔使用超过2周后,如果突然停药,24~48h内可能发生停药综合征(propranolol withdrawal syndrome),心脏β肾上腺素兴奋性增加,引起血压升高和心率加快,在4~8d内达到峰值,2周后逐渐减弱。
夏杰军 主治医师 广州市妇女儿童医疗中心 介入血管瘤科2457人已读 - 就诊指南 马来酸噻嗎诺尔+肤源奇使用方法
肤源奇+马来酸噻嗎诺尔使用方法
夏杰军 主治医师 广州市妇女儿童医疗中心 介入血管瘤科4102人已读





