任祖海医生的科普号
关注
精选(4)
全部(14)
视频(10)
直播义诊(0)
病例(0)
分类
- 精选 结直肠癌药物预防方法
 任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科617人已观看
任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科617人已观看 - 精选 老年人腹胀的预防方法
 任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科929人已观看
任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科929人已观看 - 精选 造瘘口还纳没有你想象的那么简单
做医生时间长了,总会遇到临床非常棘手的问题。虽然很烧脑,但也是提升自己难得的机会。前段日子就遇到一例极其特殊的病例,在此跟大家分享一下。 这个病人去年因为尿毒症在我院做了肾移植,术后出现结肠多发节段性坏死,请我做了急诊结肠切除。远端直肠只剩下10㎝,升结肠做了造瘘,出院了。半年后病人回来找到我,要我把结肠还纳回去。当初我很犹豫,我本人是个完美主义者,切除结肠,把小肠和直肠接起来虽然容易,但是术后生活质量太差;如果保留结肠手术难度太大。此时移植的肾脏已经失去功能,患者每周两次透析维持生命。全身情况很差,还吃着免疫抑制剂。为了达到术后胃肠道功能最佳效果,我们可以说是绞尽脑汁。我们没有放弃病人,也没有切除一寸宝贵的结肠。在团队的努力下顺利完成手术。术后病人恢复好。 这个手术给我的启示是,在日常工作中要不忘初心,开动脑筋,知难而上,时刻想着患者的利益。只要基本功扎实,就一定能找到解决问题的方法。
 任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科2229人已读
任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科2229人已读 - 精选 结肠脾曲肿瘤的标准化治疗
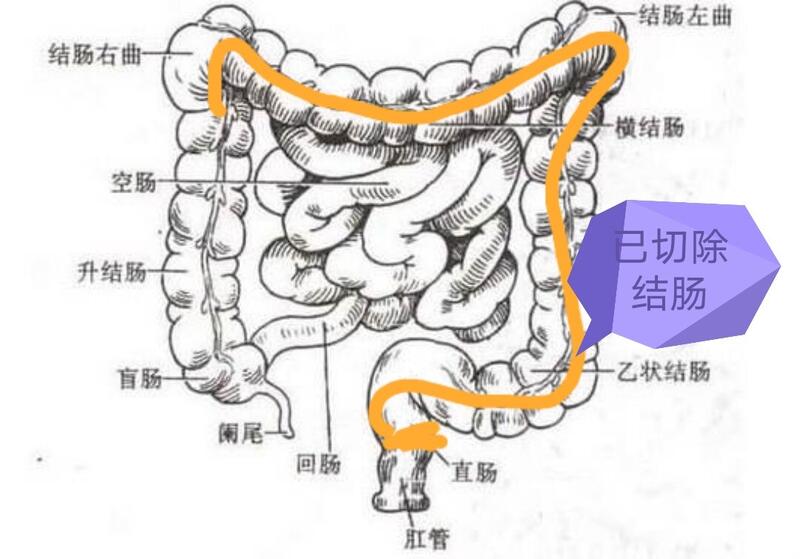
结肠脾曲是结肠癌比较少累及的部位,然而,它却是结肠癌中治疗效果最差的一类。最重要的原因是手术切除不够彻底。术前CTA及SMA,IMA 3D重建,有利于找到肿瘤的主要滋养血管。前几天本组就有如图所示一个病例,术前CTA明确肿瘤滋养血管是左结肠动脉。手术精准切除该血管,保留结肠中动脉左支,。既可以精准切除肿瘤,又保留了足够有血运的肠管,使得吻合口没有张力,从而最大限度降低了术后吻合口并发症,使手术更加安全,肿瘤清除更加彻底,从而最大限度提高治疗疗效。
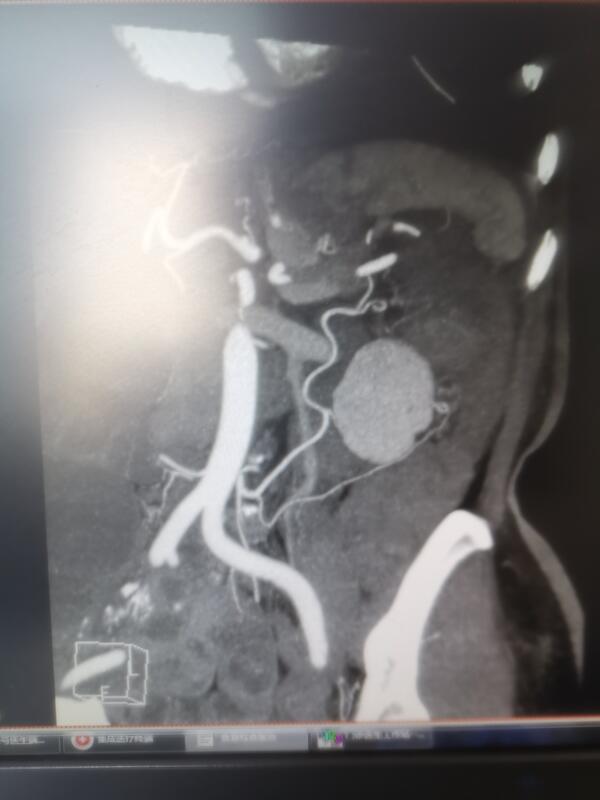 任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科4217人已读
任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科4217人已读 - 医学科普 疝气是否会引起不育?第一集
 任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科30人已观看
任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科30人已观看 - 医学科普 疝气补片可引起感染
 任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科28人已观看
任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科28人已观看 - 医学科普 成年人得了疝气通常可以考虑补片
 任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科23人已观看
任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科23人已观看 - 医学科普 小儿先天性的疝气通常不需要补片
 任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科22人已观看
任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科22人已观看 - 医学科普 体弱多病疝气患者手术方式怎么选择
 任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科601人已观看
任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科601人已观看 - 医学科普 腹腔镜疝气手术
 任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科707人已观看
任祖海 主任医师 湘雅三医院 胃肠外科Ⅱ科707人已观看
查看主页
26
粉丝
1.8万
阅读






