张炳医生的科普号
- 精选 隐睾
睾丸,也就是男宝宝的“蛋蛋”,是人类繁殖所需要的一个非常关键的器官,因关系到宝宝今后的生育问题,所以即使是刚出生的宝宝,爸爸妈妈们都会非常关注。 隐睾,也称睾丸下降不全,是睾丸指未能按照正常发育程序从腹膜后下降至阴囊。简单说呢,就是睾丸还在下降的路上,还没“蛋定”到阴囊里,这就牵动了无数爸爸妈妈们的心,导致爸爸妈妈们也不淡定了。 在《鹿鼎记》里,有那么一幕令无数武侠迷念念不忘,那就是鳌拜将这武侠世界里最强的自保神功“金钟罩铁布衫”练到出神入化的境界,那便是“缩阳入腹”。 这么一说,简直是太激动人心了,宝宝一出生就练就了武侠里的最强功夫啦,难道这就是传说中的练武奇才吗,振兴中华武术就靠你啦~~~是不是应该开心的不要不要的 醒醒啦,兄弟,他不是你想象的那样!!隐睾,它是一种病,得治!得治!得治!(重要的事情说三遍!) “好难过,这不是我要的那种结果”,借首歌曲抒发一下难过的心情之后呢,我们还是来了解下这个病的来龙去脉吧。 我们首先来了解下隐睾的病因:1.内分泌失调:母孕期促性腺激素不足,影响睾丸激素的产生,可影响睾丸的下降能力。2.解剖上的机械障碍:如睾丸与腹膜粘连、精索过短、睾丸引带(暂且称为睾丸的引路人吧)位置异常等可使睾丸正常下降受阻。 打住!打住!隐睾,不是就位置异常而已嘛,至于大惊小怪吗。不急不急,且听我慢慢道来。阴囊具有良好的散热功能,温度比腹腔低2℃,这2℃犹如火焰山,虽然不至于把睾丸烤熟,但是会“烤”的不成熟(正常有花生米大,它只有黄豆大,甚至连黄豆都嫌它小) 隐睾到底会产生何种危害呢? 双侧隐睾,如不治疗,几乎无生育能力,早期治疗,生育能力可达40%;单侧2岁前,生育能力达85.7%;单侧3-5岁,生育能力达57.1%;单侧13岁以后,生育能力达54.3%。部分隐睾宝宝可能出现睾丸扭转(睾丸的血管转圈圈了,犹如拧毛巾)。缺血2小时,不影响生精和内分泌功能;缺血10小时,生精和内分泌功能完全破坏;缺血时间久的,睾丸犹如黑炭。 既然隐睾有如此大的危害,那是不是得早点治疗呢?非也非也,治疗年龄建议自6月龄(校正胎龄)开始,最好在12月龄前,至少在18月龄前完成。 有认真阅读的爸爸妈妈们可能发现:前面提到促性腺激素不足,影响睾丸激素的产生,会影响睾丸的下降能力。那么能不能缺啥补啥呢---来点人绒毛膜促性腺激素(Hcg)补补。因激素治疗成功率低,并发症多,且缺乏远期疗效证据,不推荐该治疗作为常规方案。 那么,还有没有其他治疗办法呢?有,那就是自古华山一条路---扯蛋!对,扯蛋,简单、“暴力”、通俗、易懂。 当然,此扯蛋非瞎扯蛋,专业名称为“睾丸下降固定术”。根据睾丸位置,可选择传统手术(经腹股沟、阴囊)或微创手术(腹腔镜)。 好了,讲了这么多,听的也云里雾里的,咋们就一句话总结:生后6个月,该扯蛋的就得扯蛋了! “蛋”定了,就淡定了。
 张炳 副主任医师 福建省儿童医院 小儿外科1630人已读
张炳 副主任医师 福建省儿童医院 小儿外科1630人已读 - 精选 神秘之旅-----腹股沟斜疝
小儿腹股沟斜疝,也是老百姓所谓的“小儿疝气”,是小儿外科常见的一种疾病,大多数的爸爸妈妈对这个疾病不太熟悉,常常因宝宝阴囊或会阴部出现肿物而紧张,挤压后听到“咕噜噜”声响而焦虑。那么这个疾病,对宝宝的身体到底会不会造成伤害,需不需要医院就诊?什么情况下需要紧急就诊?是否需要手术?采用何种手术,微创,还是传统手术?术后需要注意什么?今天张医生带领大家一起探讨这个常见而又“神秘”的疾病。 1.什么是腹股沟斜疝?宝宝的腹膜鞘状突出生后未闭塞,仍保持开放,在某种诱因下,腹腔内容物(最常见为小肠,女孩可以为卵巢)进入其中,就形成了腹股沟斜疝。 2.宝宝为什么会得腹股沟斜疝?胎儿期宝宝的睾丸位于腹膜后(想象一下,犹如在肾的下方),随着胎儿的长大,睾丸随着鞘状突逐渐下降到阴囊内,正常发育时鞘状突闭塞。但是因某些原因导致鞘状突没有闭塞而出现了腹股沟斜疝。 3.腹股沟斜疝常见吗?是不是男孩多见?腹股沟斜疝很常见,发生率约4%,男宝宝占大多数。女宝宝虽然没有睾丸,但是存在类似的解剖结构,所以也是会得腹股沟斜疝的,男女比例约15:1。因为右边睾丸下降比较慢,所以发生部位以右侧多见,占60%,左侧占25%,双侧占15%。女孩双侧疝多见,占17.5-24%。 4.哭闹的宝宝容易得腹股沟斜疝吗?出生后鞘状突未闭的宝宝不一定都会得腹股沟斜疝,但是宝宝经常哭闹、长期咳嗽、便秘或排便困难,造成腹腔内压力增大,就容易得腹股沟斜疝。所以,避免经常哭闹、及时治疗咳嗽和便秘,是可以预防和减少腹股沟斜疝的发生。 5.腹股沟斜疝一出现就要手术吗?什么时候手术是最佳年龄?鞘状突的闭塞过程在生后6个月内还可能继续进行,生后6个月内宝宝的腹股沟斜疝还有自愈可能。6个月后,宝宝的活动量增加,腹腔压力加大,鞘状突闭塞的机会极少,所以最佳的手术年龄是出生6个月以后,也就是说,大于6个月的宝宝,不管发现多久,都建议尽早手术。 6.什么情况下需要紧急就诊?如果腹股沟区肿物出现以后,同时宝宝存在哭闹、呕吐,需要警惕腹股沟斜疝嵌顿。可以在家里观察1小时左右,如果情况没有好转,建议及时医院就诊以免出现肠管、卵巢坏死。 7.手术采用传统还是微创?两种手术方式的术后效果都很理想,不管是传统还是微创,手术切口都很小,但是微创可以发现对侧的鞘状突是否闭塞,如果没有的话,可以同期一并处理以免以后出现斜疝。 8.术后需要注意什么?刚手术下来,宝宝一般需要禁食至清醒后4-6小时,之后可以逐步恢复正常饮食。切口采用美容缝合法,配合特制医用切口粘合胶水,所以术后可以正常洗澡,无需换药。术后1-3个月内尽量避免长期咳嗽、便秘或剧烈活动,以免斜疝复发。 好了,今天的腹股沟斜疝的神秘之旅就到此为止,希望能够为年轻的爸爸妈妈提供一些帮助。
 张炳 副主任医师 福建省儿童医院 小儿外科7464人已读
张炳 副主任医师 福建省儿童医院 小儿外科7464人已读 - 医学科普 腹痛系列之---附件扭转
附件,是女性的生殖器官,包含卵巢和输卵管。卵巢是卵子产生排出、并分泌甾体激素的性器官。输卵管为卵子与精子结合场所及运送受精卵的管道,细长而弯曲。附件扭转,是女性常见的急腹症之一,可发生在儿童、青少年,对卵巢功能和生育能力产生的潜在不利影响,如果没有及时治疗,可能会导致患侧卵巢坏死。附件扭转是指附件在其血管蒂上部分或完全旋转。它可以涉及卵巢,输卵管,或两者兼而有之。静脉血流首先受损,其次是动脉血流受损。这导致充血、附件水肿、局部缺血和最终坏死。附件扭转,多见于右侧,最常见的病因是附件肿物,常见于良性功能性卵巢囊肿(25%)和良性畸胎瘤(30%),但是也可以发生于正常的卵巢。附件扭转也可能继发于先天性卵巢韧带过长或骨盆韧带异常松弛。附件扭转的患儿临床表现缺乏特异性,恶心、呕吐是常见的症状,约占60-70%。急性、单侧下腹痛是主要表现,占儿童急性腹痛的2.7%。疼痛可以表现为尖锐性痛,也可以是间歇性的,可能与部分扭转伴自发逆转有关。彩超是首选影像学检查方式,最常见的发现是卵巢增大和多普勒血流消失。但是,如果是部分扭转,或在扭转早期进行超声检查,此时动脉灌注仍然保留,只有静脉和淋巴引流受阻,则可观察到正常血流。CT或MRI(核磁共振)也可用于评估附件扭转,但是两者的特异性及敏感性均不高,所以主要用于排除其他原因引起的下腹部疼痛。复位扭转以免卵巢坏死是第一要务,手术时间延迟越长,卵巢挽救率越低。所以,需要尽快住院安排急诊手术。腹腔镜是附件扭转的首选手术入路,可以在尽量减少创伤的前提下完成扭转复位及卵巢肿物剥除术。但是如果肿物较大,且高度怀疑恶性时,则行开腹探查手术。肿物性质需送病理检查进一步明确,若为恶性,则需进一步治疗。部分患儿在后期的随访过程中出现卵巢功能衰竭,表现为卵巢小且无卵泡,所以对于怀疑附件扭转的患儿,需要争分夺秒地尽快手术。附件扭转术后的患儿,存在一定的复发率,但是对于是否行卵巢固定手术,目前还存在一定的争议。由于卵巢固定术对生育力的长期影响尚不确定,因此建议仅在卵巢韧带先天性较长、反复扭转或未发现明显扭转原因的情况下进行卵巢固定术。术后可能会出现扭转侧卵巢萎缩、肿瘤复发等情况,所以需要定期随访。
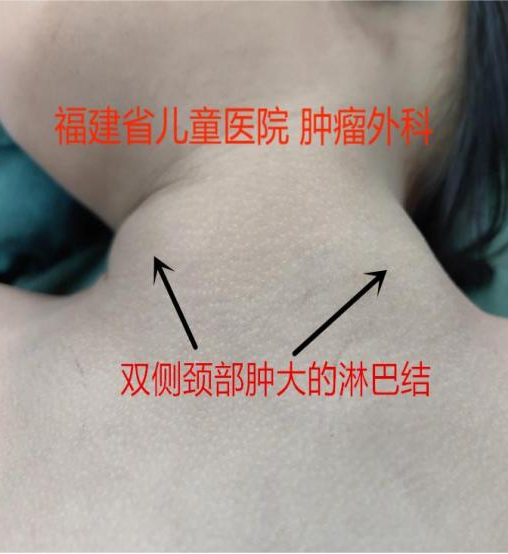
 张炳 副主任医师 福建省儿童医院 小儿外科323人已读
张炳 副主任医师 福建省儿童医院 小儿外科323人已读 - 医学科普 儿童颈部淋巴结肿大
淋巴结是人体重要的周围免疫器官,是接受抗原刺激产生免疫应答的场所。颈部淋巴结引流丰富,全身800多枚淋巴结中有300多枚位于颈部,所以颈部淋巴结肿大最为常见。当身体某个部位或器官发生病变时,细菌、毒素等可随淋巴经淋巴管扩散到附近相应的淋巴结。该局部淋巴结具有阻截和清除这些细菌或毒素等的作用,成为阻止病变蔓延和扩散的防御屏障。此时淋巴结内的细胞迅速增殖,体积增大,故局部淋巴结肿大,反映该淋巴结有病变。首先,应该找专科医生进行体检,正常的淋巴结很小,直径多在0.5cm以内,表面光滑、柔软,与周围组织无黏连(会滑来滑去)、无压痛。但是,有些疾病早期的淋巴结,也可以是这种表现,所以仍需门诊随访。彩超可作为常规检查的首选,正常颈部淋巴结声像图表现:纵断面呈卵圆形,横断面为圆形,形态规则,界限清楚,表面光滑;外周皮质呈低回声,淋巴结中央呈高回声为髓质及淋巴门结构。淋巴结的测量包括最大长径和与之垂直的短径,长轴直径>1.0cm,短轴直径>0.5cm,长径与短径之比≥2.0为肿大标准。合并脾肿大、淋巴结短径>14mm、淋巴结质硬、淋巴结融合是恶性淋巴结肿大的独立危险因素。1、非特异性反应性淋巴滤泡增生:各种损伤和刺激常引起淋巴结内的淋巴细胞反应性增生,使淋巴结肿大。其成因很多,细菌、病毒、毒物、变性的组织成分及异物等,都可成为抗原或致敏原刺激淋巴组织引起反应。这种情况的淋巴结触之无压痛,质地韧,活动度好(会滑来滑去),局部皮肤温度正常。2、血管滤泡性淋巴结增生(Castleman病)病因未明,可能和感染及炎症有关。淋巴结显著肿大为特点,部分病例可伴全身症状和(或)多系统损害。部分患者处于B细胞恶性增生的危险中,少数多中心型可转化为恶性淋巴瘤。多数病例手术切除肿大的淋巴结后,效果良好。3、颈部淋巴结炎大部分为细菌性感染,可伴发热,局部皮肤发红,皮温可升高,淋巴结触之疼痛,与周围组织无黏连。血常规提示感染指标升高,经抗感染治疗后大部分会逐渐好转,部分患儿会形成局部脓肿。4、颈部淋巴结结核:颈部淋巴结肿大为特征,可伴或不伴随全身症状(低热、盗汗、消瘦等)。淋巴结质硬,活动度差,常融合成团或与周围组织黏连,甚至局部皮肤破溃。可做PPD试验、结核抗体等协助诊断。5、EB病毒感染:EB病毒(EBV)感染是已知的普遍感染人类的8种疱疹病毒之一,大多数原发感染为急性感染,少部分患儿感染后可有慢性或复发性传单样症状,发展为慢性活动性EBV感染。临床表现为发热、肝功能异常、脾肿大和淋巴结肿大等症状,可并发生间质性肺炎、视网膜炎、恶性肿瘤、消化道溃疡、中枢神经系统受累等严重并发症,可以完善EBV抗体及DNA检测,必要时行淋巴结活检进一步明确诊断。6、淋巴瘤:是起源于淋巴造血系统的恶性肿瘤,主要表现为无痛性淋巴结肿大,肝脾肿大,全身各组织器官均可受累,伴发热、盗汗、消瘦、瘙痒等全身症状,在儿童癌症发病率中,淋巴瘤(11.54/百万)排名第三位。早期淋巴结肿大多为无痛性、表面光滑、活动,晚期则互相融合,与皮肤粘连,不活动。7、癌症淋巴结转移:颈部淋巴结是恶性肿瘤常见的转移部位,淋巴结肿大、融合成团,活动度差,质地较硬,无触痛。超声检查淋巴结结构破坏,淋巴门结构消失。常见的有神经母细胞瘤、横纹肌肉瘤转移,对颈部淋巴结活检是最可靠的诊断手段。
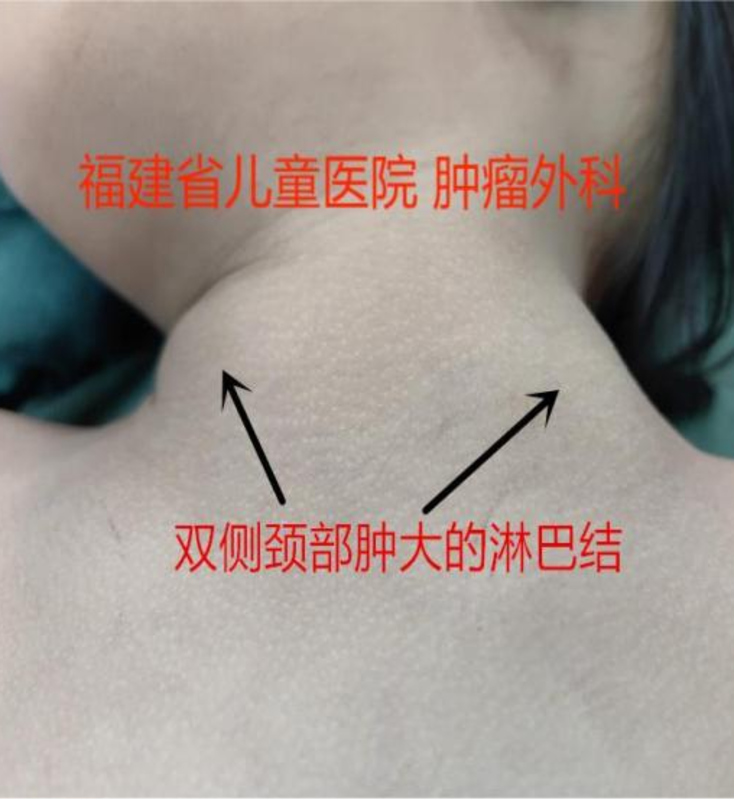
 张炳 副主任医师 福建省儿童医院 小儿外科2084人已读
张炳 副主任医师 福建省儿童医院 小儿外科2084人已读 - 医学科普 特殊的“六一”献礼——迎击巨大神经母细胞瘤
特殊的“六一”献礼——迎击巨大神经母细胞瘤(点击查看)
张炳 副主任医师 福建省儿童医院 小儿外科116人已读 - 医学科普 “拆蛋”专家----保留睾丸治疗儿童睾丸成熟型畸胎瘤
“拆蛋”专家----保留睾丸手术治疗儿童睾丸成熟型畸胎瘤(点击查看)
张炳 副主任医师 福建省儿童医院 小儿外科84人已读 - 医学科普 “拆蛋”专家----保留睾丸手术治疗儿童睾丸成熟型畸胎瘤
“拆蛋”专家----保留睾丸手术治疗儿童睾丸成熟型畸胎瘤
张炳 副主任医师 福建省儿童医院 小儿外科97人已读 - 医学科普 儿童肿瘤之王---神经母细胞瘤
神经母细胞瘤(neuroblastoma,NB)是婴幼儿常见的颅外实体肿瘤,占儿童恶性肿瘤的8%~10%。NB好发于5岁以下儿童,特别是2岁以下,是一组临床表现及预后差异很大的疾病,从肿瘤播散、转移、患儿死亡,到肿瘤发展成熟为良性的节细胞神经瘤或自发消退等不同临床转归。根据原发肿瘤和转移瘤灶的部位及范围,临床表现有所不同。局限性肿瘤患者可无症状,肿瘤晚期的儿童在就诊时一般状况差,通常有全身症状。1)、一般症状:食欲不振、恶心、呕吐、消瘦、体重下降、发热、贫血等。2)、局部肿块:疾病早期,大多数是偶然发现,一般没有疼痛。当肿物明显增大时,可以出现疼痛,伴随压迫症状,如便秘、肠梗阻,发生于胸腔内可出现呼吸困难等。3)、转移症状:NB常见的转移部位为骨髓、骨骼、肝、皮肤和淋巴结。肿瘤转移至骨和骨髓可表现肢体疼痛、跛行。一般可以通过彩超、CT及MRI检查来了解肿物局部及转移灶情况,行血NSE、尿VMA/HVA来协助诊断,如果怀疑骨骼转移,还可以完善同位素骨扫描,怀疑骨髓转移,可以做骨髓穿刺。虽然通过血尿等指标及影像学检查协助诊断,但是确诊还是需要靠骨穿找到肿瘤细胞或者行肿瘤活检送病理检查。如果影像学评估无存在肿瘤包饶重要血管、压迫气管、跨越2个体腔(如胸腔、腹腔)等影像学危险因子,则可以考虑一期手术切除;相反,则建议先行肿物活检,等待病理明确后给予化疗3-4个疗程再行肿物切除手术。NB的治疗应该是采用综合治疗,包括手术切除、化疗、放疗、干细胞移植及免疫治疗等,具体因肿瘤分期、个体化差异选择不同的治疗方案。
 张炳 副主任医师 福建省儿童医院 小儿外科2881人已读
张炳 副主任医师 福建省儿童医院 小儿外科2881人已读 - 医学科普 肝母细胞瘤
肝母细胞瘤是小儿常见恶性肿瘤,多发生在1岁以内,男女的比率为3∶2~2∶1,男孩多见。肝母细胞瘤的病因尚不清,现认为发病与以下几种因素有关∶①与出生体重有关∶出生时体重低于1000g是高危因素。②与畸形及家庭性遗传有关∶大多数肝母细胞瘤是散发的,但有家庭多发的病例;③细胞遗传学异常∶最常见的是20号染色体三体性和2号染色体不平衡,全部和部分三体性出现率较高;④分子遗传学异常;⑤HB与外源性因素有关:有报道与胎儿期酒精综合征、孕期口服避孕药等有关。肝母细胞瘤多以上腹部膨满及上腹部肿物而就诊,病儿食欲不振、体重减轻、贫血进行性加重,时有腹痛,但黄疸少见。体格检查时可扪及弥漫性增大的肝脏,肿块质地较硬,约半数有腹壁静脉曲张。90%~100%病儿血清甲胎蛋白(AFP)增高,肿瘤摘除后AFP减少,以至转为阴性,肿瘤复发时,AFP再次升高,化疗有效时,AFP值降低。B型超声、CT、MRI均有助于明确肝内肿瘤的位置、大小、形态及肿瘤的结构。肝母细胞瘤的治疗以手术切除肿瘤为主,辅以合理的化疗、放疗及免疫疗法的综合疗法。根据肿瘤的大小、部位选择术式,行肿瘤切除、肝叶切除、半肝切除、或扩大的肝切除。若术前评估不宜一期手术的,可以先活检化疗,待肿物缩小后再行手术切除,术后需进一步化疗。
 张炳 副主任医师 福建省儿童医院 小儿外科423人已读
张炳 副主任医师 福建省儿童医院 小儿外科423人已读 - 医学科普 肠套叠水灌肠,避免辐射,造福患儿
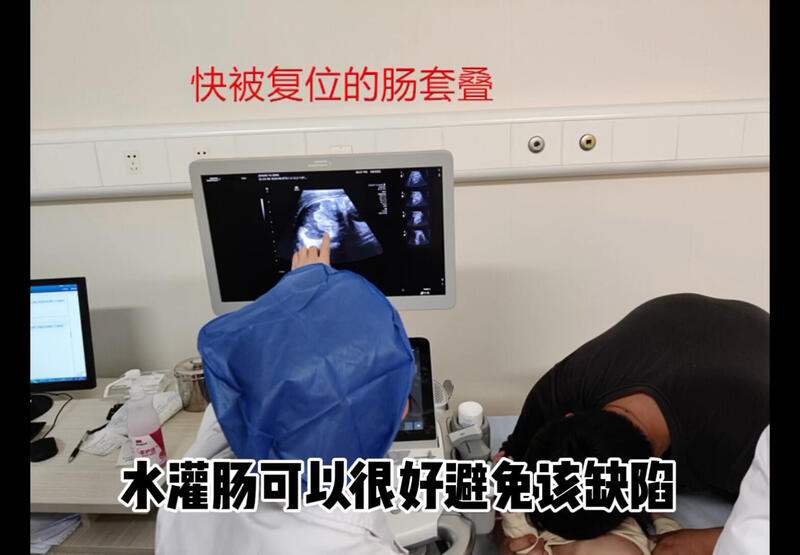 张炳 副主任医师 福建省儿童医院 小儿外科367人已观看
张炳 副主任医师 福建省儿童医院 小儿外科367人已观看





