钱道海医生的科普号
- 精选 胰腺癌发现后要早治疗
胰腺癌是恶性程度极高的消化系统恶性肿瘤,所以,越早治疗,效果越好。皖南医学院弋矶山医院肝胆外科钱道海那么,何为早呢?其实,胰腺癌早期往往没有症状,等到出现症状的时候,肿瘤已经发展到了晚期,所以,只有很少一部分胰腺癌患者初次确诊时属于早期,可以接受手术治疗。因此,定期体检和疾病筛查是非常重要的,尤其是高危的患者,比如有近亲胰腺癌病史、糖尿病病史等。那么,一旦患者确诊为胰腺癌晚期,是否已经错过了最佳治疗时机呢?其实,这个问题最突出,最严重。很多患者家属在得知患者得了胰腺癌晚期后,到处问诊求药,犹犹豫豫,反而耽误治疗。笔者见证了很多这样惨剧的发生。在求医问药期间,患者病情恶化,倒在了路上。因此,如果发现患者系胰腺癌晚期,不要恐惧,不要害怕,要立即治疗,如果附近医院诊治能力有限,立即去最近的医院就医就诊。在笔者发稿时,又一名胰腺癌患者倒在了求医问药的路上,特别惋惜。很多家属推卸责任说:这个病恶性程度很高,也没办法。美其名曰是为病人着想,其实,是他们害了自己的亲人,错过了最佳治疗时机窗,加速了患者的死亡。笔者一直战斗在胰腺癌治疗的一线,也形成了自己的一套诊疗规范流程,取得了显著的治疗效果:晚期胰腺癌患者的中位生存期从之前的4.2月延长到今天的11个月,而且随着新的治疗技术和方法的革新,这个数据还在不断刷新。所以,在此,我郑重地告诫大家:千万不要倒在求医问药的路上,珍惜家人的生命。
钱道海 副主任医师 皖南医学院第一附属医院 肝胆胰外科1362人已读 - 精选 得了胰腺癌,怎么办?
这个问题,其实,我是替患者问的,也同时帮助我自己梳理下胰腺癌的诊疗规范和流程。我接诊过很多胰腺癌患者,初次接诊时,很多患者和家属都会问我,怎么办啊钱医生。有的情绪很激动,有的故作淡定,我都能感受到他们的恐惧和害怕。5年前,我可能会跟病人说,你去吃点中药之类,看看是不是有效?当然不是贬低中药和中医文化,然而,我们不得不承认在肿瘤治疗方面,西医走在前列,这是不争的事实。但是,在今天,在弋矶山医院,晚期胰腺癌患者活过1年的比比皆是,在5年前这个数据还停留在3-4个月水平。皖南医学院弋矶山医院肝胆外科钱道海皖南医学院弋矶山医院肝胆外科钱道海那么,人们要问,是什么改善了胰腺癌的预后,尤其是晚期胰腺癌的预后。这要归因于综合治疗时代的到来,尤其是化疗方案的突破。FOLFORINOX、GEM+AB、GEM+替吉奥、GEM+厄洛替尼...,这些化疗方案的出现,极大改善了胰腺癌的预后。很多时候,我开玩笑的说,今天胰腺癌患者的预后可以大大延长,不是归功于外科医生手术的精湛,而是得益于综合时代的到来。所以,在今天,如果有外科医生说“我可以联合血管切除重建、可以做到多脏器联合切除”,并沾沾自喜的时候,我会反问他,您的病人存活了多久?可能三个月,也可能只有半年。我很相信一句话,就是手术能解决的问题其实只是冰山一角,更多的问题是手术解决不了的,尤其是胰腺癌的复发和转移。如果今天您问我胰腺癌怎么办,我会告诉您,不要恐慌和恐惧,首先要明确诊断,然后综合评估影像结果,评估手术机会,如果不能手术,可以做化疗、靶向、放疗、粒子治疗,待肿瘤缩小后,再寻求手术治疗,即使最终无法手术,还可以长期带瘤存活。那么,胰腺癌的治疗是不是要花很多钱?其实,国家和地方政府都对恶性肿瘤有补贴,有慢性病和大病救助,不用担心看不起病。那么,是不是很难受呢,尤其是化疗?我可以告诉你,化疗的副作用可防可控,很多病人告诉我,钱医生我一点反应没有,你的治疗很高明,其实,这不是我的功劳,而是科技发达了,药物的副作用大大减小了。在此,我要告诉每位胰腺癌患者,千万不要恐惧,也不要乱求医,也不要相信特效药,一定要来正规医院就诊,进行评估,个体化治疗,最后,祝愿大家都能健健康康,有问题可以关注下方二维码,咨询我,谢绝骚扰。
钱道海 副主任医师 皖南医学院第一附属医院 肝胆胰外科2861人已读 - 精选 胰腺癌复发和转移了怎么办?
胰腺癌是癌中之王,恶性程度极高,术后短期即可出现复发和转移。一旦患者出现复发和转移,是否就表示治疗失败或者无效呢?后续只能接受对症和姑息治疗吗? 这是所有胰腺癌患者术后都要面临的难题。我接触的胰腺癌患者多数在一年左右出现复发和转移,那么这样的病人我们应该放弃吗?经过多年的探索和总结,我们发现这类患者经过系统评估和化疗前耐药筛查后,再实施个体化治疗,仍能取得满意的治疗效果。平均生存时间可以达到2年。这种以化疗为主的综合治疗,包括射频消融、放疗、粒子等,在胰腺外科中占有举足轻重的作用,大大延长了胰腺癌患者的生存时间。因此,我们提出胰腺癌精准治疗的概念,包括三维可视化技术的应用、化疗耐药预警机制的建立、胰腺癌微创治疗理念的革新等等,明显改善了患者的生活质量,延长了他(她)们的生存时间。同时,我们强调“三控制两降低”在胰腺癌患者生存预后中的重要地位,取得了良好的治疗效果,使得长期带瘤存活成为可能。总之,胰腺癌复发和转移并不可怕,仍有方可治,也欢迎大家关注皖南胰腺小众,咨询0553-5739390。
钱道海 副主任医师 皖南医学院第一附属医院 肝胆胰外科1806人已读 - 就诊指南 微创还是开腹手术?我该如何选择?针对肝胆胰肿瘤
微创还是开腹手术?我该如何选择?很多肝胆胰肿瘤患者及家属不知道该如何选择,也不知道什么叫微创?其实,这个题目是非常专业的,很多老百姓不知道该如何选择。我先谈开腹手术,这个大家很好理解,就是传统意义上的开刀手术,把肚子打开后再进行腹腔操作,肚子上会留一个长长的刀疤…那么,微创手术是什么呢?顾名思义就是创伤比较小的手术,这里的创伤指的是外表的刀疤小,腹腔里面的操作是一样的,这就是微创肝胆胰手术~但是,微创肝胆胰手术如果还停留在手术切除层面或者不具有肿瘤学理念,无论采用腹腔镜还是达芬奇来实现微创手术,其实都不如开腹手术清扫的彻底,选对医生至关重要,必须要有过硬的微创技术,还要有对肿瘤学的深入理解,同质化训练显得尤为重要,可以消除参差不齐,县医院可以做,大型三甲医院也可以做,到底谁做的好?老百姓只认大型三甲医院,但是从专业角度来考量,不管是什么级别的医院,微创肝胆胰手术必须要有一定的手术量,其次要有过硬的微创手术技能,最后就是一颗攻克肿瘤的心和信念…祝所有病患都能得到及时、有效、最佳的治疗…
钱道海 副主任医师 皖南医学院第一附属医院 肝胆胰外科42人已读 - 医学科普 老百姓如何选择好医生?
其实,对于这个问题,我老早就想谈了,其实也是替患者问的。首先,在我眼里,医生有三大类:科研型、临床型、临床兼科研型。跟老百姓眼里的医生不一样。老百姓眼里只有一种类型:医生。三种类型的医生该如何选择呢?首先,科研型医生,顾名思义,属于科研出身的,科研能力强,临床能力相对薄弱,学术低位往往很高,这种医生对临床知识比较匮乏的,在好大夫网站、手术直播平台上等等专业网站上往往都没有互动的,也很少患者咨询之类;其次,临床型医生,专职于临床,不懂科研,临床能力强,科研能力薄弱,学术低位往往不高,在好大夫等专业网站上,有一些互动,更多的探讨治疗方法和经验,很少谈及疾病的发病机制和最新的治疗进展等;临床兼顾科研型医生,这是新时代对医生的要求,多数集中在大城市顶级医院里,不仅科研能力强而且临床能力也强,属于两条腿走路的人,不存在短板,处理临床问题游刃有余,既谈手术技巧和个人经验,又谈疾病病因和最新技术,看上去很高大上的感觉。其实对一个医生来说同时做好两件事情,又不能相互冲突,是非常具有挑战的,能胜任这样的工作的人肯定属于塔尖人才。好了,聊了这么久,我们回到话题上来。对于老百姓来说,该如何选择医生呢?我觉得这个答案,来自于“你需要看什么病”。如果是小病,一个临床型医生足够了;如果是肿瘤,建议找临床兼顾科研型医生;如果是晚期肿瘤,束手无策了,建议找科研型医生。这就是我对于如何选择医生的个人看法,仅供大家参考,也只是代表我个人的拙见~也祝愿所有人都能健健康康!!!
钱道海 副主任医师 皖南医学院第一附属医院 肝胆胰外科79人已读 - 就诊指南 胆囊结石需要手术吗?胆囊切除术后对人体有影响吗?
胆囊结石是临床常见病和多发病,据不完全统计,我国胆囊结石发病率约为1/9,按人口14亿算,胆囊结石病人有1亿多。这么庞大的数字说明了什么?又需要外科医生去做些什么?首先,为什么会得胆囊结石?很多人肯定会想到跟饮食有关,然而,笔者在临床工作中发现很多胆囊结石约有1/3系发育所致,比如胆囊管扭长、胆囊管开口异常等,其余患者跟饮食、激素水平、环境、年龄等有关。因此,如何预防胆囊结石的发生可能需要个体化方案。其次,胆囊结石的治疗方法是什么?微创胆囊切除是主要治疗方法,少部分需要药物治疗,更少部分行故息性保胆取石治疗,这里特别强调“姑息”二字,因为,这部分胆囊结石病人没有治愈,可能需要再次手术。最后,谈下胆囊切除了对人体有何影响?其实很多患者从各种渠道获知胆囊结石需要手术切除,也理解手术的意义,他们更多的是担心胆囊切除了对自身身体的影响,这也是外科医生所担心的。下面我将重点阐述这部分内容,希望对广大患者有帮助。首先,我们需要理解胆囊的功能:储存胆囊、运输胆囊、分泌少量粘液等,这就给胆囊切除提供了理论上的可能。接下来大家不禁要问,没有胆囊了,那胆汁如何储存和排泄呢?后来研究发现,胆总管可以逐步替代胆囊功能,这里我特别强调“逐步”二字,因为,这个替代功能需要一个过程,也是一种适应和代偿,需要调理,笔者正是基于此理论成功治愈了很多胆囊切除术后反复不适的患者,得到患者好评。其次,胆囊切除术后肠粘连怎么办?这也是我的研究方向之一,通过反复观察和研究,我们自创了生理盐水即时冷却法,可以明显减少术后粘连和疼痛,也在多次手术视频直播上展示。另外,研究显示,胆囊结石术后结肠癌发病率增高。这个问题,也是我正在从事的研究。很多患者正是担心结肠癌的发生,而动摇了手术切除的决心。这里,我需要跟患者谈下利、弊二字,用来诠释胆囊手术的意义。胆囊结石放在体内的弊端更大,比如胆囊结石反复发作影响生活,甚至引起胆管炎和胰腺炎,长时间可能引发癌变等,而胆囊癌恶性程度远远高于结肠癌,这也是笔者最为担心的地方。至于胆囊结石术后为什么会导致结肠癌发病率增高?确切原因仍不清楚,可能与胆汁排泄、肠粘连、菌群紊乱等有关,仍需要深入研究以揭示,这也给笔者及同事们提供了一个重要的有价值的研究方向,以解决患者之忧。笔者对微创胆囊切除术每一个细节熟练于心,时刻把病人的健康放在心上,目前已经在微创胆囊切除术后疤痕、肠粘连、疼痛等方面取得了长足进步,成果发表于国内核心期刊,下一步重点研究胆囊切除术后结肠癌发病原因,正所谓,生命不息,研究不止,衷心祝愿大家都能健健康康,也希望贡献自己绵薄之力!
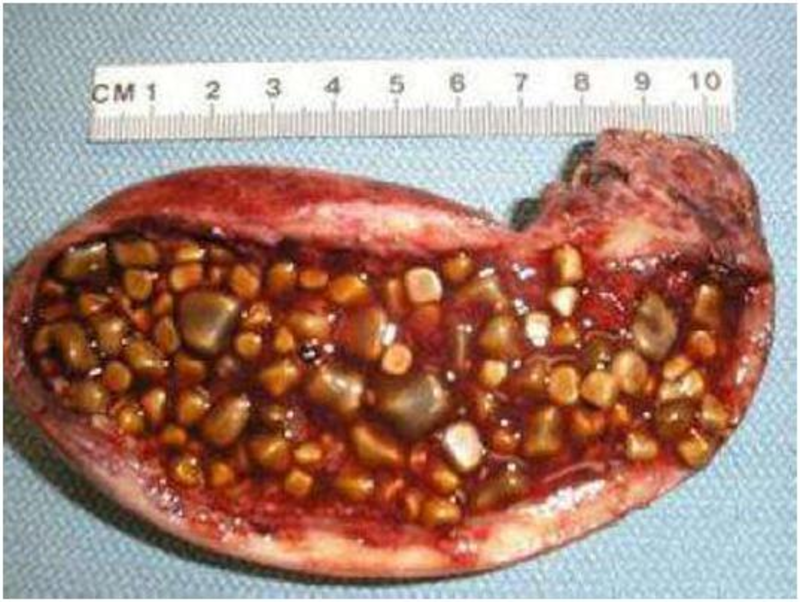 钱道海 副主任医师 皖南医学院第一附属医院 肝胆胰外科245人已读
钱道海 副主任医师 皖南医学院第一附属医院 肝胆胰外科245人已读 - 学术前沿 微创可以治疗消化系统肿瘤吗?
首先需要说明一个概念,微创不是无创,微创的价值更多体现在伤口和美观,以及术后的恢复等,但是内部的操作工序和流程与开腹手术相当。在这里我要强调几点,与大家共勉!【1】对于消化道良性或者交界性肿瘤,微创技术绝对是适应症,不必担心肿瘤种植转移,比如胆囊结石,胆管结石,胆囊良性息肉,肝血管瘤,肝囊肿,胰腺囊肿,胃肠道间质瘤等;【2】对于消化系统发育异常疾病,微创也绝对是适应症,比如先天性胆总管囊肿等;【3】对于一些炎症性病变,比如阑尾炎,消化道穿孔等,微创也有很大优势;【4】对于消化道恶性肿瘤,微创技术不可一概而论,要采用个体化方案,对于早期恶性肿瘤且体积较小未突破浆膜,建议采用微创治疗,而对于肿瘤较大且侵犯浆膜或者伴周围淋巴结转移,微创技术的应用还处于争议状态,需要大量的临床研究以揭示!这里提到了基于随机对照研究结果的宫颈癌治疗问题,不建议采用微创技术! 笔者结合微创诊治消化道肿瘤多年经验,深知其中利弊,需要严格把握适应症,对于争议话题,需要持谨慎态度,即使采用微创,也需要解决两个问题【1】trocar孔种植和腹膜转移【2】淋巴结清扫和肿瘤根治问题!以上问题的出现是每一位微创外科医生都无法回避的问题,任重而道远,对于年轻患者、肿瘤恶性程度高更需要谨慎对待,生存时间长才是王道,与大家共勉!
 钱道海 副主任医师 皖南医学院第一附属医院 肝胆胰外科496人已读
钱道海 副主任医师 皖南医学院第一附属医院 肝胆胰外科496人已读 - 医学科普 改良Appleby手术,即DP-CAR,提高了胰体尾癌的可切除率!
胰体尾癌恶性程度高,早期难发现,容易突破浆膜侵犯周围血管,尤其是腹腔干,那么这样的病人是否还有手术机会呢? 这要追溯到Appleby手术的创立,最早应用于进展期胃癌患者,联合腹腔干和胰体尾一并切除的全胃切除术,提高了R0切除率,后来,将Appleby手术进行改良,保留胃的Appleby手术,成功应用于胰体尾癌的手术治疗,提高了手术可切除率!然而,这个手术是否可以常规开展呢?这要根据病人情况来决定,因为腹腔干切除后,肝脏和胃的血供锐减,仅仅来源于GDA动脉,面临肝胃供血不足和缺血的问题,容易发生胃溃疡、肝脓肿、坏死等并发症,因此,需要慎重考虑该术式!
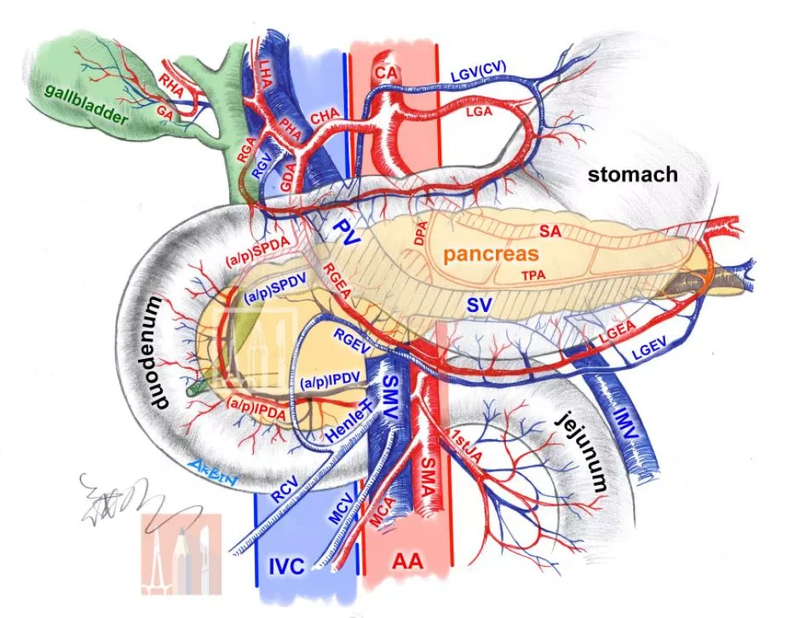 钱道海 副主任医师 皖南医学院第一附属医院 肝胆胰外科1853人已读
钱道海 副主任医师 皖南医学院第一附属医院 肝胆胰外科1853人已读 - 典型病例 带瘤长期存活的胰腺癌患者
很多疾病都有奇迹出现,在胰腺癌中是否也有奇迹?在回答这个问题之前,先认识一位病人,81岁,2017年底就诊,体检发现胰腺占位,侵犯血管,包块2公分左右,PET提示胰腺癌,去上海大医院复诊,被告知仅能存活6个月,后患者转至我院我科,由于患者高龄,给予口服化疗加免疫治疗,后患者出现黄疸,给予减黄治疗,出院后一直免疫治疗,并定期随访,肿瘤一直维持在2-3公分,无远处转移,至今患者一直存活,这算不算带瘤长期存活?这个病人值得我们深入反思,被判死刑却活得很好,这是怎么回事?如何做到长期带瘤存活呢?这些问题的出现正是胰腺癌治疗进步的必经之路,必须很好的回答它,胰腺癌的治疗效果才能得到根本改善!笔者从肿瘤生物学角度对上述问题进行思考,如何带瘤存活?第一,肿瘤增殖活力如何?第二,患者的免疫力如何?第三,增殖活力与免疫力是否达到平衡?这三个问题如果回答的很好,我想长期带瘤生存不是梦!毕竟肿瘤也是人体的一部分,刻意杀灭它可能也会毁灭自己!
钱道海 副主任医师 皖南医学院第一附属医院 肝胆胰外科1168人已读 - 就诊指南 糖尿病与胰腺癌的关系
在我国有1亿多糖尿病患者,但是鲜少关注糖尿病与胰腺癌的关系,更多的关心,血糖数值,血管、肾脏、心脏等并发症,导致很多病人初次确诊时胰腺癌已系晚期,所以笔者推荐糖尿病患者关注胰腺病变情况,尤其是血糖控制欠佳时,多去关心关心胰腺本身!研究显示,糖尿病是胰腺癌独立危险因素,就像高脂血症是冠心病独立危险因素一样,需要时刻警惕,即使血糖控制很好,也不能阻止胰腺癌的发生,因为已经出现糖尿病了,胰腺已经病变了,是不可逆转的,所以要定期体检关注! 笔者遇到很多患者说我血糖控制好得很,不会得胰腺癌了吧,从而忽视了定期检查胰腺! 然而,幸运地是,在临床工作中,我们发现,糖尿病合并胰腺癌的患者,如果治疗方式得当,患者能够听从医生的安排,可能获得很好的治疗效果! 所以,糖尿病患者如果发现胰腺有肿瘤,不必放弃治疗,也不要听错误的信息,比如胰腺癌效果不佳,死亡率高,治不好等等,从而放弃治疗耽误病情!笔者天天跟糖尿病合并胰腺癌患者打交道,这些病人经过合理的治疗后,效果非常满意,生存期大大延长!针对这类病人应该如何治疗?这是需要探讨的问题!单纯治疗胰腺癌是不足够的,还需要治疗糖尿病!两者缺一不可!胰腺癌手术后,如果患者血糖控制欠佳,肿瘤很快会复发!因此,笔者推荐一种策略,叫双管齐下、内外施治! 胰腺图谱
 钱道海 副主任医师 皖南医学院第一附属医院 肝胆胰外科1967人已读
钱道海 副主任医师 皖南医学院第一附属医院 肝胆胰外科1967人已读





