赵义瑞医生的科普号
- 精选 PPH治疗混合痔的利与弊
混合痔的PPH手术方式,经过这么多年的临床应用,已经非常成熟。目前仍是治疗混合痔的主要手段。利:对于较严重混合痔粘膜下脱的治疗作用,至今无其他疗法可以替代。弊:有不到10%的病例出现吻合口狭窄现象,可以在术后一个月的复查时通过扩肛解决。
赵义瑞 主任医师 青岛市市立医院 肛肠外科2278人已读 - 精选 诊病日记
上周一,一位60多岁女性患者就诊。主诉是肛门内发现一个肿瘤,过我的专家号,问我需不需要做手术。 我看她拿的病历上诊断是肛乳头肥大,检查里的描述也是肛乳头肥大,我说我再给你检查一下吧,她不同意,说刚才在那家医院检查后很不舒服,给她检查的大夫说是个瘤,要做手术,她很害怕,只想让我看看病历,是不是应该手术。我给她详细解释,肛乳头肥大不会变癌,可以不做手术,她还是满腹狐疑,跟我约定周三再来让我检查一下。 上周三,她如约而至。我亲自检查后,确定就是肛乳头肥大。又给他做了一番解释,这个病人就回家了。 上周六,我去科里查房,却看见这个病人在我们科住院了,准备周一手术。她是周五又去看我科另一专家的门诊,被收进住院了。我无语,只好闭嘴。 周一,她老公来医院了,坚决不让她做手术,又出院了。 想起这个病例,我至今无语。
赵义瑞 主任医师 青岛市市立医院 肛肠外科2228人已读 - 精选 双环切术治疗3-4期混合痔
鉴于肛门直肠是管状的,痔疮是环状生长的,环形切除痔疮似乎是理想的术式。 早在上世纪50-60年代,混合痔环切术是流行的术式,当时是用软木塞插入肛门,用大头针将痔疮钉于软木塞上,然后沿着软木塞切除一圈痔疮,再做环周缝合。但是,由于当时无法解决肛门衬垫下移的问题,这个手术将肛管和齿状线一并全部切除,,导致术后直肠粘膜整圈脱出,肛门整天有粘液分泌,最终这个术式被放弃,上世纪70-90年代被剥扎术取代,就是英国人发明的Milligan-Morgan术式。 剥扎术是将痔疮与肛门呈放射状剥扎切除,即将齿状线以下部分外痔剥脱切除,齿线以上内痔部分结扎。 这种术式保留了部分齿状线和肛管,但是,手术创伤大,疼痛较重,术后出血几率高,还有可能术后肛门狭窄,也无法解决肛门衬垫下移的问题。 本世纪初,意大利医生Longer,发明了PPH技术。PPH是以“痔疮是肛门衬垫下移”这一理论为基础发明的,它的上提作用很好的解决了痔疮粘膜下脱的难题。同时,由于是在无痛觉神经的直肠粘膜上做切割缝合,术后疼痛较轻。但是它的作用也仅此为止,对痔疮的另两个病理现象,赘皮增生和静脉曲张却束手无策,所以,单纯的PPH手术只对较轻的混合痔效果好,对于3-4期的混合痔效果很差,也因此出现过不少医疗纠纷(病人认为没切净)。所以,医生不得不再配合剥扎术进行剩余部分痔疮的切除。但是,剥扎术的副作用可能吞掉了PPH的优势。 本人根据目前的技术,结合多年的临床经验,设计出“双环切术”治疗3-4期混合,取得非常好的效果。这一术式的要点是,以PPH做齿线上粘膜环切,将肛垫上提到正常高度,然后在肛门缘将剩余混合痔(赘皮增生和静脉曲张)做另一环切,切口用可吸收线缝合。在肛门缘做环切比剥扎术的好处有:保留了齿状线和肛管皮肤这些原装的肛门结构,可有效避免肛门狭窄和遗液;避开在疼痛神经末梢最丰富的肛管上切口,术后疼痛比剥扎术也有大幅减轻;避开在齿状线上切口,术后出血几率大幅降低。术前,4期混合痔术后一周,有轻微水肿术前,4期混合痔术后一周,轻微水肿。
赵义瑞 主任医师 青岛市市立医院 肛肠外科3380人已读 - 精选 肛瘘手术后复发的原因分析
肛瘘手术后复发的原因肛瘘术后复发是指在肛瘘手术后的原位再次形成肛瘘,而不是指在肛周其他部位形成新的肛瘘。低位肛瘘和高位肛瘘术后复发的原因有所不同。一。低位肛瘘1.手术中内口没找准或者没处理好,特别是简单挂线的情况可能导致内口处理不到位。2.手术后换药不及时,导致手术切口粘连,形成假愈合,而再次形成肛瘘。3.个别的原本是肛周化脓性大汗腺炎,被当做肛瘘手术,而后大汗腺炎再次发作。这种情况虽然不多,我已经遇到好几例。二。高位肛瘘1.同样是内口的问题。2.瘘管盲残端可以再次形成肛瘘。与低位肛瘘不同的是,高位肛瘘的盲端可能很复杂,有的很深,有的 直接通向直肠壁。有的有多个支管形成马蹄形。现在的教科书上及肛肠方面文献,介绍的高位肛瘘手术方式依旧是内口挂线,搔刮瘘管,开放瘘管。然而,这种经过术式治疗的病人,虽然内口处理的很好,仍有10-20%复发率(国内外文献报道),我们的统计显示,6年前用内口挂线瘘管搔刮术所做高位肛瘘40例中,有 5例复发,复发率为12.5%。近几年用瘘管全切除术所做的31例高位肛瘘,只有一例因为术中没找到内口而后形成低位肛瘘,经简单切开治愈,其余全部治愈无复发。有一例曾经做过3次高位肛瘘手术都复发的病例,手术中发现最深的瘘管直通直肠壁,在直肠后壁形成一个小孔,经过切掉这部分直肠后壁修补后痊愈。关于为什么有的瘘管盲端不会再行成肛瘘,而有的却会呢?这还是一个谜。去年底有两例高位肛周脓肿病人*,一位是老人,肛周脓肿3个月形成半马蹄形,在其他医院两次手术都只发现脓肿的分支,因术后持续疼痛高烧不退,我发现是后位的高位肛周脓肿(半马蹄形),经切开引流加内口切除手术,换药2个月痊愈。同期一位中年病人,高位肛周脓肿一周,同样做的切开引流加内口切除手术,换药3个月后形成高位肛瘘,再次行肛瘘完全切除术。*注:肛周脓肿单纯切开引流的话,肯定会形成肛瘘。如果内口清楚的话,同时切除内口,则可能不形成肛瘘而痊愈。
赵义瑞 主任医师 青岛市市立医院 肛肠外科1.1万人已读 - 精选 医改狂想
医改多少年,至今没有一个令人满意的结果。想来想去,关键问题就是一个“钱”字。 政府不想拿出更多的钱。即便是在现在的投入中,政府更热衷于搞建设,建新医院,并不想投在百姓身上。公立医院,虽然名义上是非盈利医院,但是,如果不盈利就不能维持运转,需要赚钱。医生,如果不能多赚钱就意味着没有奖金。医保局,希望能支付更少的钱,以保持盈余。病人,希望用更少的钱治好病。 矛盾最终在医生和病人之间爆发。医生们为了钱出现开大方,为没有手术适用症的病人做手术等丑恶现象。过激的病人则吧尖刀插入医生的胸膛! 所以,只有当医院没有盈利的压力,医生没有赚钱的压力,没有赚钱的冲动,医患关系才会和谐。 但是,现在的公立医院是不能担此重任了,这么多的公立医院,而且越建越多,政府财政无法负担。明年在县级医院实施的去掉15%药费的做法,也是没用的,因为招标进的药费,去掉15%还要比药店里高。私立医院就更不用说了,他们投资医院的目的只有一个,就是赚钱。 或许,中国还有一些人,如果让他们建立医院,不想赚钱。这些人就是为慈善捐款的人。 现在经常有媒体爆出一些白血病等困难家庭,他们最终都得到了一些慈善人士的捐款。最近发生的河北自己锯腿的病人,就是一个例子。 然而,需要救助的穷人何其多!有多少不会求助媒体的穷苦病人放弃治疗? 如果,建立一家慈善基金会,让怀有善心的人捐款,成立一家大医院,捐款人成立董事会,聘请专业管理团队,聘请社会爱心人士成立监事会,聘请有爱心的医生护士,给予他们合适的工资,不需要他们盈利,也不需要高精尖的技术,只需要他们给病人治好病,同时给予他们自主进药权(这样才能大幅降低药费)。这样的医院,只需要在一个大城市有一家,必形成一个标杆效应,成为公立医院的学习榜样,这样的医疗行业就会渐渐向好的方向发展了。
赵义瑞 主任医师 青岛市市立医院 肛肠外科1404人已读 - 精选 影响痔疮术后恢复质量的因素
经常有同期手术的病人相互比较谁的手术效果更好。但是,影响术后恢复的因素较多,个体差异较大。1.术前痔疮的严重程度。术前痔疮越严重,术后水肿就可能越严重,水肿消退后留下的赘皮就可能越多,病人感觉手术效果就差些。相反,术前痔疮程度越轻,术后反应就可能越小,术后恢复的效果就可能越好。比如2期的混合痔一般只做pph就够了,无需处理外痔部分,术后反应一般都比3-4期痔疮小,术后的效果看起来就更好些。2.病人对疼痛的耐受程度。越怕痛的人,术后肛周水肿越厉害,恢复后留下的赘皮就越多。这种个体差异很大的!3.手术质量。对于3-4期的混合痔,术中如果将皮下静脉丛剥除的干净,术后水肿的几率就低,相反,不剥离或者较少剥除者,水肿就厉害,术后残留赘皮就多,术后效果就差些。
赵义瑞 主任医师 青岛市市立医院 肛肠外科1987人已读 - 精选 肛门手术术后的疼痛
肛门部位的手术术后有多痛呢?有无痛的手术术式吗?这大概是每一位想做肛门手术的最重要问题之一。 疼痛,作为一种主观感觉,受很多因素的影响。 1.人的耐受度。大家都知道,有的人受严刑拷打视死如归,有的人一点皮肉之苦就立马招供。一般来说,饱受沧桑的人耐受力好些,女人特别是生过孩子的女人比男人耐受力好些。当然有例外。 2.手术前后的对比。这里是说,如果手术前的病患已经使肛门很痛,比如肛周脓肿,混合痔嵌顿等肛门剧痛的疾病,术后就会感觉痛得轻,甚至有轻松的感觉。而一些病混合痔,术前没犯病,没有疼痛的病,术后就会感觉很痛。 3.手术的大小。这个很好理解,只切一个切口的和切5个切口的疼痛程度肯定不一样。 4.手术部位。肛门部位,以齿状线分界,齿状线以上是直肠粘膜,没有疼觉神经,以下是皮肤,疼觉神经丰富。所以如果只在齿线上部位做手术,比如单纯做一个PPH手术,疼痛就会很轻。 5.手术技巧。手术技巧也是很重要的。手术中对正常组织的损伤程度,手术的质量,直接影响术后肛门水肿的程度。水肿越厉害,痛的越厉害。 综上所述,总结各种肛门手术后的疼痛程度,不考虑个人的耐受度因素,大致排位: 1.混合痔剥扎术(包括需要剥扎肛周外痔的PPH手术)2.肛裂手术,肛乳头状瘤手术3.高位肛瘘手术4.低位肛瘘手术5.血栓外痔手术6.单纯PPH手术7.直肠息肉手术。
赵义瑞 主任医师 青岛市市立医院 肛肠外科7169人已读 - 精选 PPH的真面目及其优缺点
PPH 是Procedure for prolapse and hemorrhoids的缩写,直译为治疗脱垂和痔疮的方法。 1997年,由Pescatori报道采用经肛门吻合器直肠粘膜切除术,用于治疗直肠粘膜脱垂。1998年,意大利学者Longo将此技术用于治疗痔的脱垂,并对直肠粘膜环状切除对于脱垂痔治疗的机理作了描述。国内姚礼庆于2000年开展此手术,用于重度痔的治疗。 PPH治疗痔疮的原理是使用环状吻合器,环形切除痔疮上缘往上4cm高的一段粘膜,同时将切缘钉合,这样可以将痔疮组织往上提,达到治疗痔疮的目的,所以这是一种不切痔疮而治疗痔疮的方法。 PPH治疗痔疮的理论依据是“痔疮是肛门衬垫下移”学说。认为痔是人人皆有的正常解剖结构,也就是肛垫,位于直肠下端,由粘膜下层的血管,平滑肌和弹力纤维组成。当肛垫的支撑组织Parks韧带和Treits肌发生变性断裂时,肛垫下移,形成痔脱垂。 Longo认为,PPH环型切除直肠下端2~3cm粘膜和粘膜下组织,恢复直肠下端正常解剖结构,即肛垫回位。同时,粘膜下组织的切除,阻断痔上动脉对痔区的血液供应,术后痔体萎缩,也被认为是PPH治疗痔的机理。因为PPH仅切除直肠下端粘膜和粘膜下组织,在感觉神经丰富的肛管和肛周不留切口,理论上减轻术后疼痛。因为吻合口位于肛管直肠环以上,括约肌损伤的机会相对减少。 然而,痔疮的本质并不是简单的“衬垫下移”。一块痔疮组织内,还有大量的静脉曲张团和增生的赘皮,而PPH 对这两部分是束手无策。阻断痔上动脉对痔区的血液供应,术后痔体萎缩的说法只是猜测,实际上痔疮末端血运非丰富,阻断痔上动脉后,会迅速建立侧枝循环,痔疮组织里的动静脉吻合支需要大量的血液。 所以,这几年,就连意大利医生longo也惊呼,PPH术后痔疮复发太快!所以,longo又与厂商合作开发了改良的PPH,加大粘膜仓,可以切除更长的粘膜,将“衬垫”更大幅度的上提。 其实,PPH术后复发的关键原因是没有解决痔疮的另外两个病理因素,就是静脉曲张团和赘皮增生。这两个问题不解决,上提再多有什么用呢?何况,上提过多过紧的话,可能导致吻合口张力太大而破裂大出血,我就见过好几例某医院医生给没有脱垂的病人做PPH手术导致大出血。 所以,要把痔疮做的尽可能干净彻底,就要PPH配合剥除静脉团和切除赘皮外痔,这样,用PPH解决脱垂衬垫问题,手术解决静脉团和赘皮外痔,手术才够完美。
赵义瑞 主任医师 青岛市市立医院 肛肠外科3万人已读 - 精选 痔疮的手术适用症
不是所有的痔疮都需要手术治疗,需要手术治疗的痔疮只占门诊就诊病人的10-20%,但是这几年我惊讶地发现,在某些痔疮专科医院,他们的门诊病人竟然是100%都需要手术治疗!而且还没检查就先让病人查术前常规和凝血常规,以便在上床检查时随时开刀! 什么样的痔疮需要手术治疗呢? 简单说,就是比较严重的痔疮才需要手术治疗。我们把混合痔分为4期,只有3-4期的混合痔需要手术治疗。 1期:大便时肛门出鲜血,但没有什么东西从肛门脱出。 2期:排便时肛门有出鲜血,并有少量肉从肛门脱出,大便完脱出物可以自己缩回去。 3期:排便时肛门出鲜血,并有较大脱出物,自己不能缩回去,需要用手推进肛门。 4期:肛门外长期有脱出物,虽然用手推进肛门,自己又会脱出。 之所以不主张较轻的痔疮做手术,是因为痔疮手术不可能是“除根”手术,任何人痔疮手术后都有可能复发,如果很轻的痔疮就做手术,可能你在一生中要做很多次痔疮手术! 1-2期的痔疮怎么办呢?1-2期的痔疮犯病时可能出血或者肿痛,用药物治疗就可以了。
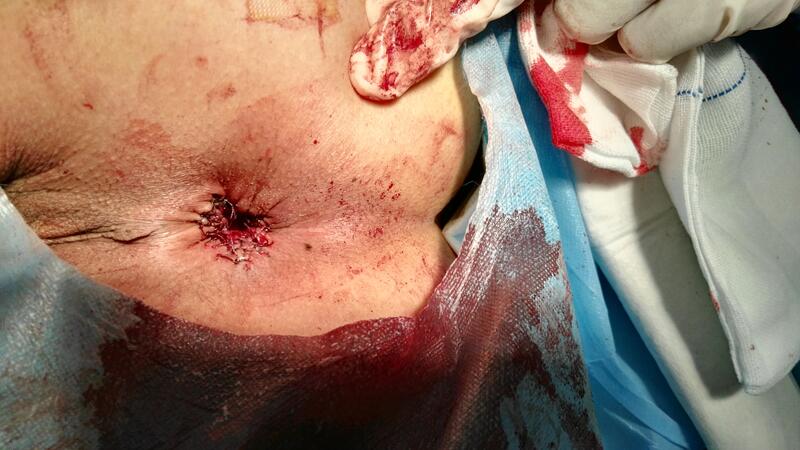
赵义瑞 主任医师 青岛市市立医院 肛肠外科7105人已读 - 典型病例 痔疮手术,大医院与小医院有什么不同吗?
就是质量,大医院自然要追求高质量。这是一例严重4期混合痔术后照片。
 赵义瑞 主任医师 青岛市市立医院 肛肠外科5672人已读
赵义瑞 主任医师 青岛市市立医院 肛肠外科5672人已读





