王官会医生的科普号
- 精选 腰椎间盘突出症治疗的策略和方法选择
疾病的防与治是两方面的,一面是医生,一面是患者。疾病发生前,大家要预防发病,发病后要在医生的帮助下战胜疾病,大家协同对付给我们造成麻烦的腰突。首先对医生讲,要“志于道,据于德,依于仁,游于艺'对于突友来说,要“上工治未病”“战略上藐视敌人,战术上重视敌人”给大家鼓鼓气啊:腰突无论多么严重,也没有什么可怕。说白了就是“死不了”,它又不是肿瘤。顶多是治疗的过程长,治疗的效果差,康复的时间久,复发的时间短。腰突总会有康复的那一天,这么一想我们对付这个顽疾是否就乐观多了?人体是生物性的,人是社会性的。人是物质的,但是为人治病又不能把人当做一个没有生命的物件进行处理。就是人在疾病之上还有心理(情感、情绪、性格)和社会背景(教育、经济条件、医疗经费负担情况)等非生物性的问题。医疗治疗行为是复杂的社会性行为。每个医生都期望自己的患者完全康复。但是依据医院的医疗条件、个人的医疗水平、熟练程度、当时实施治疗时的客观条件等等,决定了这个行为的不确定性。大家迫切需要了解更多的信息,这是我们好大夫网站能够积聚人气的根本原因。是故:知己知彼,百战不殆。这是所有突友的聪明的地方,这是孙子兵法中的上策,不战而屈人之兵是上上策。这里的“不战”指的是保守治疗。所以,保守治疗是所有突友应该首选的治疗方法。腰突最常见的两个误区:第一是拒绝有创治疗,第二是要求彻底治疗。阶梯治疗的原则:按照这个阶梯治疗:保守治疗,介入治疗(臭氧、冷凝汽化、激光),微创治疗(内窥镜手术,MED手术,小切口手术,微创融合手术),开放手术。任何手术都是一定的适应症,没有权威方法之说。对每个病人来说,不需要按照这个梯次逐个尝试。在有经验的医生指导下,根据自己的病情选择最合适的方法即可。动态选择治疗方法的原则(骑驴看唱本的原则)腰突治疗的一个误区,要求彻底治愈。违反了动态选择治疗方法的原则,容易陷入过度治疗的误区。人的生命是流动的,不同的阶段有不同的特点。虽然融合是黄金标准,可以获得短期优良疗效,但是过早选择终极治疗方法容易产生许多问题,这句话对医生和患者都有效。选择初级治疗方法的一个后顾之忧是,复发的问题。参考前面的原则,腰突不是肿瘤,死不了人。即使复发医生依然有恰当的方法给予恰当的治疗。不断学习货比三家的原则中国人有优良的学习习惯,作为一名突友要不断学习与腰突相关的知识,对于“一针治愈”“终身不复发”“权威疗法”有清醒的辨别能力。在中国聪明的人看病其实非常容易。看病和买东西一样,最好货比三家。特别是重大决策之前,不要被一家的溢美之词所迷惑。同样疗效微创为先的原则在相同疗效前提下,首选更微创的方法是腰突治疗的一个原则。腰突为什么作为首选的治疗方法,因为他的医源性创伤非常少。从介入开始的任何治疗方法都有医源性创伤的问题,危险性大小而已。就是介入这样创伤非常小的方法,我也处理了不少介入后感染的病例。介入后再内窥镜治疗的病例就多了去了。医疗行为与商业行为不同,商业行为失败,损失的是还能挣回来的金钱。医疗行为失败,损失的是不可挽回的健康和痛苦。腰突虽然很痛苦,但是与其他病相比风险小多了。有的疾病治疗的风险是后遗症,腰突的风险是疗效的程度,就是缓解不满意。突友稍心安。利益与风险共存是一个常识。保守治疗风险小,疗效低,复发率高。开放手术风险大,疗效也高,复发率也低。介入和微创方法介于其中。策略是相通的,战术是不同的谈谈具体的战术分工1、 保守治疗2、 介入治疗3、 内窥镜手术4、 MED及融合手术5、 mini-TLIF等小切口手术6、 PLIF等大型开放手术我的战术分工在3-5项内。就是说,疾病的初期、非严重病例我都不是我研究的范畴。可能让你失望了,这是没有办法的事情。学有专攻,我不可能这六项工作都做,否则我就什么都不是。下面大家可以提出具体的病例,再次表明我的学术分工在3-5项。我不是高明的医生,因为“生工治未病”。康复也不是我的强项,这是体疗科和康复科的强项。我的强项是“这个病是否需要做手术?需要做什么样的手术?疗效预期如何?”在腰椎论坛里有一个突友说我不是忽悠人做手术的主。这是对的,虽然我是外科医生,但是我谨遵古训:身体发肤,受之父母,不敢损伤,孝之始也;人还是原装的好。所有的人都怕手术,甚至打针,我也一样。但是看见有的突友痛苦的样子,与微创手术造成的痛苦,真是不可同日而语。对于症状严重,影像学变化严重的患者,建议不要怕手术,尤其不要怕微创手术或者内窥镜手术。中国有句话叫:长痛不如短痛。有的严重疼痛半个小时就可以彻底解决问题。根本没有必要长期的施行保守治疗。有严重的患者,找我看病的时候,已经保守了半年甚至更长的时间,保守治疗已经花了5-6万元了。实际上回头看影像学非常严重,根本就不适合保守治疗。最后的结果是花了钱还搭了时间,最后还是需要微创或者开放手术治疗。还有一点就是不要相信腰突个例治疗方法的宣传,比如某人如何严重,经过一个什么方法就治愈了,这不是科学的。科学的方法是,什么样的症状、体征、影像学改变,使用该方法治愈率是多少。最后判定它的适应症是什么,然后指导推广广大医生使用该方法。没有天生的权威,好医生都是练出来的。下面介绍如何选择保守治疗和非保守治疗人不是生物人,人是社会人。不同的人千差万别,对疼痛的耐受程度有很大的区别。同样的影像学突出,有的人疼痛非常严重,有的人就不是十分明显。选择保守治疗大概的几个原则:1、腰痛多数可以保守治疗。除非有严重的影像学改变,比如严重的腰椎不稳、滑脱等,单纯腰痛都可以保守治疗。2、如果没有马尾神经症状,多数腰腿痛可以保守治疗。3、如果单纯是疼痛多数可以保守治疗,如果合并麻木、无力,就需要小心。4、影像学不严重的腰痛、腿痛或腰腿痛选择非保守治疗的几个原则:1、 无论有无腰痛,出现了无法忍耐的放射性腿痛(坐骨神经痛)。2、 疼痛不是十分严重,但是十分困扰生活和工作,合并严重的影像学改变。3、 保守治疗无效的腰痛、腿痛或者腰腿痛,加严重的影像学改变4、 定位非常明确的坐骨神经痛,影像学改变不明显。需要施行封闭治疗,寻找疼痛原因。保守和非保守的时间界限是多少?过去的教科书讲,腰椎间盘突出症保守治疗的期限是6个月。时代是变化的,现在的医生不是完全遵照这个标准执行的。首先影像学的发展,使医生能够洞悉腰椎内部的变化。对保守治疗的疗效可以有一个大致准确的判断,不必卧6个月后告诉病人,你这个腰腿痛保守治疗效果不好,开刀吧。白白让病人痛苦了非常久的时间。意义就是说,不必严格按照6个月的时间,建议病人进行保守治疗。影像学和临床症状差异的处置1、 症状严重+影像学严重=非保守治疗2、 症状不重+影像学严重=保守治疗或者非保守治疗3、 症状不重+影像学不重=保守治疗非保守治疗方法的选择:包括各种介入治疗、各种微创手术、各种开放手术介入治疗(臭氧、冷凝汽化、PLDD等):影像学不严重的病例微创手术(内窥镜手术、各种小切口手术)严重椎间盘突出各种开放手术(PLIF):合并椎间隙狭窄、腰椎不稳、椎管狭窄、退行性脊柱侧弯合并腰腿痛的病例介入治疗方法的选择:对于年轻的患者,不建议大量使用臭氧。原因是使用臭氧的结果导致椎间隙破坏、椎间隙狭窄。微创方法的选择:内窥镜手术是我的最爱,无论多严重的椎间盘突出,大都(90%)可以取得优良的效果。合并腰椎不稳、滑脱、退行性侧弯、椎管狭窄等病理改变的除外。MED是我们放弃的小切口手术。它的临床治疗效果已经被内窥镜所替代,而住院时间和康复时间比MED短许多。内窥镜手术不受床位的限制,即使病房床位紧张,依然可以安排手术。因为内窥镜手术是日间手术,上午来,下午手术,晚上就拜拜了。最近医院紧张的血源,更是凸显了微创手术的优势,因为微创手术多数不需要输血。开放手术的选择:上述两种技术涵盖比较多的适应症,适应开放手术的疾病也就严重的椎管狭窄等问题了。腰突治疗上西医和中医的关系中华文化博大精深,伴随中华民族几千。我们看见它好的一面,也要看见里面的糟粕,这需要突友去伪存真。就腰突来说,多数中医的方法是治标不治本。治不好多数没有什么坏处,多数花钱也不多。大家可以试试,但是如果遇见花几万元也不缓解的方法,大家最好不要选。西医通过治标来治本,来的快。但是西医风险比中医大,除了疗效的问题外,有的容易导致医源性损害。西医的医学生教育比我们老祖宗做的好,经过许多人的努力,理论、方法、技术、工具越来越好。这就是西医受欢迎的一个原因。而我们老祖宗的东西,许多好的治疗方法传男不传女。传来传去传不下去了,因为计划生育下面就一个女儿。整个工具、技术、方法、研究方法、理论都需要全面提高。在诊断和治疗腰突的问题上,中西医是可以相辅相成的。比如按摩前做一个核磁,通过疾病的严重程度判断按摩的风险。西医治疗前后都可以先做做中医治疗,如果有疗效就可以暂缓西医的手术治疗,如果无效后再西医治疗这样两不耽误。建议大家提问题时,要提关键的重要的问题,一定同时上传影像学资料,最好是一张清楚的核磁。建议大家不要跟“水贴”,不要问保守方法的问题,不问康复的问题。因为我看见许多突友用他们的切身体会已经给大家提供了许多好的保守和康复经验,大家按照他们的经验作就可以了。把更多的时间给予无法决定是否需要非保守治疗的突友。
王官会 无职称 长春骨伤医院 骨科中心疗区4496人已读 - 精选 短节段钉棒复位“掀盖”回植式360°融合治疗Ⅱ-Ⅲ度峡部
【摘要】目的:总结分析短节段钉棒复位“掀盖”回植式360°融合治疗峡部裂型腰椎滑脱的中期临床疗效。方法:从2004年10月~2008年3月,对44例Ⅱ、Ⅲ度峡部裂型腰椎滑脱患者采用后路“掀盖”腰椎管减压、短节段椎弓根钉棒复位内固定,椎板回植式360°融合术进行治疗。其中男15例,女29例;年龄28~45岁,平均38.4岁,按Meyerding分级:Ⅱ度滑脱28例,Ⅲ度滑脱16例。L4/5滑脱18例, L5/S1滑脱26例。对所有患者术前、术后和随访时腰腿痛VAS评分,ODI评分、SF-36评分,滑脱率、复位率、椎间隙及椎间孔高度、植骨融合率及并发症等进行统计分析,评价临床及影像学治疗效果。结果:全部病例随访20~60个月,平均42个月, 临床疗效评价:优32例,良9例,可3例,差0例,优良率为95.3 %。36例患者解剖复位,其余8例患者获得90%-95%的复位,平均复位率97.4%,所有患者均获得骨性融合,融合率100%。髂骨取骨区疼痛4例,占9%;浅表感染2例,占4.5%;硬膜撕裂1例,占2.3%;融合相邻阶段退变2例,占4.5%;无一例出现神经损伤;无明显假关节形成,无内固定失效及术后椎管再狭窄。结论:短节段钉棒复位“掀盖”回植式360°融合治疗峡部裂型腰椎滑脱是治疗LSL的一种可靠方法, 中期随访临床疗效满意,融合率高且并发症少,但远期疗效有待进一步随访分析。关键词:腰椎,滑脱,环状融合,椎板回植【Abstract】Objective:The aim of this study was to evaluate the mid-term radiological and functional outcome of surgical treatment for symptomatic adult isthmic spondylolisthesis.Methods:from october 2004 tomarch2008, 44 patients with gradeⅡand Ⅲsymptomatic isthmic spondylolisthesis underwent instrumented slip reduction combined with circumferencial fusion and restoration of lamina. There were 15 males and 29 females with an average age of 38.4 years ranging from 28 to 45 years. The pars defect was bilateral in all patients, with the affected vertebrae being L5 in 26 patients, L4 in 18 patients. Spondylolisthesis was measured according to Meyerding’s method, 28 patients were grade II and the others were grade III. The clinical outcome and radiographical outcome were reviewed and analysised, which include VAS,ODI, SF-36,slipping percentage, heights of intervertebral space and foramen, fusion rate and complications.Results:At an average of 42 months (range 20–60 months) follow-up, 32 patients got excellent clinical results, 9 patients got good results and another 3 patients got fair results according to Morelos criteria. The slip was anatomically reduced by 100% in 36 patients. and range 90% to 95% in another 8 patients. The total average of slip reduction for the group was 97.4%. All the patients had solid fusion, fusion rate was 100%, and were all manintained at latest follow-up. Complications including: pain at donor site of iliac bone 4 cases(9%), Superficial infection 2 cases(4.5%), dural tear 1 case(2.3%), degeneration of adjacent vertebrea 2 cases(4.5%), There were no patient with nerve root injury, pseudoarthrosis,false of internal fixation and acquired spinal canal stenosis due to operation。 All patients achieved a successful fusion. There were no postoperative nerve root deficits. All patients stated that they would be prepared to undergo the same procedure again if required. And all the patients returned to their pre-symptom work status.Conclusion:Our findings suggest that instrumented slip reduction combined with circumferencial fusion and restoration of lamina for adult isthmic spondylolisthesis may yield good functional mid-term results. A high fusion rate and maintenance of reduction with a low complication rate may be expected. Further follow-up is necessary to evaluate long-term outcome.【Keywords】:lumbar vertebrae;spondylolisthesis; circumferencial fusion;restoration of lamina峡部裂型腰椎滑脱症是成人腰腿痛的常见原因之一,其治疗方法较多,近来常用的有峡部直接修复术、Gill椎板切除术、后外侧融合术、后路器械复位加后外侧融合术、椎体间融合术等。作者从2004年10月-2008年3月应用短节段钉棒复位“掀盖”回植式360°融合治疗峡部裂型腰椎滑脱治疗成人峡部裂性腰椎滑脱症44例,中期随访临床疗效满意,现报道如下:1 资料与方法1.1 临床资料: 本组病例44例,其中男15例,女29例;年龄28~45岁,平均38.4岁,病程最长7年,最短14个月,平均38个月。所有患者均有不同程度的下腰痛,其中合并双下肢痛17例,单侧下肢痛27例;站立和行走后腰痛加重,卧床后缓解,另有15例患者有间歇性跛行,所有患者术前均经过至少6个月的保守治疗无效。术前常规进行腰椎正侧位、双斜位、过伸位、过屈位片,44例均为峡部裂性腰椎滑脱,其中L4/5滑脱18例, L5/S1滑脱26例,按Meyerding分级[1]:Ⅱ度滑脱28例,Ⅲ度滑脱16例,滑脱率为平均47.5%(25%-68%)。1.2 手术方法:本组病例全部采用全麻,俯卧位,术中常规诱发电位监测。以滑脱椎体为中心,作后正中切口,沿骨膜下剥离显露病变椎板及上下方各一个正常椎板,同时显露两侧横突和关节突,椎弓峡部由于峡部不连、峡部位移导致局部瘢痕显著,提拉滑脱椎体棘突可发现棘突和椎板松动现象(漂浮)。清除双侧断裂椎弓峡部的瘢痕组织,沿该棘突上下方依次切除棘间韧带、椎板间黄韧带以及双侧下位关节突关节的关节囊,然后将椎板完整掀除,去除肥厚的黄韧带等软组织后保存备用(fig1.1)。进行彻底的椎管及神经根管减压松解,减压充分后,分别在滑脱椎体两侧椎弓根内准确植入两枚合适长度提拉螺钉,下位椎体两侧椎弓根内植入两枚固定螺钉,安装固定棒,撑开椎间隙,紧固下方固定螺帽固定,术中透视如果椎间隙高度<5mm,先行椎间盘切除、松解椎间隙,再次撑开椎间隙固定,直至椎间隙高度理想后,通过拧紧螺帽提拉上方螺钉进行复位至满意位置(fig1.2)。神经根外侧经椎间孔入路彻底切除椎间盘组织及椎体后缘骨赘,插入椎间撑开器,用绞刀、刮匙将残留椎间盘组织及上下软骨终板清除,自体髂骨植入椎间并填入融合器中,斜行植入椎间融合器一枚。松开固定钉螺母,用加压器将椎弓根螺钉靠拢,行椎间加压,使前方椎间隙张开,恢复腰椎前凸。清理椎弓峡部断端硬化骨质,咬除下位椎体上关节突关节软骨、掀除椎板后盖下关节突关节软骨并将椎板皮质咬成粗糙面植骨床,然后将椎板原位回植(fig1.3),取自体髂骨行后外侧植骨,如回植椎板不稳定,棘突根部用丝线缝合固定于相邻棘突。切口常规置引流管。< p=""> Fig 1.1 Fig 1.2 Fig 1.31.3 围手术期处理 术前30分钟及术后常规应用抗生素5-7天预防感染。术后48h拔除引流管,术后24h即开始被动和(或主动)行直腿抬高运动,避免神经根粘连,改善神经根顺应性,以适应复位后的脊柱结构。术后5-7天佩戴支具逐渐下地活动。术后1年内每隔3个月、1年后每6个月进行随访,复查腰椎X线,了解融合情况及内固定有无松脱、断裂等情况,必要时行腰椎CT或MRI检查。1.4 疗效评定标准:1.4.1临床评价:临床疗效评定主要从以下五个方面进行评价,①功能评价采用国际常用的Oswestry功能障碍评分[2];②一般情况采用SF-36评分[3];③疼痛评价采用VAS评分[4],④患者的满意度;⑤患者的工作状况。总体临床疗效评价采用Morelos评定标准[5]。表1 Morelos 临床疗效评价标准优腰腿痛完全缓解消失日常生活活动不受限不需要服用止痛药物能够蹲坐于地板上良腰腿痛明显缓解能够胜任惯常的工作日常生活活动轻度受限偶尔需要服用止痛药物能够蹲坐于地板上可腰腿痛部分缓解能够从事更轻或受到限制的工作日常生活活动受限需经常服用轻度止痛药物蹲坐地板轻度受限差腰腿痛少许或未缓解日常生活活动明显受限不能从事惯常的工作需长期服用止痛药物不能蹲坐地板1.4.2 影像学评价:最终随访时常规摄腰椎正、侧、斜位及伸屈侧位线片及三维重建CT。分别测量术前、术后及最终随访时的滑脱率、椎间隙高度、椎间孔高度、融合率及断钉率。骨性融合标准为连续性骨痂通过骨小梁或植骨材料与椎体之间无明显透光影。2 结 果 44例患者均获随访20月~60月,平均42个月。对所有患者的术前、术后和最终随访时的临床疗效评分及影像学测量指标进行统计学分析(表2,表3)。2.1 手术时间及出血量手术时间为90-150min,平均115 min,术中出血量300-1000ml,平均失血量600ml,44例患者有6例输注红细胞400ml-600ml。2.2 复位程度及丢失情况按Tailand方法测量滑脱率,术前滑脱率平均滑脱率为47.5%(25%-68%),术后3天滑脱率平均为2.6%(0%-10%),复位率为97.4%,最终随访时滑脱率平均为2.6,复位率为97.4%,无明显丢失。2.3 椎间隙高度及椎间孔高度术前椎间隙高度为4.5±1.3 mm,术后为11.5±1.8mm,增高7.0 mm。最终随访时为11.2±1.5 mm,丢失0.3 mm。术前椎间孔高度为13.3±2.8mm,术后为17.8±4.1 mm,增高4.5 mm。最终随访时为17.4 ±3.6 mm,丢失0.4 mm。2.4融合率本组44例在至少20月以上的随访中,无一例出现融合器后移、塌陷;无断钉、断棒和松动现象发生。X线及CT重建显示所有患者均在1年内获得骨性融合,融合率100%。2.5 临床疗效评估① Oswestry功能障碍评分:术前平均为(49.5±12.4)分, 末次随访时平均为(12.9±6.5)分;②一般情况采用SF-36评分:SF-36评分术前平均为43.2±15.8分, 末次随访时平均为70.2±14.4分,较术前提高62.4%。③ VAS疼痛评分: VAS腰痛评分术前平均为7.3±2.5分,末次随访时平均为1.0±1.0分;VAS腿痛评分术前平均为8.0±3.5分,末次随访时平均为1.5±1.0分。④患者的满意度:末次随访时对患者进行问卷调查“你对手术的结果总体有多满意,如果让你重新选择,你会再次接受该手术方案治疗吗?”所有患者均表示对治疗效果满意,回答愿意再次接受该手术方案。;⑤患者的工作状况:所有均返回工作岗位,其中41例患者恢复到以前的平常工作,其余3例更换了更轻的工作。根据Morelos评定标准:优32例,良9例,可3例,差0例,优良率为95.3 %。2.6并发症髂骨取骨区疼痛4例,占9%;浅表感染2例,占4.5%;硬膜撕裂1例,占2.3%;融合相邻阶段退变2例,占4.5%;无一例出现神经损伤;无明显假关节形成,无内固定失效及术后椎管再狭窄。表2:结果资料复位程度椎间隙高度椎间孔高度SF-36评分ODI评分VAS腰痛评分VAS腿痛评分术前47.5%4.5±1.313.3±2.843.2±15.849.5±12.47.3±2.58.0±3.5术后2周97.4%11.5±1.817.8±4.1----最终随访97.4%11.2±1.517.4±3.670.2±14.412.9±6.51.0±1.01.5±1.0表3:主要常见并发症发生情况情况并发症发生病例数发生率围手术期并发症感染24.5%硬膜撕裂12.3%神经损伤00%硬膜外血肿00%取骨处并发症49%远期并发症假关节形成00%内固定失效00%融合相邻阶段退变24.5%术后椎管再狭窄症状00%3 典型病例 Fig 2.1 Fig 2.2 Fig 2.3 Fig 2.4Fig 2.5 Fig 2.6 Fig 2.7 Fig 2.8Fig 2.9 Fig 2.10 Fig 2.11患者,女,42岁,L5/S1峡部裂型腰椎滑脱,II度,fig2.1和fig2.2为术前X 线,fig2.3和fig2.4为术前CT, fig2.5和fig2.6为术后X 线, fig2.7术中取内固定时所见,fig2.8和fig2.9为术后2年CT,fig2.10和fig2.11为术后2年内固定取出后X线。4 讨 论 椎弓峡部裂好发于下腰椎,约占成人数的5%~7%,是青壮年的常见病。持久的负重和反复剪切应力作用,即可引起腰椎滑脱,并导致椎管狭窄、椎间盘突出、马尾神经受压,是成人腰痛的常见原因之一,经保守治疗无效、神经症状反复发作则需手术治疗。腰椎滑脱症的手术治疗方法很多,目前仍存在争论,主要的方法有:椎板切除减压术,峡部原位植骨融合术,后外侧融合术,椎间融合术,环状融合术等。后外侧融合过去很长一段时间内被认为是腰椎滑脱治疗的金标准,大量临床文献报道治疗效果满意,临床疗效优良率达到68%-98%,融合率达到80%-100%[6]。但随着临床应用的不断增加,亦有很多学者报道部分患者出现滑脱进一步加重、假关节形成融合失败等现象。Molinari等[7]对比分析PLF及ALIF+PLF治疗一组腰椎滑脱的患者,结果显示:39%的PLF组出现假关节,而ALIF+PLF组融合率100%。融合失败的患者往往需要再次甚至多次手术,大大增加的患者的痛苦及医疗资源的浪费。近年来,随着对腰椎滑脱的病理和生物力学认识不断加深,椎间盘退变在滑脱发生中的作用及椎体前柱对维持脊柱稳定性的作用逐渐被广大学者所认识,在腰椎滑脱的治疗中椎体复位及环状融合的理念越来越得到学者们的接受。越来越多的报道显示环状融合能够达到90%-100%的融合率,尤其是在融合容易失败的人群中具有更高的优越性如:长期吸烟者、糖尿病患者、多次融合手术失败者等。张为等[8]对31例腰椎滑脱症应用环状融合术治疗,随访5月-3年,融合率100%,滑脱复位率94%,临床结果优良率93.5%。Sprut等[9,10]应用环状融合治疗轻度峡部裂型腰椎滑脱,平均随访2.1年,所有患者获得骨性融合,随后他又报道了平均5.6年的随访结果,融合保持良好,无内固定松动及假关节发生,临床疗效良好。在本组病例中,平均随访42个月,所有患者均达到骨性融合,椎间高度、椎间孔高度、滑脱角基本恢复正常,最终随访无明显丢失,无假体松动、内固定失败、滑脱加重的并发症出现。ODI评分、SF-36评分、VAS评分、患者的工作状况均较术前明显改善,临床疗效评价优32例,良9例,可3例,差0例,优良率为95.3 %,患者满意度100%。我们认为环状融合的优点主要有:①前、中、后三柱都得到了植骨融合,是真正意义上的三维三柱固定,大大提高了脊柱植骨融合的质量,减少了内固定物折断和复位丢失等并发症;②椎间植骨与椎弓根钉内固定联合应用可恢复脊柱的力学结构,恢复椎间高度及椎间孔容量,从而对神经根管和椎管起到间接减压作用;③椎弓根钉的即刻稳定性作用可防止Cage移位、松动、下沉等并发症;④可避免前路椎体间植骨融合术的大创伤及大血管和植物神经损伤等并发症,同时解决了前路植骨融合不能进行的复位、神经根减压的缺点;⑤固定物为短节段而最大限度地保留了脊柱运动功能,术后对腰部的是影响降低;⑥在行椎间融合的同时可行髓核摘除、椎管和神经根管减压。很显然,环状融合的的医疗费用短期内明显高于其他融合方式,但我们认为从长远角度考虑,一次性融合成功远比融合失败而再次手术所需的费用低,一旦融合失败,再次手术所需的费用势必更高,且给患者带来了更多的痛苦和造成更多的医疗资源的浪费。Soegaard R等[11]随机对照研究接受环状融合或后外侧融合治疗的146例患者,随访4-8年,对比分析两组患者的医疗费用及临床疗效,结果显示:环状融合不仅在融合率、临床疗效、再次手术等方面明显优于后外侧融合组,且平均医疗费用明显低于后外侧融合组。滑脱是否复位,尤其是有无必要解剖复位,一直是众多学者争论的焦点,过去文献报道高达31%的神经损伤并发症[12-17]是众多发对者的主要原因,但是解剖复位又具有很多的优点,如:①扩大椎管容积和椎间孔高度,解除神经压迫; ②增加了椎间植骨融合的面积,消除了植骨部位所承受的不良剪切应力,有利于植骨融合的实现; ③消除了Cage等内固定器械所承受的不良剪切应力,使内固定器械更趋稳固,有效地防止了内固定器械的松动、位移、折弯、断裂等情况;④重建了脊柱的正常序列和功能,恢复了脊柱的正常生物力学形态,矫正腰骶部畸形,消除腰椎过度前凸、骨盆倾斜、膝关节屈曲,从而获得体态和步态的改善,增强了病人康复的自信心。近年来,由于椎弓根钉内固定器械的改进及应用技术的提高,使滑脱椎休的复位成为可能,很多学者通过各种器械或复位的技巧使腰椎滑脱的复位获得很好的临床疗效,复位的理念越来越得到学者们的接受。Spruit等报道[9,10]应用后路器械复位+前路椎间融合治疗12例轻度腰椎滑脱患者,术前21%的滑脱降至术后7%,无一例出现神经损伤并发症,平均随访2.1至5.6年,ODI及VAS评分明显优于术前,临床疗效良好。Yizhar Floman等[18]采用SOCON复位系统联合椎间融合治疗12例不稳定的腰椎滑脱患者,5例患者解剖复位,例外7例患者达到90%-95%的复位,临床疗效良好且无一例出现神经损伤表现。Mehdian等[19]采用一种新型的技术治疗一例14岁重度L5/S1滑脱患者,通过前后联合入路进行椎体短缩、减压、滑脱解剖复位、环状融合等程序实现了完全解剖复位,使患者获得了良好的临床疗效,且外观体型明显改观,未出现神经损伤症状。在本组病例中,我们采用后路“掀盖”彻底减压、富乐椎体复位系统复位固定、椎板回植360°环状融合的方法治疗峡部裂型腰椎滑脱44例,其中36例患者解剖复位,其余8例患者获得90%-95%的复位,平均复位率97.4%,无一例患者出现神经损伤表现。遗憾的是本组病例中没有IV、V度的滑脱患者,因而对于更加重度的滑脱病例,神经损伤发生的情况有待进一步观察。我们认为要追求滑脱复位且避免神经损伤需要注意以下几点原则:①彻底减压松解神经根:峡部裂患者峡部纤维组织、黄韧带等明显增生肥厚,且多合并有钙化,形成明显的“钩状”骨质增生。且双侧小关节增生,上下关节面由矢状面向冠状面移行,椎体发生滑移后,骨性椎管矢状径在滑移平面发生严重狭窄,神经根管处更加明显。传统的观念中,减压即是椎板切除,往往忽略了以小关节突为中心的病理改变所致的根管狭窄,在本组病例中,椎板及下关节突整体掀除,彻底切除椎管、峡部及神经根管内的软组织及钙化增生组织,解除神经根粘连及压迫,关节突部分咬除后,椎间融合经椎间孔入路进行(TLIF),减少了神经根及脊髓的牵拉损伤。②复位前需恢复椎间隙高度:复位前使椎间隙撑开,恢复椎间高度对减少复位中神经根牵拉损伤具有重要的意义。Cadaveric[20]在体外进行椎体复位试验,结果发现,椎体复位中神经根受到牵拉随着椎间高度的增加而逐渐加重,但是椎间起始高度越接近正常,神经根牵拉损伤的可能性越小,因而认为椎间起始高度的恢复可明显减轻复位中神经根的牵拉损伤。 ③术中加强神经诱发电位监测:本组病例所有患者术中均应用术中诱发电位监测,一旦出现异常信号,立即停止复位,我们的建议是尽量解剖复位,但不强求解剖复位。硬膜外纤维化(Epidural fibrosis)是指椎板切除术后硬膜外腔的手术涉及范围内形成的瘢痕或组织纤维化,是机体对创伤的修复反应。虽然其对对破裂纤维环的修复、防止残余退变椎间盘再突出,对新骨的形成、黄韧带的修复都有积极意义。但是目前普遍认为,椎管内瘢痕的粘连收缩会牵拉硬膜和神经根,限制其活动,被瘢痕包绕的神经根受到非正常的牵拉和挤压,神经纤维的轴浆运输、动脉血供、静脉回流受影响,神经根和背侧神经节对机械压迫很敏感,会产生一系列症状,如疼痛、麻木、肌无力等。因而众多学者认为硬膜外纤维化是腰椎术后综合征(failed back surgery syndrome.FBSS)的重要原因之一[21-23],大约占FBSS的5%-24%。对于腰椎滑脱的治疗,目前的治疗方案中常采用切除松动的棘突和椎板进行椎管减压,术后因椎板切除所形成硬膜外纤维化,往往导致术后中、远期出现医源性、继发性、瘢痕性椎管狭窄表现即FBSS的发生,因而如何减少或预防滑脱术后硬膜外纤维化形成,对改善临床疗效具有重要的意义。基于此,一些学者曾尝试使用不同的方案来减少椎板减压术后局部瘢痕形成,这些方法中包括药物、自体脂肪片、明胶海绵、高分子人工硬膜以及以透明质酸为主要成分的医用胶等,但疗效尚不确定。近年来,有部分学者提出,椎板是一种非常有效的阻止硬膜外纤维形成的屏障[24,25]。Yucesoy等[25]利用老鼠进行动物试验,将7只老鼠椎板切除后回植,结果发现椎板切除的部位并没有明显的纤维组织形成。本组病例中,我们将“漂浮”椎板完整摘除后回植,这样不但可以充分显露椎管,安全、有效地进行椎体滑脱的复位和神经根的减压、松解,同时尚可利用原有棘突、椎板的原位回植来保存椎管后壁的完整性,这样既可有效防止术后由于椎管后壁骨性结构缺如出现的局部瘢痕组织增生、椎管继发性狭窄、硬膜囊再次受压而出现的相关神经症状。同时由于恢复了脊柱正常的后部结构,大大增加了后外侧植骨融合的融合面积,这对于360°环状融合具有一定的意义。本组所有44例峡部裂型腰椎滑脱患者,平均随访42月,无一例出现继发性、医源性椎管狭窄等临床表现。随访X线及CT检查提示,回植椎板位置良好,椎弓峡部及关节突间融合满意,椎管无狭窄。 腰椎滑脱术后并发症是导致临床疗效不满意的重要原因,在本组病例中,围手术期并发症有7人次,其中浅表感染2例,均通过局部换药,静脉应用抗生素后治愈,无椎间隙等深部感染发生。1例患者由于硬膜粘连严重,掀除椎板过程中硬膜撕裂。4例患者出现取骨处疼痛不适等症状。远期并发症中本组无一例出现假关节形成、内固定失败、FBSS,但是我们发现本组中有2例患者出现了相邻的上位节段退变,发生率4.5%,可能于稳定融合后相邻节段生物力学发生改变有关,由于样本量少,暂不能得出可靠的结论,有待进一步分析。 总而言之,短节段钉棒复位“掀盖”回植式360°融合是治疗峡部裂型腰椎滑脱一种可靠方法,能够提高增加植骨融合面积、提高融合率、维持良好的椎间隙高度和形态及腰椎生理性前凸,同时能够减少硬膜外纤维化的形成,但是相邻节段的退变值得关注和进一步的研究。参考文献:[1].Meyerding H. Spondylolisthesis: surgical treatment and results. Surg Gyn Obstet.1932;54:371-377[2].Loisel P,Poitras S,Lemaire J,et al.Is work status of low back pain patients best described by an automated device or by a questionnaire?Spine,1998,23:1588-1594.[3].Ware JE,Jr.SF-36 health survey update. Spine 2000;25:3130-3139.[4].Carlsson AM.Assessment of chronic pain.Part I:Aspects of the reliability and validity of the visual analogue scale[J].Pain,1983,16(1):87-101.[5].Oscar Morelos , Alfredo O. Pozzo.Selective instrumentation, reduction and repair in low-grade isthmic spondylolisthesis.International Orthopaedics (SICOT).2004; 28:180–182.[6].Jacobs WC, Vreeling A, De Kleuver M.Fusion for low-grade adult isthmic spondylolisthesis: a systematic review of the literature .Eur Spine J.2006 Apr;15(4):391-402.[7].Molinari RW, Bridwell KH, Lenke LG, et al. Anterior column support in surgery for high-grade, isthmic spondylolisthesis. Clin Orthop. 2002;394:109–120.[8].张为,丁文元,申勇等.360度环状融合内固定术治疗腰椎滑脱,河北医科大学学报,2005;26(2):102-105.[9]. M. Spruit,P. W. Pavlov,J. Leitao et al.Posterior reduction and anterior lumbar interbody fusion in symptomatic low-grade adult isthmic spondylolisthesis: short-term radiological and functional outcome.Eur Spine J (2002) 11 :428–433.[10].M. Spruit,J. P. W. van Jonbergen,M. de Kleuver.A concise follow-up of a previous report:posterior reduction and anterior lumbar interbody fusion in symptomatic low-grade adult isthmic spondylolisthesis.Eur Spine J (2005) 14: 828–832.[11].Soegaard R,Bünger CE,Christiansen T, et al. Circumferential fusion is dominant over posterolateral fusion in a long-term perspective: cost-utility evaluation of a randomized controlled trial in severe, chronic low back pain.Spine (Phila Pa 1976).2007 Oct 15;32(22):2405-14.[12]. Lehmer SM, Steffee AD, Gaines RW Jr. Treatment of L5–S1 spondyloptosis by staged L5 resection with reduction and fusion of L4 onto S1 (Gaines procedure). Spine 1994;19:1916–25.[13].Harms J, Boehm H, Zielke K. Surgical treatment of spondylolisthesis: TheHarms technique. In: Bridwell KH,DeWald RL, eds. The Textbook of Spinal Surgery. Philadelphia, PA: Lippincott Williams & Wilkins; 1991.[14]. Lehmer SM, Steffee AD, Gaines RW. Treatment of L5-S1 spondyloptosis by staged L5 resection with reduction and fusion of L4 onto S1 (Gaines Procedure). Spine. 1994;19:1916–1925.[15]. Bradford DS, Boachie-Adjei O. Treatment of severe spondylolisthesis by anterior and posterior reduction and stabilization: a long-term follow-up study. JBJS. 1990;72:1060–1066.[16].Poussa M, Schlenzka D, Seitsalo S, et al: Surgical treatment of severe spondylolisthesis in adolescents:Reduction or fusion in situ. Spine 18:894–901, 1993.[17].Tiusanen H. Schlenzka D, Seitsalo S, Poussa M, Osterman K: Results of a trial of anterior or circumferential lumbar fusion in the treatment of severe isthmic spondylolisthesis in young patients. J Pediatr Orthop B5:190–194, 1996.[18]. Floman Y, Millgram MA, et al . Instrumented Slip Reduction and Fusion for Painful Unstable Isthmic Spondylolisthesis in Adults.J Spinal Disord Tech 2008; 21:477-483.[19].S. M. H. Mehdian , FRCS ,* R. Arun, et al. Reduction of Severe Adolescent Isthmic Spondylolisthesis: A New Technique.Spine 2005;30: E579–E584.[20]. Cadaveric DM,Petraco DM, Spivak JM, Cappadona JG, et al. An anatomic evaluation of L5 nerve stretch in spondylolisthesis reduction.Spine1996;21:1133–8.[21]. North RB, Campbell JN, James CS, et al. Failed back surgery syndrome:5-year folloow-up in 102 patients undergoing repeated operation.Neurosurgery,1991,28:685-691.[22]Fritsch EW, Heisel J, Rupp S. The failed back surgery syndrome:reasons,intraoperative findings, and long-term results: a report of 182 operative treatments. Spine,1996,21:626-633.[23]Robertson JT.Role of peridural fibrosis in the failed back:a review. Eur Spine J,1996,5(suppl 1):2-6.[24]. Lawson KJ, Malychy JL, Berry JL, et al. Lamina repair and replacement to control laminectomy membrane formation in dogs. Spine 1991; 16: S222–6.[25].Yücesoy K, Karc[latin dotless i]; A, K[latin dotless i]l[latin dotless i]alp A, et al. The barrier effect of laminae: Laminotomy versus laminectomy. Spinal Cord 2000; 38: 442–4.
王官会 无职称 长春骨伤医院 骨科中心疗区1127人已读 - 精选 腰椎间盘突出症术后复发:再次手术行微创椎间盘镜
椎间盘突出为退变性疾病,退变是自然规律,就如一部机器,使用时间长了,都会磨损、老化,甚至出故障,人的身体疾病是一样的道理。既然是退变,随着年龄的增长,劳累的加重,椎间盘也会进一步退变。所以,追求椎间盘
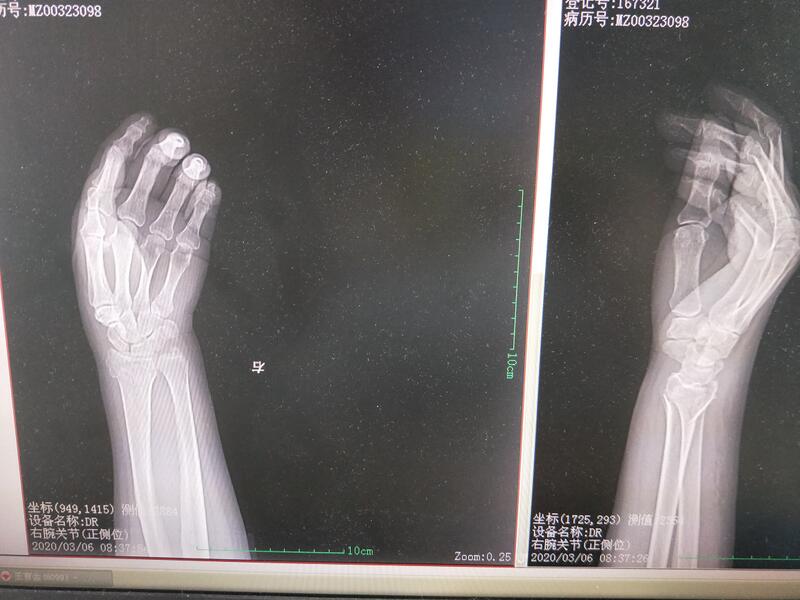
王官会 无职称 长春骨伤医院 骨科中心疗区4237人已读 - 骨折手法复位 桡骨远端骨折手法复位前后对比
 王官会 无职称 长春骨伤医院 骨科中心疗区1000人已读
王官会 无职称 长春骨伤医院 骨科中心疗区1000人已读 - 医学科普 降压药的使用原则和建议
目前,临床使用的降压药大致分为六类,差不多10年发明一类新药。根据上市时间,降压药分为: 一、α受体阻断剂 1940s上市,代表药为特拉唑嗪。 通过阻断肾上腺素α受体,直接扩张血管而降压。降压作用比较强,但血压下降后反射性引起心率增快,个别患者因此诱发心绞痛。最大的副作用是体位性低血压(卧位或蹲位突然站立等体位改变时出现低血压甚至虚脱)。因其副作用大,临床不作为一线降压药,较少使用。但对肾性高血压等难治性高血压,还可以使用。 二、利尿剂 1950s上市,代表药物氢氯噻嗪。利尿剂大体分为4种: 1、噻嗪类:代表药氢氯噻嗪; 2、袢利尿剂:呋塞米、托拉塞米等; 3、醛固酮拮抗剂:也称保钾利尿剂,代表药螺内酯; 4、渗透利尿剂:甘露醇。 钠摄入过多是高血压的一个主要原因,而且体内过多的钠抑制某些降压药的疗效。利尿剂治疗高血压不是为了排尿,而是为了排钠。利尿剂是降压治疗的基础用药,几乎能和其它任何降压药联合使用。 1、氢氯噻嗪的利尿作用较缓,但排钠作用不差,所以是降压用利尿剂的首选药。氢氯噻嗪的用量为每日12.5 mg~25 mg(半片~1片),如果加大剂量,降压的作用未增加,但低血钾的风险就会加大。一些ARB类降压药比如厄贝沙坦氢氯噻嗪片、缬沙坦氢氯噻嗪片等就是在制药时加入了12.5mg的氢氯噻嗪片,以增加降压效果。 2、第三种利尿剂螺内酯的利尿作用也比较缓,是醛固酮增多症引起的继发性高血压的特效治疗药物。因其减少钾的排泄,可抵消其它利尿剂导致的低血钾,常与噻嗪类利尿剂联合使用,既可增加利尿效果,又可避免血钾紊乱。长期单独使用可能引起高血钾。注意:螺内酯可引起男性乳房发育等女性化倾向,所以年轻男性高血压患者使用要慎重。 3、第二种袢利尿剂的利尿作用非常强,用于严重水肿、心衰等的利尿治疗,常引起低血钾,所以一般不用于降压治疗。 4、第四种渗透利尿剂不能用于降压治疗。 5、此外,吲哒帕胺片也是一种利尿剂,通过排钠和缓解血管痉挛而降压。 注意:利尿剂可干扰尿酸的排泄,因而可以诱发痛风发作。 三、β受体阻断剂 1960s上市,代表药物美托洛尔。 肾上腺素受体分为 3 种类型, 即β1受体、β2受体和β3受体。β1受体主要分布于心肌,激动可引起心率增快和心肌收缩力增加;β2受体分布于支气管,激动可引起支气管扩张;β3受体主要分布于脂肪细胞上,激动可引起脂肪分解。β受体阻断剂就是阻断上述的作用,引起与激动相反的效果,比如心率减慢、心肌收缩力下降、支气管痉挛等。 β受体阻断剂目前分为三代: 1、第一代,为非选择性β-受体阻断剂。这一类药物不加选择的阻断三种受体,不但引起心率减慢、血压下降,还能引起支气管痉挛,诱发哮喘,还干扰糖代谢,导致血糖升高。降压能力不强,副作用却不少,所以这一类药基本上已被淘汰。 2、第二代,选择性的阻断β1受体,代表药为美托洛尔,其它还有阿替洛尔,比索洛尔等。可降低血压,减慢心率,对气管和血糖没有影响,是目前β-受体阻断剂的主力军,可优先选择。 3、第三代,也是非选择性β-受体阻断剂,但添加了α-受体阻断剂,拮抗了第一代药的副作用,而且降压效果更好,是β-受体阻断剂这一类药中冉冉升起的新星。代表药为阿罗洛尔、卡维地洛等。 β-受体阻断剂对心脏有额外的保护作用,对以舒张压(低压)高为主的高血压可优先选择使用。此外,对焦虑症引起的高血压,以及精神因素占主要作用的高血压可优先选择。 β-受体阻断剂的绝对禁忌证是II度以上房室传导阻滞。 四、钙通道阻滞剂 1970s上市,也叫钙拮抗剂,由于这类药的药名中都有“地平”二字,所以通俗称地平类,代表药氨氯地平。 通过阻断心肌和血管壁平滑肌细胞膜上的钙离子通道,直接扩张血管,使血压降低。 CCB是一个大家族,成员众多,“性别、年龄、性格”等各不相同。概括起来,目前分为老少三代。 第一代:代表药硝苯地平。这类药起效快,药效维持时间短,需要每天服用3次。服用后血压很快降低,但由于血管迅速扩张,病人常常感到头痛头晕,面红耳赤,心跳加快。硝苯地平由于起效快、失效快的特点,即使每日服用三次,血压也很难平稳。而且长期单独使用硝苯地平降压容易引起猝死,所以,硝苯地平已经被禁用于长期降压使用。现在多用于恶性高血压和特别高的血压临时降压使用,但现在认为即使这样,它也是不安全的,所以尽量避免使用。 第二代:为了克服硝苯地平的缺点,一些药厂将硝苯地平穿上一件特殊的外衣,以延长药物的释放时间,达到作用持续时间延长,副作用减少的目的。这就是第二代药物,包括硝苯地平控释片,硝苯地平缓释片。每天服用1~2次。猝死的副作用没有了,但面红耳赤等副作用还存在,长期使用还会出现牙龈增生、下肢轻度水肿等。此类药物不能掰成两半服用。 第三代:代表药物氨氯地平,半衰期长达35~50小时,是目前所有的降压药中维持时间最长的降压药。因此不需要缓释或控释,每日服用一次就可以,而且24小时平稳控制血压。它的吸收和疗效不受患者胃肠道功能和食物的影响,也可以和绝大多数药物一起服用,还可以掰成两半服用。另外,由于它的作用持续时间很长,病人偶尔漏服一次也不会造成血压升高。因此是最常用的CCB,也是目前最常用的降压药之一。 五、血管紧张素转换酶抑制剂 1980s上市。由于这类药的药名中都有“普利”二字,所以通俗称普利类,代表药贝那普利、福辛普利,其它还有卡托普利,依那普利,赖诺普利,雷米普利,培哚普利等。 血管紧张素II是一种强烈的收缩血管的物质,是引起高血压的“主角”之一。ACEI通过抑制血管紧张素II的生成,以此来降血压。此外,ACEI还可以扩张肾小球的出球小动脉,以及抑制肾组织内的血管紧张素II,所以,除了降压之外,ACEI还有另外两个独立的作用:降尿蛋白和延缓肾损害(保肾)。因为这两个作用,ACEI是肾脏病和糖尿病患者高血压的首选药物。 ACEI的副作用有干咳、血钾升高、血肌酐升高等副作用。东亚人干咳的发生率尤其高,一些人常常因为干咳而不得不停药。这也是这类药上市之初非常火,后来逐渐被冷落的原因。血钾升高和血肌酐升高的发生率并不高,但一旦发生比较危险,所以更受关注。 六、血管紧张素受体阻断剂 1990s上市。由于这类药的药名中都有“沙坦”二字,所以通俗称沙坦类,代表药缬沙坦、坎地沙坦、厄贝沙坦,其它还有氯沙坦,替米沙坦,奥美沙坦等。 该类药是目前最新上市的降压药,可以说个个都是精品。 也是针对血管紧张素II,所以,高血压指南中都是将二者相提并论,使用中任选其一。不过,二者不同的是,ACEI抑制血管素II的生成,而ARB阻断血管紧张素II的作用,以此来降血压。 和ACEI一样,ARB也有降压、降尿蛋白、保肾等三大作用,适应症也和ACEI一样,但ARB比ACEI要安全的多,没有干咳的副作用,血钾和血肌酐升高的副作用也要轻的多。所以,ARB逐渐取代了ACEI也是情理中的事情。 最初认为,血肌酐>265 umol/L就不能使用ACEI,血肌酐>350 umol/L就不能使用ARB,甚至有人误认为只要血肌酐升高就不能使用这两类药物。这也是故事开头那个社区医生让患者停用坎地沙坦的原因。后来大量的资料证实,这些担心都是多余的。血肌酐值已不再是禁忌,但要监测血肌酐的变化,如果使用过程中血肌酐升高>30%应该减量,如果升高大于50%就应该停药。 其它的情况,比如血钾大于5.5 mmol/L,或者孕妇,或者双侧肾动脉狭窄,都不能使用ACEI和ARB。 此外,ACEI和ARB不能合用。 总结 一、血压控制的最高境界应该是: 1、平稳降压:意思是要平稳的把血压降下来,不能让血压波动。只有长效药才有此功效,所以,必须使用长效药降压; 2、控制达标:一般人血压降到140/90 mmHg以下,肾病、糖尿病等降到130/80 mmHg以下才叫达标。不达标,并发症就难以控制; 3、器官保护:治疗高血压,仅仅把血压降下来还是远远不够的,还应该保护心、脑、肾等重要器官,避免并发症。一般认为,CCB、ACEI、ARB和β-受体阻断剂有器官保护作用。 二、降压药使用的几个原则: 1、个体化用药:不能朋友、邻居、亲家用什么药好,你就选择什么药。应根据每个人的身体状况和病情,在医生的指导下选择使用降压药; 2、选择长效药:第三代CCB、ACEI、ARB都是长效药。长效药用药简单,每日一次用药即可,不易发生漏服现象,所以患者更容易接受。而且长效药药效维持时间长,能保持血压平稳控制。 3、联合用药:除非早期高血压单一用药之外,一般提倡2~3种降压药联合使用。这样副作用小,疗效好。如果一种药血压控制不好,应加品种不加量,一味的加量,疗效未必增加多少,副作用却明显增加; 4、按时吃药:药物的维持时间都是固定的,按时吃药能够使血液中药物的浓度保持稳定,当然血压也能保持稳定。切忌按需吃药——血压高了吃药,血压正常了就不吃。如果这样,血压总是处于波动中,而并发症大多在血压波动时发生。
王官会 无职称 长春骨伤医院 骨科中心疗区2000人已读 - 医学科普 足跟痛的鉴别
一、筋膜、肌肉损伤与足跟痛 Ⅰ 骨刺形成的原因 在很多足跟痛病人的X线片里,能看到跟骨上出现尖尖的小骨头 ,这就是足跟骨刺(图2)。骨刺形成的机理是这样的:人体的肌肉通过肌腱附着在骨头上,而肌肉的
王官会 无职称 长春骨伤医院 骨科中心疗区1174人已读 - 典型病例 治疗总结
体态评估:含胸驼背头前引,脊柱侧弯,肩胛骨右高左低,功能性骨盆侧倾左腿长右腿短,骨盆右前旋,颈下段活动受限运动模式错误 诊断:上交叉综合征,C7右旋错位,胸椎关节紊乱,胸廓开口综合征 治疗方案:针刀(上项线,寰枕后膜,颈7胸1棘间韧带),针灸(风池、风府、哑门、大椎、天宗、天窗、肩井)推拿,普拉提功能训练 颈椎稳定训练 肩胛骨下回旋稳定训练 前斜角肌的松解拉伸 胸锁乳突肌的松解 胸式呼吸的激活 右侧腰大肌拉伸 右侧站立旋体训练 右侧外旋肌群拉伸 颈椎垂直仰正法 胸椎关节松动 建立正常的颈后伸模式 治疗思路:患者由于长时间的上交叉体态,出现的斜角肌,胸小肌,胸锁乳突肌,枕后三角的紧张,我们主要围绕着这几个点去送松解和拉伸,同时伴随着肩胛后缩的稳定联系,以及俯卧位的颈椎后伸练习,由于长时间的颈椎前伸导致C7的向后滑脱,我们通过垂直仰正法将C7推回到正常的位置,长时间的颈椎关节紊乱导致颈椎下段的活动度丧失,会导致在向上看的时候,会导致疼痛受限,因为在这个时候颈椎的下段无法正常做颈伸运动,寰枕关节过度代偿出现过度的仰头,压力会进一步传递到寰枢关节,从而导致寰枢关节出现问题,颈椎的上段和下段会出现向前C型移动,为什么颈椎的疾病多数出现下段,因为在向前看,向下看,向上看,颈椎下端下段都是向前移动对后方造成压力,所以在临床中的间盘突出症概率C67>C56>C45,这种运动模式有点类似骨盆的短弧运动,在做抬头运动中,颈椎却向相反的方向运动,这样会极大的限制我们的功能,我们要把这种错误的运动模式修改为正确的颈伸运动,颈椎由下向上的逐节后伸运动,最后才是仰头,呼吸由口式呼吸修改为鼻式呼吸上胸段前后呼吸修改为下胸段横向呼吸
王官会 无职称 长春骨伤医院 骨科中心疗区789人已读 - 医学科普 肌肉的起止与作用
咬肌 起止点:起自颧弓的下缘和内面,止于咬肌粗隆 作用:上提下颚骨 颞肌 起止点:起自颞窝,止于下颌骨冠突 作用:使下颌骨上提和向后移 翼内肌 起止点:起自翼突,止于下颌角内面的翼肌粗隆 作用:使下颌骨上提并使其向前运动 翼外肌 起止点:起自蝶骨大翼的下面和翼突的外侧,止于下颌颈 作用:做张口运动 胸锁乳突肌 起止点:起自胸骨柄和锁骨内侧端,止于颞骨乳突 作用:单侧收缩颈向同侧底,面转向对侧,两侧同时收缩使头后仰 前斜角肌、中斜角肌、后斜角肌 起止点:起止于第一肋后斜角肌起止于第二肋骨 作用:一侧斜角肌收缩,使颈侧屈,两侧同时收缩可上提第一二肋助深吸气 斜方肌 起止点:从枕外粗隆直达 12胸椎棘突上部肌束斜向外下,下部肌束斜向外上,中部横 行,汇聚于肩胛冈锁骨外侧端和肩峰 作用:一侧斜方肌收缩使颈向同侧屈,两侧同时收缩使头后仰 背阔肌 起止点:起自第六胸椎以下的全部棘突和髂脊后份, 肌束向外上集中, 止于肱骨小结节 脊 作用:收缩使臂内收、旋内和后伸 竖脊肌(骶棘肌 ) 起止点:起自骶骨脊背面和髂脊后部,向上分出三群肌束,沿途于椎骨和肋骨,向上可 达颞骨乳突 作用:止肌单侧收缩使脊柱侧屈,两侧同时收缩使脊柱后伸和仰头 胸大肌 起止点:起自锁骨的内侧半, 胸骨和第 1~6节肋软骨, 肌束向外侧集中, 以扁腱止于肱 骨大结节脊 作用:使肩关节内收、旋内和前屈 胸小肌: 起止点:起自第 3~5肋,止于肩胛骨喙突 作用:拉肩胛骨向前下方,当肩胛骨固定时,还可以提肋助吸气 前踞肌: 起止点:以肌齿起自第 1~8肋外面,肌束斜向后上,止于肩胛骨内侧缘和前面下角 作用:收缩时拉肩胛骨向前做推送动作, 下部肌束使肩胛下角旋内,助臂上举,当肩胛 骨固定时,还可以提肋助深吸气 肋间外肌: 起止点:起自上位肋骨上缘,肌书斜向前下,止于下一肋的下缘 作用:提肋助吸气 肋间内肌 起止点:起自下位肋骨上缘,肌束行向前上方,止于上位肋的下缘 作用:降肋助呼气 肋间最内肌 : 起止点 :位于肋间隙中份,肋间内肌的深面,肌束方向和作用与肋间内肌相同 作用 :降肋助呼气、 隔肌 : 起止点 :是分隔胸腹腔的一块阔肌,向上膨隆,呈穹隆状,周围部为肌质,肌纤维起自 胸廓下口的周缘和腰椎前面,向中央移行为腱膜称中心腱 作用 :主要是呼吸肌,收缩时隔穹下降,胸腔容积扩大,助吸气 ; 松驰时 , 膈穹隆上升恢复 原位 , 胸腔容积缩小,助呼气。膈与腹肌同时收缩 , 则能增加腹压 , 协助排便、呕吐、咳嗽、喷 嚏及分娩等活动。 腹直肌: 起止点:起自趾骨脊,肌束向上止于剑突和 5~7肋软骨的前面 作用:其肌束被 3~4条横行的腱划分成隔成 4~5个肌腹, 腱划属于腱质, 与腹直肌鞘的 前层紧密结合 腹外斜肌: 起止点:为一宽扁的阔肌,位于前外外侧壁的浅层,以八个肌齿起自下八个肋骨外面, 与前踞肌的肌齿交错, 肌束斜向前下, 后部肌束向下止于髂脊前部, 其余肌束内移行与腱膜, 经,腹直肌的前面,并参与形成腹直肌鞘的前层,终于腹前壁正中的腹白线 作用:腹外斜肌腱膜下缘卷曲增厚连于髂前上棘与耻骨结节之间称为腹股沟韧带此韧带 延伸并附于耻骨梳的部分称为持股梳韧带, 在耻骨结节外上方, 腹外斜肌腱膜形成一个三角 形的裂口,为腹股沟管浅环 腹内斜肌: 起止点:位于腹内斜肌深面,起自胸腰筋膜、 髂脊和腹股沟韧带外侧半,肌束呈扇形展 开, 上部肌束向前上与腹外斜肌的肌束交叉, 在腹直肌外侧缘移行为腱膜, 并分为前后两层, 包括腹直肌,终于腹白线 作用:腹内斜肌的下部肌束行向前下, 呈弓形越过精索或子宫圆韧带前面延为腱膜, 与 腹横肌的腱膜会合形成腹股沟镰或称联合腱。 在男性腹内斜肌的最下部发出一些细散的肌束 包绕精索和睾丸,称为提睾肌,收缩时可上提睾丸 腹横肌: 起止点:位于腹内斜肌深面,起自下六个肋软骨的内面、 胸腰筋膜、髂脊和腹股沟韧带 的外侧 1/3,肌束横行向前,延为腱膜,经腹直肌后面,参与组成腹直肌鞘的后面,终于腹 白线 作用:腹横肌最下部的肌腱和部分肌束亦参与构成腹股沟濂和提睾肌 腹前肌外侧肌群具有保护、 固定腹腔器官的作用, 收缩时缩小腹腔, 增加腹压, 协助排便、 呕吐和分娩。腹内压增加还可以使隔穹隆上升,助呼气和咳嗽。腹肌还是背部伸肌的拮抗 肌,收缩时可使脊柱前屈、侧屈和旋转 腰方肌: 起止点:位于腹后壁脊柱两侧,起自髂脊后部,向上止于第 12肋和第 1~4腰椎横突。 收缩时下降和固定第 12肋 作用:使脊柱侧屈 三角肌: 起止点:起自锁骨的外侧段,肩峰和肩胛冈, 与斜方肌的止点相对应, 肌束逐渐向外下 方集中,止于肱骨体外侧的三角肌粗隆 作用:三角肌从前后外三面包绕肩关节使肩部圆隆。 主要作用是使肩关节外展, 也可以 使肩关节前屈、后伸、旋内和旋外 冈上肌: 起止点:起自冈上窝,从上方跨过肩关节,止于肱骨大结节的上部 作用:外展肩关节 冈下肌: 起止点:起自冈下窝,部分被斜方肌和三角肌覆盖,经肩关节后止于肱骨大结节中部 作用:外旋肩关节 小圆肌: 起止点:起自肩胛骨外侧缘,止于肱骨大结节的下部 作用:外旋肩关节 大圆肌: 起止点:起自肩胛骨下角,止于肱骨小结节脊 作用:使肩关节内收、内旋 肩胛下肌: 起止点:起自肩胛下窝,止于肱骨小结节 作用:收缩时内收,内旋肩关节 肩胛提肌 起止点 :成带状,位于项部两侧、斜方肌的深面起自上四个颈椎的横突,止于肩胛骨上 角 作用 :有上提肩胛骨并使肩胛下角转向内的作用 肱二头肌: 起止点:长头的长腱起自肩胛骨孟上结节, 通过肩关节囊经结节间沟下降, 短头起自喙 突,两头在臂下部合并成一个肌腹,向下以圆腱止于桡骨粗隆 作用:屈肘关节 喙肱肌: 起止点:在肱二头肌短头的后内方,起自肩胛骨喙突,止于肱骨中部的内侧 作用:协助肩关节屈和内收 肱肌: 起止点:位于肱二头肌下半部的深面,起自肱骨下半的前面,止于耻骨粗隆 作用:屈肘关节 肱三头肌: 起止点:位于肱骨后方, 起端有三个头, 长头起自肩胛骨关节盂下结节,内侧头和外侧 头均起自肱骨背面,三个头会合成肌腹以扁腱止于尺骨鹰嘴。 作用:伸肘关节,其长头使肩关节后伸并内收 前臂肌: 前群: 浅层:肱桡肌、旋前圆肌、桡侧腕屈肌、掌长肌、指浅屈肌和尺侧腕屈肌,除肱桡肌起自肱 骨外上髁外,余皆起自肱骨内上髁,多以长腱下行,分别止于桡骨、腕骨、掌骨和指骨。肱 桡肌屈肘关节,掌长肌屈腕关节,指浅层肌肌腱一分为四,经腕管和手掌,分别进入第 2~5指的屈肌腱鞘, 止于中节指骨底的两侧, 屈指间关节并屈腕和屈掌指关节。 另外三块的作用 与名称一致 深层:桡侧额拇长屈肌、 尺侧的指深屈肌和深面的旋前方肌前二者起自桡、 尺骨上端的前面 和骨间膜, 肌腱经腕管入手掌, 拇长屈肌止于指远节指骨, 指深屈肌肌腹移行为 14条长腱, 在指浅屈肌腱的深层下行,止于第 2~5指远节指骨,旋前方肌 蚓状肌: 起止点:位于手肌中间群 作用:屈掌指关节、伸指间关节 髂腰肌: 起止点:由髂肌和腰大肌组成, 腰大肌起自腰椎体的侧面,髂肌起自髂窝, 两肌向下会 合后经腹股沟韧带深面到达股部,止于股骨小转子 作用:可使髋关节前屈和旋外,下肢固定时可使躯干前屈 阔筋膜张肌: 起止点:起自髂前上棘, 腹肌被包裹在两侧阔筋膜之间, 向下移行为髂胫束,止于胫骨 外侧髁 作用:紧张阔筋膜并屈髋 臀大肌: 起止点:起自骶骨和髂骨外面,止于股骨的臂肌粗隆和髂胫束 作用:使髋关节,在人体直立时可防止躯干前倾 臀中肌: 起止点:起自髂骨翼外面,止于股骨大转子 作用:参与髋关节外展、内旋和外旋 臀小肌: 起止点:位于臀中肌深面。两肌都呈扇形,皆起自髂骨外面,肌束向下集中形成短腱, 止于股骨大转子 作用:参与髋关节外展、内旋和外旋 梨状肌: 起止点:起自盆内骶骨前面,肌束向外出坐骨大孔达臀部,止于股骨大转子 作用:外旋、外转髋关节 闭孔内肌: 起止点:起自闭孔膜内面及其周围骨面, 肌束向后集中成为肌腱, 由坐骨小孔出骨盆转 折向外,止于转子窝 作用:收缩时可使髋关节旋外 股方肌: 起止点:起自坐骨结节,向外止于转子间脊 作用:使髋关节旋外 闭孔外肌: 起止点:在股方肌深面, 起自闭孔膜外面及其周围骨面, 经股骨颈的后方, 止于转子窝 作用:髋关节旋外 坐骨大孔被梨状肌分隔成梨状肌上孔和梨状肌下孔,孔内有血管、神经通过 缝匠肌: 起止点:是人体最长的肌起自髂前上棘,斜向内下方,止于胫骨上端内侧面 作用:屈髋、膝关节 股四头肌: 起止点:是人体中体积最大的肌,它有四个头,分别称为股直肌、 股内侧及和股中间肌 除股直肌起自髂前上棘肌外, 其余均起自股骨, 四头合并向下移行为腱, 包绕髌骨的前面和 两侧,继而向下延为髌韧带,止于胫骨粗隆 作用:伸膝关节,股直肌还可以屈髋关节 股二头肌: 起止点:位于股后外侧,长头起自坐骨结节,短头起自股骨背面,两头会合后,以长腱 止于腓骨头 作用:伸髋屈膝 半腱肌: 起止点:位于股后内侧,腱细长约占肌的一半,起自坐骨结节,止于胫骨上端 作用:使已屈的膝关节旋内 半膜肌: 起止点:位于半腱肌深面,起自肌腱呈膜状,几乎占全肌长度的一半,起自坐骨结节, 止于胫骨内侧髁 作用:使已屈的膝关节旋内 小腿三头肌: 起止点:此肌粗大有力,在小腿后方形成膨隆的外形是腓肠肌和比目鱼肌的合称,腓 肠肌以两个头起于股骨的内、 外上髁, 比目鱼肌在腓肠肌的深面起自胫腓骨上端的后面, 两 肌在小腿中部结合,向下移行为粗壮的跟腱止于跟骨结节 作用:提足跟是足跖屈,腓肠肌还可以屈膝关节,在站立时,该肌固定踝关节和膝关 节,防止身体前倾 趾长屈肌: 起止点:起自胫腓骨后面及骨间膜,向下移行为肌腱,经内髁后方转到足底,胫骨后 止于足周骨 作用:使足跖屈和内翻
王官会 无职称 长春骨伤医院 骨科中心疗区1.1万人已读 - 医学科普 脊柱侧弯治疗要点
第一:首先给脊柱侧弯者的侧弯分型,是3C还是4C(C代表弧),是R还是L(L代表左、R代表右)。侧弯的方向一定不能搞反。 第二:了解侧弯者的生活习惯、工作环境。这是非常关键的,利于训练计划安排。 第三:脊柱侧弯不只是一个额状面的运动,是椎体在矢状面、冠状面、水平面三个方向的位置同时发生改变。所以训练计划也要遵循这个原则,三个方面同时进行干预,很多人以为往脊柱凹侧相反方向训练就行,更有甚者想改善侧弯,在健身房拿着哑铃做侧屈训练,殊不知这样反而会加大侧弯度数。 第四:所有的训练,都要把脊柱调整回中立位,这是十分必要的。 第五:利用对角旋转式呼吸,效果事半功倍。 第六:脊柱的延伸下做运动训练,效果更佳。 第七:训练要还原于生活,行走跑跳、坐站卧躺都要有属于自己的特定姿势。
王官会 无职称 长春骨伤医院 骨科中心疗区1144人已读 - 诊后必读 肌肉的作用分析
肌肉的协作精神一、肩带的作用肌 1、上提肩胛骨的肌肉:斜方肌上部、菱形肌、肩胛提肌等; 2、下降肩胛骨的肌肉:斜方肌下部、胸小肌和前锯肌下部; 3、前伸肩胛骨的肌肉:前锯肌、胸小肌; 4、后缩肩胛骨的肌肉:斜方肌和菱形肌; 5、上回旋肩胛骨的肌肉:斜方肌上、下部肌纤维和前锯肌下部肌纤维; 6、下回旋肩胛骨的肌肉:菱形肌、胸小肌和肩胛提肌。 二、肩关节的作用肌 1、屈肩关节的肌肉:胸大肌、三角肌前部肌纤维、肱二头肌和喙肱肌; 2、伸肩关节的肌肉:三角肌后部肌纤维、肱三头肌长头、背阔肌、冈下肌、小圆肌和大圆肌; 3、外展肩关节的肌肉:三角肌和冈上肌; 4、内收肩关节的肌肉:肩胛下肌、胸大肌、背阔肌、肩胛下肌和大圆肌、冈下肌、小圆肌和喙肱肌; 5、外旋肩关节的肌肉:三角肌后部肌纤维、冈下肌和小圆肌; 6、内旋肩关节的肌肉:三角肌前部、胸大肌、背阔肌、肩胛下肌和大圆肌。 三、肘关节的作用肌 1、屈肘关节的肌肉:肱肌、肱二头肌、肱桡肌和旋前圆肌。 2、伸肘关节的肌肉:肱三头肌和肘肌; 3、内旋肘关节的肌肉:旋前圆肌、旋前方肌和肱桡肌; 4、外旋肘关节的肌肉:旋后肌、肱二头肌和肱桡肌(后两块肌肉是在内旋前臂的情况下外旋)。 四、腕关节的作用肌 1、屈手关节的肌肉:桡侧腕屈肌、掌长肌、尺侧腕屈肌、指浅屈肌和指深屈肌等; 2、伸手关节的肌肉:桡侧腕长伸肌、桡侧腕短伸肌、尺侧腕伸肌、指伸肌和食指伸肌等; 3、外展手关节的肌肉:位于手关节矢状轴外侧屈腕、伸腕的诸肌(即桡侧腕屈肌、桡侧腕长伸肌、桡侧短伸肌和食指伸肌等); 4、内收手关节的肌肉:位于手关节矢状轴内侧屈腕、伸腕的诸肌(即尺侧腕屈肌和尺侧腕伸肌等)。 五、髋关节的作用肌 1、屈髋关节的肌肉:髂腰肌、股直肌、缝匠肌、阔筋膜张肌和耻骨肌等; 2、伸髋关节的肌肉:臀大肌、大收肌、股二头肌长头、半腱肌和半膜肌等; 3、外展髋关节的肌肉:臀中肌、臀小肌、臀大肌上部和梨状肌等; 4、内收髋关节的肌肉:大收肌、长收肌、短收肌、臀大肌下部、股薄肌和耻骨肌等; 5、外旋髋关节的肌肉:髂腰肌、臀大肌、梨状肌、臀中、小肌后部和缝匠肌等; 6、内旋髋关节的肌肉:臀中、小肌前部和阔筋膜张肌等。 六、膝关节的作用肌 1、屈膝关节的肌肉:腓肠肌、股二头肌、半腱肌、半腱肌和股薄肌等; 2、伸膝关节的肌肉:股四头肌; 3、内旋膝关节的肌肉:缝匠肌、半腱肌、半膜肌、股薄肌和腓肠肌内侧头等; 4、外旋膝关节的肌肉:股二头肌、腓肠肌外侧头等。 七、足关节的作用肌 1、屈足关节的肌肉:小腿三头肌、拇长屈肌、趾长屈肌、胫骨后肌、腓骨长、短肌等; 2、伸足关节的肌肉:胫骨前肌、拇长伸肌和趾长伸肌等; 3、内翻足关节的肌肉:拇长屈肌、趾长屈肌、胫骨前肌和胫骨后肌等; 4、外翻足关节的肌肉:腓骨长、短肌和趾长伸肌等; 5、下肢肌中维持人体直立的主要肌肉:臀大肌、股四头肌和小腿三头肌等。 八、脊柱运动的作用肌 1、屈脊柱的肌肉:腹直肌、腹外斜肌、腹内斜肌、髂腰肌和胸锁乳突肌等; 2、伸脊柱的肌肉:竖脊肌、斜方肌、胸锁乳突肌和臀大肌等; 3、回旋脊柱的肌肉:同侧的腹内斜肌和对侧的腹外斜肌,此外还有对侧胸锁乳突肌、斜方肌和菱形肌等; 4、呼吸运动的肌肉:固有呼吸肌(膈肌、肋间外肌、肋间内肌、胸横肌)和辅助呼吸肌(如胸大肌、胸小肌、胸锁乳突肌等为吸气肌;如腹直肌、腰方肌、髂肋肌等为助呼气肌); 5、维持腹压的肌肉:膈肌、腹直肌、腹外斜肌、腹内斜肌、腹横肌、腰方肌和会阴肌等。 九、头颈运动的作用肌 1、屈:斜角肌; 2、伸:斜方肌(远侧支撑)、胸锁乳突肌、头夹肌、颈夹肌、竖脊肌; 3、侧屈:斜方肌(远侧支撑)、胸锁乳突肌、斜角肌; 4、向同侧旋转:头夹肌、颈夹肌; 5、向对侧旋转:斜方肌(远侧支撑)、胸锁乳突肌、颈夹肌。 十、骨盆运动的作用肌 1、使骨盆前倾的作用肌:髂腰肌、缝匠肌、股直肌、耻骨肌、股薄肌、长收肌、短收肌、臀中肌和臀小肌的前部; 2、使骨盆后倾的作用肌:臀大肌、肱二头肌长头、半腱肌、半膜肌、大收肌、梨状肌、臀中肌和臀小肌的后部; 3、使骨盆向同侧倾的作用肌:臀中肌、臀小肌; 4、使骨盆向对侧旋转的作用肌:臀大肌、梨状肌; 5、使骨盆向同侧旋转的作用肌:臀中肌前部、臀小肌前部。
王官会 无职称 长春骨伤医院 骨科中心疗区3719人已读
加入的其他科普号





