郑大五附院血管外科科普号
- 精选 婴幼儿血管瘤的治疗一一一外用噻吗洛尔
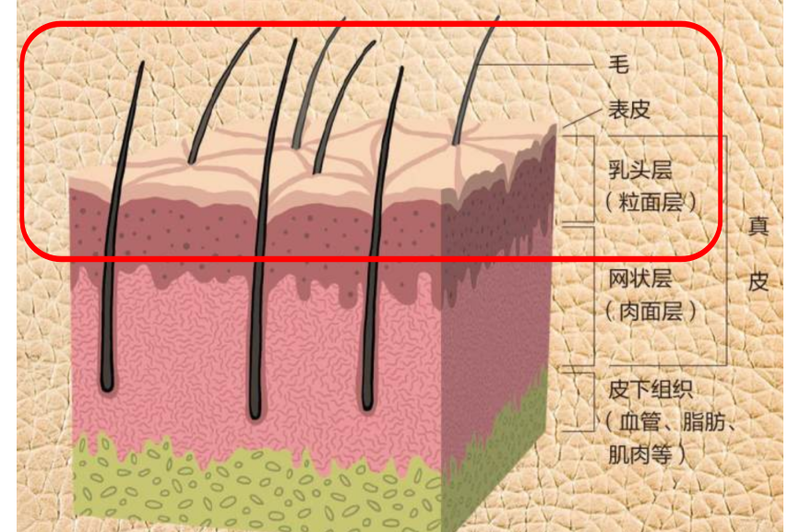
对于浅表的婴幼儿血管瘤,外敷马来酸噻吗洛尔滴眼液或凝胶是常用的治疗方法。宝妈们该如何外敷药物呢?首先,宝妈们要明确的是宝宝是否为浅表型血管瘤,原因在于外用药物主要是对浅表型婴幼儿血管瘤效果较好。那什么是浅表型的婴幼儿血管瘤呢?如图所示,主要是位于真皮乳头层的血管瘤(图1),通常行彩超检查病变不超过皮下组织2mm(图2)。针对浅表型婴幼儿血管瘤外敷药物治疗,目前有两种方法:第一种用0.5%马来酸噻吗洛尔滴眼液直接原液湿敷;第二种用0.5%马来酸噻吗洛尔滴眼液制成凝胶外敷。第一种原液湿敷的方法:1.准备0.5%马来酸噻吗洛尔滴眼液、脱脂棉或2层医用纱布(图3),清洁病灶及周围皮肤。2.依据病灶范围裁剪合适大小的脱脂棉或纱布,完全覆盖在病灶上,大小要超出病灶边缘约0.5-1cm(图4)。3.将眼药水滴在修剪好的湿薄棉片或纱布上,完全湿透,但不往下滴液,湿敷在血管瘤上,表面用保鲜膜封闭固定。(图5)。使用时,尽量避免药液滴入或渗入眼内或生殖道内。4.使用时间为每日敷3次,每次30分钟或注意平均分配用药时间,每8小时1次。或每日2次,每次1小时。第二种凝胶外敷的方法:1.打开医用皮肤护理敷料,将1瓶噻吗洛尔滴眼液5ml全部注入混合瓶内(图6)。2.将清润型敷料垂直推入混合瓶内(已经注入噻吗洛尔滴眼液)(图7)。注意垂直推入勿倾斜推入(图8)。3.推入后,混合均匀成乳白色(图9)。4.将混匀的噻吗洛尔凝胶均匀涂抹至病灶处(图10)。5.使用完后冷藏保存14天内用完,常温5天用完(图11)。敷完之后,宝宝的红斑多久开始消退呢?0.5%马来酸噻吗洛尔外用后一般在3天至3周内起效,平均起效时间为8天,对薄的、表浅型血管瘤效果较好。治疗后1个月后,瘤体张力一般会有不同程度降低,颜色变淡,体积缩小,原有溃疡者渗出减少、创面缩小;用药后3个月,病灶变化更加明显;以后血管瘤逐渐缩小,颜色继续变浅(图12)。不知各位家长们是否已经学会正确使用外敷药物治疗的方法了呢?如果还有疑问欢迎及时咨询,郑州大学五附院血管外科团队将与您共同呵护宝宝的健康!
 任菲 副主任医师 郑大五附院 血管外科1872人已读
任菲 副主任医师 郑大五附院 血管外科1872人已读 - 精选 婴幼儿血管瘤治疗一一一普萘洛尔口服液如何使用?
1、普萘洛尔口服溶液有何优势?答:普萘洛尔口服溶液相对普萘洛尔片剂更稳定、吸收率高,喂药更方便、剂量更准确。通过专用给药器喂药,剂量精准,副作用更低。是为婴幼儿专门设计的适口配方,不含蔗糖和醇,不含防腐剂,口感微甜,适合婴儿长期服用,安全性更高。2.普萘洛尔口服溶液剂量如何计算?根据患儿出生体重,早产还是足月,均有不同,可以参考下图,具体需要咨询专科医生,服药后需要监测心率、血压、血糖等指标(正常值参考),避免药物不良作用影响宝宝健康。3、普萘洛尔口服液饭前还是饭后吃?跟什么一起吃?食物影响大么?答:食物并不影响药效,由于普萘洛尔有降低血糖的作用,为防止患儿出现低血糖,应在进食过程中或者进食后立即服药。口服液可单独服用,也可与果汁、牛奶等一起服用。4、吃药后可以打预防针吗?多久可以打?答:目前没有普萘洛尔与任何疫苗之间的相互作用的报告,也没有药物警戒病例报告,因此,没有必要在接种疫苗之前或之后停止服用盐酸普萘洛尔口服溶液。5、感冒发烧需要停药吗?停药后什么反应?多久可恢复?答:普通感冒:仅有流鼻涕、咽炎等症状,没有发烧或呼吸系统相关症状,这种情况无需停止治疗。如有发热或有呼吸系统相关体征(咳嗽、呼吸困难、呼吸急促)应暂时停止治疗,直到这些呼吸体征完全恢复。6、如果给药后患儿出现呕吐,是否需要再次给药?答:不需要再次给药,等到下次给药时给予正常药量即可。7、如果给药后患儿出现腹泻,是否需要停药?答:腹泻等胃肠道反应为盐酸普萘洛尔口服溶液的常见不良反应。一般情况,无需处理;严重腹泻者,建议停药就医。8、服药后会影响睡眠吗?答:由于普萘洛尔能透过血脑屏障,会引起噩梦、睡眠不安等睡眠障碍问题。因此,推荐每日的第二剂给药不宜太晚,一般推荐晚上6点进餐时同时服药。9、如果漏服或多服用一次,影响大吗?需要注意什么?答:如果漏服,只需在下次给药时正常给药即可,不需加大药量。如多服一次而超过日服用剂量,则要密切关注有无低血糖等反应,如果有相关征兆,及时给予糖水即可。10、口服液要怎么保存?可保存多长时间?答:室温避光保存即可。首次启封后,可保存2个月。11、外出2天,可以抽取部分外带吗?会出现变质吗?答:在避免药液不被污染情况下,可以抽取外带。短暂数天内密闭常温保存不会变质。
 任菲 副主任医师 郑大五附院 血管外科2357人已读
任菲 副主任医师 郑大五附院 血管外科2357人已读 - 精选 神奇的心得安一一一妙治血管瘤
心得安(普萘洛尔)(图1)是非常古老、常用的药物,是治疗心脏病尤其是冠心病的经典老药,其发明者、英国科学家SirJamesW.Black(图2)正是凭借它获得1988年诺贝尔生理学或医学奖。法国Bordeaux儿童医院的Léauté-Labrèze医生等在使用心得安治疗因心脏问题的血管瘤婴儿(图3-6)时,意外而惊奇地发现宝宝的血管瘤颜色由深红变紫红、瘤体逐渐变软、瘤体体积萎缩变小。因不确定是否为偶然因素,继续使用普萘洛尔治疗另外9例血管瘤婴儿,结果取得了同样的成功。他们将结果发表于,2008年6月世界权威医学杂志《新英格兰医学杂志,NEJM》,详细介绍了心得安成功用于血管瘤的治疗。随后更多的专业论文均报道了心得安对各种类型的、大小和部位婴幼儿血管瘤治疗的成功经验,心得安逐渐成为婴幼儿血管瘤的一线治疗药物,并在世界范围内广泛使用。国内专家也于2016年相继,在权威杂志上发表了《普萘洛尔治疗婴幼儿血管瘤治疗指南》,确定了其疗效及地位。心得安也不负众望,在各种类型的婴幼儿血管瘤中显示出它良好的治疗效果。心得安治疗右手及前臂血管瘤(图7、8):心得安治疗眼部血管瘤(图9):心得安治疗大面积面部血管瘤(图10、11):心得安治疗耳部血管瘤(溃疡)(图12):心得安治疗合并溃疡的前臂血管瘤(图13):心得安治疗喉部血管瘤(图14):心得安目前已作为婴幼儿血管瘤治疗的一线药物,深受国内外患儿父母的认可,可以治疗所有类型的血管瘤。特别是对生长在特殊部位(眼鼻唇等)、危及生命(呼吸道、咽喉等)、合并溃疡、影响功能(听力、视力、生殖器等)的血管瘤更有优势。心得安自2008年开始用于治疗婴幼儿血管瘤,它良好的效果,彻底改变了婴幼儿血管瘤的治疗理念,目前已在临床广泛使用。很多宝宝被治愈恢复健康。希望更多的宝妈们能消除疑虑、尽早接受治疗,避免对患儿心理健康造成严重的伤害。
 任菲 副主任医师 郑大五附院 血管外科1034人已读
任菲 副主任医师 郑大五附院 血管外科1034人已读 - 精选 “如何爱你,我的瘘?“系列科普之动静脉瘘的建立
据不完全统计,中国目前至少有200万尿毒症患者,其中在进行血液透析治疗的约40-50万人,全年血液透析量达到5000万人次。血液透析需要通过可靠的血管通路来进行,目前血管通路的类型有两类,一种是将导管置入大静脉内,称为中心静脉插管(CVC)(图1);另外一种将自身的动脉和静脉连接在一起,根据动脉和静脉之间是否有人工血管而分为两种,没有人工血管的称为自体动静脉内瘘(AVF)(图2),有人工血管的称为移植血管动静脉瘘(AVG)(图3)。动静脉瘘(AVF/AVG)则是目前公认的血液透析的最好方式,也是目前大多数长期透析的尿毒症患者赖以生存的生命线。今天,小编就为大家普及一些关于动静脉瘘的常识,希望通过提高我们对瘘的认识使这条生命线保持良好的运行状态,提高尿毒症患者的生活质量。图1图2图3为什么要建立动静脉瘘?尿毒症患者由于肾脏无法正常的工作,身体内的水分和毒素不能排出体外,久而久之就会造成代谢紊乱,并且引起一系列的并发症,如心力衰竭、电解质紊乱、酸中毒等,这时就需要将血液引入透析机,将多余的水分和毒素过滤后再将血液回输回人体循环(图4)。那么如何将血液又好又快地引入及回输呢?一段表浅、易于穿刺且流量大的血管就显得非常重要,人体内的表浅静脉易于穿刺但流量小,而动脉流量大但较深、不易于反复穿刺,所以需要将动脉和表浅的静脉连接起来,建成一段符合透析要求的血管,这就是动静脉瘘。理想的动静脉瘘有以下几个要求:容易建立,血流量>200ml/min;最小直径大于5mm;最好能在距皮肤6mm以内;至少10cm长的一端通路或2段大于4cm长的通路;易于穿刺, 使用寿命长;并发症少, 易治疗、易护理。图4动静脉瘘什么时候建立合适?将动脉和静脉连接在一起后,随着时间的推移,表浅静脉会逐渐动脉化而增宽、增厚,通过的血流量也会日趋增大,达到透析的要求后才能正常使用,这称为动静脉瘘的成熟。一般来说,自体动静脉内瘘(AVF)的成熟时间约为8-12周,移植血管动静脉瘘的成熟时间为2-3周,所以说,AVF一般在预计使用前的3-6个月建立,AVG在预计使用前的3-6周建立。预计使用时间要根据患者的临床表现和实验室指标由肾病内科医生判断。当然,中心静脉插管没有所谓的成熟期,随插随用,对一些没有进行透析规划的患者(如急性肾衰)来说能够迅速纠正代谢紊乱,但缺点亦很突出,如感染率高、血栓形成率高、透析时间长、使用不方便、浪费静脉资源等缺点,不被推荐用于常规透析的患者。所以,对于慢性肾病患者来说,适时提前建瘘非常重要。建立动静脉瘘之前需要进行什么准备? 首先要进行动静脉瘘相关常识的学习,只有了解它才能更好地使用它。非常重要的一点是对上肢静脉进行良好的保护,避免浅表静脉的穿刺和输液,才能有效预防炎症和血栓的发生,其次避免进行上肢深静脉置管,尤其是锁骨下静脉置管,这样才能保持静脉回流的通畅。在建瘘前,对于上肢血管进行物理和仪器的相关检查,如双上肢血压、动脉弹性、动脉搏动、Allen试验、上肢血管彩超、CTV/CTA、DSA等等,评估血管条件,为手术方案的制定打下基础。最后,调整好身体的状态,如纠正水电解质酸碱平衡紊乱、提高营养状态,保持乐观、良好心态面对手术。动脉脉瘘是如何建立的?瘘的建立方法有多种,以自体动静脉内瘘为例,分为腕部头静脉桡动脉瘘、腕部尺动脉贵要静脉瘘、肘部肱动脉头静脉瘘、肘部肱动脉贵要静脉瘘、肘部肱动脉肘正中静脉瘘等等,最常用的是腕部头静脉桡动脉(图5)。吻合的方式分为三种,端端吻合、端侧吻合、侧侧吻合,最常见的是端侧吻合(图6)。手术一般来说局麻就能完成,在术中疼痛不明显,只需要保持肢体静止即可,如疼痛加重可要求医生追加局麻药物。医生会通过一个小切口寻找到目标动脉和目标静脉,再通过一根如头发丝粗细的缝线将动脉和静脉吻合在一起,止血后数针关闭切口即可。由于动脉和静脉流速存在较大差距,术后内瘘处会逐渐摸到血管的震颤,听到血管的杂音,这也是医生每天需要查看的重点内容,其次刀口需要定期的换药来保持清洁、预防感染,大约10天左后就可以拆线。为了促进动静脉瘘的成熟,医生会要求病人出院后进行肢体的活动和锻炼,如应用握力器等,另外对内瘘要进行自我检查和定期医院检查。一般来说,在建瘘后2-3个月就可以根据病人的状态进行透析尝试了。图5图6这一期我们重点讲述了动脉瘘建立的知识,下期我们将就动静脉瘘的日常使用需要注意的问题进行进一步的讲解,敬请关注。
安乾 副主任医师 郑大五附院 血管外科3033人已读 - 精选 下肢深静脉血栓形成
下肢深静脉血栓形成是常见病。此病可后遗下肢水肿、继发性静脉曲张、皮炎、色素沉着、瘀滞性溃疡等,严重损害劳动人民健康。1.静脉血流滞缓手术中脊髓麻醉或全身麻醉导致周围静脉扩张,静脉流速减慢;手术中由于麻醉作用致使下肢肌内完全麻痹,失去收缩功能,术后又因切口疼痛和其他原因卧床休息,下肢肌肉处于松弛状态,致使血流滞缓,诱发下肢深静脉血栓形成。2.静脉壁的损伤(1)化学性损伤静脉内注射各种刺激性溶液和高渗溶液,如各种抗生素、有机碘溶液、高渗葡萄糖溶液等均能在不同程度上刺激静脉内膜,导致静脉炎和静脉血栓形成。(2)机械性损伤静脉局部挫伤、撕裂伤或骨折碎片创伤均可产生静脉血栓形成。股骨颈骨折损伤股总静脉,骨盆骨折常能损伤髂总静脉或其分支,均可并发髂股静脉血栓形成。(3)感染性损伤化脓性血栓性静脉炎由静脉周围感染灶引起,较为少见,如感染性子宫内膜炎,可引起子宫静脉的脓毒性血栓性静脉炎。3.血液高凝状态这是引起静脉血栓形成的基本因素之一。各种大型手术是引起高凝状血小板粘聚能力增强;术后血清前纤维蛋白溶酶活化剂和纤维蛋白溶酶两者的抑制剂水平均有升高,从而使纤维蛋白溶解减少。脾切除术后由于血小板骤然增加,可增加血液凝固性,烧伤或严重脱水使血液浓缩,也可增加血液凝固性。晚期癌肿如肺癌、胰腺癌,其他如卵巢、前列腺、胃或结肠癌,当癌细胞破坏组织同时,常释放许多物质,如粘蛋白凝血活素等,某些酶的活性增高,也可使血凝固孕药,可降低抗凝血酶Ⅲ的水平,从而增加血液的凝固度。大剂量应用止血药物,也可使血液呈高凝状态。综合上述静脉血栓形成的病因,静脉血流滞缓和血液高凝状态是两个主要原因。单一因素尚不能独立致病,常常是两个或3个因素的综合作用造成深静脉血栓形成。例如产后深静脉血栓形成发病率高,即是综合因素所致。产后子宫内胎盘剥离能在短期内迅速止血,不致发生产后大出血,与血液的高凝状态有密切关系。妊娠时胎盘产生大量雌激素,足月时达最高峰,其雌三醇的量可增加到非孕时的1000倍。雌激素促进肝脏产生各种凝血因子,同时妊娠末期体内纤维蛋白原也大量增加,致使血液呈高凝状态,产后再加卧床休息,使下肢血流滞缓,从而有发生深静脉血栓的倾向。单纯血流滞缓不足以产生本病,有时伴有血管壁的损伤,如直接损伤、慢性疾病或远处组织损伤,产生白细胞趋向性因子,使白细胞移向血管壁。同样,内皮细胞层出现裂隙,基底膜的内膜下胶的显露,均可使血小板移向血管内膜,导致凝集过程的发生。临床表现1.症状最常见的主要临床表现是一侧肢体的突然肿胀。患下肢深静脉血栓形成病人,局部感疼痛,行走时加剧。轻者局部仅感沉重,站立时症状加重。2.体征体检有以下几个特征:①患肢肿胀。肿胀的发展程度,须依据每天用卷带尺精确的测量,并与健侧下肢对照粗细才可靠,单纯依靠肉眼观察是不可靠的。这一体征对确诊深静脉血栓具有较高的价值,小腿肿胀严重时,常致组织张力增高;②压痛。静脉血栓部位常有压痛。因此,下肢应检查小腿肌肉、腘窝、内收肌管及腹股沟下方股静脉;③Homans征。将足向背侧急剧弯曲时,可引起小腿肌肉深部疼痛。小腿深静脉血栓时,Homans征常为阳性。这是由于腓肠肌及比目鱼肌被动伸长时,刺激小腿血全静脉而引起;④浅静脉曲张。深静脉阻塞可引起浅静脉压升高,发病1、2周后可见浅静脉曲张。检查对诊断有困难的静脉血栓形成,可选用下列检查以资确诊。1.上行性静脉造影可了解血栓的部位和范围。病人仰卧,取半直立位,头端高30-45。先在踝部扎一橡皮管止血带压迫浅静脉。用12号穿刺针直接经皮穿刺入足背浅静脉,在一分钟内注入40%泛影葡胺80-100ml,在电视屏幕引导下,先摄小腿部X片,再摄大腿及骨盆部X片。注射造影剂后,再快速注入生理盐水,以冲洗静脉管腔,减少造影剂刺激,防止浅静脉炎发生。2.造影X线片常显示静脉内球状或蜿蜒状充盈缺损,或静脉主干不显影,远侧静脉有扩张,附近有丰富的侧支静脉,均提示静脉内有血栓形成。静脉压测量用盛满生理盐水的玻璃测量器连续针头,穿刺足或踝部浅静脉或手臂浅静脉,测得静脉压。其数值需与健侧静脉压对照。这种检查用于病变早期侧支血管建立之前,才有诊断价值。3.血管无损伤性检查法近年来对诊断深静脉血栓形成的检查法有很大进展,采用血管无损伤性检查法,包括放射性纤维蛋白原试验、超声波检查、电阻抗体积描记法等。放射性纤维蛋白原试验对检查小腿深静脉血栓较敏感,超声波检查对检查髂股静脉血栓形成最有价值。如采用上述两种检查法,诊断尚难明确,仍需作静脉造影。至今尚无一种无损伤检查法可完全替代传统的静脉造影。不断探索和完善无损伤检查法,乃是今后努力的方向。诊断1.多见于产后、盆腔术后、外伤、晚期癌肿、昏迷或长期卧床的患者。2.起病较急,患肢肿胀发硬、疼痛,活动后加重,常伴有发热、脉快。3.血栓部位压痛,沿血管可扪及索状物,血栓远侧肢体或全肢体肿胀,皮肤呈青紫色,皮温降低,足背、胫后动脉搏动减弱或消失,或出现静脉性坏疽。血栓伸延至下腔静脉时,则两下肢、臀部、下腹和外生殖器均明显水肿。血栓发生在小腿肌肉静脉丛时,Homans征和Neuhof征阳性。4.后期血栓吸收机化,常遗留静脉机能不全,出生浅静脉曲张、色素沉着、溃疡、肿胀等,称为深静脉血栓形成后综合征。5.血栓脱落可致肺栓塞。6.放射性纤维蛋白原试验、多普勒超声及静脉血流图检查,有助于诊断。静脉造影可确定诊断。治疗1.卧床休息和抬高患肢患急性深静脉血栓病人,需卧床休息1~2周,使血栓紧粘附于静脉内膜,减轻局部疼痛,促使炎症反应消退。在此期间,避免用力排例以防血栓脱落导致肺栓塞。患肢抬高需高于心脏水平,约离床20~30cm,膝关节处安置于稍屈曲位。如抬高适宜,就不需用弹力绷带或穿弹力袜。开始起床活动时,需穿弹力袜或用弹力绷带,适度地压迫浅静脉,以增加静脉加回流量,以及维持最低限度的静脉压,阻止下肢水肿发展。弹力袜使用时间:(1) 对小腿深静脉或浅静脉血栓性静脉炎,一般不需用,但如踝部及小腿下部出现水肿,可用数周;(2)对腘、股静脉血栓形成,一般使用不超过6周;(3)对髂股静脉血栓形成,先使用3个月,以后间断取除,一般不超过6月,但如水肿出现,则需继续应用。病人在早期,禁忌久站及久坐。对重型髂股静脉血栓形成病人,适当限制站立及坐位,并抬高患肢3个月,这样可促使下肢建立侧支静脉以减轻下肢水肿。2. 抗凝血疗法这时深静脉血栓形成现代最主要的治疗方法这一。正确地使用抗凝剂可降低朏栓塞并发率和深静脉血栓形成的后遗症。其作用在于防止已形成的血栓继续滋长和其他部位新血栓的形成,并促使血栓静脉较迅速地再管化。预防在邻近四肢或盆腔静脉周围的操作应轻巧,避免内膜损伤。避免术后在小腿下垫枕以影响小腿深静脉回流。鼓励病人的足和趾经常主动活动,并嘱多作深呼吸及咳嗽动作。尽可能早期下床活动,必要时下肢穿医用弹力长袜。特别对年老、癌症或心脏病患者在胸腔、腹腔或盆腔大于手术后,股骨骨折后,以及产后妇女更为重视。
安乾 副主任医师 郑大五附院 血管外科2154人已读 - 精选 布加综合征
一.定义:布加综合征(Budd-Chiari syndrome, BCS)是由肝静脉和/或其开口以上段下腔静脉阻塞性病变引起的,常伴有下腔静脉综合征为特点的,一种肝后性门静脉高压症,因而称为肝静脉-腔静脉综合征更加确切。二.病因:1.先天性因素:如下腔静脉内Eustachian瓣发育异常、下腔静脉发育异常、胚胎发育中如叠块不整齐引起的异常连接、静脉导管闭锁过程中经左肝静脉而使病变伸展至下腔静脉等原因引起的下腔静脉隔膜性阻塞。2.血液高凝、高黏状态:口服避孕药、血小板增多症、妊娠、产后、骨髓增生性疾病、阵发性夜间血红蛋白尿、抗凝血因子Ⅲ减少、异型凝血酶原遗传因子突变、系统性红斑狼疮、骨髓移植、白塞综合征、非特异性血管炎、C蛋白代谢异常、S蛋白代谢异常、磷脂代谢异常、抗心磷脂抗体综合征等。3.毒素:内源性疾病包括溃疡性结肠炎、溃疡病、局限性回结肠炎、盆腔肿瘤、克罗恩病、伤寒、猩红热、丹毒等;外源性者包括灌木茶和紫草茶等含Pyrrolizidine生物碱的饮料。4.腔内肺血栓性阻塞:下腔静脉内皮细胞瘤、平滑肌瘤、平滑肌肉瘤、转移性肺癌、肾癌等。5.外源性压迫:阿米巴脓肿、肝癌、肝硬化、血吸虫病、结核病、包囊虫病、肉瘤、梅毒树胶肿和多囊肝等。6.血管壁病变:白塞综合征、梅毒性血管内膜炎、风湿、过敏性血管炎、全身胶原性血管病、特发性坏死性肉芽肿型血管炎等。7.其他:萎黄病、镰刀细胞贫血、肝豆状核变性等。8.原因不明。三.分型和分期:分型:A型为以隔膜为主的局限性狭窄或阻塞;B型为下腔静脉长段狭窄或阻塞;C型为肝静脉阻塞。以A型最为常见。分期:根据生活质量、腹水、食管静脉曲张、血浆白蛋白、胆红质、营养状态、手术危险性等分为四期。随着分期的增加,手术风险和死亡率增加。四.临床表现:男性多见,男女比约2:1,90%以上为农民,发病年龄20-40岁,发病的早晚与参加体力劳动的程度和时间长短有关。主要临床表现包括胸腹壁静脉曲张、下肢肿胀或色素沉着、阴囊阴唇肿胀、肝脾肿大、腹水、食管静脉曲张、消化道出血、活动后心悸、肝昏迷、脐疝、男性乳房女性化、胸腔积液、恶液质、低蛋白血症等。单纯肝静脉阻塞者以门静脉高压症状为主,合并下腔静脉阻塞者,还有下腔静脉高压的临床表现,晚期患者由于腹水严重,蛋白丢失形成慢性消耗状态。四.诊断:有门静脉高压表现并伴有胸、腹壁特别是腰背部及下肢肿胀或静脉曲张者,应高度怀疑本病。辅助检查包括:超声、CT、MRA、下腔静脉造影、经皮肝穿刺肝静脉造影等。该疾病需要和右心衰竭、结核性腹膜炎和肿瘤引起的腹水相鉴别。五.治疗:治疗分为保守治疗和手术治疗两种。目前,介入治疗成为治疗局限性病变或早起病变的主流。目前首选介入法或介入与手术联合法。手术方法大致分为六类:包括根治性矫治术、间接减压术(腹膜腔-颈内静脉转流术、胸导管-颈内静脉重新吻合术)、断流术(经食管镜硬化剂注射、食管胃底静脉断流术)、各种促进侧支循环的手术(脾肺固定术)、直接减压术(肠系膜上静脉和/或下腔静脉与右心房或颈内或头臂静脉之间的转流术)、肝移植术。几种常见的术式包括:经皮下腔静脉成形术与支架置入术、经皮经肝肝静脉穿刺、扩张与支架置入术、经颈静脉肝内门-体分流术(TIPPSS)、经右心房破膜术、经右心房经股静脉联合破膜扩张及支架置入术、腔房转流术、肠房转流术、肠-腔C形转流术、肠-腔-房转流术、肠-颈胸骨后转流术、肠-腔-颈胸骨后转流术、脐-腔-颈胸骨后转流术、直视下根治性切除术、肝移植术等。六.预后:非手术治疗预后不佳,手术或介入治疗的病例疗效显著,目前布加综合征的诊治已经大有进展,早起治疗的疗效显著,晚期病例日渐减少,随着有关理论和技术的不断推广,诊治问题可望基本解决。
安乾 副主任医师 郑大五附院 血管外科2201人已读 - 精选 (转载)下肢静脉曲张
——转自河南血管外科网下肢静脉曲张的发病有家族史,年纪大(50岁以上)、女性(尤其是多产妇)、口服避孕药、长久站立工作(每日大于6小时)、肥胖等因素。下肢静脉曲张发生之初往往没有明显症状。有人会觉得小腿皮肤痒、腿部肿胀、酸痛、疲劳、腿部有沉重感,尤其是站了一整天下来,小腿特别酸痛、脚踝肿胀,把脚抬高后就比较舒服。育龄妇女在来月经之前上述症候最为严重。静脉曲张程度越是严重,下肢局部疼痛就越明显,甚至发生足部血液淤积,脚踝呈现紫色;更严重者血液不易回流,会发生色素沉着、湿疹样皮肤炎,并可能产生淤积性溃疡,有时会发生静脉破裂出血。亦有的会沿着静脉壁产生血块、发炎,即血栓性脉管炎,表皮会沿着静脉呈现红肿、疼痛等症状,甚至可触及相当疼痛的结节。若血栓随血流移至肺脏,有可能发生致命性的肺栓塞症。静脉曲张又称“老烂腿”,是静脉的异常扩张,发生之初,会觉得局部皮肤痒、腿部肿胀、酸痛、疲劳感、站立时间长加重,轻度如蚯蚓状态,严重的截肢。静脉曲张的治疗压迫治疗法:使用弹性袜,利用外在的压力来减少运动时产生的水肿。理论上说,弹性袜的压力,在足踝部最大,往上逐渐减少其压力。通常最好能穿至大腿的弹性袜。弹性袜最好是在清晨尚未起床时穿著,一直到夜间上床后再脱掉。如果病患已因静脉高压而产生腿部溃疡,则应尊重医师的指导服用抗生素和利尿剂并辅以特殊卫材治疗。 硬化剂治疗:将高张性溶液(如高浓度盐水或硬化剂)注射到曲张的静脉,破坏血管内膜,使其封愈后消失。但仅能治疗小的曲张血管、且治疗中可能会有剧痛,色素沉淀,甚至发炎,红肿,溃烂等后遗症,且有容易复发及复发后难以处理的问题,所以仅适用于少数患者。 血管外雷射或脉冲光:和去除斑点的雷射美容原理一样,优点是只需局部麻醉,治疗时间短,疼痛低,伤口相当小,不会留下难看疤痕,可立刻行走。但只针对微细的蜘蛛状静脉曲张,要自费且需数次疗程才有效。 外科抽除手术:在腹股沟做切口,切断结扎或抽出大隐静脉,需要半身或全身麻醉,需住院2-3天。若静脉曲张太厉害时,可能需要数个小伤口,一段段的抽除曲张静脉。治疗完整,效果确切,为经典治疗方法。 血管内烧灼治疗:在膝盖或足踝内侧做小切口,放入极细的导管,用高频波(或称射频)或雷射光束烧灼、阻断曲张的静脉血流。单纯的血管内烧灼治疗手术有可在局部麻醉情况下进行、不必住院、疤痕与疼痛较少、治疗后绑上弹绷就可走动回家,成功率高等优点。不过健保不给付,需自费,且大多数病患可能不仅单以此法即可解决,需辅以其他方式如微创静脉曲张旋切系统才可有较完整的治疗。微创静脉曲张旋切内视镜系统:使用内视镜及抽吸旋切方式将蚯蚓般的静脉绞碎吸出,伤口比传统手术小,较美观,但有麻醉及住院需要且耗材需自费。静脉曲张激光闭合术(静脉EVLT技术):应用半导体激光传导的特性,将细细的光导纤维穿刺进入血管内,通过传导激光,从而达到精确损毁血管内膜,使静脉纤维化达到血管闭合的目的,迄今为止,EVLT激光治疗术是治疗静脉曲张损伤最小、操作最简便、方法最安全、名副其实的微创技术。 药物疗法: 药物治疗就是通过口服药物,通过正常循环直达静脉血管的专业药物。这些药物的特点就是它的靶向吸收器官组织就是静脉血管,和普通的扩张血管药物或活血化瘀的药物不一样。
王颖 副主任医师 郑大五附院 血管外科2021人已读 - 精选 淋巴管静脉显微吻合术治疗肢体淋巴水肿
淋巴管静脉显微吻合术治疗肢体淋巴水肿吴斐,王兵,崔文军,丁语,张建辉,李金旭(郑州大学第五附属医院 血管外科,郑州450052)[关键词] 淋巴水肿 淋巴管静脉显微吻合术 远期随访 肢体淋巴水肿是由先天性淋巴系统发育不全或后天性淋巴液回流通道阻塞所导致的淋巴液在四肢皮下组织积聚,引起患肢肿胀,纤维结缔组织增生,脂肪硬化,筋膜增厚及肢体变粗等病理状态。晚期因皮肤角化,皮下组织增生,病变部位坚硬如象皮,因此也称象皮肿,常伴发丹毒、溃疡、赘肉增生等,造成疼痛不适、活动障碍,甚至劳动力丧失等严重后果。长期以来,淋巴水肿大多采用保守治疗,如抬高患肢、加压包扎、烘绑及微波等,虽取得一定疗效,但不能根治,大部分患者进行反复多次治疗,最终错失治疗良机。传统的病变组织切除术主要用来治疗晚期顽固性象皮肿病例,但因创伤大,易产生淋巴漏及反复感染等,已较少采用[1]。近半个世纪以来,随着对淋巴系统研究的深入,新的诊断方法及新技术的应用,特别是显微外科技术的发展,为肢体淋巴水肿的治疗开辟了新途径。目前显微淋巴外科技术主要有三种方法,即淋巴管-静脉吻合术、自体淋巴管移植术和自体静脉代淋巴管移植术,其中应用最多的是前者。本文拟对淋巴管-静脉显微外科吻合术的相关试验研究及临床进展综述如下。1背景及动物实验研究1.1背景淋巴管与血管相似,但管壁更薄,形态更不规则。大的淋巴管管壁内含具有固有收缩能力的平滑肌, 推动淋巴液向前流动,其管腔内的瓣膜结构可以防止淋巴液倒流。淋巴液通过毛细淋巴管、集合淋巴管、淋巴结、淋巴干回流,最后经淋巴导管注入左右静脉角[2]。病理情况下,淋巴液不能经上述途径回流,导致淋巴液在肢体积聚。淋巴系统复杂的解剖和病理生理特点及诊断技术的限制,其治疗一直是医学难题。基于淋巴管与静脉的相似性使得人们尝试,建立人工引流通道,将外周淋巴液直接引流到附近静脉,从而达到生理性引流,减少局部的液体瘀积。1.2动物实验研究 1962年Jacobson提出建立人工淋巴管-静脉分流术的设想。1964年,Howard和Danese等首先进行了淋巴结、淋巴管静脉吻合术的动物实验探索,将正常狗的股静脉与附近淋巴管做端侧吻合,3个月后,发现吻合口大多是通畅的。1976年Gilbert等用微血管技术做了60只狗的淋巴管-静脉吻合模型,术后1周,吻合口通畅率达 74%,6-12周则为60%,他指出应用这种方法治疗早期的继发性淋巴水肿是可行的。随后,O′Brien对这项显微淋巴外科技术做了深入的研究,1969年O′Brien在正常狗肢上应用显微淋巴管-静脉吻合,在运用肝素抗凝及辅助淋巴管加压的措施下,8个月后吻合口的通畅率达到50%。2临床应用研究1974年,O′Brien将淋巴管-静脉显微吻合术率先应用与临床,治疗乳腺癌根治术后上肢肿胀,3年后,他对22例四肢阻塞性淋巴水肿患者行淋巴管-静脉显微吻合术,并同时对部分病例行组织切除术,术后所有患者均主观感到肢体较前松软,行客观检查,除5例患肢肿胀变化不明显外,余肿肢体积缩小3.5-81%,平均19%,术后患肢感染发作率也显著下降(由术前56%下降至13%),即使发作,持续时间也更短,症状更轻微,6 例只作了1-2 个吻合口的病人仅 1例效果良好,16 例吻合口均在3个以上的患者,11例效果良好,因此,O’Brien认为吻合口越多效果会越好,同时指出部分病例若在早期手术,效果可能会更好。1979年,O′Brien又报道用淋巴管-静脉显微吻合术治疗了15例继发性淋巴水肿患者,他进一步指出这种手术是目前治疗腋部或腹股沟部阻塞性淋巴水肿最好的方法。并且建议在这种病例手术前后均不宜作淋巴管造影与静脉造影,因其有增加蜂窝织炎发生率的风险,还可由于油质造影剂造成吻合口堵塞。1979年朱家恺引进外国技术,在国内首次取得淋巴管静脉显微吻合成功。他是按照肢体皮下静脉干走行部位寻找集合淋巴管,并将肢体分为2-4段,行多段淋巴管静脉吻合。并分别报道了3例和5例,患肢水肿消退,远期随访满意。1982年,朱家恺,钟世镇对淋巴系统解剖做了深入研究,认为行深淋巴管-静脉吻合,疗效可能会更好,因为深组淋巴管管径较粗,可供吻合的淋巴管数较多 ,淋巴管均在主要血管干周围,位置恒定,规律性强,为手术操作提供了便利。并率先应用深组淋巴管与静脉吻合治疗6例先天性淋巴水肿患者(其中2例曾先做过浅淋巴管-静脉吻合术,没有消肿),术后均消肿明显,近远期随访效果良好。张涤生、耿万德等均做了大量实验及临床研究,为国内淋巴疾病的显微外科治疗奠定了基础。3存在的问题然而临床观察中,淋巴管-静脉显微吻合术后,淋巴水肿复发常有发生,晚期疗效欠佳。早在动物实验时期,Olszewski指出随着随访时间的延长,淋巴静脉分流术的疗效逐年下降,术后 3-4年有80%疗效不好甚至恶化。O′Brien也认为单纯淋巴-静脉分流并不能达到充分的引流,术后必须长期地使用加压包扎等辅助疗法。在他报告的病例中,有1例术后20 天时停用绷带包扎,肢体水肿迅速恢复到术前水平,重新加用绷带后水肿才又逐渐减轻,说明淋巴管-静脉吻合已经失去机能。1983年,Puckett报道了自己的实验,他制备了狗肢慢性淋巴水肿模型,行淋巴管-静脉显微吻合术,术后1周探查吻合口8个,均通畅,患肢肿胀平均减少32%,术后2周探查了14个吻合口,只有3个通畅,肿胀平均减少45%,而另外11个吻合口堵塞,肿胀比术前增加18%,术后3周探查了8个吻合,结果口全部闭塞(其中3个过去探查是通畅的),肿胀比术前增加18%。Puckett分析认为:由于淋巴水肿液体回流的动力取决于组织液的压力,在淋巴管-静脉吻合术后,积聚的淋巴液迅速引流,组织间压下降,从而使淋巴回流的动力消失,另外,由于病变淋巴管扩张,瓣膜功能不全,保证淋巴液定向回流的动力丧失,因而可能发生淋巴逆流。随着通过吻合口的淋巴引流越来越少,静脉血反流发生,从而成形成血栓,吻合口堵塞。1984年,张涤生,韩良愉进行了正常狗肢与淋巴水肿狗肢的淋巴管、静脉压力对比测定,结果发现:正常情况下静脉压高于淋巴管压,水肿情况下则相反,故术后早期淋巴液顺压力梯度到静脉,临床症状得到改善,当恢复到一定程度,淋巴管与静脉压达到平衡时,淋巴液很难进入静脉,甚至血液反流入淋巴管,这就有利于利于血栓形成,出现症状反复。这也证实了Puckett的推断。4临床应用新进展 4.1改良淋巴管-静脉显微吻合术 为了最大程度地提高疗效,尽量避免吻合口阻塞,根据血流动力学和微循环理论,在传统吻合术的基础上加以改良,采用多部位、多径路、深浅淋巴管均做吻合的术式,必要时分期完成[3]。同时,强调了术后综合功能锻炼的重要性[4]4.2新进展 2003年Yamamoto等[5]运用改良淋巴管-静脉显微吻合术,辅以加压治疗18例上肢淋巴水肿患者,并随访2年,对比患肢和健肢的周径后发现77.8%的患者取得了良好效果,水肿上肢的周径在肢体远端和近端都减少50%以上。2004年,Campisi等[6]报道了大样本的临床研究,对676例行改良淋巴管-静脉显微吻合术治疗肢体淋巴水肿的随访结果:87%患者术后有主观症状改善,其中83%的患者经水容积法测定,水肿减轻客观存在,平均减少67%,在这676例中,有447例做到了长期随访(平均随访超过7年),这447例中有380例(85%)已经停止使用保守治疗,水肿平均减少量为69%。同时观察到术后蜂窝织炎发病率减少87%。Campisi的报告令人鼓舞,他在过去的30年中共手术治疗了1800余例肢体淋巴水肿患者,并且大部分采用淋巴管-静脉显微吻合术,是国际上行显微淋巴外科手术最多的学者。Demirtas[7]2009年报道了42例行改良淋巴管-静脉显微吻合术治疗单侧下肢淋巴水肿的患者,随访11.8个月,患肢水肿体积平均减少59.3%。国内林伟龙等[8]对 32 例集束淋巴管静脉吻合术后病例随访9-15 年,其中 9.4 %的患者水肿病情明显改善,28. 1 %的患者部分改善。沈文彬等[9]利用改良淋巴管-静脉显微吻合术对30 例乳腺癌术后上肢淋巴水肿患者进行治疗与随访,术后 2 周至 10 个月均有效,其中12 例经3-12 年随访,有效率达 83. 3 %。5讨论与展望5.1手术适应症及禁忌症5.11适应症 病程相对较短,皮肤具有弹性,内科和物理保守治疗肿胀减少不满意者(低于50%),淋巴管炎反复发作,顽固性疼痛,肢体功能恶化以及对非手术疗法结果不满意,愿意继续手术治疗者[1]。总之,患肢须具有局部阻塞但仍有自主收缩功能的淋巴管,引流静脉通畅无病变。5.12禁忌症 对保守治疗无效的淋巴水肿晚期阶段,皮下组织纤维增生严重,病变部位坚硬,反复伴发丹毒、溃疡、赘肉增生等,由于淋巴管破坏严重,不适宜行显微吻合术,淋巴结发育不全(尤其是缺失),癌细胞扩散,应行保守治疗[10]。5.2手术时机的选择 应在淋巴水肿的早期阶段进行,晚期由于水肿压迫,寻找淋巴管及淋巴结困难,应先通过保守治疗减轻水肿,再行一期或分期治疗[11]。5.3术中及围手术期处理 术前控制全身炎症状态,行放射性核素淋巴显影定性及定量分析,明确淋巴水肿的分期,明确淋巴循环阻塞部位和淋巴管形态和功能改变,确保病肢有自主收缩功能的淋巴管;同时应行深浅静脉功能测定,确保引流静脉无明显病变[12]。术中仔细操作,进一步明确淋巴管功能,选用临近脉管做端端或端侧多径路、多部位吻合。术后要给予常规抗凝、抗炎弹力绷带加压包扎促进淋巴回流等综合功能治疗(ClyFT),若患者依从性差,则疗效不满意[12]。5.4 针对淋巴管静脉吻合口易血栓形成的问题 Campisi[14]指出,在行吻合时,应选择在有静脉瓣膜处,并需检查用于吻合的静脉瓣膜功能良好,另外,确保吻合段静脉内只有淋巴液而没有血液,并用肝素盐水等反复冲洗管腔,以避免任何引起吻合口血栓形成的风险,做到这些,能有效降低远期吻合口阻塞的发生。5.5 展望过多的淋巴液绕过堵塞部位,直接引流入外周静脉符合生理情况。肢体淋巴水肿患者早期行淋巴管-静脉吻合术,远期疗效显著[13],加之其操作精细,创伤小,手术并发症少,费用低,在临床上应用会越来越多[3],值得进一步研究和推广。 参考文献[1].Campisi,CostantinoE,Davide P, etal.Microsurgery for treatment of peripheral lymphedema: Long-termoutcome and future perspectives[J].Microsurgery,2007,27(4) :333-338.[2].柏树令,王海杰.淋巴系统[M].系统解剖学(第6版),2005,270-285.[3].耿万德,沈文斌,杨泽厚.淋巴水肿[M].汪忠镐血管外科学(第1版),2010,1290-1331.[4].CampisiC, Boccardo F. Terapia funzionale completa del linfedem(CLyFT:complete lymphedema functional therapy): Efcace strategia terapeutica in 3fasi[J]. Linfologia ,2008,1:20–23.[5].Yamamoto Y, Horiuchi K, Sasaki S , et al . Follow-up study of upper limblymphedema patients treated by microsurgical lymphaticovenous implantation (MLVI) combined with compression herapy[J].Microsurgery , 2003 ,23 :21 - 26.[6].CampisiC,Boccardo F.Microsurgical Techniques for Lymphedema Treatment: DerivativeLymphatic-venous Microsurgery [J].World J Surg,2004,28:609-613. [7].Yener Demirtas . Supermicrsurgical lymphaticovenular anastomosis andlymphaticovenous implantation for treatment of unilateral lower extremitylymphedema[J].Microsurgery2009,29:609–618.[8].林伟龙 ,范永前 ,李连生.淋巴管静脉吻合治疗四肢淋巴水肿远期疗效观察 — 附 32 例报告[J].上海医学 ,1998 ,21 :385 - 386.[9].沈文彬 , 吴国富 , 耿万德 ,等. 乳腺癌术后上肢肿胀的诊断与治疗(附40例报告) [J].中国微创外科杂志 ,2001 ,1 :206 - 207. [10].CorradinoCampisi;Carlo Bellini;Corrado Campisi,etal. Microsurgery for lymphedema: clinicalresearch and long-term results[J]. Microsurgery,2010,4(30):256-260.[11].C.Campisi,D. Davini,C. Bellini,etal. Lymphatic microsurgery for the treatment oflymphedema[J]. Microsurgery,2006,26(1):65-69.[12].张涤生.肢体淋巴水肿的诊断和治疗[J]. 组织工程与重建外科杂志,2006,2(5):241-244.[13].C. Campisi,ED.Rin,C. Bellini,etal.Pediatric lymphedema and correlated syndromes:roleof microsurgery[J]. Microsurgery,2008,2(28):138-142.
吴斐 主治医师 郑大五附院 血管外科8890人已读 - 精选 省内首个“杂交手术室”
两条腿血管里放了7枚支架,现在放支架的血管里却长满了血栓,不及时做手术,患者很可能要失去两条腿!怎么办?支架取出来?不可能!接上人工血管,手术很复杂,创伤很大,出血多,患者合并糖尿病,术后伤口不愈合怎么办?血管接上后,通畅情况怎么样……这么复杂的手术整个过程只花费了2个小时,出血仅100ml,这让患者家属质疑,手术到底做了没有?血管通畅了吗?腿能保住吗?2011年9月1日,郑州大学第五附属医院王兵主任带领其团队在耗资近百万的“杂交手术室”为一名患者成功再通了长满血栓的血管。据了解,这一拥有国际先进水平的“杂交手术室”在全省还尚属首个。2小时手术 家属发怵:血管通了没哦?76岁的杨女士,得了急性动脉栓塞,双下肢动脉支架内长满了血栓,7天了辗转省内各家知名医院,溶栓也没有效果,医生均束手无策,患者来到我院时双腿已经发凉、青紫,几乎没有知觉了,王兵主任接诊病人后,意识到患者病情危重,双下肢肢体不保,甚至因为缺血坏死、毒素吸收导致患者生命危险,建议立即进行手术。经历2个小时的急诊手术后,在门外焦急等待的家人突然看见手术室的门打开了,医生说手术很成功。按照以往的情况,要重建条件这样差的血管的血流,没有七八个小时病人是出不了手术室的。“太神速了,医生到底把血管做通了没有啊!”手术的时间快得让家人不禁质问。在复合手术室里,先做动脉切开取栓,后C臂下行球囊扩张术,把患者动脉打通,血流恢复通畅,患者左下肢发麻、发凉、疼痛症状得以缓解,保住了病人肢体,还病人以健康。医生解惑:“复合手术室”内,重建血管不再靠大夫的经验“盲探”了!术后第二天,参与此次手术的主刀医师,血管外科主任王兵教授向我们解开了其中的奥秘---“杂交手术室”。原来,最近郑州大学第五附属医院引进了目前国际上最新的OEC9900移动式多功能血管造影机,且耗资近百万建成了一个专业“血管外科杂交手术室”,将外科、放射科等科室所需的硬件设施“揉”在一起,这样就可以在一个手术室内手术的同时结合微创的介入治疗方法,完成在普通手术室内的复杂、疑难手术,术中随时了解血管通畅情况,及手术完成后血管有无狭窄、渗漏,也避免了患者多次麻醉和转运可能带来的风险。“对于杨女士这种情况以前采用介入和外科进行手术,整个手术花六七个小时,也只能保证手术当时的血管通畅度,而且远端血栓是否能完全取净,尚为未知数。”王兵教授说,且在手术过程中患者的出血量在800ml以上,危险系数较高。另外,以往做血管重建手术中,为防止血栓形成,要为患者全身抗凝治疗,更加重了出血,“而这次的手术是由专业血管外科医生先对杨女士分离寻找合适的解剖位置,利用介入方法疏通取出血栓,即使介入技术无法完全通畅血管或取栓过程中,血管意外破裂,也有DSA全程监控,随时可以更改手术方案改为移植人工血管。”王兵教授说,这样大大减少了手术的危险。据了解,这一先进的“杂交手术室”在河南省还尚属首个。郑州大学第五附属医院血管外科在王兵主任医师带领下,集一大批优秀杰出大夫为中坚力量,以优质的护理服务共同推动科室不断发展进步,现正以领跑者的姿态引领河南省血管外科的发展。得了血管疾病不可怕,到郑州大学第五附属医院---全省最专业的血管外科治疗,让我们以最专业的技术,做您生命的高速公路---“血管”的忠诚卫士!
王兵 主任医师 郑大五附院 血管外科3631人已读 - 精选 颈动脉内膜剥脱术治疗颈动脉狭窄128例的临床分析
崔文军 王 兵摘要目的 探讨颈动脉内膜剥脱术治疗颈动脉狭窄的手术指征、手术方法及围手术期的处理。方法 回顾性总结2006年1月~2008年12月期间128 例颈动脉硬化狭窄而行颈动脉内膜剥脱术患者的临床资料。结果 大部分患者症状改善,术后用Doppler超声检查,证实颈总动脉和颈内动脉血流量明显增加。围手术期死亡0例。结论 颈动脉内膜剥脱术是治疗颅外颈动脉狭窄、预防脑梗死、改善脑供血的安全有效的方法。 关键词 颈动脉内膜切除术;颈动脉狭窄;临床研究 Treatment of Carotid Stenosis by Carotid Endarterectomy: A Clinical Analysis of 128 Cases ABSTRACT Objective To study the indications and process and perioperative managements of carotid endarterectomy (CEA) in treatment of stenosis and occlusion in carotid. Methods Make a retrospective study of 128 patients with carotid stenosis enderwent CEA from January 2006 to December 2008. Results Clinical symptom signifucant alleviated in most cases, and the cerebral blood streaming of them got obvious increase demonstrated by Duplex scanning postoperetively. The perioperative death was zero. Conclusion Carotid endarterectomy is an effective treatment for severe stenosis of internal carotid artery. KEY WORDS Carotid endarterectomy; Carotid stenosis; Clinical research 颈动脉狭窄是缺血性脑卒中的重要原因之一。目前有效的治疗方法是颈动脉内膜剥脱术 (CEA) 和颈动脉球囊扩张加血管支架置入术。我院自2006年1月至2008年12月对128例颈动脉狭窄患者施行了颈动脉内膜剥脱术 (CEA),现报道如下。1 对象和方法1.1 一般资料 128例患者中,男108例,女20例,年龄31~83岁,平均63岁。本组中TIA反复发作90例;脑梗死28例,其中13例已经发生了偏瘫和失语;无脑梗死但有4例患者单侧内3/4偏盲;无症状10例。115例 (90%) 合并老年常见疾病,其中86例伴有高血压病史,48例有冠心病史,68例有糖尿病史。64例 (50%) 同时合并以上两种疾病。1.2 影像学检查本组30例术前行数字减影血管造影术 (DSA) 检查,98例采用头、颈部电子计算机断层血管造影 (CTA) 检查。证实存在颈动脉狭窄,颈动脉狭窄程度在50%--99%之间 (NASCET法) 狭窄主要位于颈总动脉和颈内动脉交界周围。术后切除斑块均送病理证实。单侧颈动脉狭窄病变90例,左侧36例,右侧54例;双侧38 例;双侧狭窄选择较重一侧手术治疗。3例患者为左颈内动脉颅内段闭塞,10例患者合并单侧椎动脉狭窄。1.3 手术方法患者行气管插管全身麻醉。沿胸锁乳突肌前缘切口,剪开颈动脉鞘,显露颈总、颈内、颈外动脉。颈动脉窦用1%利多卡因浸润麻醉。静脉注入肝素 (1mg/kg体重) 全身肝素化3分钟后,依次阻断颈总、颈内、颈外动脉。纵行切开颈总、颈内动脉。5 例双侧重度狭窄病人及6例颈内动脉直径偏小,为防止狭窄,术中需行血管成型术而阻断时间较长的病例术中应用腔内分流管 (carotid silicone shunt 9F. Edwards lifesciences LLC. 美国),建立术中转流。从颈总动脉开始斑块与内膜整块剥脱,近端横断,向颈外入口、颈内远端剥离,达到菲薄的内膜时,予以横断。必要时7 - 0 Prolene线固定颈内动脉内膜残缘,以防术后内膜形成活瓣夹层。肝素盐水腔内冲洗,6 - 0线缝合动脉切口。依次放开颈外动脉、颈总动脉、颈内动脉。其6例病人预计颈内动脉残腔直径<5 mm者,用大隐静脉片或PTFE 补片予以补片成型。颈动脉阻断时间10~20 分钟,平均15 分钟。术野置乳胶管引流24~48小时。术中证实颈内动脉分叉处均有明显粥样硬化斑块致管腔狭窄;48例软硬斑块同时存在;2例颈内动脉术中无明显回血;2 例同时伴有暗褐色血栓;10例粘稠状动脉粥样硬化班快。2 结果患者均顺利完成手术,无围手术期死亡病例。以Doppler超声定期检查双侧颈动脉示颈总动脉和颈内动脉血流量明显增加,脑血流明显改善。3 例出现颈部血肿,重新打开伤口结扎、冲洗、缝合,血肿吸收;3例 (3%) 术后第二天因对侧大面积脑梗死而偏瘫,均于术后3个月内康复出院;1例出现暂时性声音嘶哑, 术后一个月恢复正常;有2例颈内动脉远端因纤维化已完全闭塞,剥除后无回血,术后病情无改善。其他病例均无明显并发症,恢复良好,顺利出院,其中90例患者在首次手术后TIA表现消失;4例术前视野有缺失或偏盲患者,行内膜剥脱术后视野基本恢复,单侧偏盲消失。术后长期口服肠溶阿司匹林 (0.1/d)。所有病例术后均有随访,门诊颅脑多普勒超声复查,仅l例2年后发现重新狭窄。3 讨论 颈动脉狭窄是缺血性脑卒中的重要原因之一,约68% 的缺血性脑血管病患者伴有不同程度的颈动脉狭窄[1,2]。自1954年Eastcott首次应用颈动脉内膜剥脱术治疗颈动脉狭窄所致短暂性脑缺血 (TIA) 以来[3],欧美数个著名的前瞻性研究及回顾性调查均显示,当患者还处于短暂性脑缺血发作阶段或无症状时,即行颈动脉内膜切除手术,可有效地预防缺血性卒中的发生;而发生缺血性卒中后,再行颈动脉内膜切除术,仍可改善卒中的预后,降低复发率和致残率[ 4-6 ] 。近年来国内一些医院已常规开展此项手术,但对手术适应症、手术时机的掌握以及围手术期处理等问题仍在讨论之中[7]。3.1 手术适应症的选择 颈动脉内膜剥脱的适应症,各学者意见尚不统一。我们选择的是加拿大神经外科学会根据6组前瞻性随机临床试验 (NASCET,ECST,VASST,VACTACS,ACAS,ASANOVA) 的结果,于1997年确立的颈动脉内膜切除适应症;颈动脉狭窄≥70%且①引起TIA或非致残性脑卒中;②同侧颈内动脉远端及分支无更严重狭窄;③病人一般情况稳定;④医师施行手术的严重并发症 (脑卒中和病死) 率<6%。≤60%的患者不宜手术。无症状但脉狭窄程度>60%和<70%的症状性狭窄需考虑病人的临床表现,年龄,斑块性质 (溃疡,软斑块) 等因素确定[8]。后来对于狭窄>50%,伴有频发TIA且通过Doppler超声、DSA、CTA确定为不稳定性斑块 (溃疡,软斑块),家属积极要求手术的也入选手术,通过本组大宗病例证实对病人是有利的,有效的。3.2 手术中技术要点 ①充分暴露颈动脉直至超过斑块的边缘。轻柔暴露颈动脉分叉处防止斑块术中脱落。 ②细致彻底地剔除斑块,尽可能形成一个完整平滑的颈内动脉远端,远端血管的内膜如呈游离瓣状,需将内膜瓣与外膜缝合固定几针,以免出现瓣状阻塞。 ③随着手术熟练程度和技巧的提高,尽可能缩短颈动脉阻断时间,争取控制在15分钟以内,我们提倡选择性应用转流管,对于对侧闭塞或严重狭窄及颈内动脉直径偏小,为防止狭窄需补片成型的可以应用转流管。 ④血管补片技术的应用:手术中如发现内膜剥除后动脉管腔仍有狭窄者,需要血管补片扩大动脉管腔,决不能勉强缝合,以防止术后再狭窄[9]。但我们认为,除非颈动脉先天性狭窄,一般由于斑块所致的狭窄,在内膜剥脱及斑块切除后,出现狭窄的可能性很小。 ⑤为预防小的气栓和颈动脉斑块碎片进入颈内动脉系统。缝合前要放开颈内动脉反冲血流,缝合后严格按照颈外动脉、颈总动脉、颈内动脉的先后顺序恢复血流。 ⑥减少脑神经损伤,在开放颈内动脉的同时,快速静点甘露醇,可在第一时间内应对可能出现的脑水肿。 ⑦皮下引流管的使用:早期我们进行CEA手术时没有放置引流管,导致术后皮下血肿、切口渗血的发生率较高,后试行放置引流片,上述问题有所缓解,后期放置24号引流管,皮下血肿问题得到彻底解决。3.3 围手术期的处理3.3.1 术前准备所有病人均经颅脑多普勒、MRA筛选,若双侧颅内段的颈动脉或大脑基底动脉环有明显的狭窄或闭塞,笔者认为不行Matas试验,以防颈动脉压迫后发生急性脑梗塞,一般放弃手术治疗。术前常规血、尿、便、胸片、心电图、凝血功能和肺功能检查,无严重的心肺疾患,估计能承受全麻手术的打击。对伴发高血压病和糖尿病的患者,术前先控制血压和血糖;对有心绞痛或有明显冠状动脉的介入治疗,待性脏情况改善后再考虑手术治疗 (本组有5例患者在心内科做了治疗后再行CEA手术)。本组病例对长期服用抗凝药物且将行CEA手术的患者,术前7天停用抗凝药物,可以显著减少术中出血以及术后的血肿。其中6例术前一周因频发腔隙性脑梗塞,一直使用低分子肝素治疗。3.3.2 术后治疗由于颈动脉狭窄的患者均为老年人,大多合并有冠心病、高血压病和糖尿病,有可能发生术后脑梗死和脑出血等严重并发症(约占2.5%~5.8%),故围手术期的处理极为重要[10]。为防止脑组织再灌注损伤和高灌注综合征的发生,术后三天内每8小时一次,给以20%的甘露醇250ml以降颅压20%人血白蛋白50ml一日一次。特别是双侧CEA时更应密切观察病人血压和精神状态。术后常规进ICU监护24小时~48小时,如血压较高,病人烦燥不安,应给以降压。必要时加用速尿,为预防术后脑血栓形成及栓塞,常规应用抗凝药物治疗。另外还应及时处理内科系统疾病,预防肺炎及泌尿系感染。本组病人手术效果明显,再次证明颈动脉内膜剥脱可作为预防脑卒中、脑梗塞而实施的一种有效手术。参考文献 1 Long SM, Kern JA, Fiser SM, et al. Carotid arteriography impacts carotid stenosis manegement. Vascular Surgery. 2001, 35: 251-257. 2 Palak J, Shemanski LO, Leary DH, et al. Relationship between incidentstroke and the severity of internal carotid steno sis. Circulation, 1994; 90 (10):1399-1404. 3 Eastcott HH, Pickering GW, Rob CG. Reconstruction of internal carotid in a patient with intermittent attacks of hemiplegia. Lancet, 1954, 2: 993-995. 4 North American Symptomatic Carotid Endarterectomy Trail Collanorators. Benefical effect of carotid endarterectomy in symp tomatic patiente with high-grade carotid stenosis. N Engl J Med, 1991, 325: 455-463. 5 European Carotid Surgery Trailists’ Collaborative Group.MRC European Carotid Surgery Trail: interim results for symptomatic patients with severe (70%~99%) or with mild ( 0~29%) carotid stenosis. Lance, 1991, 337: 1235-1241. 6 Executive committee for the asymp tomatic carotid atherosclerosis study. Endarterectomy for asymp tomatic carotid artery stenosis. JAMA, 1995, 273: 1421-1428. 7 Aouad MT. Perioperative Management of the Patient Undergoing Vascular Surgery. Middle East J Anesthesiol, 2004, 17(4): 665-689. 8 周定标. 颈动脉内膜切除. 北京: 人民军医出版社, 2005, 19-23. 9 粟力, 董双忠, 崔若昱, 等. 颈动脉内膜切除术预防缺血性脑卒中30例的分析. 中华普通外科杂志, 2002, 17(1): 14-15. 10 Gunel M, Awad IA. carotid endarterectomy prevention strategiegies and complications management.Neurosurg Clin N Am, 2000, 11(2): 351-355.
崔文军 副主任医师 郑大五附院 血管外科5321人已读



