南通市第三人民医院神经外科科普号
- 椎动脉夹层动脉瘤
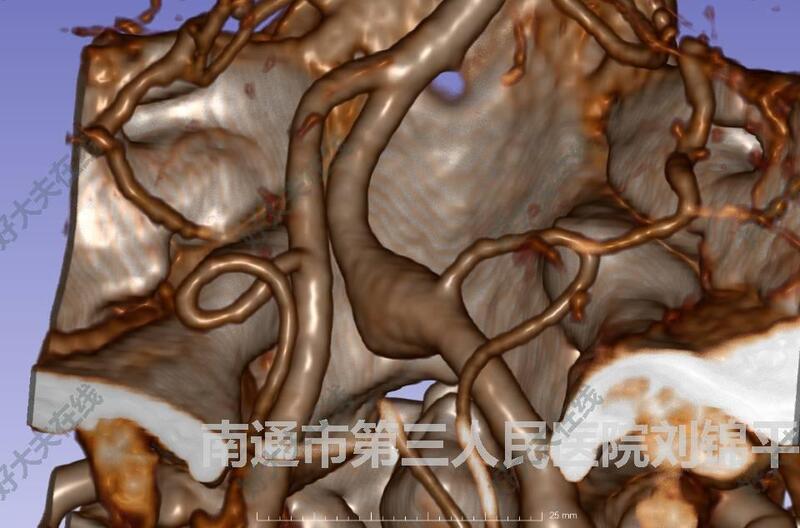
治疗前 右椎动脉未破裂夹层动脉瘤,属于颅内复杂动脉瘤,破裂风险高,一旦破裂后果严重! 治疗中 选择血流导向密网支架(3.75×25mm pipeline flex)治疗 治疗后 治疗后3天 术后三天患者无任何并发症!拟双抗 6 月,6 月后阿司匹林单抗,并复查 DSA,追踪动脉瘤闭塞情况。
 刘锦平 主任医师 南通市第三人民医院 神经外科28人已读
刘锦平 主任医师 南通市第三人民医院 神经外科28人已读 - 精选 神经内镜下脑出血清除术
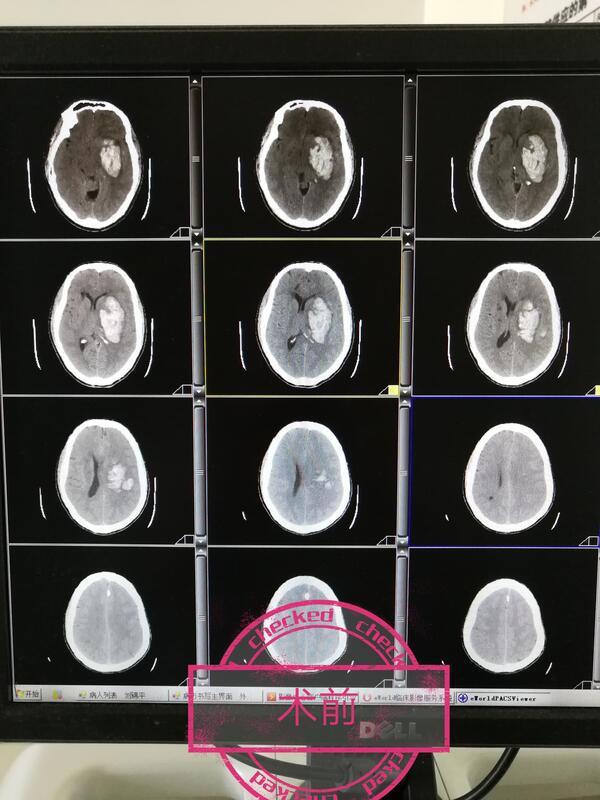
一例高血压脑出血“神经内镜下血肿清除术”:患者,男,47岁,左基底节脑出血约70ml,左额发际后纵形切口5CM,骨窗2.5CM,经额中回皮质造瘘顺利完成血肿清除,术后CT示血肿清除满意!
 刘锦平 主任医师 南通市第三人民医院 神经外科2546人已读
刘锦平 主任医师 南通市第三人民医院 神经外科2546人已读 - 精选 未破裂的后交通动脉瘤合并三叉神经痛
一例三叉神经痛合并未破裂的后交通动脉瘤(右),今天先把动脉瘤这个"定时炸弹"成功栓塞(虽是宽颈,因二期三叉神经痛要手术不能吃阿司匹林,不能用支架辅助,选用载瘤血管微导管支撑辅助栓塞,虽未达致密,也应算达到预防破裂出血目的)。
 刘锦平 主任医师 南通市第三人民医院 神经外科931人已读
刘锦平 主任医师 南通市第三人民医院 神经外科931人已读 - 精选 大脑后动脉瘤介入栓塞一例介绍
介入栓塞一枚破裂出血的左侧大脑后动脉P1段动脉瘤(4mm),幸亏不是夹层动脉瘤,过程还比较轻松,载流动脉通畅良好,虽有痉挛,但术后4天复查CT未做腰穿引流的情况下蛛网膜下腔出血大部吸收,且脑积水自行缓解!
 刘锦平 主任医师 南通市第三人民医院 神经外科1155人已读
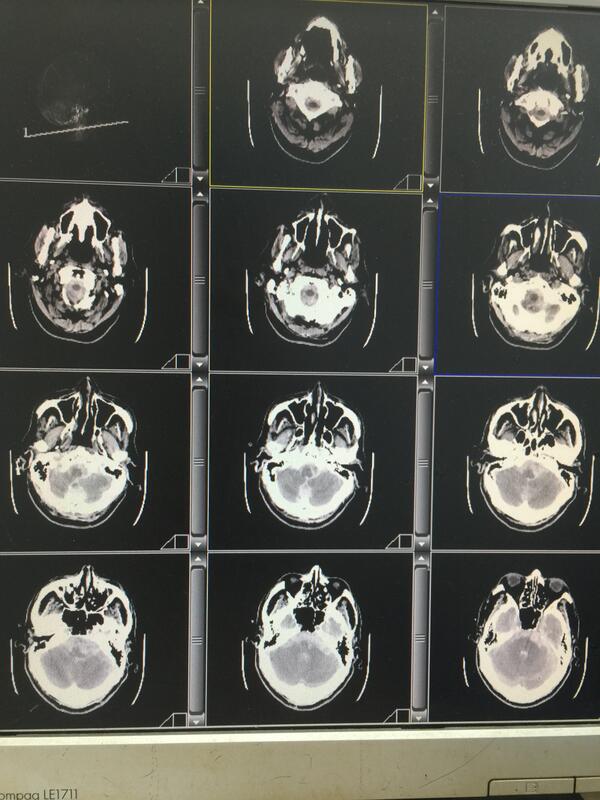
刘锦平 主任医师 南通市第三人民医院 神经外科1155人已读 - 精选 小脑动静脉畸形合并血流相关动脉瘤介入治疗
一例左侧小脑动静脉畸形(AVM),多个细小分支供血(无法栓塞),合并左侧小脑前下动脉远端夹层动脉瘤(6mm),继发大量蛛网膜下腔出血,将怀疑出血的责任动脉瘤及载瘤动脉用弹簧圈成功栓塞,通过数天观察证明成功止血,AVM二期再做伽玛刀吧!
 刘锦平 主任医师 南通市第三人民医院 神经外科1209人已读
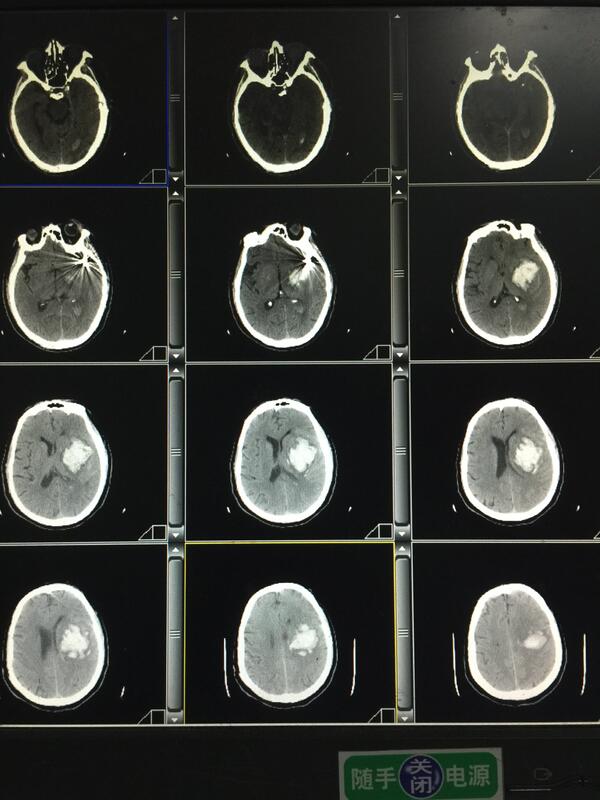
刘锦平 主任医师 南通市第三人民医院 神经外科1209人已读 - 精选 高血压脑出血微创手术有优势
一例66岁男性患者,突发偏瘫、失语入院,CT提示“左侧基底节区脑出血”;一年前有左侧“大脑中动脉动脉瘤”介入栓塞史,经左颞锥颅置管(软通道)抽吸尿激酶液化引流术,复查血肿大部清除,出院前偏瘫、失语改善,疗效不错!
 刘锦平 主任医师 南通市第三人民医院 神经外科1489人已读
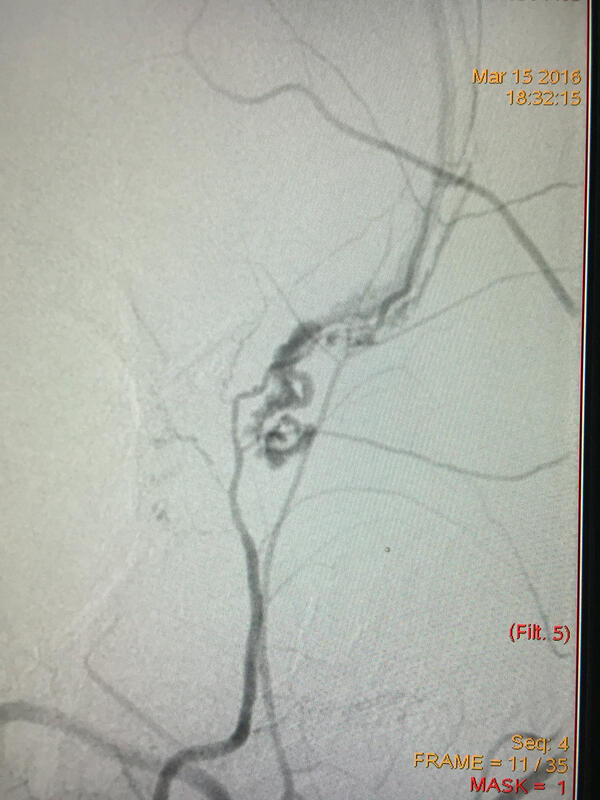
刘锦平 主任医师 南通市第三人民医院 神经外科1489人已读 - 精选 外伤口鼻大出血休克,介入栓塞显奇效
近日一例28岁小伙外伤突发迟发性鼻口腔大出血...休克...意识丧失,鼻腔填塞无效。立即抢救:快速补液、升血压、输血...意识恢复,血压上升,联系DSA,急诊血管造影,脑膜中动脉破裂出血....弹簧圈介入栓塞止血成功!
 刘锦平 主任医师 南通市第三人民医院 神经外科1135人已读
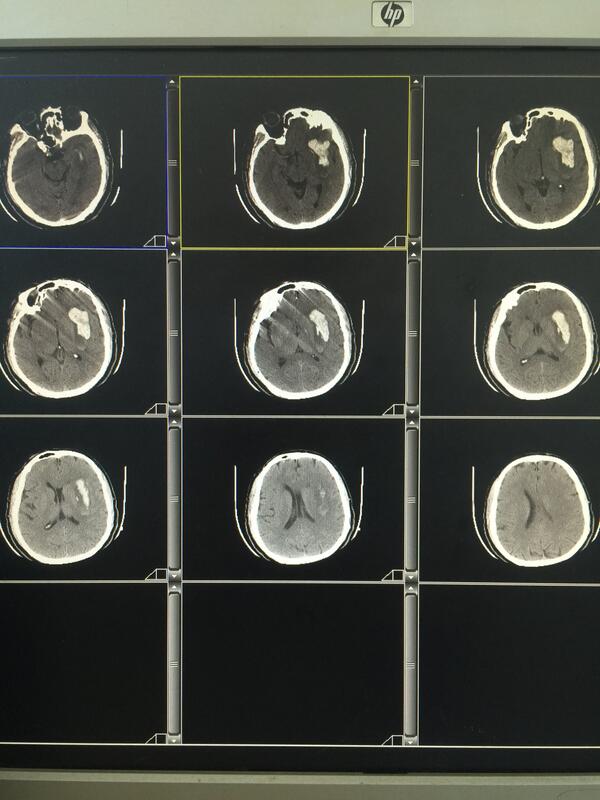
刘锦平 主任医师 南通市第三人民医院 神经外科1135人已读 - 引用 高血压脑出血小骨窗经侧裂手术损伤小
一例52岁男性患者,意识障碍、偏瘫、失语急性发病,“左侧基底节出血”约40-50ml,经左额颞5cm弧形小切口,3cm小骨窗开颅经侧裂岛叶入路血肿完全清除,术后7天意识恢复清除,偏瘫、失语改善明显!
 刘锦平 主任医师 南通市第三人民医院 神经外科1386人已读
刘锦平 主任医师 南通市第三人民医院 神经外科1386人已读 - 引用 大型动脉瘤介入栓塞,恢复良好
这个“前交通动脉瘤”破裂继发大量蛛网膜下腔出血,虽然动脉瘤较大、绝对宽颈,但在麻醉科、DSA大力协助下术中导引导管、微导管顺利到位,多枚大尺寸微弹簧圈顺利致密介入栓塞,在未使用支架辅助下载瘤动脉及双侧A2通畅良好。一个月随访,患者恢复良好,无明显后遗症!
 刘锦平 主任医师 南通市第三人民医院 神经外科1003人已读
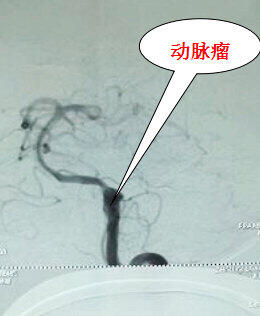
刘锦平 主任医师 南通市第三人民医院 神经外科1003人已读 - 引用 罕见动脉瘤破裂大出血 全新技术成功栓塞
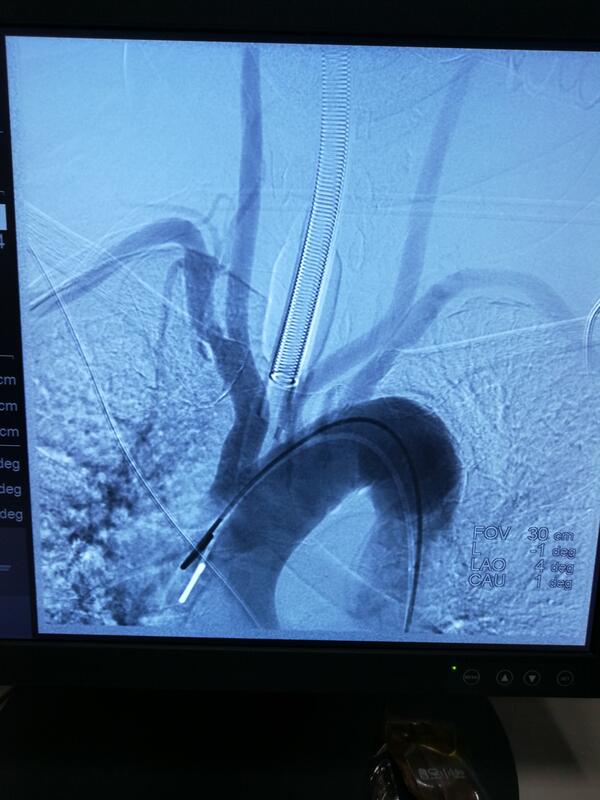
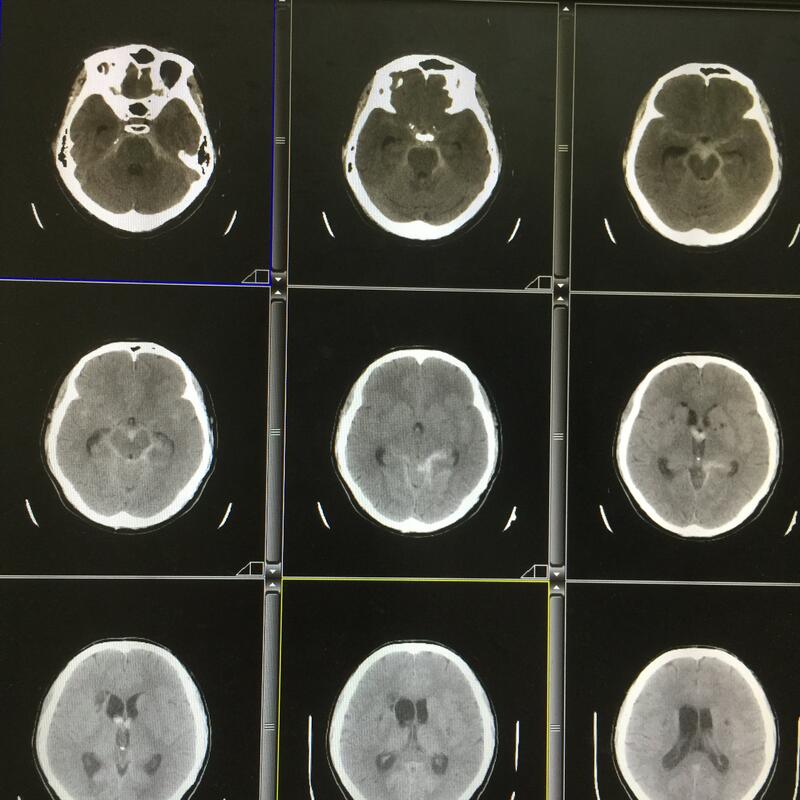
来自安徽的周先生最近经历了一场生死考验。不久前,准备起床的周先生突感剧烈头痛,随之频繁呕吐,紧急呼叫120送入三院急诊科。 急诊颅脑CT提示蛛网膜下腔大量出血,随即病情急剧恶化,意识丧失,自主呼吸停止,全身青紫,血压下降,生命危在旦夕。 面对危情,急诊立即行心肺复苏并呼叫麻醉科气管插管接呼吸机辅助呼吸,生命体征逐渐趋于平稳,意识有改善,神经外科刘锦平主任紧急会诊后考虑周先生颅内可能长期隐藏着“定时炸弹”(脑动脉瘤),肿瘤突然破裂导致颅内大出血,需要尽快实施血管造影(DSA)明确诊断同时闭塞动脉瘤,否则一旦再出血将再次恶化而致死亡。 应急预案随即启动,在DSA、麻醉科支持下为周先生全麻行“全脑血管造影”,造影结果让大家大吃一惊,周先生罹患的是临床罕见的左侧椎动脉夹层动脉瘤破裂。刘锦平主任介绍,脑动脉夹层动脉瘤破裂出血是一种极为凶险的疾病,死亡率极高,尤其是周先生所患的这类“椎动脉夹层动脉瘤(VADA)”,临床罕见,紧邻脑干延髓呼吸、心跳中枢,破裂出血后易合并脑积水或出现脑干功能衰竭引起病情急剧恶化,存活率不超过5%。椎动脉夹层动脉瘤开颅手术无法夹闭,唯一的选择是介入栓塞。 神经外科迎难而上,讨论后决定采用最新的 “LVIS支架辅助弹簧圈技术”成功栓塞这枚动脉瘤。刘锦平主任表示,由于椎动脉夹层多为血管壁沿血流方向的顺行撕裂,这一治疗方式不仅避免了顺向血流对薄弱瘤壁的直接冲击,也减少了对载瘤动脉上夹层流入道的继续冲击和撕裂,最大程度降低了术后夹层复发或再出血的风险,存在夹层远期愈合的可能。术后通过气管切开、腰大池出血引流,病人意识恢复,顺利拔出气管套管,病情逐渐稳定。目前,周先生在进一步康复治疗中。 本例患者得以成功救治,我院神经外科根据脑动脉瘤救治的规范流程第一时间开辟“绿色通道”,实施脑血管造影明确诊断至关重要,也与脑血管介入技术的飞速进步密切相关。LVIS支架技术为国内近两年才投入使用的一项新技术,因其支架金属覆盖率高,为夹层动脉瘤在内的难治动脉瘤提供了相对可靠的方法,动脉瘤复发率进一步降低,神经外科此次成功使用该技术救治患者,为以后类似病人的抢救积累了极为宝贵的经验。
 刘锦平 主任医师 南通市第三人民医院 神经外科1891人已读
刘锦平 主任医师 南通市第三人民医院 神经外科1891人已读



