南京明基医院眩晕诊疗中心科普号
- 眩晕诊断新技术 内耳迷路钆造影
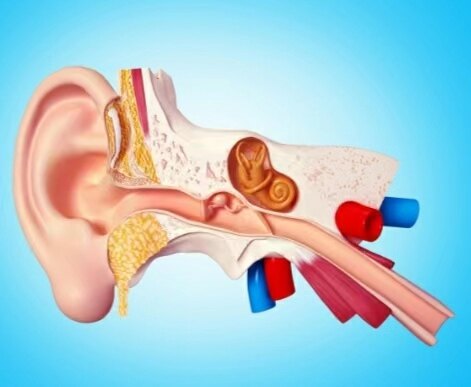
两年前,王女士开始反复出现天旋地转、站立不稳等症状,每次持续数十分钟,比较剧烈的时候还会出现恶心、呕吐、耳鸣、听力下降等症状。每个月发作十余次,严重影响了她的生活和工作。王女士曾经在多家医院就诊,先后被诊断为“颈椎病”、“脑供血不足”、“眩晕综合征”、“梅尼埃病”等,但治疗效果不佳,症状一直没有得到有效控制。我院眩晕诊疗中心开诊后,王女士慕名而来。经过眩晕诊疗中心冯主任详细的病史问诊及体格检查,王女士被初步诊断为“梅尼埃病”。梅尼埃病通常是由内耳膜迷路积水引起,因其早期症状多不典型,难以与其他疾病进行鉴别,导致梅尼埃病的早期诊断和治疗相对困难。因此,冯主任安排王女士进行“磁共振内耳钆造影”影像学检查,以便进一步确诊。 注释:内耳又称为迷路,其内部的局部结构有内、外两层,两层间隙中有液体存在,内层是膜性结构,称为膜迷路。膜迷路内含有内淋巴液,内耳膜迷路积水是指膜迷路内含有的内淋巴液体积增加。 磁共振内耳钆造影,是目前公认的唯一能够活体显示膜迷路积水的影像学检查方法。其原理就是通过注入具有良好磁共振特性的造影剂——钆,观察其被内耳外淋巴液吸收后形成的高信号磁共振影像,判断膜迷路积水情况。磁共振内耳钆造影以其高分辨率的磁共振内耳结构成像技术和无创、无痛、无辐射等优点,使梅尼埃病的病理改变可视化,为梅尼埃病的诊断提供了客观依据。王女士经过我院放射科磁共振内耳钆造影检查后,明确为左侧内耳膜迷路积水;接受鼓室药物注射等治疗一周后,眩晕及耳鸣得到缓解,听力也有所恢复,逐渐回归到正常生活和工作中。磁共振内耳钆造影技术的开展,对眩晕相关疾病如梅尼埃病、迷路瘘管、迟发性膜迷路积水等的精准诊断、早期干预和规范治疗具有重大的临床意义。我院眩晕诊疗中心联合神经内科、耳鼻咽喉头颈外科、骨科、康复科、针刀科及放射科等形成的多学科专家诊疗与技术联合,将持续为更多有相关困扰的患者提供一站式专病诊疗服务!
 冯艳蓉 主任医师 南京明基医院 眩晕诊疗中心3人已读
冯艳蓉 主任医师 南京明基医院 眩晕诊疗中心3人已读 - 多学科专家坦言 颈性眩晕很少见
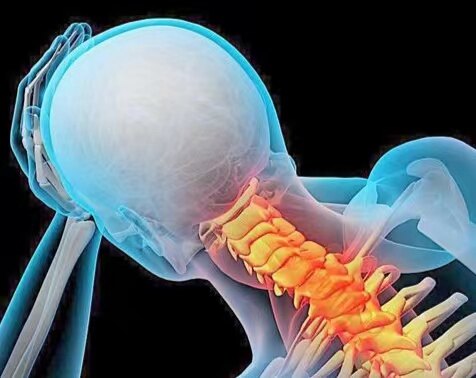
在我院一次眩晕诊疗中心的讨论会上,多学科专家发言:颈性眩晕少见,诊断需严谨,需要在排除常见的病因如前庭性及心因性等病因后,再考虑这个诊断。可事实上,“颈椎病引起眩晕”,这种结论深入人心,普遍存在。几乎是八成患者的自我诊断。信息差这么大,究竟是什么原因呢? 一、颈椎病常见的症状 颈椎病分为五型:1、颈型颈椎病:是最常见的颈椎病类型,主要症状是头昏、枕部(后脑勺)、颈肩部等异常感觉(酸痛、发胀、紧缩等),可以有颈部、肩部等局部的压痛点。影像学检查可能会提示“颈椎退行性改变”。2、神经根型颈椎病:是第二常见的颈椎病类型。这类颈椎病最常见的症状就是手臂麻木、疼痛。3、脊髓型颈椎病:约占所有颈椎病的5%。主要症状是肢体活动障碍或感觉异常,有的还伴有大小便的障碍,性功能障碍等症状。影像学检查能清晰的分辨出压迫的位置和程度。4、其他型:包括椎动脉型和交感型颈椎病。这是人们常常理解的颈椎病引起眩晕的主要类型,但学术上仍存在巨大争议。从最新版颈椎病专家共识来看,最新颈椎病分型逐渐淡化了没有明确病因及发病机制的椎动脉型和交感型颈椎病的诊断,并逐步向国外主流颈椎病分型接轨(国外指南只有上述三型)。由此可见,颈椎病确实很常见,正常人群中,约15%的人患有颈椎病。更多的症状是头颈肩部酸痛、沉重、发僵、上肢麻木酸胀等感觉,但极少引起眩晕。5、混合型:含二种以上的类型。 二、眩晕常见的病因 参照《眩晕诊治多学科专家共识》,我们可以了解,眩晕常见的病因如下:1、前庭周围性病变①良性阵发性位置性眩晕(BPPV):BPPV又称耳石症,是最常见的眩晕类型,典型的症状是翻身、躺下、低头或抬头等诱发眩晕。容易误诊为“颈椎病”。床边做变位试验即可鉴别。②前庭神经元炎:突发持续性眩晕或头晕,该病可能是由带状疱疹病毒-1(HSV-1)感染引起的。③梅尼埃病:发作性眩晕、耳鸣伴波动性听力下降。2、前庭中枢性眩晕:①后循环缺血:即后循环的短暂性脑缺血发作(TIA)或脑梗死。②前庭性偏头痛(VM):反复头痛头晕、畏光畏声。3、精神心理门诊性头晕4、其他原因:如体位性低血压、药源性头晕等。颈性眩晕需要在排除上述病因的基础上才能诊断,是一个排除性诊断。 三、颈性眩晕的真相 颈椎病引起眩晕的发病机制有三种假说:机械压迫、交感神经刺激和神经-体液调节,流传最广的是机械压迫学说。该学说认为椎动脉孔为一有限封闭空间,相邻的关节突关节和钩锥关节增生以及椎间盘变性等都会对椎动脉造成牵拉以及压迫、扭曲,最终导致椎动脉狭窄、痉挛,造成供血不足,表现为眩晕,乍一听很有道理。可目前全世界范围内的报道仅150余例,非常罕见,大量的科学实验证明,因为人体丰富的侧支循环及自动调节机制的存在,颈椎退行性变不会压迫椎动脉导致其供血不足,而椎动脉的狭窄、闭塞引起后循环缺血伴随眩晕,其发病机制大多为栓塞,也就是说是血管本身的动脉硬化引起,而不是颈椎骨赘压迫引起。 四、为什么眩晕头晕的人常常有颈僵不适? 其发病机制是颈部的三叉脊束核尾端颈1~2复合体与前庭神经核有联系,也就是前庭颈反射。是前庭病变或功能紊乱导致了眩晕、不稳、恶心、呕吐以及颈部不适等一系列症状,但逻辑不能颠倒。也就是说,是前庭系统病变导致了眩晕和颈僵,而不是颈椎病导致颈僵和眩晕。
 冯艳蓉 主任医师 南京明基医院 眩晕诊疗中心73人已读
冯艳蓉 主任医师 南京明基医院 眩晕诊疗中心73人已读 - 为什么许多眩晕患者的颅脑CT检查结果正常?
经常有眩晕患者问,又晕又吐,为什么颅脑CT还显示正常?究竟做什么检查才能查出病因?一、前庭系统病变是眩晕最常见、最重要的病因。前庭系统是神经系统的一部分,主要功能是维持人体平衡。前庭系统始于内耳迷宫一样的结构——迷路,经过前庭神经,到达脑干、小脑,终止于大脑颞叶。因此,脑干以下部位的病变被称为前庭周围性眩晕(耳源性眩晕),脑干及以上部位的病变被称为前庭中枢性眩晕(脑源性眩晕)。约70%的眩晕是前庭周围性眩晕,而前庭周围性眩晕无法通过颅脑CT检查出问题,因此常常有眩晕患者的颅脑CT检查结果是正常的。二、那为什么前庭中枢性眩晕患者的颅脑CT检查结果也常常会无异常呢?——因为颅脑CT检查会存在盲区。①颅脑CT软组织分辨率差,对脑小病变的显示弱于核磁共振。②脑干及小脑位于后颅窝,颅脑CT图像上容易出现伪影,掩盖脑干及小脑处病变,导致漏诊。③脑梗死是前庭中枢性眩晕的主要原因,脑梗死发生24h内,颅脑CT扫描阳性率不高,脑干及小脑处病变的检出率降低。因此,如果初步诊断为前庭中枢性眩晕,更合适的检查是核磁共振。近年来,随着前庭解剖生理等研究的深入,以病史采集(问诊)、床旁查体、前庭功能检查为核心的眩晕诊疗流程的应用,极大推动了眩晕/前庭疾病专业的快速发展,规范的诊断流程是这样的:①初步判断:详细询问患者病史+专科床边体格检查,初步判断是前庭周围病变还是前庭中枢病变;②前庭周围病变检查:首选前庭功能检查,如眼震视图VNG、甩头实验rHIT等。前庭中枢性眩晕,则检查头颅核磁共振。结合相关检查结果,再进行眩晕病因诊断,而非症状诊断(如眩晕症等),眩晕诊疗才能标本兼治、提高疗效!
 冯艳蓉 主任医师 南京明基医院 眩晕诊疗中心3人已读
冯艳蓉 主任医师 南京明基医院 眩晕诊疗中心3人已读



