黄琳琳医生的科普号
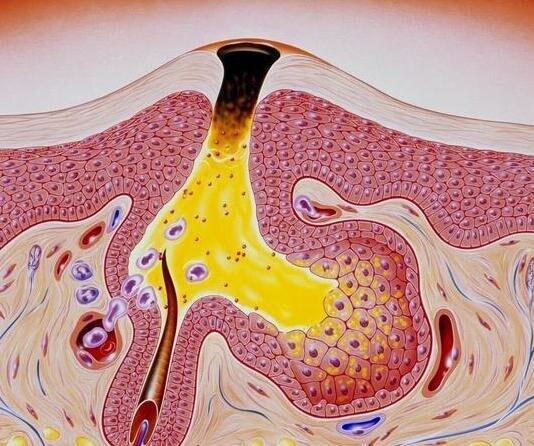
- 精选 造口周围毛囊炎
1评估造口周围毛囊的表现,遵医嘱进行细菌培养以明确感染类型,根据细菌培养结果进行药物治疗;2应轻柔的清洗造口周围皮肤,可使用抗菌皂,毛囊稠密者及时剔除;3局部可使用0.9%生理盐水清洗后外涂抗生素软膏;周围皮肤红肿者,可用高渗盐水湿敷;有脓疱者,可配合医师切开排脓后使用抗菌敷料加水胶体敷料,在黏贴造口袋。
 黄琳琳 主管护师 中国人民解放军联勤保障部队第九六七医院 麻醉科382人已读
黄琳琳 主管护师 中国人民解放军联勤保障部队第九六七医院 麻醉科382人已读 - 典型病例 造口周围肉芽肿
1评估肉芽肿的大小、部位、数量、软硬度、出血情况等;2对于较小的肉芽肿,可消毒后使用钳夹法去除肉芽肿,局部喷洒造口护肤粉并按压止血;3对于较大的肉芽肿,可用硝酸银棒分次点灼,一般每3天一次,直至完全消退;4对于有蒂的肉芽肿,可使用无菌缝线套扎根部阻断血供而使肉芽肿逐渐坏死脱落;5对处理困难的肉芽肿及时报告医师。注首次处理肉芽肿时应留标本送病理检查。
 黄琳琳 主管护师 中国人民解放军联勤保障部队第九六七医院 麻醉科373人已读
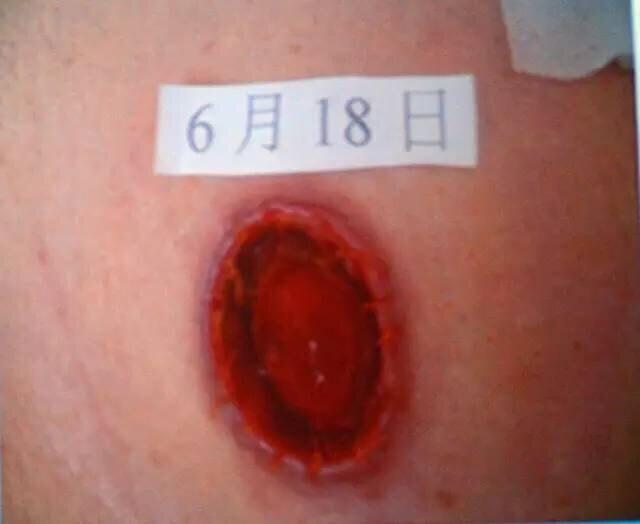
黄琳琳 主管护师 中国人民解放军联勤保障部队第九六七医院 麻醉科373人已读 - 典型病例 造口周围机械性皮肤损伤
1评估皮肤损伤的部位、颜色、程度、范围、渗液情况等排除其他皮肤并发症;2嘱撕除造口底盘时动作轻柔,应停止使用含过敏源的造口用品;3可在局部遵医嘱使用皮质类固醇药物,10min后洗净皮肤,贴合造口袋;严重过敏者宜请皮肤科医师会诊;4在皮损未恢复前增加造口袋更换频率。
 黄琳琳 主管护师 中国人民解放军联勤保障部队第九六七医院 麻醉科51人已读
黄琳琳 主管护师 中国人民解放军联勤保障部队第九六七医院 麻醉科51人已读 - 典型病例 造口周围过敏性接触性皮炎
1评估皮肤损伤的部位、颜色、程度、范围、渗液情况等排除其他皮肤并发症;2应停止使用含过敏源的造口用品;3可在局部遵医嘱使用皮质类固醇药物,10min后洗净皮肤,贴合造口袋。严重过敏者宜请皮肤科医师会诊;4在皮损未恢复前增加造口袋更换频率。
 黄琳琳 主管护师 中国人民解放军联勤保障部队第九六七医院 麻醉科26人已读
黄琳琳 主管护师 中国人民解放军联勤保障部队第九六七医院 麻醉科26人已读 - 典型病例 造口周围潮湿相关性皮肤损伤
肠造口对患者自身会有很多顾虑,尤其造口出现并发症时,对他来说都是不幸运的。整理一篇关于并发症的观察与护理,希望帮助到更多携带造口的病人,关爱健康、提高生存质量。1应评估皮肤损伤的部位、颜色、程度、范围、渗液情况等排除其他皮肤并发症;2若为回肠造口或粪便稀薄的结肠造口,宜涂抹防漏膏/条或防漏贴环等能紧密贴合造口周围的护理用品;3可使用造口护肤粉和无刺激皮肤保护膜或水胶体等来修复受损皮肤;4指导患者掌握造口袋更换流程和频次。
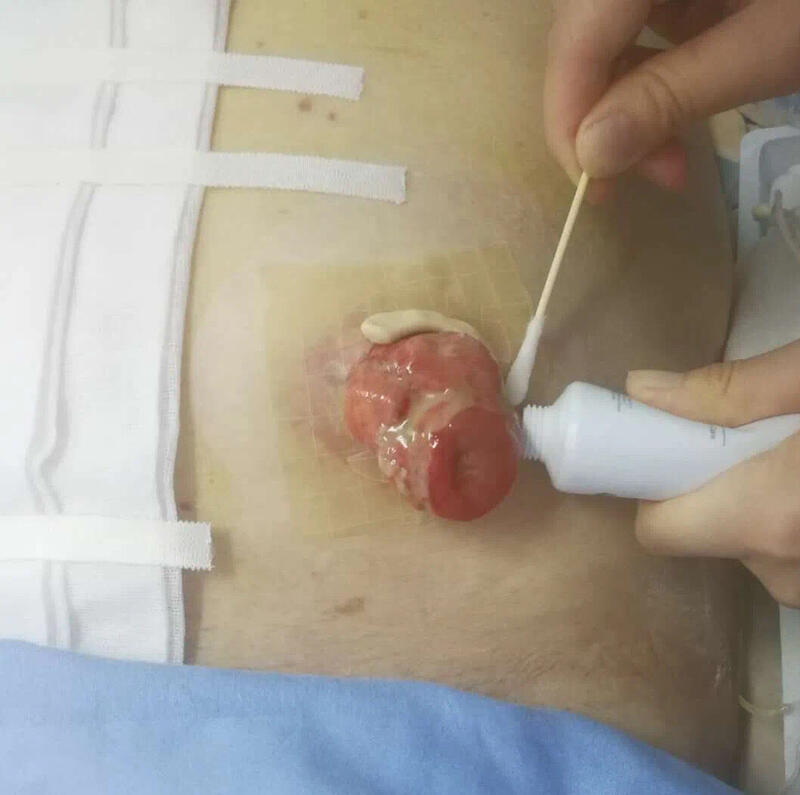 黄琳琳 主管护师 中国人民解放军联勤保障部队第九六七医院 麻醉科97人已读
黄琳琳 主管护师 中国人民解放军联勤保障部队第九六七医院 麻醉科97人已读 - 医学科普 预防性肠造口术后护理
1.造口并发症的类型及护理干预:早期造口并发症是关注的重点。当早期并发症中出现造口处活动性出血或肠管脱垂时,应紧急处理。造口回缩,可选择凸面底盘以提高黏膜高度,便于排泄物收集。单腔造口黏膜完全坏死时,还应关注排粪排气、腹痛、腹胀、体温、白细胞计数等指标。预期还纳者造口旁疝时,避免腹内压增高;不能还纳者造口旁疝时,建议使用腹带包扎,控制体质量,避免腹内压增高,必要时手术治疗。皮肤黏膜分离者,配合敷料的使用,管理创面。早期造口周围皮肤并发症护理,应着重注意患者造口结构、腹部身体形态及渗漏,通过及时、正确的护理干预,可以避免绝大部分造口周围皮肤并发症的发生,并且降低并发症的严重程度。有高达83%的造口者会经历造口周围皮肤并发症[58] 。术后使用有效的造口周围皮肤评估工具,有助于造口周围皮肤并发症的早期诊治,使用工具选择合适底盘减少渗漏,在使用工具时应与临床判断结合使用。2.高排量造口的护理:结肠具有很强的吸收能力,每天可以吸收超过5L的液体和电解质。对于回肠造口的患者,其造口排出量早期会增加,后期会代偿性恢复,这一过程会持续1~8周[59]。回肠造口排量持续超过1500ml,可能会出现脱水、电解质失衡以及急性肾损伤等问题。3.带支撑棒造口的护理:袢式造口使用支撑棒时,应评估其材质的软硬度,使用软的支撑棒时底盘中心孔裁剪无特殊,便于佩戴造口袋;使用硬的支撑棒时,底盘中心孔“一”字形剪开1~2处,硬的支撑棒移位时,不宜复位,肠管张力大时,注意支撑棒切割肠管。造口支撑棒的放置时间通常为术后2周左右。4.加强造口患者出院后护理:受过专业教育培训的护士,即造口治疗师,可以帮助造口者提高生活质量和自我护理能力。造口治疗师对造口者及家属应进行充分的造口护理教育,尤其是帮助造口手术的患者及其家人理解造口类型及其对生活方式的影响。对造口患者的心理干预,也对提高患者生活质量有着积极意义[60] 。出院后接受专业人员的评估,其因造口相关原因再次入院率低。为管理造口周围并发症而提供的专业家庭护理服务与医院门诊服务同样有效[61] 。专家共识14:绝大部分造口并发症可以通过及时、有效的护理干预得到避免和缓解,使用合适的工具进行评估,有助于提高诊治效率(推荐等级:1C;97.1%同意)。专家共识15:对于回肠造口患者,应注意其每日造口排量(推荐等级:1C;100%同意)。专家共识16:应根据造口支撑棒材质软硬度,对造口底盘进行裁剪以防止肠管切割(推荐等级:1C;97.1%同意)。专家共识17:造口治疗师对患者进行院内外护理及教育,有助提高患者预后及生活质量(推荐等级:1C,100%同意)。
黄琳琳 主管护师 中国人民解放军联勤保障部队第九六七医院 麻醉科256人已读 - 医学科普 预防性肠造口术前护理
1.造口术前评估与健康教育:造口术前有必要对患者的基本情况、心理状态、教育文化背景、职业特点和家庭经济状况等进行全面的评估,以降低患者造口相关并发症,提高患者造口术后生活质量。造口专科护士术前应依据评估结果制定护理计划,实施个性化健康教育,包括手术过程的解释、术后造口的自我护理以及造口预期闭合等内容。2.术前造口位置的选择:无论是择期手术还是急诊手术,都应重视术前造口定位,以降低术后造口相关并发症的发生率、提高患者生活质量。研究报道,有16%的预防性回肠造口变成了永久性造口[54] 。因此,预防性造口定位应遵守以下原则:(1)常规实施术前定位;(2)造口定位于腹直肌肌内;(3)BMI≥30kg/m2者,造口位置宜定在腹部隆起的最高处;(4)回肠造口宜定位于右下腹以脐与髂前上棘连线中上1/3处,或脐、髂前上棘、耻骨联合三点形成的三角形的三条中线相交点;(5)横结肠造口宜定位于上腹部以脐和肋缘分别做水平线的两线之间,且旁开腹中线5~7cm[55] 。术前定位至少2个以上:对于部分特殊患者,如有右下腹经腹直肌切口、脊柱畸形、下腹部有瘢痕或严重放射性治疗损伤等,可以根据腹壁具体情况选择造口位置;对于系膜短缩、肥胖等小肠难以从右下腹拖出的患者,亦可以选择左下腹进行造口定位。术前应尽可能多定几个位置,方便术中选择。3.造口术前心理问题与护理干预:患者拟行造口术前,即可出现中等水平的认知行为改变及焦虑、抑郁状况,这种心理和情绪异常在手术前后都会存在,但术前更严重[56] 。因此,术前应重视患者的情绪需要及心理创伤程度,并有针对性地向患者提供心理疏导及支持,必要时向患者提供同伴支持教育[57] 。在一定程度上可减轻或消除患者的抵触情绪,以良好的状态接受手术[56] 。专家共识11:造口专科护士应运用工具对患者及家庭实施整体评估,实施个性化健康教育(推荐等级:1C;98.6%同意)。专家共识12:预防性造口定位应常规术前完成,选用连线定位法或三角定位法,造口位置应位于腹直肌内,且术前定位至少2个以上,特殊情况术前应尽可能多定几个位置(推荐等级:1C;95.7%同意)。专家共识13:术前应重视患者的情绪需要及心理创伤程度,有针对性地向患者提供心理疏导及干预,必要时提供同伴支持教育(造口志愿者探访)(推荐等级:1C;100%同意)。
黄琳琳 主管护师 中国人民解放军联勤保障部队第九六七医院 麻醉科168人已读 - 医学科普 直肠癌术后预防性造口还纳
1.还纳时机:术后1个月还纳,患者的并发症发生率明显高于术后3个月还纳患者[37] 。Walma等 [38] 发现,与3个月以上还纳相比,3个月内进行造口还纳,能够给患者带来更好的生活质量。而6个月以上进行还纳,会导致远端结肠肌肉及黏膜萎缩,导致肛门功能障碍[39] 。因此,目前较多采取的是3个月左右进行还纳手术。直肠癌患者术后的辅助治疗增加了还纳手术吻合相关并发症的风险[40] 。Thalheimer等 [41]研究发现,辅助治疗期间还纳会增加伤口感染、腹泻、腹胀等并发症发生率。因此,要注意辅助治疗对造口还纳时机的影响。2.还纳前检查:直肠指诊在吻合口检查中的敏感性为98.4%,并且对直肠癌复发的诊断同样有帮助[42] 。结肠镜检查可以观察吻合口愈合情况,必要时可进行吻合口异常情况的活检。MRI和CT对直肠癌的复发或转移的评价具有重要意义。水溶性造影剂灌肠常用于评价吻合口完整性,对诊断吻合口漏具有较高的特异性(95.4%)和阴性预测值(98.4%)[42] 。排粪造影能同时观察排粪过程中直肠的形态结构和排粪功能[43] 。3.预防性造口还纳操作:Leung等[44] 指出,相对于手工吻合,器械吻合具有降低术后肠梗阻、缩短手术时间的趋势。有Meta分析结果表明,在切口的关闭中,使用慢吸收缝线连续缝合,能够显著降低切口疝的发生率[45] 。一项随机对照试验(randomizedcontrolledtrials,RCT)报道,在造口还纳手术中,预防性使用生物补片能够显著降低切口疝的发生率(12%比20%,P=0.012),且不影响伤口感染率、生活质量、疼痛评分或严重不良事件发生率等[46]。多项研究和荟萃分析表明,与线性缝合相比,荷包缝合显著降低手术部位感染率,缩短愈合时间,并且获得患者满意度更高的美容效果[47⁃51] 。国内多中心RCT研究发现,十字缝合与荷包缝合切口感染率无差异,但切口愈合时间更短(17d比25d,P<0.001),患者满意度评分更高(P<0.001),可作为肠造口还纳后皮肤关闭的重要技术选择[52⁃53] 。鉴于负压伤口疗法护理操作复杂,成本昂贵,暂不推荐其作为造口还纳术后的常规治疗手段。专家共识7:预防性造口患者通常3个月左右进行还纳;吻合口愈合良好,排除手术禁忌也可提前还纳(推荐等级:2A;89.9%同意)。专家共识8:需行辅助放化疗的患者,可待治疗结束后还纳造口(推荐等级:2B;94.2%同意)。专家共识9:造口还纳前,应充分评估吻合口愈合情况及肿瘤有无局部复发或转移,应做直肠指诊、结肠镜检查和腹盆腔MRI(或CT)检查;为评价吻合口完整性,可选择水溶性造影剂进行检查;为评估直肠形态结构和排粪功能,可选择排粪造影检查(推荐强度:1B;94.2%同意)。专家共识10:造口还纳时,推荐行侧侧吻合(直线切割缝合器或手工缝合均可),采用慢吸收单股缝线连续缝合关闭筋膜层;切口应一期缝合,推荐采用荷包缝合或十字缝合;切口疝高风险患者进行造口还纳时,可使用生物补片预防切口疝的发生(证据等级:1A;78.3%同意)。
黄琳琳 主管护师 中国人民解放军联勤保障部队第九六七医院 麻醉科233人已读 - 医学科普 直肠癌术后造口并发症的预防及干预
肠造口包含腹壁损伤修复、肠腔开放污染、腹部术后腹盆腔适应性改变等多个病理生理过程,并可受患者个体化因素影响,容易出现造口相关并发症。根据并发症发生的时间,可以分早期并发症(30d内)和晚期并发症(30d后);通常除造口旁疝外,大多数造口并发症为早期并发症。(一)外科医师手术技术相关并发症的预防和干预外科医师的手术技术及经验必然会影响造口质量及相关并发症。预防的基本原则如下:(1)临时性造口操作应尽可能简单;(2)避免在取标本切口上制作造口;(3)选取造口肠管宜兼顾腹壁定位和肠管张力;(4)合理切除皮肤及皮下组织,制作尺寸适宜的腹壁隧道;(5)造口肠管固定尽可能简单,充分利用其与周围组织的自然粘连。(二)造口相关并发症的预防和干预1.肠管及系膜并发症:包括造口肠管或系膜出血。开放造口后需对造口处黏膜确切止血;预置支撑棒需要警惕系膜血管损伤导致出血和血肿;固定肠管时浆肌层缝合,须避免缝合系膜血管引起出血、血肿。出血可通过压迫、电凝或结扎血管处理。临时性造口坏死极为罕见。2.皮肤及皮下组织层并发症:包括皮肤黏膜分离和造口旁浅层软组织感染等。预防原则是减少死腔形成,促进造口粘连。应少切或不切除皮下组织,钝性分离后制作腹壁隧道即可。避免皮肤层以下的缝合。可通过引流、换药来促进肉芽组织形成和愈合。3.肌肉筋膜层并发症:包括深层软组织感染、造口回缩、造口脱垂和早期造口疝。深筋膜和腹外斜肌腱膜的切开应避免过大。对临时性造口来说,筋膜层通常不用缝合,如能运针缝合则意味着开孔过大。造口回缩、脱垂和早期疝形成均可归因于过大的腹壁缺损,多可通过换药和合适造口器具选择等维持至造口还纳[36] 。4.造口早期狭窄:造口肠管输入袢早期狭窄,可导致造口排出不畅及肠梗阻。常见原因为肠袢扭转、腹壁过厚致腹腔内成角、过度缝合导致出口狭窄等。一期开放造口应确认输入袢通畅。采用手指引导,必要时在肠管近端开口处置入软质支撑管(如导尿管)等方法多可缓解。5.罕见严重并发症:如腹壁脓肿或坏死性筋膜炎,此类并发症通常为医源性因素,如过深过密的肠管缝合固定引起肠壁穿孔,过度的深筋膜或腹外斜肌腱膜切开、皮下组织切除,形成死腔导致脓肿等。一旦出现多需局部切开、引流,甚至二次手术重建造口。专家共识6:造口相关并发症的危险因素包括患者因素、手术因素和术后因素。不同的造口并发症需要不同的治疗策略(推荐等级:1B;92.8%同意)。
黄琳琳 主管护师 中国人民解放军联勤保障部队第九六七医院 麻醉科108人已读 - 医学科普 预防性造口的术式选择和操作
(一)预防性造口的术式选择末端回肠袢式造口和横结肠袢式造口,是中低位直肠癌术后常用的两种预防性造口术式。两者均可达到有效的转流目的。但由于造口肠管在消化道位置的不同,使得转流物的性状和流量存在着较大差异。1.回肠袢式造口:手术操作方便,具有血供良好、易愈合、造口后相关并发症发生率低、还纳方便、患者恢复快等特点。2.横结肠袢式造口:操作相对复杂,需游离部分大网膜以便充分松解横结肠及系膜从而形成无张力的横结肠造口,特别对于肥胖患者,网膜肥厚、粘连较多,肠脂垂多且肥大,会进一步加大造口和还纳的难度。3.不同部位预防性造口的优劣:回肠造口的患者排气、排粪时间早,患者可以早期进流食,缩短了患者的禁食时间[27]。回肠造口的造口旁疝、造口脱垂、还纳后切口感染等均少于结肠造口[28⁃29]。回肠造口周围皮肤炎及水电失衡较横结肠造口常见,并有16%的回肠造口会变成永久性造口[30⁃32]。如拟行永久性造口,则更推荐结肠造口术,因为这能减少排泄物的输出,从而减少脱水和电解质失衡的风险[33⁃34]。有研究表明,在造口相关的手术并发症上,回肠造口总体获益优于结肠造口[35]。(二)操作原则限于篇幅,以末端回肠造口为例,简介其手术操作原则。1.末端回肠造口位置:一般选择距回盲瓣30cm处的回肠行袢式造口,若保留远端回肠过短,则不利于回肠造口还纳。对于行全结直肠切除术+回肠储袋肛管吻合术+回肠造口的患者,可选择距吻合口50cm的小肠进行回肠造口。2.支撑棒的应用:可选用硬性或软性造口棒。当造口有张力时,硬棒可能起作用。3.肠造口的固定与缝合:预防性回肠袢式造口可将回肠浆膜层直接固定于皮下,使其突出于皮肤表面。对体型瘦小、严重腹水、预防性造口保留时间长者,可以进行分层缝合。4.一期开放造口:在手术完成后直接开放,于肠袢对系膜缘纵行切开2~3cm肠管(或横行切开1/2肠管)。专家共识5:推荐优先选择末端回肠袢式造口。对于急性梗阻等原因导致肠道准备不佳或晚期患者、结直肠吻合不可靠需做暂时减压的患者,建议行横结肠袢式造口。对于袢式造口,可根据造口部位、术者习惯等,选择支撑棒的应用(证据等级:1C;92.8%同意)。
黄琳琳 主管护师 中国人民解放军联勤保障部队第九六七医院 麻醉科695人已读





