上海孟超肿瘤医院肿瘤内科科普号
- 精选 肿瘤浸润淋巴细胞(TIL)疗法
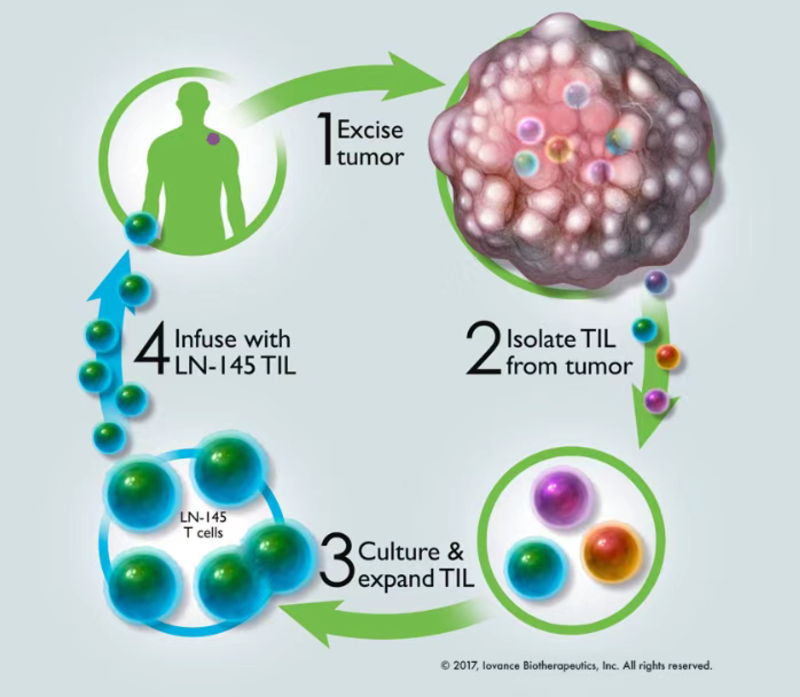
卡替细胞疗法已经在血液肿瘤中获得很好的疗效,目前在中国市场上已有两款上市的卡替药物。在实体肿瘤(肺癌、肠癌等)中TIL疗法也逐渐获得更多的关注。 什么是TIL细胞?TIL细胞就是肿瘤浸润淋巴细胞,通俗讲就是一群隐藏在肿瘤内部的“卧底细胞”,包括T细胞和NK细胞等。但是肿瘤病人体内的TIL细胞数量不足,以及肿瘤内的“恶劣环境”,TIL细胞杀伤肿瘤细胞的能力难以发挥出来。 什么是TIL疗法?通过手术或穿刺的方法从新鲜肿瘤组织中分离出TIL细胞,在实验室里加入一些生长因子(叫做白细胞介素-2等等)让TIL细胞在体外大量增殖,再回输到病人体内,这样TIL细胞的数量和攻击能力都大为增强,这种使用自己的免疫细胞来杀伤自身肿瘤,就是TIL细胞治疗,一种更为安全和更为有效的新型细胞免疫治疗。 TIL疗法的前世今生---最早是在1986年,Rosenberg教授及其团队就在一位晚期的黑色素瘤患者手术切下来的肿瘤组织里第一次发现除了大量的肿瘤细胞外,还有一小部分淋巴细胞,一种杀癌能力最强的免疫细胞,就是TIL细胞。在2012年第一位接受TIL疗法的晚期胆管癌病人Melinda Bachini女士已经存活十年,成为一位有孙辈的祖母了。最新的数据显示TIL治疗在晚期恶性黑色素瘤、晚期宫颈癌的病人中也显示出很好的疗效,甚至有病人接受这种治疗后完全治好了。2019年美国FDA授予TIL治疗方法LN-145为突破性的治疗;除此之外,TIL疗法在晚期结直肠癌、肺癌、卵巢癌、乳腺癌、肉瘤等恶性肿瘤中也显示出巨大潜力,很多相关的临床试验也在进行中。
 张艳 副主任医师 上海孟超肿瘤医院 肿瘤内科9231人已读
张艳 副主任医师 上海孟超肿瘤医院 肿瘤内科9231人已读 - 引用 自然杀伤细胞(NK)的故事
自然杀伤细胞(NK细胞)是一种天然存在的免疫细胞,在杀伤衰老细胞、抗病毒和抗肿瘤中都发挥着重要的作用。在前面的文章中,我们讲到过T细胞,是我们人体抗击肿瘤的正规部队,但是T细胞杀肿瘤,需要肿瘤细胞上有一个“标签”,就是MHC分子,只有这样T细胞才能认识肿瘤;但是狡猾的肿瘤细胞会把这个“标签”丢掉,躲避T细胞的追杀。而NK细胞杀肿瘤不需要这样的“标签”,而且NK细胞杀肿瘤那也是十八般武艺样样精通:第一招式----在肿瘤细胞上打孔,NK细胞可以分泌穿孔素和颗粒酶,让肿瘤细胞千疮百孔;第二招式----各种长枪短炮,对肿瘤细胞进行轰炸,NK细胞可以分泌γ-干扰素、肿瘤坏死因子α、白细胞介素-1等多种细胞因子来攻击肿瘤细胞,而且这些细胞因子还可以引来其它的援军----也就是其它的免疫细胞加入,迅速扩充实力;第三招式----让肿瘤细胞直接自杀,NK细胞上有一种分子叫Fas配体,和肿瘤细胞上的Fas分子结合,直接触发了肿瘤细胞的自杀信号;第四招式----精准击杀,一击致命,当使用针对肿瘤细胞的抗体药物时,由于NK细胞上的分子CD16可以和抗体药物的一个片段紧密结合,把NK细胞递送到肿瘤位置,产生精确制导杀伤(即ADCC效应)。正是由于NK细胞在抗肿瘤上的强大功能,目前在治疗血液肿瘤和实体肿瘤中(肝癌、结直肠癌、卵巢癌等),科学家们正在利用经过改造的功能更强大的NK细胞作为武器。之前我们讲过卡替细胞(CAR-T),现在已经有了卡恩克(CAR-NK)细胞,在一项治疗难治/复发B细胞淋巴瘤的临床试验中,有效率达到70%多,有一半以上病人包块完全消失了,而且安全性很好。其它针对进展期或广泛转移的多种高危实体肿瘤的CAR-NK临床试验也在进行中。
张艳 副主任医师 上海孟超肿瘤医院 肿瘤内科665人已读 - 引用 什么是卡替(CAR-T)?
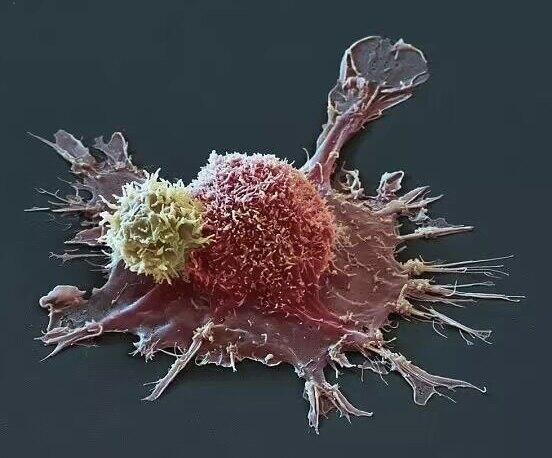
最近大家对卡替(CAR-T)的关注度很高,因为从新闻中听到了有一种“神奇“疗法,120万打一针病就治好了,真是这样吗? 什么是卡替(CAR-T)疗法呢?卡替疗法也是一种免疫细胞治疗,是把T细胞(我们人体杀灭病毒和肿瘤的正规军)在实验室的制备过程中装上“CAR”, ”CAR”有定位导航(GPS)的功能,可以精准地识别人体的肿瘤细胞,产生高效地杀伤。这种经过改造的T细胞就是卡替(CAR-T)了,这种治疗肿瘤的方法就称为卡替疗法。 只要是肿瘤都能用卡替疗法吗?目前上市的这种费用为120万的卡替装的“GPS”只能识别一种B细胞淋巴瘤类型的肿瘤,主要是用于治疗常规化疗、放疗等失败的难治或复发的弥漫性大B细胞淋巴瘤的病人。针对其它恶性肿瘤如肝癌、胃癌、肠癌、肺癌等的卡替疗法国内外都还在进行临床试验中,还没有正式上市的产品。 卡替(CAR-T)细胞是一种药物吗?卡替细胞被形象地称为“活的药物“,通过分离病人外周血中的T淋巴细胞获得,在实验室经过装载”CAR”,大量地扩增,最后再通过类似输液的方式输回病人体内;在体内卡替细胞和肿瘤细胞展开激烈的遭遇战,卡替细胞愈战愈勇,在战斗中扩充自己的力量,最终战胜肿瘤。因为卡替细胞取自病人自身T细胞, 如果前期化疗太多影响到T细胞的数量或功能,有10%左右的病人不能成功制备到卡替细胞。也正是由于这种“私人定制版”的制备过程和复杂的工艺,卡替的治疗费用在国外也是达到30多万美元。 做了卡替疗法肿瘤就治好了吗?B细胞淋巴瘤患者接受卡替疗法后,一半以上的病人病情能得到缓解,比如说身体上的包块缩小或完全消失了。但是,一些病人以后还是会出现复发、病情进展,现在研究者们也在寻找指标,可以在卡替治疗的早期预测哪些病人能最终治愈,而对于可能复发的病人卡替疗法后还需巩固的治疗。 图片源自英国《每日邮报》
 张艳 副主任医师 上海孟超肿瘤医院 肿瘤内科2.6万人已读
张艳 副主任医师 上海孟超肿瘤医院 肿瘤内科2.6万人已读 - 引用 DC细胞疫苗
拉尔夫·斯坦曼是加拿大生物学家,同时也是美国洛克菲勒大学细胞生理学和免疫学实验室教授,他在1973年提出了树突状细胞的概念,此后一直致力于树突状细胞的提纯与研究,并因此获得了一系列奖项。2007年3月,他被诊断了胰腺癌,他选用了基于树突状细胞的免疫疗法为自己治病,使得胰腺癌的生存期延长至4年半。而在此之前,绝大多数晚期胰腺癌患者生存期仅有6个月。2011年拉尔夫·斯坦曼凭借“发现树突状细胞及其在后天免疫系统中的作用”而获得了诺贝尔医学奖。 树突状细胞是什么? 树突状细胞又称DC细胞,因其细胞膜向外伸出,形成与神经细胞轴突相似的膜性树状突起,因此命名。DC细胞能摄取、加工及呈递抗原,启动T细胞介导的免疫反应,是人体内抗原递呈能力最强的细胞。只有DC细胞正常发挥抗原递呈作用,人体免疫系统才能有效识别抗原,才能激活免疫系统。 1. DC细胞角色-免疫系统的指挥家 DC细胞是免疫反应的主要协调者,其目的是告诉免疫系统的其他细胞应该做什么,其对外参与了病毒、细菌的免疫防御,对内参与了肿瘤突变的监视,同时还参与了免疫稳态的维持。 2. DC细胞作用机制 体内的DC细胞可以摄取死亡的肿瘤细胞释放的抗原,并对抗原进行加工、处理和呈递,使得抗原特异性淋巴细胞能够识别呈递的抗原,从而引起相应的淋巴细胞发生活化、增殖和分化,使得被激活的T细胞开始寻找并抗击肿瘤细胞。 3.DC疫苗 肿瘤细胞对机体的免疫系统有抵抗和抑制作用,使得免疫细胞不能识别和杀伤肿瘤细胞。DC疫苗采用了肿瘤患者自身的单个核细胞,通过在体外培养,并负载相应的肿瘤抗原,形成DC疫苗,再定期注射至患者体内。DC细胞在人体内发挥了免疫系统侦察兵的作用,在发现肿瘤病灶后,激活体内淋巴细胞对肿瘤的免疫清除反应,使其重新识别和杀伤肿瘤细胞,进而发挥对肿瘤的长期监视与清除作用。 4.DC疫苗的应用 (1)降低肿瘤术后或放化疗后的复发风险 (2)联合其他免疫细胞或免疫药物或放化疗治疗晚期恶性肿瘤患者,如:肺部肿瘤、胃肠道肿瘤、肝脏肿瘤、妇科肿瘤等 5.注意事项 怀孕、哺乳期妇女、器官移植者、严重自身免疫性疾病患者、有未控制的感染性疾病的患者均不宜使用。
 张艳 副主任医师 上海孟超肿瘤医院 肿瘤内科2810人已读
张艳 副主任医师 上海孟超肿瘤医院 肿瘤内科2810人已读



