苏州市立医院东区放疗科科普号
- 精选 结直肠癌肝转移可以放疗吗?
可以。一般主要根据以下几方面判断能否放疗: 1. 患者肝转移病灶情况,包括转移病灶大小、个数、具体部位; 2. 患者接受其他治疗的情况; 3. 肝脏本身的功能状态; 4. 肝脏外其他部位肿瘤的控制情况。 通常医生认为同时满足以下条件的结直肠癌肝转移灶可以选择放疗: 1. 肝脏转移病灶长在很难手术切除的部位,而且 2. 肝脏转移病灶的个数少于4个,其中肝脏最大转移灶直径小于6cm,且转移病灶要远离附近的胃、肠,而且 3. 肝功能基本正常,而且 4. 结直肠原发病灶或其他部位的转移病灶已得到有效控制。 放疗的好处: 1. 放疗可以减轻局部症状; 2. 对仅有肝脏转移的结直肠癌患者进行放疗,可以延长生存时间。
吴锦昌 主任医师 苏州市立医院东区 放疗科4055人已读 - 精选 老年人患上直肠癌可选择放疗,不一定手术治疗
两周前接诊1位85岁老年患者,家属告知老人近来贫血、消瘦明显,体质虚弱,每天大便5-7次,稀便,大便带血。来院检查,直肠指诊发现距肛门5cm处直肠肿块,指套染血;肠镜病理活检确诊直肠癌。家属得知老人患上直肠癌后很着急,询问是否一定要手术治疗,但又担心老人已85岁高龄,体质虚弱,怕经受不起手术创伤打击,问医生是否有保守治疗的方法?老人住院后,经全面检查后确诊为局部晚期直肠癌,没有发现有身体其他部位的转移。最终确定采用放射治疗,联合口服化疗药希罗达以增加肿瘤对放射治疗的敏感性。现该老年患者还在住院治疗过程中,经过10天的治疗,病情逐渐好转,大便已开始成形不带血,直肠指诊肿瘤缩小。重要的是在治疗过程中,老人没有感觉有明显的治疗痛苦,精神状态明显好转。附:肿瘤放射治疗小知识:放射治疗是治疗恶性肿瘤的主要手段之一,迄今为止已有100余年的应用发展史,是通过技术的发展,把强大的核能量聚焦到肿瘤病灶,杀死癌细胞,而肿瘤周围的正常组织分摊的剂量最小,当今已发展进入精准放疗的年代。因此,放疗属于一种局部治疗,在肿瘤治疗的过程中应用非常广泛,世界卫生组织WHO的数据显示,放疗可以治愈23%的恶性肿瘤,而手术可治愈25%的恶性肿瘤。肿瘤治疗不可避免会产生副作用,临床实践证实,手术、放疗、化疗三种主要的肿瘤治疗方法中,放疗的副作用最小、风险最小。
吴锦昌 主任医师 苏州市立医院东区 放疗科3163人已读 - 引用 3D打印模板联合CT引导125I粒子植入治疗肿瘤
125I放射性粒子体积比米粒还小,具有放射杀伤力,在肿瘤中的射程仅1.7cm,通过3D打印模板技术联合CT或超声引导,将125I粒子种植进入肿瘤内,具有肿瘤局部放射高剂量而周围正常组织或关键器官损伤小的特点,近年来己广泛用于多种肿瘤及其复发转移病灶的局部治疗,临床应用安全有效无痛苦。
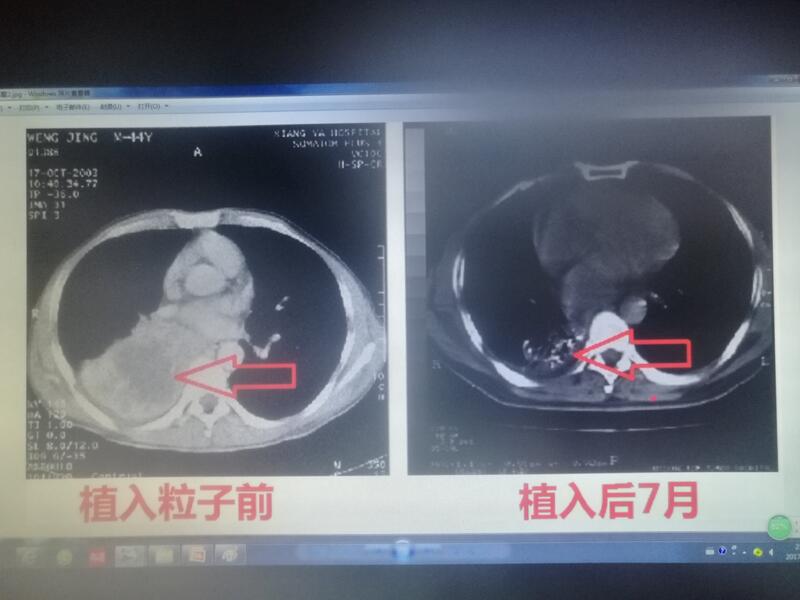 吴锦昌 主任医师 苏州市立医院东区 放疗科1537人已读
吴锦昌 主任医师 苏州市立医院东区 放疗科1537人已读 - 引用 放射治疗质量控制规范2013
放射治疗质控---临床部分(3DCRT和IMRT)苏州市立医院东区 苏州市肿瘤诊疗中心 放疗科 史建平整理根据ICRU29、50、62、71、83号报告和相关循证医学以及科室运行目前存在的问题,特制定本院放射治疗质控规范(临床部分---3DCRT,IMRT),并随着设备的引进和新技术的开展,逐步会推出临床质控、 放射物理质控、放疗技术质控等新的规范,使精确放疗、临床治疗效果得到有效保障和提高。一:基本评价指标规范:*PTV评价指标:D近似最小剂量=D98%D95%D50%(中位剂量)D近似最大值=D2%D median*OAR和PRV的剂量体积评价1:并行器官 推荐: Dmean VD 需勾画整个器官2: 串行器官 推荐: Vmax D2% 科室制定相应的勾画标准3:串并不明器官 推荐: D2%Dmean VD *需要科研或者特殊的病例观察指标TCPNTCPEUD(等效均匀剂量)CI*各种体积的定义GTV 肿瘤区CTV 临床靶区PTV 计划靶区OARS 危及器官PRV 计划危及器官靶区ITV 内靶区TV 治疗区RVR 其他危及体积二:靶区命名规范1:GTV应标明影像手段和放疗剂量T: 肿瘤原发灶, N 淋巴结转移灶例如:GTV-T(Clin,60GY)GTV-T(MRT-T2, 50GY)GTV-N(CT,45GY) GTV-N(PEG-PET,30GY)*鼻咽部用:GTV-NX(*, *)2: CTV和PTV应标明放疗剂量,但不需标明影像手段三:剂量医嘱的规范 医生医嘱:提出PTV的D50%处方剂量和特殊的OAR(危及器官)和 PRV (计划危及器官靶区)剂量约束的要求 物理师:按照医生提出的PTV D50%处方剂量和特殊的OAR(危及器官)和 PRV (计划危及器官靶区)剂量约束的要求执行,其他器官条件参照本科室制定剂量约束限值执行。*其他靶区可以提出剂量要求,只供参考。 *串行器官PRV的确定应考虑器官的移动和摆位误差。四:正常组织的放射性耐受量(参考) 器官 损伤 1%-5% 25%-30% 照射面积或长度 TD5/5 TD50/5 皮肤 溃疡,严重纤维化 5500 7000 100cm2 口腔粘膜 溃疡,粘膜发炎 6000 7500 50 cm2 食管 食管炎,溃疡,狭窄 6000 7500 75 cm2 胃 溃疡,穿孔,出血 4500 5500 100 cm2 小肠 溃疡,穿孔,出血 5000 6500 100 cm2 结肠 溃疡,狭窄 4500 6500 100 cm2 直肠 溃疡,狭窄 6000 8000 100 cm2 涎腺 口腔干燥 5000 7000 50 cm2 肝脏 急慢性肝炎 2500 4000 全肝脏 1500 2000 全肝条状 肝功能衰竭,腹水 3500 4500 全肝 肾脏 急慢性肾炎 2000 2500 全肾脏 1500 2000 全肾条状 膀胱 挛缩 6000 8000 全膀胱 输尿管 狭窄 7500 10000 5-10cm 睾丸 永久不育 100 400 全睾丸 卵巢 永久不育 200-300 625-1200 全卵巢 子宫 坏死,穿孔 〉10000 〉20000 全子宫 阴道 溃疡,瘘管 9000 〉10000 全部 乳腺 儿童 成人 不发育 1000 1500 全乳 萎缩,坏死 〉5000 〉10000 全乳 肺 急慢性肺炎 3000 3500 100 cm2 1500 2500 全肺 毛细血管 扩张,硬化 5000-6000 7000-10000 心脏 心包炎,全心炎 4500 5500 60% 骨及 儿童 软骨 成人 生长受阻,侏儒 1000 3000 整块骨或10 cm2 坏死,骨折,硬化 6000 10000 整块骨或10 cm2 脊髓 梗死,坏死 4500 5500 10cm 脑 梗死,坏死 6000 7000 全脑 梗死,坏死 7000 8000 25% 眼 全眼炎,出血 5500 10000 全眼 角膜 角膜炎 5000 〉6000 整个角膜 晶体 白内障 500 1200 晶体 中耳 严重中耳炎 6000 7000 整个中耳 前庭 梅尼埃综合症 6000 7000 整个前庭 甲状腺 功能低下 4500 15000 整个甲状腺 肾上腺 功能低下 〉6000 整个肾上腺 垂体 功能低下 4500 20000-30000 整个垂体 肌肉 儿童 成人 萎缩 2000-3000 4000-5000 整块肌肉 纤维化 6000 8000 整块肌肉 骨髓 再生不良 200 450 全身骨髓 3000 4000 局部骨髓 淋巴结及淋巴管 萎缩,硬化 5000 〉7000 整个淋巴结 胎儿 死亡 200 400 整个胎儿 外周神经 神经炎 6000 10000 10 cm2 大动脉 硬化 〉8000 〉10000 10 cm2 大静脉 硬化 〉8000 〉10000 10 cm2 五:OAR(危及器官)和 PRV (计划危及器官靶区)规范要求(1) 头颈肿瘤精确放疗PRV约束条件处方剂量-计划评估要求● PTV接受>110%处方剂量的体积<20%;● PTV接受>115%处方剂量的体积<5%;● PTV接受<93%的处方剂量的体积<1%;参照RTOG 0615危及器官(OAR)的限定剂量推荐与计划评估要求 OAR名称 OAR剂量限定(GY) PRV扩边 PRV剂量限定 脑干 Brainstem 最 高 剂 量 54 ≥1mm 超过60Gy≤1% 脊髓 Spinal Cord 45 ≥5mm 超过50Gy≤1% 视神经 Optic erves 50 ≥1mm 最高剂量54Gy 视交叉 Optic hiasm 50 ≥1mm 最高剂量54Gy OAR剂量限定推荐与计划评估要求 OAR名称 剂量限定(GY) 颞叶 Temporal lobe 最 高 剂 量 ≤60或1cc≤65 眼球 Eyeballs ≤50 晶体 Lens ≤25★ 下颌骨 Mandible ≤70或1cc≤65 颞颌关节 Temporomandibuler Joint(TMJ) ≤70或1cc≤65 臂丛神经 Brachial Plexus ≤66 OAR剂量限定推荐与计划评估要求 OAR名称 剂量限定(GY) 垂体 Pituitary 平 均 剂 量 ≤50 腮腺 Parotids ≤26(至少单侧)或双侧体积的20cc<20或至少单侧50%体积<30 口腔 Oral Cavity ≤40 声门喉 Glottic Larynx ≤45 环后区咽 Postcricoid Pharynx ≤45 食管 Esophagus ≤45 危及器官(OAR)的剂量规定 OAR名称 剂量限定(GY) 下颌下腺 Submandibular glands 尽可能减少受照射量 舌下腺 Sublingual glands 单侧耳蜗 Cochlea 5%体积<55 ★ RTOG 0615晶体的剂量限制为最高剂量≤25Gy,RTOG 0225中规定晶体的受量尽可能低,而国内情况,晶体的限量多为最高剂量≤9Gy。★其他头颈部肿瘤的肿瘤的PRV约束条件参照鼻咽癌(2) 胸、腹、盆腔等肿瘤的精确放疗靶区评价和PRV约束条件1、靶区评价:★至少95%PTV满足PTV-D50%(中位剂量或处方剂量)★靶体积内的剂量均匀度95-105%的等剂量线范围内,★PTV的剂量范围在:93-107%PTV 接受<93%的处方剂量的体积<3%PTV 接受>110%的处方剂量的体积<20%★PTV外不出现>110%的处方剂量★出现>TD5/5剂量限值需进行备案登记,由物理师、责任医师和各医疗组长共同讨论并告知决定,杜绝发生>TD50/5事件。2、常见肿瘤PRV约束条件危及器官(OAR)的剂量规定 OAR名称 剂量限定(GY) 心脏 食道癌、肺癌、胸腺瘤 V30<40% ,V40<30% 乳腺癌 V30<10% ,V40<5% 脊髓 D1%<50GY, DMAX<40GY 肺 食道癌、肺癌 二肺:V20<30% ,V30<20% 乳腺癌 单肺:V20<25% 食道 D50%<50GY 肾 D33%<20GY,D50%<15GY (保护一肾) 小肠 D50%<20-30GY,DMAX<40-50GY 膀胱 V40<50%,V50<40%,D50%<50GY 股骨头 D5%<50GY 其他 器官 按照TD5/5的2/3作为最大剂量限值 ★ 以上内容供临床参考,本资料主要用于常规治疗条件,其他情况需根据临床具体判断。
史建平 主任医师 苏州市立医院东区 放疗科1.1万人已读 - 引用 局部晚期非小细胞肺癌的放化疗综合治疗模式
在所有肺癌病例中,非小细胞肺癌约占80%,而且就医时绝大多数病人已属于局部晚期阶段,手术很难彻底切除,放疗是治疗的主要手段。而单纯放疗对局部晚期非小细胞肺癌的疗效不理想,5年生存率仅为5-10%,其失败的原因除了局部肿瘤不能得到有效控制外,最主要的是出现远处转移,其发生率高达50-60%。因此,放疗和化疗的联合治疗成为不能手术治疗的局部晚期非小细胞肺癌的最佳治疗模式,使其复发率和远处转移率降低,并明显提高了生存率,特别是近年来随着新的精确放疗技术的不断应用于临床和有效化疗药物的出现,放化疗联合的综合治疗已逐渐成为局部晚期非小细胞肺癌的常用治疗手段。而在放疗与化疗结合的形式上分为序贯放化综合治疗和同步放化综合治疗两种。比较两种治疗模式,序贯综合治疗较为经典和成熟,而同步放化综合治疗则显示出在治疗疗效方面优于序贯治疗,但同时带来治疗并发症的增加。在2005 年3 月,中国抗癌协会肺癌专业委员会召开的“第二届中国肺癌高峰共识会”上,专题讨论了局部晚期非小细胞肺癌联合放化疗的证据,结合中国的临床实际,形成了局部晚期非小细胞肺癌联合放化疗的共识:其中共识2:“推荐序贯放化疗作为临床实践中局部晚期非小细胞肺癌的标准治疗”;同时鼓励进行同步放化疗的临床研究;共识4:“在有条件进行临床试验的医院,建议进行非小细胞肺癌同期放化疗的研究”。放疗与化疗联合应用的优点:1. 联合治疗使同样的照射剂量获得比单纯照射更高的肿瘤细胞杀伤率;2. 抑制肿瘤细胞的修复;3. 使更多的肿瘤细胞因DNA双链损伤而导致死亡;4. 化疗药物增加射线对肿瘤细胞的杀伤作用;5. 肿瘤细胞的大量死亡降低了肿瘤的体积和改善了血供,使氧合细胞更多,从而增加了放疗的敏感性;6. 血供的改善,反过来又增加抗癌药物的输送和增加局部化疗药物的浓度,增加化疗药物对肿瘤细胞的杀灭。但是,需要强调的是,联合放疗、化疗明显增加了正常组织的毒性反应。
吴锦昌 主任医师 苏州市立医院东区 放疗科4765人已读 - 引用 肿瘤分子靶向治疗
人类基因组计划的研究成果给肿瘤分子靶向治疗带来了巨大的影响,使人类可以在分子水平去研究肺癌、乳腺癌、直结肠癌等恶性肿瘤的发生发展,还可以在分子水平设计针对不同靶点的新型药物,如近几年针对人表皮生长因子受体(HER)家族、血管生成通路、细胞增殖通路、细胞周期调节、凋亡通路等为靶点的治疗已取得可喜的进步,肿瘤治疗也随之迈入了分子靶向治疗时代。 众所周知化疗和放疗治疗肿瘤的机制主要是杀伤肿瘤细胞的DNA,这种作用缺乏特异性,也杀死很多的正常细胞,分子靶向治疗则完全不同。分子靶向治疗是针对恶性肿瘤分子病理异常而设计的,通过阻断或封闭肿瘤发生发展过程中关键生长因子、受体或激酶而起到稳定和调节细胞生长或抑制肿瘤新生血管的作用,从而达到治疗肿瘤的目的。在药物设计的过程中主要是针对肿瘤特异性的发病机制或者是信号传导通路,这些在正常细胞当中基本是没有作用的,因此,分子靶向治疗与传统的化疗相比较,具有最大的优越性首先是特异性很强,只针对癌细胞,没有化疗常见的副作用,不会引起病人掉头发,不会引起病人恶心呕吐,我们现在有些靶向药物病人可以在家里面口服治疗,不需要住院,从而解决了很多病人生活上的困难,安全性比较好;其次,化疗和放疗要求病人要有较好的体质,靶向治疗的问世对这一点有比较大的突破,对于一般情况相对差的病人,特罗凯、易瑞沙等这一类分子靶向药物由于安全性、耐受性都是非常好的,即使很晚期的病人,体质很差的病人,在经过这些治疗以后也有很多病人能够转危为安,而且生存期保持到一年、两年甚至有三年或以上的,这一点上可能会给一些晚期的病人带来希望。但是需要强调一点,靶向治疗是有一个特定的临床适应证范围,而不是所有的肿瘤都适合;靶向治疗与化疗或放疗联合应用,在很多情况下往往可起到增强肿瘤治疗效果的作用。
吴锦昌 主任医师 苏州市立医院东区 放疗科2802人已读 - 引用 粒子植入内放射治疗肿瘤
肿瘤微创治疗已逐渐成为21世纪肿瘤治疗发展的一种新趋向,其中125I粒子植入近距离内放射治疗是肿瘤微创治疗手段中的一个重要部分,它是采用125I粒子肿瘤内植入近距离治疗的方法对肿瘤组织进行最大程度上的杀伤或灭活,甚至达到临床治愈,即临床症状消失、影像学显示病灶活性消失、相关实验室检查阴性。若在此基础上,根据病人具体病情和身体条件,序贯联合肿瘤其他治疗手段,如肿瘤化疗或精确外放疗,将取得更好的治疗效果。因此,125I粒子植入治疗恶性肿瘤是一种有效的方法,具有简单、安全、疗效高的特点,为肿瘤的综合治疗增添了新的治疗手段。1. 放射性粒子植入适用于局部(局限性)肿瘤。无远处转移,肿瘤最大径应小于7cm,生长缓慢,分化较好;患者KPS为60分以上,无重要脏器衰竭表现。适宜粒子植入治疗的病种十分广泛,包括脑胶质瘤、脑转移瘤;鼻咽、眶内肿瘤、口咽癌、舌癌、口底癌、颊粘膜癌、颈部转移癌;肺癌、胸膜间皮瘤、乳腺癌;胆管癌、肝癌;前列腺癌、妇科肿瘤;软组织和骨肿瘤。2.粒子植入的治疗计划系统(TPS)。美国近距离治疗协会规定,所有粒子植入治疗的患者必须有术前治疗计划。给出预期的剂量分布。标准做法是用CT、MRI、超声图像等影像学确定靶区,根据肿瘤轮廓、横断面制定植入导针数、粒子数量及粒子活度、总活度。通过TPS观察剂量分布情况,调整导针及粒子位置,得到最佳的剂量分布。
吴锦昌 主任医师 苏州市立医院东区 放疗科5391人已读 - 引用 肺癌粒子种植近距离治疗
患者门某某,女,71岁。入院前1月发热胸闷,对症处理后无好转。胸部X线摄片检查及CT 均显示左上肺癌伴右肺转移,左上肺肿块直径约3.5cm,经皮穿刺活检细胞学检查提示腺癌。诊断:左上肺癌、右肺转移癌。入院后完善各项检查,予左上肺癌125I粒子植入近距离治疗,配合生物免疫治疗。治疗后病人恢复良好,2月后复查胸部CT示左上肺肿块明显消退。 肺癌是威胁人类生命和健康的世界性问题,恶性程度高、生物学特性十分复杂,确诊时临床能够手术治疗者仅占20~30%,绝大多数为中晚期肺癌。目前多学科综合治疗取得一定进展,但总的治愈率和5年生存率仍低于15%。仍然需要广大肿瘤界学者不断努力,寻求更加有效的治疗方法。肿瘤微创治疗联合生物免疫治疗已逐渐成为21世纪肿瘤治疗发展的一种新型模式,其中125I粒子植入近距离治疗是肿瘤微创治疗手段中的重要部分,它是采用125I粒子肿瘤内植入近距离治疗的方法对肿瘤组织进行最大程度上的杀伤或灭活,甚至达到临床治愈,即临床症状消失、影像学显示病灶活性消失、相关实验室检查阴性。之后进行生物免疫治疗,调动人体免疫系统,消除残余的肿瘤细胞,以达到防止肿瘤复发和转移的目的,进一步提高肿瘤治疗的效果。若在此基础上,根据病人具体病情和身体条件,序贯联合肿瘤其他治疗手段,如肿瘤化疗或精确外放疗,将取得更好的治疗效果。例如有资料报道,148例肺癌病人设为治疗组进行粒子植入和化疗加免疫生物治疗,64例肺癌病人为对照组进行化疗加免疫生物治疗,结果治疗组的治疗有效率高达95.04%,疗效明显高于对照组的46.88%。因此,125I粒子植入治疗恶性肿瘤是一种有效的方法,具有简单、安全、疗效高的特点,为肺癌的综合治疗增添了新的治疗手段。
吴锦昌 主任医师 苏州市立医院东区 放疗科2661人已读 - 引用 加强肿瘤规范治疗刻不容缓
近年全国死亡病因统计显示,恶性肿瘤居首位。因此,如何合理有效治疗癌症病人以减低病死率和改善病人生活质量成了癌症防治的重要环节之一。但是,目前我国的肿瘤治疗方向存在相当大的随意性和不规范性。许多患者在被确诊后,因治疗方案不正确而走了弯路,不但加重了病人的经济负担,还延误了最佳治疗时机,反而加速了死亡。由于缺乏规范治疗,我国肿瘤患者五年生存率与美国等发达国家相比,差距甚远。 规范治疗是指根据肿瘤的生物学特性,病期和发展趋势等方面情况,多学科合作制定治疗方案,进行有计划、有步骤、有顺序、合理规范的治疗。也就是遵守治疗原则, 强调患者本身的状况,对病情做出全面的评价,正确有序地运用各种治疗手段,以达到最佳效果。肿瘤治疗规范后,不仅可保证治疗的有效性和安全性,降低治疗成本,还可提高医务人员的综合治疗水平和患者的生存质量,延长患者的生存时间。也才能对患者的治疗效果进行总体评估,实现在基因水平、分子靶向等方向的个体化治疗。据世界卫生组织(WHO)统计,45%的恶性肿瘤可获治愈,其中通过外科手术治愈者占22%、放疗治愈者占18%,单靠化疗药物治愈者占5%。不同肿瘤,或同一种肿瘤不同分期,或同一分期的相同肿瘤但患者的情况不同,在选择治疗方法时存在较大差别。一个训练有素的肿瘤专科医师,应根据肿瘤患者的病理类型临床分类,并综合考虑患者的年龄、体质和经济承受能力等综合情况,与相关专业的医师共同讨论后,为患者制定一个合理的治疗方案,决定是先手术、抑或先放疗或化疗。如大肠癌一般首选手术,术后补充放、化疗;鼻咽癌首选放疗,酌情化疗;肺癌因确诊时多数患者病情已偏晚,故可先予以放、化疗,尽量为手术切除创造条件,术后根据手术情况予以必要的化疗或放疗。简而言之,根据不同的肿瘤类型,不同的临床分期,在遵循肿瘤治疗原则的前提下,制定合乎不同患者具体条件的个体化方案,既要少花钱又要争取最好的疗效,才符合肿瘤的规范治疗。肿瘤患者首次治疗规范与否,直接影响到患者的长期治疗效果。鉴于此,在中国医学科学院肿瘤医院孙燕院士的倡导下,中国专家与美国NCCN专家共同制订相关肿瘤的《临床实践指南》中国版,迄今已发布《NCCN乳腺癌临床实践指南(中国版)》、《NCCN非小细胞肺癌临床实践指南(中国版)》、《NCCN结肠癌临床实践指南(中国版)》、《NCCN胃癌临床实践指南(中国版)》、《NCCN非霍奇金淋巴瘤临床实践指南(中国版)》,为逐步推出完整的适合中国人群和国情的肿瘤治疗规范方案起了良好的开端,使更多的肿瘤患者获得最佳的诊治和服务,造福患者。
吴锦昌 主任医师 苏州市立医院东区 放疗科1593人已读



