安徽医科大学第一附属医院心血管内科科普号
- 精选 高胆固醇血症需要药物治疗吗?
这个问题是门诊常见到的,许多病人会拿着生化检查单来询问。血症高除了要进行运动、饮食控制以外,对于某些病人还需要使用药物治疗。这个治疗的起始线同样不能以一个固定的数值表明。高胆固醇血症的药物治疗是根据病人的其它基础情况来决定。根据《中国成人血脂异常防治指南》,胆固醇的治疗阈值要考虑患者的性别,年龄,有无高血压,糖尿病,冠心病,脑卒中,外周动脉疾病等多种情况。对于极高危人群(急性冠脉综合征(包括心肌梗死和不稳定性心绞痛)或缺血性心血管病合并糖尿病患者)来说,低密度脂蛋白胆固醇目标值要控制在2.07mmol/L以下。高危人群(冠心病或冠心病等危症,或10年危险性大于10%~15%)要控制在2.59mmol/L以下。中危人群(10年危险性为10%~15%)要控制在3.37mmol/L以下。低危人群(10年危险性小于5%)要控制在4.14mmol/L以下。因此高胆固醇血症患者是否需要药物治疗应根据患者的具体情况来决定。
张勇 主任医师 安徽医科大学第一附属医院 心血管内科4602人已读 - 精选 血压每天会有两个高峰
人的血压每天都在波动之中。认识血压波动变化的规律,对于预防和治疗高血压很有意义。一、影响血压的因素血压是动脉血压,指流动的血液对血管壁产生的侧压力,是由心脏射血和外周阻力这两种力相互作用的结果。血压有收缩压和舒张压之分,当心脏收缩期间,动脉血压上升到最高值,称收缩压;当心脏舒张期间,动脉血压降到最低值,称舒张压。常用水银柱式血压计,还有表式血压计、电子血压计测量血压。血压处于动态平衡之中,情绪、环境、饮食、冷暖以及测量方法等因素,都可能会影响血压的升降,饮酒、吸烟、疼痛、焦虑、运动、服药、大小便(特别告急时)即刻会使血压波动。为此要求:1.测量血压前半小时不饮酒、不饮浓茶与不吸烟,心态平和,排空大小便,不再进食。2.测量血压前平静休息15分钟。3.血压计应与心脏同一水平。4.避免衣袖压迫手臂。血压计的气袖与臂前侧动脉之间要保持适当的松紧度。5.血压计气袖的气体应完全放掉。二、每日血压有两个高峰时段多数人血压有明显的昼夜节律性,即白天活动时血压较高,夜间入睡后血压较低。一般白天血压有两个高峰期,即上午6~10时及下午4~8时。因此,在这两个时段测血压,可以了解一天中血压的最高点。全天最高血压值多处于这两个时段,以后逐渐下降,到凌晨1~2时为全天血压最低值,即第二个低谷,最后逐渐上升再进入次日的第一个高峰。血压昼高夜低的差异与人体生物钟有关,亦是机体神经、体液、内分泌等综合调节的结果。每当人体生物钟发生变化时,血压也会随之改变,比如上夜班的护士、工人、值勤人员,每天血压高峰时段可能会出现在晚上。三、血压高峰时段的应用意义1.了解一个人的血压值,要选择在两个高峰时段测量,才能反映机体的血压情况。2.要在血压高峰时段连续测量3次,取其平均值,当收缩压≥140mmHg或舒张压≥90mmHg时,方可诊断为高血压;离开高峰时段测量血压,可能会出现遗漏高血压的诊断。3.要在每天的同一高峰时段测量血压,比较血压的高低。如果说一天在上午量血压,另一天则在下午测量,那么很难比较血压的高低。4.在血压高峰时段之前使用降血压药物,把握短效、中效、长效制剂的降压效果。反之用药意义不大。5.如遇高血压病人用药效果差,要找一找引起血压升高的原因、是否有高血压的并发症、所用药物是否对路。此外,还须寻找了解每日血压高峰时段,找出血压变化规律,采取相应的治疗方法。
梁有峰 主任医师 安徽医科大学第一附属医院 心血管内科10.6万人已读 - 引用 心脑血管病的危险人群的不同降脂目标
对于心脑血管疾病患者的血脂异常的降脂关键治疗——降低LDL-C,低一点更好一点当然,这并不是指越低越好,而是指冠心病/心肌梗死/脑梗死/高血压/糖尿病/肾功能患者等等具有高位风险的人群。体检指标里血脂异常我们很多关注LDL?C即低密度脂蛋白胆固醇。因为所有血管动脉粥样硬化的斑块的主要成分就是LDL-C。如果体检结果没有上升的箭头?并不意味着对你就没有血脂异常。LDL-C作为降脂治疗的首要干预靶点,对高危患者LDL-C降得越低,维持LDL-C低水平的时间越长,ASCVD风险下降越显著。临床上常用的降脂药物包括主要降胆固醇的他对于严重的高脂血症,需多种降脂药物联合应用。危险分层后对LDL-C的既定目标值他汀治疗目前依旧是降低LDL-C的主要重要,但是对于他汀治疗不能耐受或不能达标的患者我们还有其他药物可以覆盖,如依折麦布/PCSK9抑制剂以及小干扰的英克司兰。降低LDLC可以说已经超越化学药物领域,进入到了分子生物学时代。心脑血管病的患者可以根据自己的当前危险程度选择不同的降低LDLC的方法,争取更早更快更长久地达到相应目标值。
 朱润硕 副主任医师 安徽医科大学第一附属医院 心血管内科60人已读
朱润硕 副主任医师 安徽医科大学第一附属医院 心血管内科60人已读 - 引用 老年人高血压特点及降压管理
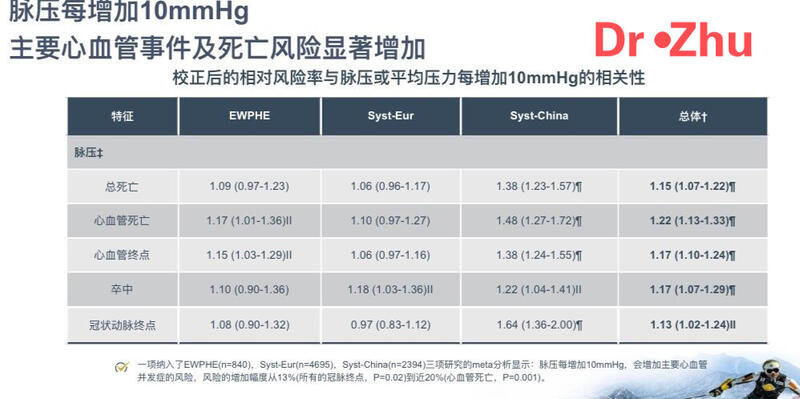
随着社会老龄化结构,越来越多的65岁以上的老龄人,据流行病粗略估算这个年龄段的老年人高血压的患病率大于50%。所以千万不要大意,一定要定期勤快地测量血压,买个臂式血压计正确家用测量很有必要。老年人高血压的特点是收缩压高而舒张压并不高,我们称之为“收缩期高血压”。当你的血压进展成“收缩期高血压”时,并不是值得高兴的事情,舒张压不高了,而是说明长期的高血压导致你血管僵硬度增加,血管的内皮功能也相应损伤了。下面这张图片显示了脉压差与心血管事件及死亡风险的相关性。脉压差增加显著增加心血管事件及死亡风险所以对于老年人,年龄是不可改变的事实,但是降压应该及早介入,做到24小时平稳降压可以推迟血管僵硬度的发生。但是,一旦发生了,这个时候选药就要有针对性,尤其是合并多种疾病的老年人。ARNIACEI/ARB类的药物除非有禁忌证,一般是心血管医生的首选。老年人降压的目标值可以参考我国的最新推荐即使是老年人,若降压耐受性良好,可以追求130/80的目标值有老年高血压的患者可以对照一下,了解自己的脉压差和用药方案。
 朱润硕 副主任医师 安徽医科大学第一附属医院 心血管内科176人已读
朱润硕 副主任医师 安徽医科大学第一附属医院 心血管内科176人已读 - 高血压究竟降到多少才合适?
得了高血压,也在吃药,那是不是没有症状就可以了?当然不是!1.大多数中青年高血压患者至少要把血压控制在140/90mmHg以下,最好把血压控制在130/80mmHg以下;2.如果是60-79岁的老年人,首先要把血压降到140/90mmHg以下,如果患者耐受良好,最好降到130/80mmHg以下;3.如果是80岁以上的高龄老年人,首先要把血压降到150/90mmHg以下,若耐受良好可以降得更低一些。4.一般状态好且已经合并冠心病或心衰、或肾脏并发症或脑梗/脑出血或糖尿病的患者降压要求需要更严格,要把血压控制在130/80mmHg以下;这是大量循证医学得到的证据和结果,也就是说按照这个原则的降压目标值,能让你吃降压药有最可能大的获益。
朱润硕 副主任医师 安徽医科大学第一附属医院 心血管内科122人已读 - 引用 关于肥厚型心肌病诊治,你应该知道的8个问题
肥厚型心肌病(HCM)一种以心肌肥厚为特征的心肌疾病,主要表现为左心室壁增厚。绝大部分HCM呈常染色体显性遗传,约60%的成年HCM患者可检测到明确的致病基因突变。关于HCM的诊断和治疗,你了解多少呢?以下哪个发现最符合HCM诊断?A.二尖瓣收缩期前移B.左心室功能呈高动力型C.左心室舒张末期最大壁厚20mmD.乳头肌异常插入二尖瓣前叶对于成人患者,左心室任何节段的最大舒张末期壁厚≥15mm且无其他心脏、血管或全身性病因,则可作出HCM临床诊断。对于有HCM家族史的患者,或基因检测结果为阳性的患者,左心室壁厚13-14mm可诊断HCM。二尖瓣小叶收缩期前移和高动力型左心室功能在HCM患者中很常见,但都不是诊断性的。类似的,以下表达虽然很常见,但对诊断并不重要:右心室肥厚,乳头肌肥厚和心尖移位,心肌隐窝,乳头肌直接异常插入二尖瓣前叶(没有插入腱索),拉长的二尖瓣小叶,心外膜冠状动脉的心肌桥。HCM最常见的症状是什么?A.呼吸困难B.心悸C.头晕D.心源性猝死呼吸困难和胸痛时HCM的常见症状,其原因可能是舒张功能障碍或失代偿性心衰相关的LV充盈压升高,心肌需氧量增加或者微血管功能受损。对于有冠状动脉粥样硬化危险因素的患者,或胸痛不能通过服药缓解,应考虑心外膜冠状动脉疾病。很多HCM患者可能没有症状,只是偶然或者通过家庭筛查确诊。心源性猝死是HCM最危重的情况,在青春期前和青春期儿童和青少年中发生率较高,特别是在极度劳累时。以下哪种是HCM的基本成像方式?A.有创血液动力学检测B.心脏核磁共振C.经胸超声心动图D.负荷超声心动图超声心动图是评估HCM患者新症状和恶化症状的基本成像方式。心脏MRI是一种重要的补充成像技术,可提供心脏的高空间分辨率和全断层扫描成像,以及在注射造影剂后的延迟图像上评估心肌纤维化(使用晚期钆增强成像)。当超声心动图检查结合病史不能确诊HCM时,心脏MRI可以明确诊断。对于有明显限制性心衰症状史的患者,或者当心脏影像学上左室流出道梯度存在与否或者大小不明确时,有创性血流动力学检测可能有用。另外,有创性血流动力学检测还可提供有关心输出量和充盈压的额外信息。超声心动图检查不能明确左室流出道梗阻是否存在或者不能确定严重程度时,负荷超声心动图可能是有益的。关于HCM的体格检查,以下哪个说法最准确?A.可闻及收缩期射血性杂音,放射至颈动脉处或颈部B.S3奔马律在成年人中很常见C.没有左室流出道梗阻的患者体格检查可能是正常的D.流出道梗阻体征可通过刺激性动作引起,休息时无梗阻没有左室流出道梗阻的患者体格检查结果可能是正常的。HCM的典型体征包括:收缩期杂音,颈动脉搏动异常,第四心音(S4),心尖搏动最强点明显。收缩期射血性杂音通常为渐强-渐弱杂音,在心尖和胸骨左缘之间更容易听到,可放射到胸骨上切迹而不是颈动脉或颈部。S3奔马律在儿童HCM患者中很常见,在成人中出现提示失代偿性充血性心力衰竭。流出道梗阻体征在休息时和刺激性动作下均可出现,后者包括Valsalva动作和从蹲位站立。关于梗阻性HCM患者的管理,以下哪项表述最准确?A.药物的有效性取决于流出道阻塞的程度B.有症状的梗阻性HCM患者禁用低剂量利尿剂C.无论症状如何,HCM患者均禁用低剂量利尿剂D.β受体阻滞剂通常被认为是大多数患者的一线药物非血管舒张β受体阻滞剂通常是一线治疗药物。钙通道阻滞剂维拉帕米或地尔硫䓬可作为β受体阻滞剂的替代或者二者联合使用。对于这两类药物中至少一种治疗反应不佳时,可能需要丙吡胺或室间隔减容治疗(SRT)。流出道梗阻是动态的(可变且依赖于负荷),因此应根据患者的症状状态评估药物的有效性。HCM患者的动态左心室流出道梗阻受全身血管阻力(平均动脉压)、左心室腔大小(容积状态)和左心室收缩力(收缩力)的影响。因此,对于症状性梗阻性HCM,应避免使用降低全身血管阻力的药物和减少左心室容积的药物,前者包括单纯的血管扩张剂如二氢吡啶类钙通道阻滞剂、血管紧张素转换酶抑制剂、血管紧张素受体阻滞剂,后者即大剂量利尿剂;此外,不应使用增加左心室收缩力的正性肌力药物。然而,低剂量利尿剂如果与其他一线药物一起使用,可能对缓解持续性呼吸困难或充血症状有帮助。低剂量利尿剂和/或血管扩张剂可谨慎用于治疗合并症,如顽固性高血压,或保护无症状患者的肾功能。关于已确定的心源性猝死(SCD)临床危险因素,以下哪项陈述最准确?A.任何左心室节段的壁厚为25mm是主要危险因素B.二级亲属在55岁时有SCD史是一个重要的危险因素C.与老年患者相比,年轻患者发生SCD的风险更高D.对运动的异常血压反应是风险评估的重要组成部分在HCM患者中,年轻人的SCD风险高于老年人。60岁以上病情稳定的患者发生SCD的风险非常低。因此,主要标志物的风险分层策略最适用于青壮年和中年患者。当前的SCD风险评估不再包括对运动的异常血压反应作为风险评估的常规部分。已确定的主要风险因素包括:✓心脏骤停、室颤或持续性室速的个人史;✓至少一名50岁以下的一级或其他亲密家庭成员有明确或可能归因于HCM的猝死、心脏骤停或持续性室速史;✓任何左心室段壁厚≥30mm;根据心脏病专家的判断,患者的临界值≥28mm(成人);✓近期晕厥史被认为可能由心律失常引起;✓左心室心尖室壁瘤;✓左心室射血分数降低(≤50%)。哪种情况是HCM成人患者最大的未满足的治疗需求?A.心源性猝死B.心力衰竭C.深静脉血栓形成D.急性心包炎对心源性猝死的有效预防提高了HCM患者的生存率,心力衰竭成为成人患者最大的未满足的需求。近年来,基于无创风险标志物的风险分层策略可有效识别出猝死风险高的患者,部分患者可植入ICD。心力衰竭成为HCM患者死亡的主要原因。在HCM患者中,射血分数<50%表示收缩功能明显受损和SCD风险增加。关于HCM药物治疗,哪项陈述最准确?A.对于房颤患者,无论CHA2DS2-VASc评分如何,均应给予直接口服抗凝剂(NOAC)或华法林抗凝治疗B.丙吡胺不应与另一种具有房室结阻滞特性的药物联合使用C.为基因型阳性、表型阴性患者提供抢先药物治疗(Preemptivemedicaltherapy)D.有证据支持使用钙通道阻滞剂联合β受体阻滞剂治疗HCM患者HCM合并持续性或阵发性房颤患者的卒中风险增加,应进行抗凝治疗(NOAC或华法林),无论CHA2DS2-VASc评分如何。基因型阳性、表型阴性的患者不接受药物治疗。虽然钙通道阻滞剂与β受体阻滞剂联合用于HCM患者尚无证据支持,但这种联合治疗可能有助于管理高血压。资料来源:1.JamshidShirani.FastFiveQuiz:HypertrophicCardiomyopathyPresentationandDiagnosis-Medscape-Jul30,2021.2.JamshidShirani.FastFiveQuiz:ObstructiveHypertrophicCardiomyopathyManagement-Medscape-Jul30,2021.
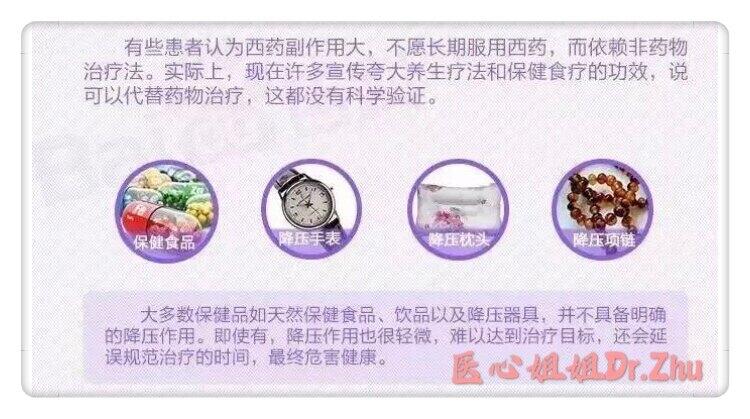
伍梦佐 副主任医师 安徽医科大学第一附属医院 心血管内科420人已读 - 引用 高血压的认知误区(5)
在门诊甚至在朋友熟人圈里都会常常碰到对服用降压药有抵抗心理的现象。 究其原因,大多数认为西药降压伤身体。其实,这是一种极其错误的看法。 早期无家族史的低危高血压患者,通过改善生活方式如限盐/戒烟/减肥/运动等观察3-6个月,如果血压能够恢复正常可以不用药。除此之外,其他高血压患者都应该用药治疗。 现在专业心血管医生处方的高血压药物大多数都有心肾保护作用,即使有个别的副作用,只要你定期复诊都能避免。 所以和高血压造成的危害相比,现代降压药的副作用可谓微乎其微,高血压患者切不可产生“因噎废食”的错误思想。
 朱润硕 副主任医师 安徽医科大学第一附属医院 心血管内科976人已读
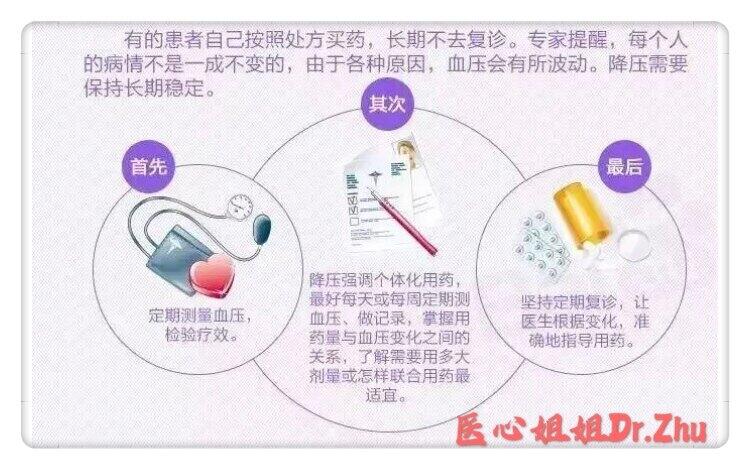
朱润硕 副主任医师 安徽医科大学第一附属医院 心血管内科976人已读 - 引用 高血压的认知误区(4)
在门诊经常碰到一些已经发生并发症的高血压患者,说自己一直在吃降压药为什么还是到了今天这种程度? 前一篇我有提到:只有长期平稳地将血压控制在理想范围才是避免并发症的抓手,而且需要进行定期风控评估。 没有监控血压/没有平稳控制/没有及时管控其它危险因素等都是造成高血压并发症的常见原因。
 朱润硕 副主任医师 安徽医科大学第一附属医院 心血管内科1113人已读
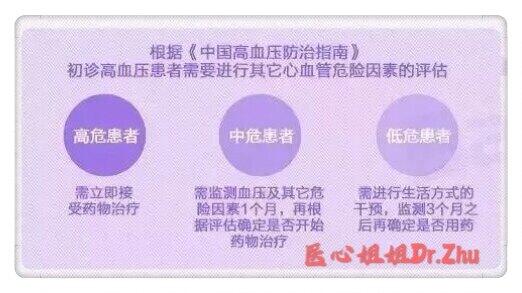
朱润硕 副主任医师 安徽医科大学第一附属医院 心血管内科1113人已读 - 引用 高血压的认知误区(3)
在患者的眼里可能只是高血压的高低,或者有没有头痛头晕等的症状而已。而在心血管医生的眼里是你当前的血压水平结合其它危险因素,预估你近期及将来发生心脑血管事件的风险是多少。 治疗高血压并不是单纯降低血压指标或改善症状而已,更多的是通过维持一个平稳、达标的血压来降低风险,,从而减少心脑肾等器官的损伤,提高高血压患者的长期生活质量,最终实现心血管生存寿命延长。
 朱润硕 副主任医师 安徽医科大学第一附属医院 心血管内科1116人已读
朱润硕 副主任医师 安徽医科大学第一附属医院 心血管内科1116人已读 - 引用 高血压认知的误区(2)
高血压病是可治可防的疾病。及早发现及诊断至关重要。 可惜的是在我的门诊大多数患者来就诊时已经被评估成中危/高危甚至是极高危的患者。这时候的治疗对于患者而言可谓:亡羊补牢,为时略晚。 所以,早发现早治疗非常重要。
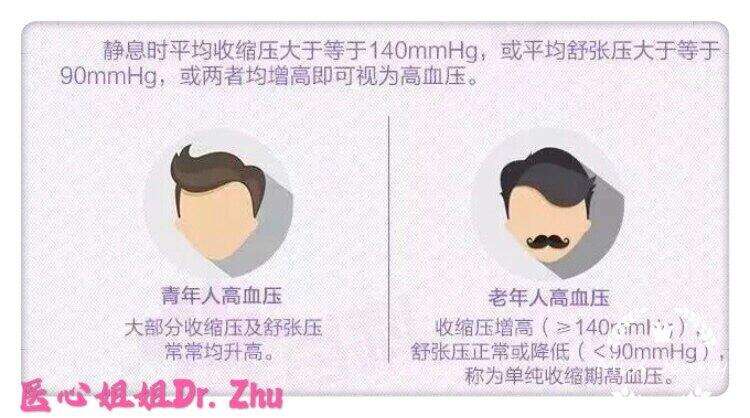 朱润硕 副主任医师 安徽医科大学第一附属医院 心血管内科1008人已读
朱润硕 副主任医师 安徽医科大学第一附属医院 心血管内科1008人已读



