重庆大学附属肿瘤医院肝胆胰肿瘤科科普号
- 精选 肝癌太大怎么办? 最新的手术方式---分期切除!
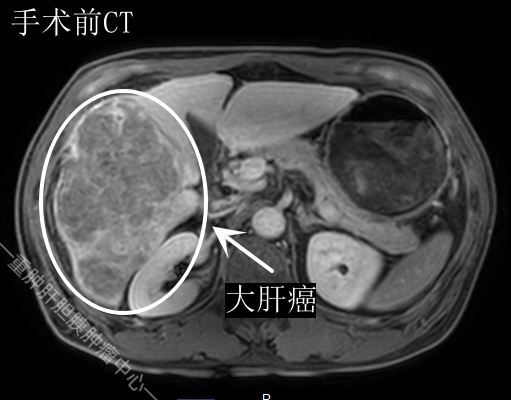
原发性肝癌(以下简称肝癌),是全世界常见的消化系统恶性肿瘤。肝癌在我国尤其高发,2020年我国肝癌年新发病例达到41万人,死亡39万人,是排名第4位的常见恶性肿瘤和第2位的肿瘤致死病因。总体上讲,肝癌的预后很差,我国肝癌5年生存率仅为12.1%;严重威胁我国人民的生命和健康。手术是唯一可能根治肝癌的治疗方式。然而我国的肝癌患者,大于七成在初次发现时就是中晚期了,失去了手术治疗。这其中有一部分人群是因为肝癌体积较大,剩余肝脏体积不够维持自身需要而失去手术机会的。如果能将这部分人群转化为可手术的患者,那将极大提高患者的治疗效果。那么如何将剩余肝体积不够的患者变为可行肝癌切除的呢?ALPPS(AssociatingLiverPartitionandPortalVeinLigationforStagedHepatectomy)是联合肝脏离断和门静脉结扎二步肝切除术方法,是近年来肝脏外科发展形成的一种新的肝脏切除术式。当肝癌患者需要手术切除治疗,一般需要切除包括肝癌及周围部分肝组织以达到避免肝癌残留和减少复发,如果剩余肝脏体积太小,手术后发生肝脏功能不全、肝功能衰竭的风险就会很高,并可能危及患者生命。ALPPS是将肝脏切除分为两次手术、两个阶段实施,首先在第一次手术时将肝脏分为肝癌所在的切除部分和保留部分,在两者之间离断肝组织,并将切除侧的门静脉分支结扎。这样可以使保留的肝脏在第一次手术后迅速增大,在几周后,保留侧的肝脏可以增大到足够满足自身生理需要后行第二次手术,将病灶侧肝脏切除。这样的手术可以降低术后肝功能衰竭的风险,为一些不能手术切除的患者赢得了手术机会。重庆大学附属肿瘤医院肝胆胰肿瘤中心就为这样一位巨大肝癌患者实施了ALPPS手术(联合肝脏离断和门静脉结扎二步肝切除术)。患者诊断为肝癌,肿瘤巨大,大小约137cm,位于右半肝。我们对患者行计算机辅助3D技术进行肝脏体积测量和模拟切除,计算结果为:如果行右半肝切除,剩余肝脏为414ml,占标准总肝体积的32%,若行一次性右半肝切除,剩余肝脏太小,术后肝功能衰竭的风险极高,是既往认为的手术禁忌。考虑到这样的情况,我们科室进行了多次讨论,最终决定为患者实施ALPPS手术。ALPPS的第一阶段手术:以微创方式腹腔镜下荧光导航在左右肝间精确离断肝实质、结扎门静脉右支,手术顺利完成,患者术后给予密切监测肝脏功能及体积变化。几周后,患者拟保留的左肝明显快速增大,再次行3D技术进行肝脏体积测量左肝达到625ml,占标准肝体积的48%。分析患者的残余肝脏已能满足生存需求,遂为患者施行ALPPS的第二阶段手术:仍以微创方式腹腔镜下完整切除右肝。术后患者恢复顺利,康复出院。ALPPS手术复杂,对医院综合实力要求高,目前国内也仅有少数医院开展此项技术。我们重庆大学附属肿瘤医院肝胆胰肿瘤中心已成功为多名患者实施ALPPS手术。该手术技术在全国处于领先地位。我们一直致力于肝癌的治疗和研究。感谢广大患者对我们一直以来的信任和支持!
 罗小军 副主任医师 重庆大学附属肿瘤医院 肝胆胰肿瘤中心228人已读
罗小军 副主任医师 重庆大学附属肿瘤医院 肝胆胰肿瘤中心228人已读 - 精选 胰腺癌的放化疗
胰腺癌是真正的癌中之王,预后极差,5年生存率小于5%。早期胰腺癌应首选手术治疗,但是术后很多患者应畏惧化疗,而拒绝化疗,导致肿瘤很快复发。另外,临床上很多胰腺癌患者就诊时已是中晚期,失去手术根治机会,部分患者就放弃了治疗,这种做法是不可取的。中晚期胰腺癌应选择姑息放化疗,而老百姓心中十分畏惧放化疗,但实际上随着科学技术的发展,现在的放化疗已十分安全,比如对于胰腺病灶使用TOMO或碘125放射性粒子植入的放疗、全身姑息性吉西他滨+替吉奥的化疗,副反应很小,效果肯定。对于恶性肿瘤的治疗一定要重视综合治疗,根据患者的病情选择适宜的组合拳,以期提高患者的生存质量和延长生存时间。
曾建挺 副主任医师 重庆大学附属肿瘤医院 肝胆胰肿瘤中心2205人已读 - 精选 重视乙肝小三阳
临床工作中,发现很多的肝癌患者知道自己有乙肝病史,每次体检简单的查一个乙肝两对半,发现是乙肝小三阳就不管它了,包括很多不是肝病专科的医师也这样简单地认为。其实不然,很多乙肝患者就是他已经发现肝癌了,乙肝也是小三阳,但是一查乙肝病毒DNA,却高的吓人!所以,建议乙肝表面抗原阳性的患者,每3-6月体检时一定要查乙肝病毒DNA,若此结果高,提示体内乙肝病毒正在活跃,当高于1000时,需要服用抗病毒治疗了。还有,特别是有乙肝病史且有怀孕准备的夫妻,应在怀孕前好好孕前咨询一下!
曾建挺 副主任医师 重庆大学附属肿瘤医院 肝胆胰肿瘤中心1702人已读 - 精选 怎样预防肝癌
在临床工作中,经常有患者会问及哪些人易得肝癌,应该怎样预防。具体如下:有乙肝、丙肝感染者、乙肝和丙肝重叠感染者、嗜酒者、有肝癌家族史者,均为原发性肝癌的高危人群,40岁后应严密监测,每6个月行甲胎蛋白(AFP)及肝脏超声检查(B超)一次。患有乙肝的患者应注意监测乙肝病毒定量,注意抗病毒治疗。
曾建挺 副主任医师 重庆大学附属肿瘤医院 肝胆胰肿瘤中心1233人已读 - 体检报告肝血管瘤,怎么办?
科普|肝血管瘤肝血管瘤会癌变吗?随着人群健康体检的普及和影像学检查手段的进步,肝血管瘤的检出率日益增多,致使越来越多的肝血管瘤病人需要诊断与治疗。你是否对体检报告上的“肝血管瘤”有困惑,担心它是否会癌变?担心它对自己的生活有什么影响,不知如何是好。下面就跟着罗医生来了解这种疾病吧!1.什么是肝血管瘤?肝血管瘤(hemangiomas)是一种较为常见的肝脏良性肿瘤,发病率约为1.5%,男、女比例约为1.3:1,占肝良性肿瘤的5%~20%,常于体检时被早期发现,诊断较容易。肝血管瘤通常被认为是在胚胎发育过程中血管发育异常导致的血管畸形,以肝海绵状血管瘤最常见。2.肝血管瘤的病因和发病机制目前肝血管瘤的发病原因尚不明确,主要有以下几种学说:1).先天性发育异常学说:多数学者认为血管瘤的发生是由先天性肝脏末梢血管畸形引起,一般认为在胚胎发育过程中由于肝血管发育异常,引起血管内皮细胞异常增生而形成肝血管瘤;2).激素刺激学说:有学者观察到在女性青春期、妊娠、口服避孕药等可使血管瘤的生长速度加快,认为女性激素可能也是血管瘤的致病机制之一;3).其他:如毛细血管组织感染后变形,导致毛细血管扩张,肝组织局部坏死后血管扩张形成空泡状,其周围血管充血扩张;肝内区域性血循环停滞,致使血管形成海绵状扩张。3.临床表现肝血管瘤通常无症状,以单发病灶最为多见(61%),生长较慢,病程较长。当肝血管瘤增至5cm以上时,可出现下列症状。1).腹部包块血管瘤较大时,肝区可触及囊性包块,无压痛,在包块部位听诊时,偶可听到传导性血管杂音。2).胃肠道症状右上腹隐痛不适、食欲缺乏、恶心、呕吐、嗳气、食后胀饱等消化不良症状。3).压迫症状巨大的血管瘤可对周围组织和器官产生推挤和压迫。压迫食管下段,可出现吞咽困难;压迫肝外胆道,可出现阻塞性黄疸和胆囊积液;压迫门静脉系统,可出现脾大和腹水;压迫肝静脉和(或)下腔静脉导致布加综合征;压迫肺脏可出现呼吸困难和肺不张;压迫胃和十二指肠,可出现消化道症状。4).肝血管瘤破裂出血可出现腹部剧痛,以及出血和休克症状。多为生长于肋弓以下较大的肝血管瘤因外力导致破裂出血。5).Kasabach-Merritt综合征血小板减少、大量凝血因子消耗引起的凝血异常。其发病机制为巨大血管瘤内血液滞留,大量消耗红细胞,血小板,凝血因子I、II、V和VI,引起凝血机制异常,可进一步发展成DIC。6).其他游离在肝外生长的带蒂血管瘤扭转时,可发生坏死,出现腹部剧痛、发热和虚脱。个别患者因血管瘤巨大伴有动静脉瘘形成,回心血量增多,导致心力衰竭。4.肝血管瘤的治疗肝血管瘤作为一种良性肿瘤,大多无症状,且无恶变风险,原则上以随访观察为主。当肿瘤较大且合并危险因素是多需要处理。目前对肝血管瘤的治疗方法主要有:血管瘤切除术、血管瘤缝扎术、肝动脉结扎术、微波固化术、射频治疗、肝动脉栓塞术等。对于弥漫性的肝血管瘤,或者无法切除的巨大血管瘤,如肝功能失代偿或合并Kasabach-Merritt综合征,也可行肝移植治疗。5.需要处理的肝血管瘤如果肝血管瘤小于5cm一般无需治疗,门诊随访就可以,血管瘤一般大于5cm为手术切除指针1).伴发症状或者出现严重并发症的肝血管瘤:有并发症,如感染发热、出血及有明显的血液学异常。2).进行性增大的肝血管瘤;3).诊断不明确的肝血管瘤;4).肝血管瘤导致严重焦虑等精神症状;5).须预防性治疗的肝血管瘤:①准备备孕的妇女伴有巨大血管瘤,妊娠可导致瘤体增大加快,影响胎儿发育或引起破裂大出血。②对于从事重体力劳动或运动员等。③巨大肝血管瘤突出到肋弓以外且病人较瘦弱,腹部可扪及瘤体者。6.结束语肝血管瘤是良性疾病,不恶变,莫要谈“瘤”色变,讳疾忌医。总之,发现自己有肝血管瘤,一定要定期到医院复查,观察肿瘤变化情况。避免从事重体力活动,尽量避免自身肝脏区域受到过大的外部冲击力。日常饮食要清淡,不要抽烟喝酒,应多吃蔬菜、水果,保持大便通畅,防止便秘,养成健康的饮食习惯。持续关注我,帮你解决肝胆胰脾相关问题!-end-
 罗小军 副主任医师 重庆大学附属肿瘤医院 肝胆胰肿瘤中心2人已读
罗小军 副主任医师 重庆大学附属肿瘤医院 肝胆胰肿瘤中心2人已读 - 油腻的“小心肝”—脂肪肝
油腻的“小心肝”—脂肪肝什么是脂肪肝脂肪肝是指由于各种原因引起的肝细胞内脂肪堆积过多的病变。全球 100 个成年人中就有 20~30 个脂肪肝患者;肥胖症患者的脂肪肝患病率高达 60%~90% 。目前脂肪性肝病正严重威胁国人的健康,成为仅次于病毒性肝炎的第二大肝病,发病率在不断升高,且发病年龄日趋年轻化。脂肪肝在我国成人中的发病率已高达30%,儿童和青少年脂肪肝的发病率也越来越高。正常人肝组织中含有少量的脂肪,如甘油三酯、磷脂、糖脂和胆固醇等,其重量约为肝重量的3%~5%,如果肝内脂肪蓄积太多,超过肝重量的5%或在组织学上肝细胞50%以上有脂肪变性时,就可称为脂肪肝。脂肪肝爱上了谁?1.肥胖肝内脂肪堆积的程度与体重成正比。脂肪肝在非肥胖人群中的患病率为10%~20%,肥胖症患者的脂肪肝患病率高达 60%~90% 。肥胖人体重得到控制后,脂肪肝可以可以减轻或消退。2.饮酒过量饮酒是引起脂肪肝的最常见病因。酒精主要在肝脏中分解,长期饮酒或过量饮酒,导致肝脏负担加重,使肝对脂肪的分解代谢发生障碍,引起脂肪的大量堆积。长期饮酒者肝穿刺活检,75%~95%有脂肪浸润。每日酒精摄入量女性超过20g,男性超过30g则可能发展成酒精性脂肪肝。3.快速减肥禁食、过分节食或其他快速减轻体重的措施可引起脂肪分解短期内大量增加,消耗肝内谷胱甘肽,使肝内丙二醛和脂质过氧化物大量增加,损伤肝细胞,导致脂肪肝。4.营养过剩或不良营养过剩是目前导致脂肪肝最常见的原因之一,过多的能量转化为脂类物质,超出肝脏的代谢能力,过多的脂肪沉积在肝细胞内导致脂肪肝。营养过剩容易导致脂肪肝,那营养不良为什么也会造成脂肪肝呢?常见于长时间的饥饿、不当的节食或肠道病变等所致的吸收不良,引起机体的脂肪分解增加,大量的脂肪酸从脂肪组织进入肝脏,导致肝脏负担增加。此外营养不良蛋白质缺乏时,导致脂蛋白合成减少,造成肝转运甘油三酯发生障碍,使脂肪在肝内堆积,引起脂肪肝。5.高血脂 高血脂是指血中胆固醇、甘油三酯含量过高或高密度脂蛋白胆固醇过低,当血液中脂类过多,超过了肝脏所能处理的限度,会造成脂肪在肝内的堆积,引起脂肪肝。6.糖尿病糖尿病患者中约50%可发生脂肪肝,其中以成年患者为多。因为成年后患糖尿病者有50%~80%是肥胖者,其血浆胰岛素水平与血浆脂肪酸增高,脂肪肝变既与肥胖程度有关,又与进食脂肪或糖过多有关。7.药物某些药物或化学毒物通过抑制蛋白质的合成而致脂肪肝,如四环素、肾上腺皮质激素、嘌呤霉素、某些抗肿瘤药物、降脂药等以及砷、铅、银、汞等,通过抑制蛋白质的合成或干扰脂蛋白的代谢而致脂肪肝。 8.其他许多内分泌疾病可导致肥胖、胰岛素抵抗和血脂异常,从而导致脂肪肝。病毒性肝炎、孕妇也容易发生脂肪肝。其它有遗传性疾病引起的脂肪肝等。诊断脂肪肝应作哪些检查超声现在作为脂肪肝的首选诊断方法,可作为常规体检筛查。CT和磁共振对于脂肪肝的诊断优于超声。FibroScan是肝脏硬度及脂肪变进行无创定量检测的设备。FibroScan可测量肝脏脂肪含量,通过脂肪变定量来诊断肝脏脂肪变性严重程度。肝穿刺活检是确诊脂肪肝的重要方法,但为有创检查,一般不用于常规体检筛查。脂肪肝会会发展成肝硬化、肝癌吗?脂肪肝是可能导致肝的癌,但发病率很低。肝癌的病因是反复导致肝损伤的因素不清除,肝细胞持续损伤就可能导致肝癌。 单纯性脂肪肝不引起肝功能异常、纤维化和肝硬化,肝癌的发病率较低,约为0.29%-0.66%。如果脂肪肝任由发展,可能出现转氨酶升高,称为脂肪性肝炎,继续恶化可能转变为肝硬化,肝硬化有一定几率转化成肝癌。因此,对于脂肪肝,我们也需要进行积极的治疗和治疗,早期脂肪肝是可以治愈的。得了脂肪肝怎么办?脂肪肝及早发现,针对病因及时综合治疗,脂肪肝是可以治愈的。脂肪肝的治疗进展较为缓慢,建议改变生活方式、减肥以及增加运动量;体重减轻后,肝脏的脂肪变性、炎症和纤维化均可出现一定程度的逆转。因长期酗酒所致的酒精性脂肪肝患者应戒酒。合理膳食,合理分配糖类脂类蛋白质三大营养要素,适当补充维生素、矿物质及膳食纤维 。调整饮食是治疗大多数慢性脂肪肝的基本方法,也是预防和控制脂肪肝进度的重要措施。 瘦肉、鱼类、蛋清及新鲜蔬菜等富有含亲脂性物质的膳食,有助于促进肝内脂肪消退,高纤维类的食物有助于增加饱感及控制血糖和血脂。通过减重,仍有部分患者不能达到治疗目标,此时需通过药物进行治疗。目前尚无特定的用于治疗脂肪肝的药物,对于不伴糖尿病的脂肪性肝炎患者,目前国际上较公认的是通过大剂量维生素E进行治疗;对于脂肪性肝炎伴糖尿病患者,可推荐使用吡格列酮。但上述两种药物疗效有限,停药后会出现反弹,且各自存在一定程度上的不良反应,必须经医生仔细评估后方可使用。未来可能会有新药上市,为脂肪肝的治疗带来进展。如果患者存在其他基础代谢紊乱,如: 2型糖尿病、血脂异常和高血压等,除了减肥亦需同时治疗这些伴随疾病。
罗小军 副主任医师 重庆大学附属肿瘤医院 肝胆胰肿瘤中心2人已读 - 怀疑肝癌,如何诊断?
肝癌如何诊断 对于肝脏怀疑有肝癌的患者需要做一下检查第一、 血液检查,肝癌血清标志物检测,甲胎蛋白(AFP)是当前诊断肝癌和疗效监测常用的重要指标,诊断肝癌的阳性率可达80%,甲胎蛋白可于肝癌症状出现前升高,对于肝癌早期诊断很有意义。其他指标包括异常凝血酶原、CA199、(癌胚抗原)CEA等。这些指标的变化可以判断肝癌治疗的疗效以及复发情况。第二、 影像学检查,超声是常用的简单易行的检查肝癌的手段。检查可显示肿瘤的大小、形态、所在部位以及肝静脉或门静脉内有无癌栓,其诊断符合率可达90%。增强CT检查具有较高的分辨率,对肝癌的诊断符合率可达90%以上,典型的肝癌影像可以直接确诊。磁共振MRI检查诊断价值与CT相仿,对肝良恶性肿瘤的鉴别有时优于CT。PET/CT有助于分辨肝内肿瘤的良恶性以及评估全身肿瘤情况。第三、 肝肿瘤穿刺活检。对于其他检查不能辨别的肝脏肿瘤进行肿瘤穿刺活检病理明确诊断。但非常规使用。检查以后我们如何去判断确诊肝癌呢?1.有乙肝、丙肝,或有肝硬化者,检查发现肝内直径≤2cm结节,动态增强MRI、动态增强CT、超声造影或肝细胞特异性对比剂钆塞酸二钠(Gd-EOB-DTPA)增强MRI4项检查中至少有2项显示动脉期病灶明显强化、门静脉期和(或)平衡期肝内病灶强化低于肝实质即“快进快出”的肝癌典型特征,则可做出肝癌的临床诊断;2.对于发现肝内直径>2cm结节,上述4种影像学检查中只要有1项典型的肝癌特征,即可临床诊断为肝癌。3.有乙肝或丙肝,或肝硬化者,如血清甲胎蛋白AFP升高,结合肝脏影像学检查肝内病灶可以明确肝癌诊断;4.对不能满足上诉条件的肝内病变可以行肝穿刺活检明确诊断,同时穿刺病检可行基因检查知道用药治疗。大家现在学会了如何诊断肝癌了吗?这些知识有时候我们自己不能完全理解,最终还是建议到肝胆专科就诊按照专科医生的建议去检查、诊断和治疗,这样才能得到准确的诊断和合理的治疗,对于复杂疑难的病历需要多学科会诊综合分析判断。最后,建议大家多多关注健康,关注我们,我们会对于肝胆胰脾相关疾病和问题帮助大家解答,为大家服务。
罗小军 副主任医师 重庆大学附属肿瘤医院 肝胆胰肿瘤中心3人已读 - 引用 在肿瘤医院没有外科医生只有肿瘤外科医生!
经常有人问我 你是外科医生呀?我的回答都是:我不是外科医生 我是肿瘤外科医生!恶性肿瘤的治疗是非常复杂的 对于实体肿瘤 大家(很多患者和部分医生)普遍认为 手术切除了 就没事了,这样的看法是很片面的,手术切除 手术技法只是我们治疗肿瘤的众多手段中的一个罢了(当然 这也很重要),但如何让患者活得好 活得久 这才是我们的目的!抗肿瘤的治疗中 肿瘤医院会根据患者的具体情况 集聚各个科室的智慧(肿瘤外科 肿瘤内科 临床试验中心 生物免疫治疗中心 病理科 影像科 中医科 营养科 心理科等)共同去选择最适宜患者的治疗方案,而且 治疗方案会根据患者治疗效果随时跟进和调整,延长患者寿命,提高患者生存质量! 恶性肿瘤的治疗是一项复杂的系统工程 在抗肿瘤的路上 大家 确定且行且珍惜!
 曾建挺 副主任医师 重庆大学附属肿瘤医院 肝胆胰肿瘤中心1458人已读
曾建挺 副主任医师 重庆大学附属肿瘤医院 肝胆胰肿瘤中心1458人已读 - 引用 正确面对临床试验
肿瘤治疗讲究的是综合治疗,是根据患者具体病情如肿瘤分期、肿瘤恶性程度、患者一般的心肺肝肾等重要脏器功能而指定的一系列诊疗方案,比如:胰腺癌和肝癌并不是手术做了就好了 而要涉及到后面其他的辅助治疗,最终攻克肿瘤的应该要归结到肿瘤内科治疗上,也就是我们说的药物治疗! 随着科学技术的发展 越来越多的新药物进入了临床试验阶段,有待进入临床应用,而临床上很多的患者一谈起临床试验就十分畏惧,觉得自己当了小白鼠 副作用多,耽误治疗等等...其实临床试验在国外是非常火的,美国的国家诊疗指南都是强烈推荐患者尽可能地去尝试临床试验!新的药物在进入临床试验前都已经进行了很多的动物实验了 所以不要担心自己是小白鼠!不要完全去抵触它 可去多去咨询 多去了解 根据自身的病情情况,结合临床试验的方案 以及医生的建议 最终决定是否尝试进入临床试验,而且临床试验整个过程中都有严格的监管系统,都是以患者安全为前提的,所以 整体来说是比较安全的!(我不是临床实验的医生哈 只是今天有朋友问起这个问题 我给大家普及一下罢了)
曾建挺 副主任医师 重庆大学附属肿瘤医院 肝胆胰肿瘤中心1108人已读 - 引用 肿瘤患者的就医选择很重要
很多人对于肿瘤谈之色变,更多的是一知半解。对于实体恶性肿瘤,大家都单纯的认为手术一切除就完事大吉了。而熟不知,对于恶性肿瘤的治疗是一条漫长的路,是需要论持久战的。需要针对所患的肿瘤实施全面综合的评估和治疗,而肿瘤医院就有这方面的优势,专科专治,很多患者到了肿瘤专科医院就诊后都很感慨肿瘤医院对于肿瘤患者所做出的综合、系统、个体化治疗、延续性护理的优势。使得肿瘤患者生理、心理、环境、健康行为都得以恢复。
曾建挺 副主任医师 重庆大学附属肿瘤医院 肝胆胰肿瘤中心2179人已读



