嘉兴江南医院关节外科科普号
- 精选 肩袖损伤如何治疗
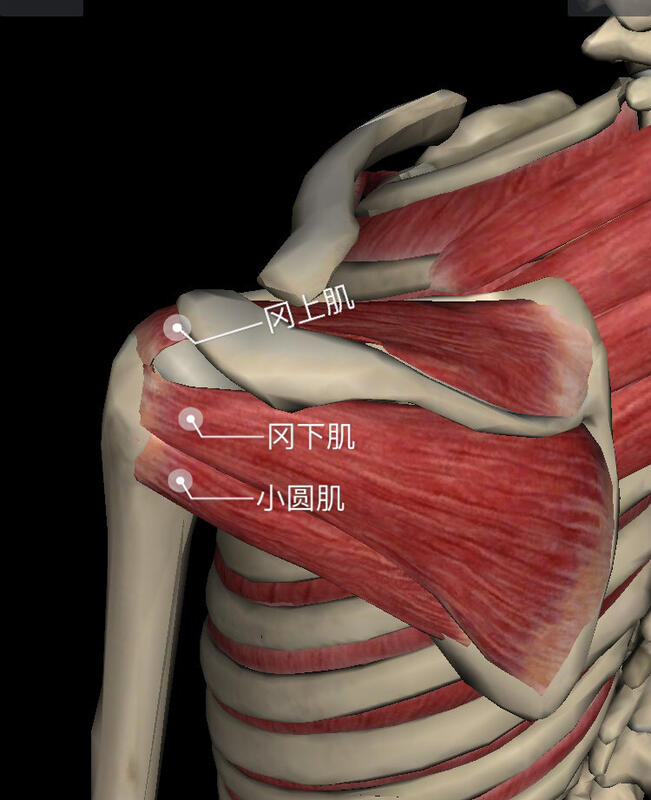
武警部队骨科医学中心、武警海警总队医院关节外科魏海清副主任医师我们知道,肩袖又叫旋转袖,是包绕在肱骨头周围的一组肌腱复合体,肱骨头的前方为肩胛下肌腱 ,上方为冈上肌腱,后方为冈下肌腱和小圆肌腱,这些肌腱的运动导致肩关节旋内,旋外和上举活动,但更重要的是,这些肌腱将肱骨头稳定于肩胛盂上,对维持肩关节的稳定和肩关节活动起着极其重要的作用。 如果我们的肩袖损伤了,应该怎么办呢?其实我们可以采用阶梯性治疗目前有两种方法治疗肩袖损伤:保守治疗和手术治疗保守治疗:轻微的肩袖损伤可以选择保守治疗,包括肩周肌肉力量的训练、理疗、口服消炎止痛药物、肩关节周围局封治疗等。 手术治疗:影响平时一般生活、工作的肩袖损伤则需要进行手术治疗。 手术方法可以分为传统的切开手术、关节镜辅助小切口修复技术以及全关节镜下修复技术三种不同的方法。 1.传统切开手术最早的肩袖损伤均采用切开的方式,这种手术需将肩峰外侧端、甚至全肩峰切除后才能行肩袖修补。这种手术创伤大,三角肌的功能影响较大,明显影响的肩关节的功能。 由于当时没有关节镜,这一手术方式是当时治疗肩袖撕裂的金标准。 传统切开手术的缺点是:创伤大、恢复慢、无法发现和处理关节内其他病变。 2.关节镜辅助下小切口修补术关节镜最早应用于肩关节的时候,多采用辅助下小切口肩袖修复技术。 小切口技术的优点是:切口小,对三角肌的干拢更小,同时关节镜还可以发现关节周围其他损伤,在当时一度为治疗肩袖损的金标准。 其缺点是:对三角肌的损伤也较大,对肩关节的功能有一定的影响。 3.全关节镜下肩袖修补术最近几年,随着关节镜技术的提高和关节镜器械的更新发展,大部分肩袖撕裂的修补可以在全镜下完成了。其技术包括单排铆钉修补、双排铆钉修补等不同的方式。 全镜下技术与小切口修复技术两者在肩袖损伤修复的疗效上差不多,但全镜下技术具有切口更小、三角肌损伤更小、术后恢复快等优点。 目前全关节镜下行肩袖修补术是治疗肩袖损伤的金标准。 无法修复的肩袖损伤怎么办呢?肩袖的撕裂口就如衣服的破口一样,如果没得到及时修补,其裂口会越来越大,如果我们的肩袖撕裂口不断增大,并且由于撕裂的肩袖挛缩,撕裂口大到几乎不可能进行修复了。出现了这种情况该怎么办呢?甭急,我们医生也有办法了 不可修复的肩袖撕裂的治疗起来较复杂,目前采用的治疗方法有: 非手术治疗对于年龄较大,运动量较小,身体整体情况无法耐受手术的患者,非手术治疗包括休息、理疗、口服消炎止痛药物,局部封闭治疗、加强肩关节周围的肌肉力量的锻炼。 手术治疗手术方式有:肩峰下间隙清理,肌腱转位术,上关节囊重建术,反肩关节置换术。 1.肩峰下间隙清理对于高龄、运动要求不高、能耐受手术的老年人群,行单纯的肩峰下清理有一定疗效,可以缓解部分疼痛。 2.肌腱转位手术对于年轻,运动要求较高的患者,可以采用肌腱转移手术。目前最常用的是背阔肌腱转位术。 肌腱转位手术稍复杂,但疗效确切,对不可修复的肩袖损伤是一种较理想的手术方式。 3.上关节囊重建术对于年轻、运动要求较高的患者也可采用此项技术,它通过植入移植物连接肩胛盂和大结节恢复上关节囊结构来达到下压肱骨头的作用。 移植物多为阔筋膜与补片缝合在一起,技术要求较高,疗效确切。 4、反肩关节置换手术如果肩袖损伤不可修复合并肩关节骨性关节炎,由于患者疼痛剧烈,肩关节活动受限,为缓解疼痛,改善功能,可以釆用反肩关节置换手术治疗。 您的病情具体需要哪种方法治疗,医生会综合评估,给您制定一个最适合的治疗方案,他们会评估以下因素:患者的年龄、病人的运动要求、撕裂的原因、撕裂的程度、关节内其它病损等。 通过以上的简单科普,您对肩袖损伤的治疗应该心中有数了。如果您有肩膀疼痛的话,请记住:应及时去医院关节外科就诊,千万不能自行处置,以免延误病情。 本文系魏海清医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
 魏海清 主任医师 浙江省荣军医院 骨科1.6万人已读
魏海清 主任医师 浙江省荣军医院 骨科1.6万人已读 - 精选 前后交叉韧带重建术后康复
注意事项: 功能练习中存在的疼痛,是不可避免的。如疼痛在练习停止半小时内可消退至原水平,则不会对组织造成损伤,应予以耐受。 除手术肢体制动保护外,其余身体部位(如上肢、腰腹、健侧腿等)应尽可能多地练习,以确保身体素质,提高整体循环代谢水平,促进手术局部的恢复。 早期关节活动度(屈、伸)练习,每日只进行一次,力求角度有所改善即可,避免反复屈伸,多次练习。如屈曲角度长时间(>2 周)无进展,则有关节粘连可能,故应高度重视,坚持完成练习。所有涉及关节屈伸运动的练习后均即刻给予冰敷15—20分钟。如平时感到关节肿、痛、发热明显,可再冰敷,每日2-3次。 关节的肿胀会伴随整个练习过程,肿胀不随角度练习及活动量增加而增加即属正常现象,直至角度及肌力基本恢复正常肿胀才会逐渐消退。肿胀的突然增加应调整练习,减少活动量,严重时应及时复诊。 正文 住院期间: 踝泵――全范围,缓慢,尽可能用力的踝关节反复屈伸运动,为促进循环、防止静脉血栓形成的重要练习方法!每小时至少练习5分钟,麻醉消退后即刻开始。 股四头肌等长收缩(大腿绷劲)――反复收缩股四头肌(大腿前群肌肉),次数尽量多,麻醉消退后即刻开始。 直抬腿――膝关节完全伸直,抬至足跟距离床面20厘米处,坚持至力竭后休息,间隔5秒,10次/组,3-4组/天,引流管拔除后开始。 伸直练习――将枕头垫在足跟,膝关节悬空,充分放松,在不影响休息的前提下应尽量长时间保持该姿势,坚持不住可适当放松休息。 出院指导: 屈曲: 术后二周后达到100°。方法:坐位顶墙。 术后三至八周逐渐到达正常角度(以健侧肢体活动角度为正常水平),方法:双手抱膝。 伸直: 将枕头垫在足跟,膝关节悬空,充分放松,30分钟/次,1次/天(至少)。 负重: 可完全负重,出院时尝试单拐行走,三周后尝试脱拐行走。 力量: 术后四周内:以直抬腿为主要练习方法,方法次数同住院期间 术后五周开始:以静蹲为主要练习方法:2-3分钟/次,间隔5秒,10次/组,3-4组每天。 术后八周:可开始抗阻伸膝等各种等张收缩力量练习。 夹板使用: 术后一周。开始调整为0-30°活动夹板,之后每5-6天调整增加20°(1格),至术后4周达到0-110°范围。 术后一个月内,昼夜佩戴,一月后夜间可脱夹板睡觉。 术后九周开始可尝试脱夹板行走。
谢国庆 副主任医师 嘉兴市第一医院 骨科1725人已读 - 精选 膝前后交叉韧带重建术患者康复步骤
武警部队骨科医学中心、武警浙江省总队嘉兴医院关节外科魏海清副主任医师1、术后6周佩戴支具,患肢前4周下地扶拐行走时足尖不点地;后2周患肢可部分点地负重,6周后可弃拐慢慢恢复正常行走;期间逐渐弯曲膝关节,前4周不要超过90度(完全伸直时为0度),4周后可逐渐增加屈曲角度达120度,直到正常。 2、伸屈膝关节时可以足跟在床上拖动,来回运动。 3、术后3个月之内不要深蹲,术后一年可做高强度运动。 4、术后每天做肌肉舒缩锻炼,术后第一天开始直腿抬高尽量达200次,以后视情况,尽量每天坚持直腿抬高,以抬腿后不感觉难受为度。 5、直腿抬高的要领是:先尽量向上勾脚背,然后尽量保持膝关节伸直的情况下,通过膝盖前上方大腿肌肉的收缩将整个下肢抬起;在抬到和床面呈50度时停止,并保持3-5秒种;然后在保持勾脚背、伸膝的情况下把腿放下,下肢接触床面后全面放松肌肉,适度休息,然后再重复上述动作。每天要求完成的次数不是一次完成,总数达到即可。 本文系魏海清医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
 魏海清 主任医师 浙江省荣军医院 骨科5438人已读
魏海清 主任医师 浙江省荣军医院 骨科5438人已读 - 精选 股骨头坏死
股骨头坏死(ONFH)是一种进展性破坏性疾病,早期诊断和早期治疗是获得最佳疗效的前提。而选择正确的ONFH分级标准,确定ONFH的部位、范围和程度,选择合适的个体化治疗方案则是治疗的关键所在.近年来成人ONFH的治疗方法已经取得较大进展,笔者就ONFH的、病理机制诊治标准、临床分级、治疗方法以及未来的诊治前景予以综述,旨在进一步提高对ONFH的临床认识和治疗水平。 一、ONFH的历史与沿革 Munro首次描述该病(1738年) ; Curveilhier首次描述股骨头血供破坏之后股骨头的外形变化(1835年); Mankin 首次大规模报道股骨头坏死的诊断治疗情况 (1962年); 二、ONFH的发病情况 美国每年新增ONFH患者15,000例,髋关节置换中约有5-18%为ONFH的患者; 日本每年到各级医疗机构寻求治疗的ONFH患者约为114,00例; 台湾髋关节置换中近50%为ONFH的患者; 男/女患病率大约为7/3,双侧发病占比约为75% 三、ONFH的病理机制 1.创伤性ONFH 10%-25%创伤所致的髋关节脱位; 10%无移位股骨颈骨折; 15%-50% 有移位的股骨颈骨折 2.非创伤性ONFH 20%-40%酗酒; 35%-40%皮质类固醇治疗; 20%-40%为特发性。 ONFH的病理机制至今不明,存在多种假说,其根本在于骨吸收与骨形成的失衡。 ONFH病理发展的关键在于股骨头的塌陷,推测其病理生理的特点:股骨头血供受损→破骨细胞活跃,成骨细胞凋亡→骨坏死→骨修复启动→新生血管向病损区长入→成骨细胞活跃→新骨形成→病损外周新骨密度及厚度逐渐增加→形成屏障→阻止血管继续侵入→骨修复进程中断→坏死区中心囊性改变,小梁骨脆弱→股骨头塌陷。 因此,骨再生及血运重建是治疗ONFH的关键。 四、ONFH的诊断 早期诊断对治疗方法的选择及其判断预后极其重要。 1.症状及体征:早期可无症状,随病情发展可出现腹股沟部疼痛,有时可放射到同侧的膝部及臀部;体格检查可见髋关节的活动受限,尤其是内旋时可诱发髋部疼痛。 2.影像学检查: 髋部正位片及蛙式位片仍是重要的诊断手段,正位片最初的阳性表现为头下的硬化带及囊性改变,由于正位片中髋臼前后缘与股骨头上方存在重叠,有可能导致病损区显示不清,因此蛙式位片不可或缺,随着病情发展,软骨下骨与软骨分层,X片上则表现为新月征的特点;由于疾病早期X片可无阳性表现,MRI是目前诊断ONFH的“金标准”,其特征性体现在T1加权像上的低密度信号以及T2加权像的高密度信号,是坏死骨与活性骨的交界处出现大量富含血管的肉芽组织的表现。 囊性变及硬化带 新月征 病损周围环绕硬化带(白箭头)软骨下骨折(黑箭头)以及关节间隙狭窄(细长白箭头) 股骨头坏死进展性变化:病损周围硬化带 (白箭头),关节面塌陷,关节间隙严重狭窄, 髋臼软骨下囊肿形成(细箭头) T-1 W可见ONFH典型的“条带状”低信号,T-2 W可见双侧股骨头“双线征”表现,外层高信号而内层为低信号 X片无异常,但T-1 W可见典型的条带状低信号改变 平片中可见软骨下骨硬化,边缘不清;T-1 W则可清晰显示病损范围 预后的判断:病损区体积的大小是判断ONFH预后的重要参数,基于髋关节MR之上的改良Kerboul测量法在临床上应用的较为广泛,A与B之和(联合坏死角)如大于200°,通常预示着股骨头的塌陷及病情的进展。 五、ONFH的分型 良好的分型应能同时满足制定治疗原则、评价疗效以及判断预后的需要。目前,ONFH的分型虽然很多,每种分型均有自身的特点,但依据Steinberg的研究,还没有任何一种分型能够做到对ONFH进行“充分评估(adequate evaluation)”, 既能反应ONFH的分期,又能准确体现病损的大小及关节受损的状态。 1.Ficat & Arlet 分型 0期:X片正常(静息髋) I期:轻微异常,可存在暗区或骨质减少 II期:硬化或骨囊肿 IIa 无新月征 IIb 新月征出现但无股骨头扁平 III期:股骨头扁平或塌陷 IV期:股骨头塌陷,髋关节骨性关节炎改变(关节间隙狭窄、骨赘) 2.Steinberg分型 0期: X片、骨扫描及MR表现正常 I期: X片正常,骨扫描及MR 异常 IA 轻度,股骨头病损区< 15% IB 中度,股骨头病损区在15%-30%之间 IC 重度,股骨头病损区> 30% II期: 股骨头内出现囊性变及硬化带 IIA 轻度,股骨头病损区< 15% IIB 中度,股骨头病损区在15%-30%之间 IIC 重度,股骨头病损区> 30% III期:软骨下塌陷,出现新月征,但股骨头未见扁平 IIIA 轻度,股骨头病损区< 15% IIIB 中度,股骨头病损区在15%-30%之间 IIIC 重度,股骨头病损区> 30% IV期:股骨头扁平,关节面塌陷 IV A 轻度,股骨头病损区< 15% IV B 中度,股骨头病损区在15%-30%之间 IV C 重度,股骨头病损区> 30% V期: 关节间隙狭窄和(或)髋臼软骨发生改变 VI期:进展性的关节退变,关节间隙几近消失,股骨头严重变形 3.ARCO分型 0 期: 活检结果符合坏死,其余检查正常 I期: 骨扫描及MR 阳性 IA MR股骨头病损区< 15% IB MR股骨头病损区在15%-30%之间 IC MR股骨头病损区> 30% II期:股骨头斑片状密度不均、硬化与囊肿形成,平片与CT扫描没有塌陷表现 ,骨扫描及MR 阳性,髋臼无变化 IIA MR股骨头病损区< 15% IIB MR股骨头病损区在15%-30%之间 IIC MR股骨头病损区> 30% III期:出现新月征和(或)股骨头塌陷 IIIA 新月征小于股骨头15% ,或塌陷4mm IV期:股骨头扁平,关节面塌陷,关节间隙狭窄,骨赘增生,骨性关节炎改变 4.中日医院(CJFH)分型 CJFH分型将股骨头分为三柱,有助于决定是否采取保髋治疗以及采取何种保髋治疗。 M型:坏死局限于内侧柱; C型:坏死区波及内侧柱及中柱; L1型:坏死区覆盖内外侧及中柱,但外侧柱大部保留; L2型:坏死区波及整个外侧柱及部分中柱; L3型:三柱均被累及,包括皮质及髓质。 5.JIC(Japanese Ivestigation Committee)分型 A型:病损只占负重区的1/3; B型:病损占负重区2/3; C1和C2型病损均超过负重区2/3以上,C2型病损更延至股骨头外侧区。所谓负重区即指通过髋臼缘及泪滴底部连线的垂直中线以外的区域。 该分型更适合于判断是否适合行转子间旋转或弧形截骨。 总结:理想的分型应能满足如下条件:简单可靠;可重复;准确反映病理的变化;精确定义病损区的体积;显示关节面的波及范围;描述股骨头塌陷的程度;评估关节间隙的狭窄程度及髋臼受累的状况。 但目前尚无公认的理想分型。 六、ONFH的鉴别诊断 1.一过性髋关节骨髓水肿综合征(transient bone marrow edema syndrome,TBME) Curtiss于1959年首次报道在妊娠后期的患者中发现以一过性的髋部骨质去矿化为特征的一系列综合症。 Lequesne于1968年将其命名为一过性髋关节骨质疏松症(transient osteoporosis of the hip,TOH),发现患者多在髋部疼痛3-6周后其平片出现骨质疏松的表现,但生化及血清学指标多无异常。 由于MR的普及,1988年Wilson首次使用一过性骨髓水肿综合征(transient bone marrow edema syndrome,TBME)这一术语,其与TOH唯一的区别就在于TBME在X片上无骨质疏松的表现,但TOH在症状初期也不表现出骨松的迹象,且并非所有TOH的患者都存在骨松,因此两者的界限并不明晰。 TBME病理机制至今不清楚,目前存在3种推测:神经源性受压,非创伤性交感神经营养不良,局部充血导致静脉回流障碍。 TBME常以髋部和腹股沟突然的疼痛起病,可放射至大腿,多无外伤史,好发于40-60岁的男性,症状多经保守治疗后4-9个月后逐渐消退,保守治疗包括限制负重、口服抗骨吸收及镇痛类药物,髓芯减压有助于在4周内缓解病人的疼痛,组织学检查可发现局部的炎性浸润、骨吸收及新骨生成,尽管也有骨细胞的凋亡,但TBME通常能完全恢复而不会出现骨坏死的改变。 多数学者倾向于认为TBME为自限性,属于可逆转的股骨头坏死早期,但也有学者认为TBME同样可能向股骨头坏死后期进展,最终出现头部塌陷等ONFH的典型表现。 ONFH与TBME在MR表现上的区别:ONFH多为双侧发病(72%);软骨下病损低信号区(至少4mm厚,12.5mm长);T2-W像有典型的双线征(80%),T1-W像则表现为软骨下低信号带,ONFH常以典型的低信号带为最初表现,多数并无弥漫性的骨髓水肿。TBME多无软骨下病损区,即便有范围也较小,通常厚不足4mm,长不足12.5mm;多数患者有明显的关节积液;髋臼可有累及(17%);多为单侧;长期的关节液渗出导致周围软组织改变。 至今,ONFH与TBME的鉴别诊断仍较为困难,可采取排除法。 58岁男性。(a, b) T1-W及T1快速翻转恢复图像(STIR)均可见右侧股骨头内弥漫性的骨髓水肿(粗箭头),同时软骨下可见线性的低信号(小箭头),甚至髋臼区亦可见骨髓水肿信号(细长箭头)。(c) 脂肪增强抑制T1-W自旋回波图像(SE)显示股骨头及髋臼弥漫性骨髓水肿信号(箭头),软骨下线性改变(黑箭头)以及髂腰肌滑囊炎性改变信号(粗箭头)。(d) 11个月后T1 STIR图像见骨髓水肿区已完全消失。 45岁,长期服用皮质类固醇激素,左髋疼痛2月。T1-W(a)及脂肪抑制T2-W像(b)均可见左髋股骨头内有典型的条带状信号(粗黑箭头)以及弥漫性的骨髓水肿(粗白箭头);在无症状的右髋中也可见到这一典型的条带状信号(均为细箭头),但并无骨髓水肿改变,表明ONFH尚处于病变的早期阶段。 2.软骨下应力性骨折(subchondral insufficiency fracture,SIF) 软骨下应力骨折,可以造成股骨头的塌陷,在诊断为ONFH而行髋置换的患者中占5-10%,但ONFH存在不可逆的进展,最终必然造成髋关节永久性的废用,而SIF既可表现出病情进展的特点,引起股骨头的塌陷,但也可随时间推移而完全消退 与ONFH类似,SIF典型的MR 表现同样为T1-W像中条带状的低信号并伴有骨髓水肿。 SIF的低信号条带多为不规则形、匍行、不连续、凸向关节面;ONFH的条带多较平滑、凹陷,并呈局限性。 七、ONFH的治疗 1.非手术治疗 (1)药物治疗: 降脂药物:他汀类,降低脂肪细胞的数量及体积,并对长期服用激素药物的患者发挥保护效应。 抗凝药物:如依诺肝素,抑制血小板聚集,增加缺血区的血流量。 血管活性剂:如依前列醇,扩张血管以改善末端血管的血流。 双磷酸盐:如阿仑磷酸钠,抑制破骨细胞活性,在外科手术治疗的基础上,作为辅助用药,能阻止早期股骨头的塌陷,并能缓解髋部疼痛。 (2)物理治疗: 体外冲击波(ESWT):恢复组织供氧,减少骨髓水肿,诱导血管生成。 脉冲电磁疗法:可促进坏死区骨及血管的生成。 高压氧(HBO):增加细胞外的氧浓度,通过诱导血管的收缩缓解细胞的缺血及水肿。 2.手术治疗 (1)髓芯减压(core decompression, CD) 1985年Ficat本为确诊ONFH而行的组织活检术,至今仍为治疗早期ONFH最为常用的外科技术,其形成的骨隧道为各种植骨术提供了路径。 手术的目的在于减少股骨头内压力,恢复正常血供,手术入路、钻孔数及直径各家报道均有不同,目前多个小直径钻孔被推荐,被认为更容易到达股骨头前方(坏死区),且创伤小,减少损伤软骨的风险,避免了转子下骨折的可能。 CD可缓解疼痛,但在阻止股骨头塌陷方面的作用仍存在较大争议。 (2) 截骨 ONFH的截骨原则是纠正股骨头半脱位,恢复同心圆结构,减少负重时对坏死区的刺激。 目前临床上常用的截骨有经转子间旋转截骨(transtrochanteric osteotomy ,TRO) 及经转子间弧形内翻截骨curved varus osteotomy (CVO)两种。 TRO根据股骨轴线将股骨头颈向前方或后方旋转,使坏死区的软骨移出负重区,代之以健康的软骨。旋前或旋后取决于侧位片对坏死区的显示,如坏死位于负重区前方,则采用前方旋转截骨,反之同理。Ikemura报道优良率达80%以上。 CVO目的与TRO类似,试图将外侧相对健康的骨与软骨转移至负重区,与TRO相比,CVO能调整的范围较小,但优点是降低了对股骨头血供破坏的风险,对技术的要求也不高。 (3)非血管性骨移植 1930年Phemister首先使用非血管性移植骨(单纯腓骨)治疗股骨头坏死,该术式至今仍在临床广泛使用,但技术在不断改进,以减少术后并发症,提高疗效。 治疗目的:坏死组织清除后植入,提供股骨头下的结构支持,并作为诱导骨祖细胞黏附的支架,促进新骨形成。 多项研究认为,采用不带血管的腓骨移植治疗ONFH,其疗效不如带血管的腓骨移植。 (4)血管性骨移植 目的:建立新的血供,加快骨的爬行替代,促进骨诱导祖细胞长入,活化坏死组织,恢复软骨下骨的健康。临床上最常用的有以下三种: 带血管蒂髂棘移植骨(iliac crest vascularized graft, ICVG):清除死骨后将带有旋髂深动脉的髂棘移植骨,经腹股沟韧带穿过髂肌,于股二头肌反折头上方植入头内。Eisenschenk报道,80例患者HHS术后评分86.8%达到优良,超过半数随访中未见进展;Hasegawa随访8年,术后HSS评分达到优良的占63%,仅比CD略好,与单纯腓骨移植无差别。 带血管蒂大粗隆移植骨(greater trochanter vascularized graft,GTVG):清除死骨后将带有旋股外侧动脉横支的大粗隆移植骨自头颈交界处开窗植入。Zhao对191例患者随访8年,最终只有23例患者再次行全髋置换,118例患者病情未见进展。 A DSA显示旋股外侧动脉穿支;B)DSA显示股骨头供血不足,但旋股外侧动脉穿支状态良好;C)术后DSA显示带有旋股外侧动脉穿支的大粗隆已植入股骨头内;D)DSA显示股骨头内血管再生。 游离腓骨移植(free vascularized fibular graft,FVFG):侧卧位,前外侧弧形入路,解剖分离出旋股外侧动脉升支及伴行静脉,C臂机监视下自股骨近端外侧向颈内制备骨隧道,移除死骨,显露同侧腓骨,将带有腓动静脉血管的腓骨游离,植入骨隧道中,吻合血管。Judet对60例患者进行了18年的随访,仅52%效果良好,但40岁以下患者的成功率可达80%,Ficat II期、III期的成功率也能达80%,提示病人的选择对治疗效果的影响;Urbaniak也持相同看法,其224例患者中,Ficat I和II期的成功率达到88%,而III期和IV期患者的成功率则降到78%。 (5)钽棒 目的:髓芯减压的基础上提供股骨头软骨下的结构支持,钽棒的多孔表面能够促进骨的长入,避免股骨头进一步的塌陷,无需植入自体或异体骨。 病人的选择:早期,无股骨头塌陷,ARCO I期或II期的患者。 早期的报道较为乐观,Veillete对44例患者的随访发现,24个月时股骨头存活率达91.8%,但48个月时的存活率降到68.1%。近年来质疑增加,Floerkemeier随访发现钽棒治疗并不比单纯髓芯减压的疗效更好,Tanzer在对钽棒植入后失败的患者行关节置换时发现,钽棒的多孔结构并未使骨长入增多,软骨下的的力学支持也不尽如人意。 Lee则探讨了钽棒植入失败后关节置换可能存在的困难,包括钽棒取出困难、易造成股骨近端骨折、增加手术时间、增加术中及术后的出血、难以清除的金属残留、造成股骨外侧皮质的缺损,等等。 A 钽棒取出装置;B 连同钽棒自股骨颈部切断;C 顺行将残留钽棒打出;D 关节置换术后X片显示外侧皮质缺损。 A 逆行取出钽棒;B 环锯沿钽棒扩钻,产生大量金属颗粒(箭头);C 关节置换术后X片显示粗隆骨折,环扎固定。 (6)外科技术的综合运用 Zhao 采用带血管蒂的髂骨及大转子联合植入治疗已发生股骨头塌陷的ONFH患者(3例),20年随访显示出优异的疗效; Matsusaki 采用ICVG结合TRO治疗超过2/3负重区发生坏死的ONFH患者(17髋),4年的随访中71%的股骨头未见病情的进展; Noguchi 同样采用ICVG结合TRO治疗超过2/3负重区发生坏死的ONFH患者(10例),与单纯的ICVG治疗(4例)相比,在平均一年的随访期间,后者股骨头坏死发生进展性变化的占75%,而前者只有20%。 这一类的探索开阔了外科治疗ONFH的思维,但样本较小,未来仍需进一步观察。 3.生物治疗 分子生物学研究的爆炸式进展丰富了ONFH的治疗手段和思路,目前关于ONFH生物治疗的研究主要集中在以下方面: (1)细胞因子类:包括白细胞介素类,肿瘤坏死因子,成纤维细胞生长因子,血小板来源的各类生长因子,胰岛素样生长因子以及各类转化生长因子 (2)骨形态发生蛋白类 Sun将ONFH患者分成两组,均采用light bulb技术清除股骨头内坏死组织,一组填充人工骨,另一组人工骨加重组人骨形态发生蛋白(rhBMP-2),6年的随访发现后组无论在股骨头的存活率上,还是髋部的功能上均明显优于前组。 (3)促血管生成因子类 VEGF是极其重要的血管再生控制因子,但目前仍处于实验阶段。 (4)干细胞类 髓芯减压及干细胞灌注 Hernigou 2002年首次采用髓芯减压后将骨髓间充质干细胞(mesenchymal stem cells, MSCs)注入的治疗方法,189例经过7年的随访,属Ficat I或II期的145髋中仅9例需再次接受髋关节置换,属于III和IV期的44髋中有25例需接受再次手术;间充质干细胞具有多向分化的特点,多个研究显示MSCs确实有助于ONFH的骨再生,其中来源于骨髓的间充质干细胞在临床上应用的最为广泛; 但Lim提出了质疑,他的研究结果显示,与单纯髓芯减压相比,联合注入干细胞并未体现出疗效的优越性。 目前间充质干细胞植入人体的方法大致有两类:一类是通过减压后的骨隧道直接注入,另一类则是通过相关的动脉进行灌注,显然后者需要更精准的操作技术。 干细胞的选择性动脉灌注 选择性动脉灌注骨髓干细胞可保护血管内皮,促进血管内皮细胞的再生和修复,改善静脉回流,减少股骨头内的压力,恢复股骨头血供。 Mao将骨髓干细胞通过旋股内侧动脉灌注,经过随访,62例患者78髋取得了92.31%的优良疗效,只有6髋需要接受髋关节置换。 干细胞结合骨组织工程技术 组织工程是细胞生物学与生物工程学的有机结合,将活性细胞种植于具有良好生物相容性及可生物降解的天然或人工的聚合物支架上,最后植入体内,用以修复或重建病损组织。 Kawate将自体骨髓干细胞与?-三磷酸钙陶瓷(?-TCP)共培养,与游离腓骨共同植入股骨头内病损处,34个月的随访结果发现,3例患者(术前均存在股骨头的塌陷)股骨头坏死未再进展,且骨再生现象明显。 转基因干细胞 仍在实验室研究阶段,但未来将能给ONFH的临床治疗提供有力的手段。 Wen将兔的肝细胞生长因子转录自体骨髓干细胞并将其植入ONFH的病损区,无论是血运的重建还是骨的再生均有明显的改善。 尽管细胞治疗无论在基础研究还是临床应用上都展现了令人乐观的前景,但目前亟待廓清的疑点在于究竟是因为前体细胞在数量上和功能上的改变触发了ONFH的发生还是因为原发性ONFH的发生导致了前体细胞生物学功能的改变,如果是前者,则不能对干细胞的治疗过于乐观。 4.有关ONFH的研究将会对治疗产生影响 (1) Lee发现,对于非创伤所致的ONFH,在酒精诱导或原发性ONFH的患者中,其骨髓间充质干细胞的成骨分化能力是降低的,但在皮质类固醇诱导的ONFH的中却是提高的---提示对于ONFH可能需要分病因治疗。 (2) Feng将54例患有非创伤性ONFH的病人与正常人群相比较,发现前者外周血管中的内皮前体细胞(EPCS)显著少于后者---提示解决ONFH供血机制的障碍可能需从血管内皮细胞的修复着手。 (3) ONFH与纤维蛋白溶解低下及血栓形成倾向存在着基因联系,其中,与凝血机制相关的PAI-1(plasminogen-activating inhibitor-1), F5(Factor V), prothrombin以及MTHFR (methylenetetrahydrofolate reductase)均被认为与ONFH的进展有关---提示对ONFH的病理机制及治疗的研究都需深入到基因水平。 (4) 低氧状态(hypoxia)可诱导细胞凋亡及血管内脂质沉积,大量研究显示低氧可激活体内对血管形成、红细胞生成、能量代谢、细胞生成及铁元素平衡等方面的调控机制,与血管形成及低氧相关的最重要的目标基因VEGF及HIF-α备受关注---提示局部的低氧状态可能是ONFH进展的潜在条件。
谢国庆 副主任医师 嘉兴市第一医院 骨科1461人已读 - 精选 关节镜下自体镶嵌式骨软骨移植治疗膝关节软骨缺损
中青年患者膝关节面软骨缺损临床较为常见,治疗比较困难,有关软骨缺损的修复治疗尚无统一方法。软骨损伤后,X线片和CT常不显影,MRI诊断也有一定局限性,关节镜手术不仅可以提高软骨损伤的诊断率,而且可镜下微创手术治疗软骨缺损。我院自2004年6月至2010年12月开展了关节镜下自体镶嵌式骨软骨移植治疗膝关节软骨缺损,临床效果满意。1资料与方法 1.1一般资料本组60例患者,男性42例,女性18例,年龄21-50岁,平均36岁。39例有明确外伤史,主要临床表现为膝关节肿痛不适,活动后加剧,尤其于负重行走时。7例有膝关节弹响。查体均有不同程度膝关节肿胀积液,股四头肌萎缩,其中12例膝关节有积血。采用Brittberg-Peterson功能评分:包括静息痛、活动痛、关节绞索、跛行、关节肿胀程度、行走困难、跑步困难、下蹲困难、爬楼梯困难、关节疼痛、关节僵硬、屈膝痛、关节不稳13个方面。每项0-10分,0分表示无症状,10分表示症状严重。总分0-130分。平均为(87.63±8.19)分。1.2关节镜检查本组患者均行关节镜检查,软骨损伤程度按Johnson-Nurse分型为:Ⅰ型:全层软骨分离软骨下骨质暴露;Ⅱ型非全层软骨分离,部分软骨如乒乓球样浮起,软骨下骨未暴露。60例患者,其中Ⅰ型39例,Ⅱ型21例,股骨内髁负重面缺损33例,股骨外髁负重面缺损27例,病灶范围:10-40mm。12例伴半月板损伤,3例伴交叉韧带损伤。1.3手术方法采用腰硬联合麻醉,常规关节镜检查后,清理修整关节内损伤性病变,检查明确软骨缺损范围。关节镜直视下切除病变软骨和软骨下骨至正常骨组织,使病损处基底平坦。依据缺损大小,本组采用6-8mm直径的空心钻钻孔,孔间间隔1-2mm左右,垂直于关节面且相互平行,外伤性软骨缺损,年龄较轻,移植骨孔洞凿深15mm,骨性关节炎引起凿深20mm。选择股骨髁边缘非负重区正常软骨,钻取与受区相同大小的骨软骨块,放入湿盐水纱布中备用。供区骨孔用受区取下的相应骨块填充,间隙可用生物蛋白凝胶封口。将骨软骨块置入相应大小移植栓推进器,均匀用力将骨块徐徐向相应大小的受区骨洞推入,将所有移植骨块置入后,可用平头棒轻轻敲打移植骨块,使受区移植骨块与关节面融为同一弧度,维持关节面曲率一致,移植骨块应覆盖70%以上软骨缺损区。1.4术后康复术后患肢弹力绷带包扎,术后第1天,鼓励患者直腿抬高练习,术后第3天,CPM机功能练习,使用CPM机初次活动范围为0-45°,每天增加10-15°,术后1周内活动度大于90°,2周内膝关节活动度达到正常。术后6周可扶拐部分负重活动,12周膝关节功能基本恢复正常,正常下地行走。2结果本组60例患者均获得随访,随访时间为12-36个月,平均25个月。术后1-2年复查膝关节MRI,软骨缺损区软骨表面基本平整,移植骨软骨柱生长良好。术后Brittberg-Peterson评分在20分以下为治愈,20-40分为有效,>40分为无效。本组54例患者术后3月评分为0分,4例因上下楼梯时轻微疼痛评分4分,2例评为2分。治愈率为100%,采用配对计量资料t检验,术前术后统计学有显著性差异(P<0.01)。3讨论近年来,由创伤和各种疾病(如骨关节炎、剥脱性骨软骨炎、骨坏死等)引起的关节软骨缺损十分常见,处理比较困难。正常的关节软骨主要由软骨细胞和细胞基质构成,缺乏直接的血液、淋巴液和神经供应,成熟的软骨细胞不能进行有丝分裂,因此关节软骨的自身修复能力较差,软骨缺损或损伤难以修复。传统治疗关节软骨缺损的方法有清理和钻洞、微骨折、关节成形术等,但其诱发生成的不是透明软骨,而是耐磨力差的纤维软骨,其生物力学和机械性能远远低于透明软骨,无法阻止关节软骨的退行性改变,长期疗效差。自体骨膜移植由于供体来源有限,固定困难,其新生组织的力学性能和长期耐受性尚不明确,不适于负重大关节的修复。异体软骨移植可以治疗大面积的软骨缺损,但存在免疫排斥、疾病传播、软骨下骨塌陷、关节不稳定、移植软骨吸收等,早中期效果尚满意,但远期有不同程度退变。自体镶嵌式骨软骨移植术是在关节镜下于非负重区的软骨面取骨移植于软骨缺损处,使其填充缺损区,恢复关节面屈度。移植物要求包括软骨、松质骨,并且要求软骨与软骨下骨松质骨结合紧密、完整,目的是在移植后使供体和受区的软骨下骨松质骨融合,尽快为移植后的软骨提供必要的血供,由于软骨下骨的存在,移植的软骨块镶嵌在受区骨洞内,获得可靠的固定而不致塌陷。手术具有以下优点:a、通过自体组织移植,减少疾病传播。b、移植软骨取材简单,骨块稳定,软骨下骨有足够的强度维持关节软骨的完整,不需内固定,避免二次手术。c、移植物有足够长度能与受区嵌和,在移植物早期不易成为游离体。d、关节镜下操作,创伤小,利于早期功能锻炼与康复,防止关节粘连,符合微创美容观点。自体镶嵌式骨软骨移植适用于局限性软骨缺损,年龄一般在50岁以下患者。在软骨移植前必须处理前后交叉韧带、内外侧副韧带、半月板损伤等关节病损,手术前必须完善X线片、MRI等检查,充分估计手术的方式和术中可能遇到的情况。术中应注意:a、受区的修整,用射频等离子刀和刨削器将病损的关节软骨彻底清除,边缘直至正常的软骨。在取骨软骨块和植骨床时需使所取的骨软骨块和植骨床所钻的孔成垂直状态,以免交叉钻孔使骨块不成形。b、移植物切取的大小以长15-20mm、直径6-8mm为宜,太细容易断裂,并增加操作难度,太粗容易引起供区的并发症。c、植入的骨软骨块应调整至与股骨髁面在同一弧度上,这是保证受区软骨面平整的关键。d、移植成功后,可用直径1-1.5mm的克氏针在移植物间隙钻孔造成微骨折,更加便于移植物之间的生长愈合。e、供区软骨应正常,无软化、增生等病损,缺损面积<3cm2的患者可以首选滑车内外侧的供区,缺损>4cm2的患者可以选择股骨内髁后上方供区,此处在膝关节过屈时才与半月板后部接触,压应力低,能减少供区的并发症,增加供区选择范围。研究证明,自体镶嵌式骨软骨移植治疗膝关节软骨缺损获得良好的临床效果,我们采用该方法修复股骨髁关节面软骨缺损60例,术后效果良好,创伤小,并发症少,费用低,是修复局限性骨软骨缺损、恢复关节面完整性的一种可靠方法。
申世源 副主任医师 中国人民武装警察部队海警总队医院 关节外科4496人已读 - 引用 人工髋关节置换术后,不锈钢关节可以用多少年?
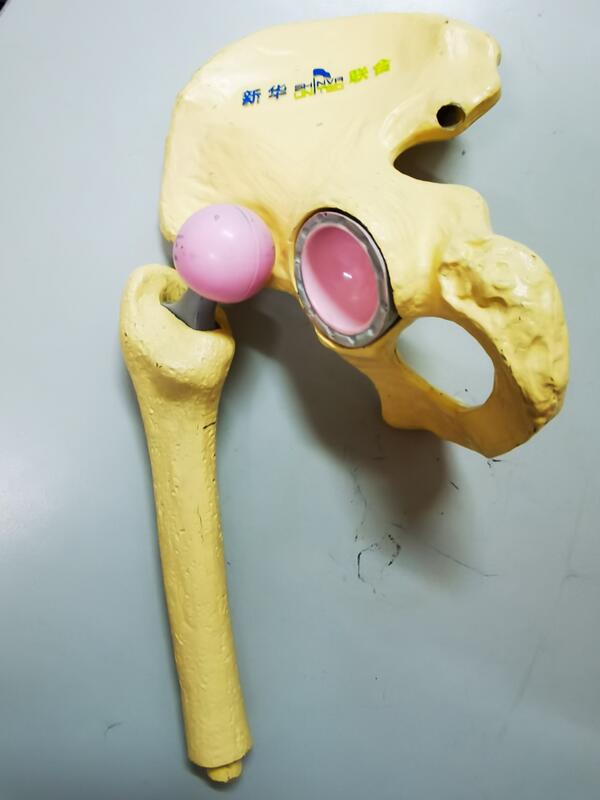
我们在门诊接诊时,经常会碰到很多患者非常关心人工关节置换术后假体(不锈钢关节)的使用寿命。随着新技术、新材料的广泛使用,人工髋关节的使用寿命已经大大提升。陶对陶的关节假体摩擦系数最低,陶瓷关节已经从第一代发展到第四代,每十年的磨损情况不到0.1毫米;而且随着髋关节生物相容性的不断研究和进步,生物型关节已经广泛应用于临床,我们的人工髋关节已经完全可以和人体的骨头完全相融,可以融为一体,也就是说,我们的骨头可以和髋关节长到一起,变成了我们人体的一部分,这样就大大延长了我们人工不锈钢关节的使用寿命,人工髋关节的设计越来越符合人体的生理。 从最新的研究报道发现,除外感染、外伤等因素,人工髋关节使用15-20年后的优良率为90%~95%,20~30年的优良率为85%~90%。只要我们遵循医嘱,不过度让关节超常负重,在日常生活正常合理使用,大多数人工髋关节的使用寿命可以达到20或30年以上。
 魏海清 主任医师 浙江省荣军医院 骨科683人已读
魏海清 主任医师 浙江省荣军医院 骨科683人已读 - 引用 医生说我要做换关节手术,膝关节置换是把整个关节全部换掉吗?
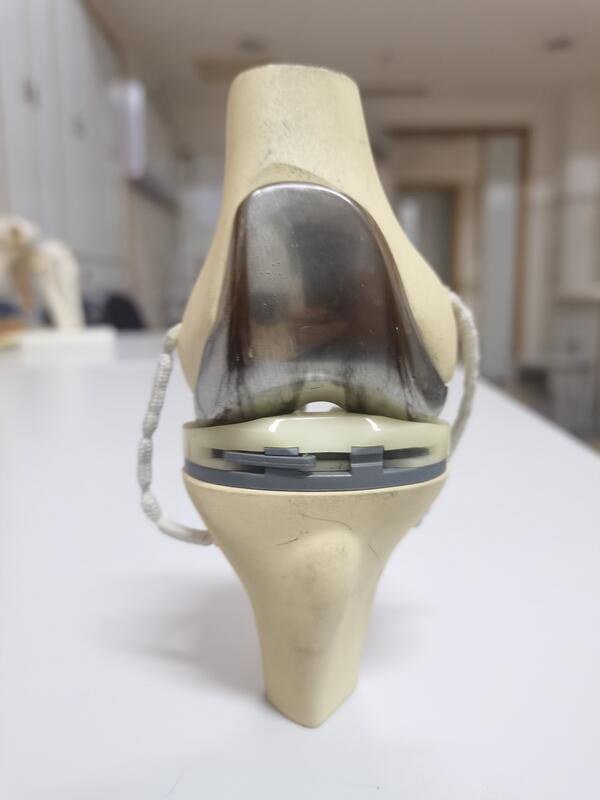
我们经常在门诊碰到病人问这个问题,当患者出现严重的骨性关节炎时,我们会告诉患者要做全膝关节置换,而患者误认为要把整个关节全都换掉,其实这样理解是错误的。 实际上,关节置换又称表面置换,相当于换掉关节的表面的那些坏掉的软骨。具体来说,因为膝关节表面的软骨磨损了,关节置换只是换掉这层软骨,也就是表面很薄的一层,然后套上金属关节,就有点像我们的牙齿如果坏掉了一样,把它磨一磨,然后套一个牙套。最后,在两个金属关节之间再加一个“塑料垫”,即高密度聚乙烯的关节面,用来减震。这样患者就能恢复正常的关节功能,因为磨坏的软骨已经去除了,所以就不会出现疼痛了。
 魏海清 主任医师 浙江省荣军医院 骨科645人已读
魏海清 主任医师 浙江省荣军医院 骨科645人已读 - 引用 优质服务赢口碑!海警医院骨科门诊量同比增加25%
禾点点?阅读41560?2021-11-30 17:05 今年1到10月,海警医院(原嘉兴武警医院)骨科门诊量同比增加25%,疫情之下缘何不降反升? 海警医院:一份来自骨科中心的报告 “新冠疫情严防死守之下,这么多骨病患者选择海警医院,足见骨科为民服务的综合实力!”“有实力才有魅力,老百姓的信任和口碑,是医院骨科40年来发展壮大的动力!”前不久,在海警医院组织的医疗工作会议上,与会人员说出了心中的感慨。 大力发扬“红船精神” 创新是灵魂 服务是根本 2019年,原嘉兴武警医院更名为海警医院,在转型发展的同时,始终坚持全心全意为人民服务的宗旨,时刻保障着百姓的身心健康。 1975年,医院首次断肢再植术成功 翻开海警医院骨科发展历史,可谓精彩纷呈:嘉兴地区首例断臂再植手术、首例高龄髋关节置换手术,全国首创单侧椎弓根螺钉联合对侧椎板关节突螺钉固定并椎间融合治疗腰椎病变……40余年的薪火相传、接续奋斗、创新图强,亲情服务,海警医院骨科中心从无到有,从小到强,各亚专科脊柱外科、脊柱关节外科、创伤骨科、手足显微外科、关节外科相继成立,协调发展,人才结构整齐,目前拥有高级职称28人、博士和硕士研究生30余人。 各骨科专业科室齐头并进,术业专攻,百花齐放。这其中不得不提“领头羊”——脊柱关节外科。该科先后开展脊柱骨病、创伤、畸形、肿瘤及炎症的前后路减压、矫形等多项创新技术。尤其在脊柱微创方面,先后开展了椎间盘镜与椎间孔镜下髓核摘除术、胸腰椎骨折和骨病经皮椎弓根螺钉内固定术、单侧椎弓根螺钉联合对侧椎板关节突螺钉固定术、斜外侧腰椎椎间融合技术、腰椎皮质骨螺钉固定技术的打压植骨技术等一系列领先的技术。 尤其值得一提的是后路通道下系列腰椎固定融合术,无论是所开展的腰椎病变类型,还是不同的固定方式以及所开展的手术例数,位居全国前列。 脊柱关节外科团队 创新、创新,还是创新;服务、服务,还是服务。“如果探寻海警医院骨科实力如此强劲的奥秘,接续创新是灵魂,亲情服务是根本,是医院骨科不断发展壮大的动力,也因此得到了百姓的信任和口碑。”医院院长高丽娜如是说。 今天,我们追寻着海警医院骨科发展壮大的足迹,从一个个生动的病案中共同领略骨科中心的创新魅力和感人故事吧! 召开骨科学术会 腰椎疾病的“逆转神器” 一天,家住桐乡梧桐街道的77岁夏阿姨,表情痛苦,由家人搀扶着进入了海警医院脊柱外科医生诊室。 原来,夏阿姨左下肢呈放射痛半年多,曾经过针灸、推拿、药物等保守治疗,症状无好转,自己无法走路。住院完善检查后诊断为腰椎间突出,由于夏阿姨基础疾病较多,最后决定给予经皮穿刺椎间孔镜下髓核摘除术,术后下肢放射痛即刻消失,当天夏阿姨就能下床行走、自行如厕了。 椎间孔镜脊柱微创术是目前国际脊柱外科领域公认的治疗椎间盘突出症最先进、最微创手术,由于技术要求高,国内能够开展该项技术的医院并不多,该技术仅需局麻,在病人完全清醒状态下做手术,创伤很小,只有8毫米,不损伤腰背肌肉和脊柱结构,一切操作均为可视化,准确避开神经,安全性高,术后能立即缓解疼痛并下地活动,平均2周恢复正常工作和锻炼。 海警医院脊柱外科作为脊柱微创中心,近年来在脊柱外科方面,始终致力于将脊柱的大手术、大创伤发展为小切口、小创伤、高疗效等脊柱微创中心特色治疗,近两年获得各级成果奖3项,多项新技术投入临床。 此外,该科室经皮穿刺椎体成形术技术成熟,为众多患者解除了病痛。家住余新镇曹王村的94岁历老太太,坐着轮椅入院,腰部剧烈疼痛,腰部活动受限,住院后诊断为腰椎压缩性骨折,经过经皮穿刺椎体成形术治疗,术后2小时即下地行走,腰痛明显缓解,生活自理,术后第2天就能行走并出院回家。 骨科专家在手术中 解除脊柱关节病痛的“百宝箱” 不夸张的说,但凡脊柱关节疾病,在海警医院都有着一套成熟解决方案,就像一个“百宝囊”,给病患以心安,让患者足不出“嘉”,就能解除各类脊柱关节疾病顽疾。 今年8月,家住新丰镇的张女士径直走进海警医院脊柱关节外科,找曾为她实施手术的医生,要求再次住院手术。原来,2个多月前,张女士因双侧髋关节炎在该科接受了直接前入路微创右侧髋关节置换术。术后,让张女士喜出望外的是,第二天她就能下地行走,关节活动几乎不受影响。所以2个月不到,她就迫不及待地主动要求进行左侧髋关节置换手术。 今年42岁的张女士饱受双侧髋关节炎困扰10余年。多年来,病痛不仅给她的身体带来了难以言说的苦楚,更是影响了生活质量。如今,恢复良好的张女士回想十年前的“梦魇”,涌上心头的是庆幸和感激。 前方直接入路髋关节置换手术作为一项新的微创技术,在国际上发展迅猛。该科主任曾忠友介绍:这种手术最大的优势是手术不切断任何髋周围肌肉,极大缩短康复时间——患者在术后第二天就可下地行走,步态接近正常人。海警医院是国内较早开展该技术的医院之一,并在省内进行了较好的推广。 在几代人的努力下,海警医院脊柱关节外科逐步形成了以关节外科和脊柱外科为核心的专业特色。近五年来,先后开展新技术新项目34个,获得各级医疗成果奖4项。今年8月,曾忠友主任领衔团队开展的“斜外侧腰椎间融合技术在临床上的应用”项目获得嘉兴市医学临床十大新技术新项目奖,并荣膺嘉兴市卫健委“最美医师团队”称号。 断指断肢再植的实力担当 今年7月,年过6旬的经济开发区的欧阳老先生,由于工作失误,左手被重型机器压中,瞬间整个左手连同手腕完全掉了下来。工友们慌忙用毛巾包住欧阳老先生的手腕,并将断的左手用塑料袋简单包裹后,拨打120送到了海警医院。 手足显微外科副主任医师魏勇检查后发现,断肢近端皮肤尚能覆盖创面,断手皮肤也较完整,但是断端皮肤挫伤比较严重,同时手腕的骨头还缺了一部分,重要的是打开塑料袋检查断手时,感觉断手还是余温!“有机会再植!”他立刻将断手装进密封袋,放进冰水混合物保存,并向报告开启手术绿色通道。在急诊科、检验科、麻醉科等相关科室的密切配合下,迅速完成快速核酸检测和术前准备。 清创、短缩固定腕关节、接通动静脉血管、修复肌肉肌腱、修复神经,缝合皮肤……经过8个小时紧张手术,断手终于被接上了,在止血带松掉的那一刻,欧阳老先生苍白的左手指渐渐红润了,皮肤也逐渐暖了起来,这意味着,血供恢复了。经过近4周的术后观察和治疗,欧阳老先生的左手最终成活了。 据了解,该院手足显微外科断指断肢再植成活率在98%以上,在嘉兴地区创造了多个第一,如实施的九指断离再植成功术病例在国内也属罕见,近年来获得相关新技术新项目8项,可谓实力担当。 手术紧张有序 多发伤救治的创新实践 近年来,交通事故和高空坠落事故不断增多,多发骨折和严重复合性损伤成为危及患者生命的重要原因,也考验着创伤骨科救治的综合能力。 一天,在嘉善工作于刘先生不慎从3米的高处摔下,造成右臂、肋骨和右髋臼粉碎性骨折,被120紧急送进了海警医院创伤骨科,住院后第四天便为其进行了手术,其中,“行腹直肌外侧入路右髋臼骨折切复内固定术”手术取得成功。 专家介绍,髋臼骨折手术是一项难度非常大的手术,腹直肌外侧入路治疗髋臼骨折是一项新的技术,近来在国际上发展迅速,“这种入路切口长度不到传统髂腹股沟入路的一半,但是在显露髋臼骨折时更直接,更易于操作,尤其在伴有髋臼内侧壁内陷时更有优势,这对患者而言,不仅意味着创伤小,痛苦少,恢复也非常快。” 海警医院创伤骨科是嘉兴市较早开展该技术的医院之一。经过一代代骨科人的努力,创伤骨科取得了长足的发展,专业特色日渐突出,多年致力于打造微创、高效、快速康复等专业品牌,特别是对严重复合性损伤的临床处置、复杂骨盆髋臼骨折、股骨头、颈复杂骨折的内固定术、复杂关节内的治疗以及微创治疗四肢长骨骨折等,以上手术技术大大减少了手术创伤、简化了手术操作、提高了手术效果、扩大了诊治范围,为严重复合性损伤患者救治积累了丰富经验,近年来获得各类新技术、新项目和医疗成果奖12项。 健康关节开启幸福人生 来自海盐县凌阿姨今年65岁,由于年轻时的辛苦劳作,致使双膝关节逐渐出现磨损、退变、畸形,尤其行走时疼痛剧烈。随着年岁的增长,逐渐加重的疼痛让凌阿姨在日常生活中变得苦不堪言。看着母亲饱受病痛的折磨,子女曾带她赴多地求医治疗,但大都收效甚微。 今年2月,子女带着凌阿姨慕名来到海警医院就诊并住进了关节外科。经过详细的术前检查、准备,并通过全科医生的集体讨论,决定凌阿姨的治疗方案为右侧膝关节单髁置换手术。单髁置换手术时间短,创伤小,术后本体感觉较好,术后恢复快,第2天即可下床行走。看着恢复“活力”的右膝关节,凌阿姨激动的对主刀医生说:“想不到海警医院的医生医术这么好!”。 经过几个月的康复,凌阿姨的右腿恢复良好,活动自如。但同时左侧膝关节疼痛也在进一步加重。2021年11月,凌阿姨要求再次行左侧膝关节手术治疗,经过手术前的精心准备,关节外科再次顺利的完成凌阿姨左侧膝关节单髁置换手术。术后凌阿姨看着完全解除病痛的双膝关节,忍不住流下了激动的泪水,并叮嘱子女一定要为关节外科送上锦旗,表达她真诚的感谢之情! 海警医院关节外科不仅是本地区最早独立的专业科室,也是嘉兴地区首批开展全膝、全髋、全肩关节置换、膝关节镜和肩关节镜的专业科室,每年开展各类关节置换手术约500台,关节镜手术约1000台。 近年来,科室勇于创新,先后开展20余项新技术、新项目,获得各类医疗成果奖8项。自1999年初在嘉兴地区首先开展人工膝关节置换和膝关节镜手术以来,已经完成人工膝关节置换手术3000多例,关节镜手术9000多例,为众多省内外关节病患者送去了健康,开启新的幸福生活。 生命至上,救死扶伤;亲情服务,大爱无疆。南湖红船旁的海警医院骨科中心,将继续发扬“敢为人先”的红船精神,不断创新发展,在新的使命任务中,谱写新的辉煌篇章。 通讯员丨 金鹏?张煜杭 编辑丨陈华莺 责编丨张莺 审核丨金周斌
 魏海清 主任医师 浙江省荣军医院 骨科880人已读
魏海清 主任医师 浙江省荣军医院 骨科880人已读 - 引用 半月板损伤手术指征
经常有患者问我,半月板损伤了,需不需要手术?不手术可以吗?半月板中度损伤,需要手术吗?半月板2度损伤,需要手术吗?这里,我对于半月板损伤什么情况下需要手术治疗做一个总结。 一、半月板损伤,需要手术治疗的情况,最重要的是患者的症状。一般情况下,如果半月板损伤,出现以下三种情况,建议尽快手术治疗: 1、膝关节交锁或者坎顿。比如说,走走路或者跑步突然发现膝关节卡住了,伸不直或者弯不下来,这种情况,就是膝关节交锁,建议关节镜手术治疗。 2、膝关节打软腿。比如,上下楼梯或者走路,经常会突发膝关节无力,感觉膝关节一软,尽管一会儿会恢复。但出现这种情况,也是建议关节镜手术治疗。 3、膝关节痛性弹响。比如走路、上下楼梯、或者下蹲或者屈曲膝盖的时候,发生膝关节弹响,并伴发明显疼痛,过了一个角度会疼痛消失。这种情况也需要关节镜手术治疗。这种情况,需跟生理性弹响区分,生理性弹响仅有弹响,无疼痛。 二、其次,半月板损伤是否需要手术,要看体征,就是医生的体格检查。膝关节体格检查很多,对于半月板损伤的检查,最重要的就是以下2个检查: 1、膝关节疼痛就诊,医生对其体格检查,对于体格检查,最重要的,我觉得是膝关节的压痛。如果膝关节内外侧关节线压痛明显,排除韧带损伤和骨关节炎,那么说明,半月板损伤比较明显了。 2、麦氏征:也是医生的体格检查。但很多急性损伤,患者由于疼痛明显而无法作此检查。 三、辅助检查,最重要的辅助检查是膝关节的磁共振,但是,磁共振始终只是参考,最重要的还是要结合症状和体征。结合辅助检查,关节镜手术指证如下: 1、对于急性损伤,查体有明显或轻微症状,磁共振显示3度信号,建议尽快关节镜手术治疗。 2、对于急性损伤,查体有明显症状或轻微症状,磁共振显示1-2度信号,建议先行保守治疗,可佩戴支具一月以上,一月后开始适当负重活动,限制活动三个月,三个月内避免运动。如三月后恢复,则无需手术。如三月后症状持续,可关节镜手术。 3、对于无明显诱因或慢性劳损引起的疼痛,查体有明显或轻微症状,磁共振显示3度信号,和查体一致。可尽快行关节镜手术治疗。磁共振显示1-2度信号,症状持续3个月以上,可行关节镜手术。 4、对于无任何症状或不适,查体无症状,磁共振显示随便几度信号,均应保守治疗。症状和体征永远是第一位的。应休息制动,三月内避免运动。
谢国庆 副主任医师 嘉兴市第一医院 骨科3101人已读 - 引用 复发性肩关节脱位(肩Bankart损伤)怎么办??
我们先来了解一下肩关节的结构:肩关节是人体大关节中活动度最大的复杂关节,由3块骨(锁骨、肩胛骨和肱骨)、4个关节(肩锁关节、胸锁关节、肩胛胸壁间关节和盂肱关节)及连接它们的肌肉、肌腱和韧带组成。正常情况下肩部的四个关节同步运动,保证上肢运动的顺畅、协调。 其中,盂肱关节是人体活动范围最大,骨性约束最小的关节,它是一种球(肱骨头)窝(肩胛盂)关节。“球”(肱骨头)相对较大,而“窝”(肩胛盂)相对很浅,这与球座上的高尔夫相似,从而使得盂肱关节关节获得了最大的活动度,但这也使得肩部易于受伤而产生不稳定。 何谓肩关节不稳:肩关节不稳是指在肩关节主动活动时,肱骨头相对于关节盂出现异常的或疼痛的过度活动,导致肩关节离开原来位置产生症状。而肩关节松弛是没有症状的。 肩关节不稳的病因:1.严重的外伤史可导致肩关节脱位,外伤后摄片可证实有肩关节前方脱位或后方脱位。肱骨头从肩胛盂窝中脱出,破坏了软组织的限制作用,尤其是前下方盂唇的损伤(Bankart损伤)。创伤性肩关节不稳,还可能合并肩盂前下缘缺损(骨性Bankart损伤),或肱骨头后上方的凹陷性骨折(Hill-Sachs损伤)。 2.反复牵拉也可导致肩关节不稳。这些患者可能从未有过肩关节脱位病史。但反复过顶的运动(例如,游泳、网球、排球等)不断牵拉肩关节周围韧带而使其松弛,韧带松弛后很难维持肩关节稳定性。另外,很多工作也需要做出反复过顶动作。 3.肩关节周围神经损伤容易出现关节松弛,导致不稳。 4.少数患者可能合并有全身性的关节松弛。还有些患者可能存在精神心理因素,可主动选择性收缩肌肉而脱位。 如何确定存在肩关节?稳,复发性脱位:根据不稳的方向,可以通过手法诱发出不稳或发生不稳时的症状,例如恐惧试验及各种抽屉试验等。另外肩关节正位片、岗上肌出口位片、腋位片,肩关节三维CT重建,肩关节MRI,均可协助临床医生充分评估相关损伤 复发性脱位该如何治疗?1.关节镜治疗:对于创伤性肩关节不稳者,60%,因此建议初次脱位即采用关节镜下Bankart修补术。该手术主要是使用铆钉修复撕裂的关节盂唇。 对于>25岁的复发性创伤性肩关节不稳患者,影响生活和功能的,可行关节镜手术治疗。 2.手术治疗:关节镜手术以修补盂唇损伤为主(Bankart修补术)。如肩胛骨骨质缺损(骨性Bankart损伤)>25%,需行Latarjet手术;而啮合型肱骨头凹陷性骨折(Hill-Sachs损伤),需行Remplisage手术。不过现在对骨性Bankart损伤的患者也可以在关节镜下治疗。 3.保守治疗:>25岁的复发性创伤性肩关节不稳,复发次数少,生活和功能影响小者,可以考虑保守治疗。 4.有明显精神心理因素,全身性关节广泛松弛者,手术需慎重,首选保守治疗。 本文系魏海清医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
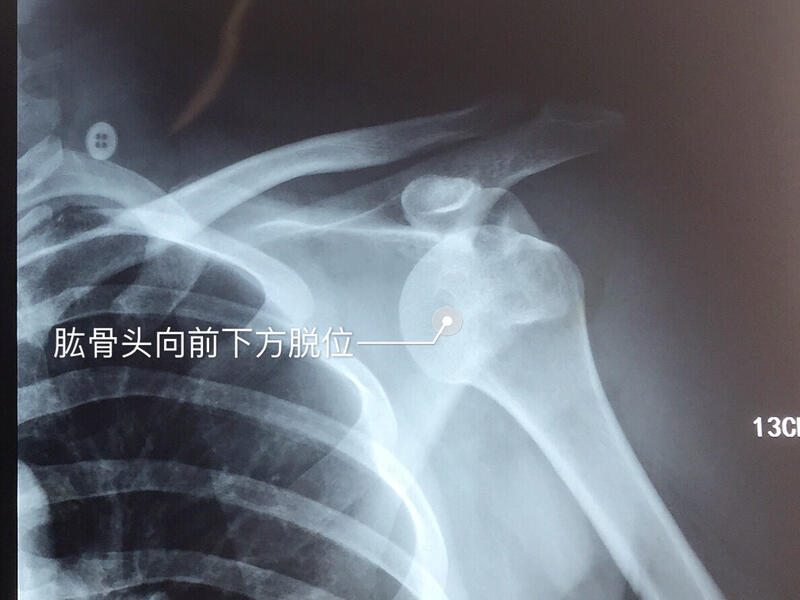 魏海清 主任医师 浙江省荣军医院 骨科4989人已读
魏海清 主任医师 浙江省荣军医院 骨科4989人已读



