苏州第五人民医院皮肤性病科科普号
- 精选 人类乳头瘤病毒(HPV)相关知识问答
问1:女性感染了HPV,丈夫也会感染吗?我丈夫也要检查吗?答1:目前国外有对男性进行HPV的检测,但是发现阳性率没有女性一样高。原因可能是:1)男性的样本采集不如女性可靠,因为在尿道口和阴茎周围只能取到少量的样品;2)男性即使感染了HPV病毒,由于生理结构的特殊性,基本上都可以通过自身免疫力清除掉病毒。另外对男性HPV的检查和研究没有对女性做的多。一些单位不提供男性HPV检测,可能女性采样的锥形刷并不适合对男性采样。问2:男性如何感染HPV?答2:男性通过与HPV感染者进行性接触而感染HPV。HPV很容易在肛门或阴道性交传播,也可以通过口交传播或其他密切的皮肤黏膜接触而传播。即使感染者没有可见的迹象或症状,HPV仍然可以传播。问3:男性感染了HPV,会导致疾病吗?答3:大多数时候HPV感染会自然消失,不造成任何健康问题。如果感染不消失,经过数月或数年,就可能会产生HPV的症状。医生很难确切知道什么时候感染了HPV。持续HPV感染可以导致生殖器疣或某些癌症,但不知道为什么有些人产生了症状,而有些人不产生。问4:HPV感染引起的疾病什么?答4:1)大多数男性感染HPV从不出现症状,HPV病毒通常自然消失:2)HPV持续感染可导致生殖器疣;3)HPV持续感染可导致某些类型的癌症。因此如果男性在阴茎、阴囊、肛门、口腔或咽喉出现了任何新的或不寻常的疣,或异常增生,肿块,或溃疡,应该去医院就诊。问5:尖锐湿疣的症状是什么?答5:生殖器疣通常表现为在阴茎或肛门区出现小肿块,或一组肿块。这些疣可能小或大,可平坦,可形状像菜花。疣可能消失,或保持不变,或增大或增多。通常情况下,医生可以通过检视就可以诊断湿疣。生殖器疣可以复发,即使治疗也可能复发。导致尖锐湿疣的HPV类型不会引起癌症。问6:人乳头状瘤病毒能导致癌症?答6:是的。但HPV本身不是癌症,但是可以致癌。虽然90%感染HPV后通常自然消失,但如果HPV持续感染就可能引起癌症。男性常见的与HPV有关的癌症是阴茎癌、肛门癌、舌癌、扁桃体癌、喉癌。所有这些癌症均是因为HPV的持续感染所致。癌症发展非常缓慢,可能在感染HPV后数年或数十年才被诊断。目前,没有办法知道谁只是临时的HPV感染,谁将持续感染,并最终引起癌症。问7:男性的HPV相关肿瘤有常见吗?答7:虽然HPV感染在男性中非常常见,但是HPV相关肿瘤并不常见。下列情况男性更容易患hpv相关肿瘤:1)免疫力低下(如艾滋病毒)的HPV感染者更容易患癌。2)肛交者有可能肛门感染HPV,进一步发展成肛门癌。问8:哪些男性可以进行HPV检测?答8:目前还没有批准的检测方法来检测男性HPV。CDC不建议无症状情况下常规检测HPV(也称为“筛选”)或者相关疾病。但是为肛门癌高风险(HIV患者,或者肛交者)的男性提供肛门细胞学检查是可以的。男性确实有症状,担心癌症的可能,应该去医院检查。问9:男性HPV感染或HPV相关疾病可以治疗吗?答9:两种方法:1)接种HPV疫苗。疫苗是安全和有效的。可以保护男性预防疣和某些HPV引起的癌症。疫苗应该在性活动开始之前进行。通常在6个月期间接种3次(0月,1月,6月)。2)避孕套可以降低HPV感染或其它所有性传播疾病的几率。但是HPV可以感染避孕套覆盖不到的地区,所以避孕套不能充分预防HPV感染。问10:什么样的男性适合种植HPV疫苗?答10:美国推荐下列男性应用HPV疫苗:1)所有11岁或12岁男孩,可更早到9岁。2)21岁之前没有接种过疫苗的男孩。3)26岁之前没有种植疫苗的男同性恋、双性恋和其它与男性有性关系者。4)26岁之前没有种植疫苗的男性艾滋患者或免疫力低下者。问11:HPV感染对于性伴侣的健康意味着什么?答11:如果在你和伴侣的阴茎,阴囊,肛门、口腔或喉咙出现新的或不寻常的问题(如疣、增生、肿块或疼痛)就要去就诊。即使你是健康的,你和你的性伴侣(s)也最好检查其它性传播疾病。如果你或你的伴侣有生殖器疣,应该避免做爱,直到疣消失或去除,目前暂定为最后一次激光治疗算起半年不复发就可以房事。现在还不知道去除湿疣之后多久HPV就不传播了。问12:HPV感染对我和伴侣的关系意味着什么?答12:HPV感染90%可以自行清除。一个人出现健康问题之前,可能HPV感染很多年了。如果你或你的伴侣被诊断为一种HPV相关疾病,没有办法知道你感染了HPV已经多久了。也没有办法知道究竟是你传给你的性伴侣,还是他传给你。HPV感染并不表明你和你的性伴侣有其他的性关系。最重要的是你们双方讨论你们的性健康,以及所有其他性传播疾病对彼此的风险。问13:检测低危型HPV具有临床价值吗?答13:临床上我们常看到患者HPV检测报告上包括低危型,事实上检测低危型HPV是一种误解,误认为低危型与高危型同样具有患癌风险。因此,对无法起到宫颈癌筛查作用的低危型HPV进行检测是一种误区。问14:HPV检测的目的在于查找有无病毒?答14:80%的妇女一生中都可能感染HPV,其中大多数是一过性感染,能够被自身免疫系统清除,因而并不产生病变,也就是说感染不等于病变。问15:HPV定量检测数值越高,病变越严重?答15:HPV检测值高低和病变严重程度之间无绝对对应关系。问16:不同HPV检测技术的检测结果相同答16:4种HPV检测技术通过美国FDA认证,用于宫颈癌初筛,即HC2、Cervista、Cobas、Aptima。HC2通过核酸杂交的信号扩大法检测13种高危型HPV(HPV16、18、31、33、35、39、45、51、52、56、58、59、68)基因组所有基因片段,即E1、E2、E4、E5、E6、E7、L1、L2、LCR共9个基因片段,由于HC2试验无需初级放大,因此,很少受交叉污染和标本采集因素的影响;Cervista采用Invader——一种用于检测特定核苷酸序列的信号放大法来检测14种高危型HPV(前文13种及66亚型)的L1、E6、E7基因片段;Cobas采用聚合酶链反应的靶扩增法检测上述14种高危型HPV L1基因片段,在美国是惟一经FDA批准单独用于宫颈癌初筛的HPV检测技术;Aptima采用转录介导扩增(TMA)的靶扩增法检测上述14种高危型HPV的E6、E7 mRNA片段。所以,即使是FDA认证的HPV检测技术,检测的目的基因片段、方法和亚型也不尽相同,结果也可能不同。研究表明,65%~75%的宫颈癌由HPV16和18亚型引起,其他高危型占25%~35%。因此,HPV16和18亚型相比其他亚型致癌风险更高,这也是FDA批准Cobas HPV16、18和非16、18分型检测方法用于25岁以上妇女初筛的重要原因。值得关注的是,不同于前3种HPV DNA检测技术,Aptima检测目标为HPV E6、E7 mRNA。当HPV DNA在宿主基因组外复制时,E6、E7 mRNA不表达或低表达,当HPV DNA整合进入宿主基因组后,E6和E7癌基因激活,转录水平和蛋白表达升高易导致宫颈病变。近年来,多项大型临床研究表明,Aptima检测HPV的灵敏度与HC2、Cobas相当,而特异度和阳性预测值显著提高。有意义的是,两个独立研究小组分别对细胞学结果异常,进行HPV分流时将Aptima和HC2进行比较研究,结果显示,Aptima相比HC2减少了21%~23%的阴道镜转诊率。这意味着在保证宫颈病变检出率不变的前提下,Aptima方法的假阳性率更低,从而减少不必要的阴道镜转诊和宫颈活检率。问17:HPV是宫颈癌发生的重要条件,HPV阴性者会不会发生宫颈癌?答17:临床上我们会发现HPV阴性者同样可能查出宫颈癌。究其原因,一方面是特殊类型宫颈癌如宫颈微偏腺癌、内膜样癌、浆液性癌、透明细胞癌等可能与HPV感染无关,这类宫颈癌蜡块组织中HPV检测阳性率仅为0~27.3%;另一方面,任何一种HPV检测方法都存在一定假阴性率,这与检测目的基因片段、检测方法及其灵敏度有关。因此,必须清楚地意识到,现有筛查方法尚无法达到100%的敏感度和特异度。问18:90%HPV感染是一过性的,在1~2年内清除?答18:2年90%的清除率是限定在年龄<30岁的妇女中,>30岁妇女中79%~80%是一过性感染。说明HPV感染自然转阴率与年龄相关,当年轻妇女无法清除HPV时进入持续感染阶段,持续感染状态的妇女随着年龄增大比例增加,这是对年龄较大或性生活时间较长的妇女进行HPV检测更有意义的原因所在。问19:HPV检测适用于所有妇女?答19:对于<30岁的妇女,尤其<25岁,不宜轻易进行HPV检测,避免HPV一过性感染导致不必要的心理负担和家庭矛盾。同时,不应短期如3~6个月内反复检测随访人群的HPV,以减少HPV检测的过度使用,减轻患者负担。临床上应避免对<25岁的妇女进行HPV初筛,应在细胞学ASC-US时进行HPV分流。原因一:这个年龄段的妇女HPV感染率最高,但大部分(91%)会在2年内自行清除病毒。原因二:宫颈癌多见于40岁以上妇女,持续高危型HPV感染到发生宫颈癌需要较长时间,从CIN发展为浸润癌一般需10~15年,但约25%的患者5年内发展为浸润癌。2003—2004年,美国检测了1921例代表性妇女人群感染率,结果显示,14~59岁美国妇女HPV总感染率为26.8%(95%CI 23.3%~30.9%),14~19岁妇女HPV感染率为24.5%(95%CI 19.6%~30.5%),20~24岁妇女HPV感染率为44.8%(95%CI 36.3%~55.3%),25~29岁妇女HPV感染率为27.4%(95%CI 21.9%~34.2%),30~39岁妇女HPV感染率为27.5%(95%CI 20.8%~36.4%),40~49岁妇女HPV感染率为25.2%(95%CI 19.7%~32.2%),50~59岁妇女HPV感染率为19.6%(95%CI 14.3%~26.8%)。因此,虽然FDA批准Cobas对25岁以上妇女使用HPV进行宫颈癌初筛,我们的观点是对年龄<30岁妇女使用细胞学初筛和HPV分流的策略,即细胞学ASC-US妇女行HPV检测,30岁以上妇女可进行细胞学和HPV联合筛查。总之,作为临床医生,我们要明确临床上HPV检测是用于查找宫颈病变,HPV检测值高低不代表病变严重程度,不应检测低危型HPV,要理解不同HPV检测技术对同一样本的检测结果可能不同,所有HPV检测方法均存在一定假阴性率,宫颈癌患者HPV检测结果可以为阴性,30岁以下(尤其是25岁以下)年轻妇女一过性HPV感染高达91%,此时,HPV检测以分流细胞学异常者为目的,而30岁以上妇女既可采用细胞学筛查,也可采用HPV筛查,当然细胞学和HPV联合筛查效率最高。
贾国泉 主任医师 苏州市传染病医院 皮肤性病科4606人已读 - 精选 梅毒经典病例之四(门诊日记)
主诉:冶游1月后龟头红斑1周体检:龟头和包皮多处红斑或浅表溃疡,软骨样硬度,不痛不痒。腹股沟淋巴结不大。实验室:TPPA阳性,RPR(-)(梅毒早期,人体尚未产生非特异抗体,正确表述为假阴性)诊断:一期梅毒(硬下疳)治疗:苄星青霉素240万单位肌注,一周一次
贾国泉 主任医师 苏州市传染病医院 皮肤性病科4087人已读 - 精选 梅毒典型病例之三(门诊日记)
病史:躯干四肢红斑1月,明确HIV感染1周。有同性性行为史。查体:躯干四肢可见淡红到紫铜色的斑片,不痛不痒,颈部可扪及数个肿大的淋巴结。检查:梅毒确认试验TPPA阳性,梅毒初筛试验阳性RPR1:64诊断:梅毒二期,合并HIV感染
贾国泉 主任医师 苏州市传染病医院 皮肤性病科4546人已读 - 精选 谈谈肛门尖锐湿疣的诊疗问题
在谈这个话题的开始,我给大家介绍一位勇敢聪明的大男孩。每次检查完,告诉他情况很好,他会安心地微笑。他是HIV感染者,正处抗病毒治疗中,CD4细胞数值稳定。他在我这里诊治的是肛门尖锐湿疣,激光治疗后已经随访一年,复查情况好。每次,我们会谈论饮食、生活习惯及用药情况。作为医生,除了给患者治疗用药,了解并指导患者的饮食、用药及生活习惯,同样很重要。他说,平时定时服药,激光术后喝自己配置的果汁,以利于排便,按我教他的方法护理伤口,每天早睡早起,业余时间画画、看书,有时间就出去旅游,让自己的生活充实起来。想起一年前的他,因为HIV和尖锐湿疣的感染,情绪低落到了极点。现在,他恬淡的表情下面是对生活从容热爱的态度。他给我的感觉是,勇敢和聪明,勇敢在敢于面对不幸,聪明在科学有效地管理自己的生活。接下来我们讲讲肛门尖锐湿疣的成因。尖锐湿疣是人类乳头瘤病毒感染,肛门部位相对潮湿温暖,是这类病毒滋生的适宜环境。肛交性行为者,病毒会进入肛管,在肛管形成疣体。合并痔疮者,疣体不仅仅在肛周,在肛管外口处会有疣体。若HIV感染、糖尿病等免疫缺陷者,感染几率会增加。还有一种情况需要提醒大家,肛门瘙痒、肛门湿疹者,皮肤屏障功能下降,若长期外用激素,患处抵抗力进一步下降,感染病毒后,不易清除,形成疣体。因此,尖锐湿疣属于性病,但也能通过污染物的接触,不通过性传播的方式发生,只是需要在不良因素参与下发生,比如肛门湿疹。肛门疣体,怎么处理呢?肛门的功能是排便,排便不畅容易出血、感染,因此,肛门疣患者平时需要清洁患处,可以外用洗剂,如洁尔阴稀释液、高锰酸钾溶液外洗或坐浴,清洁患处,有利于激光术时,清楚区分并去除病灶。肛周及肛内疣体,采用激光术去除。肛内疣体暴露困难,可以采用肛周5点麻醉,肛管松弛,暴露疣体,然后行激光去除。激光术后需要注意什么?坚持外洗液清洗或坐浴,清洁伤口。多吃蔬菜、水果(避免易上火的水果),避免饮酒、辛辣刺激性食物,保持大便通畅。如果合并HIV感染,一定要坚持规律地服用抗病毒药物,以提高自身免疫功能。合并糖尿病、湿疹者,必须得到相应治疗。定期复查,肛内疣者,一般3个月后复查肛内,若有疣体,可以再次进行激光治疗。到这里,大家会问,疣体什么时候不再长?如果你坚持科学的护理及生活方法,排除再次感染的情况下,即使疣体复发,与开始相比,也会明显减少,最后能不再出现。相信通过相互鼓励,通过自我努力,人人都能做到勇敢和聪明,敢于面对问题,科学有效地管理自己的生活。希望这篇文章能对你有所帮助。
吴敏智 主任医师 苏州市传染病医院 皮肤性病科4835人已读 - 科普3.二期梅毒
二期梅毒(secondarysyphilis)多为一期梅毒未经彻底治疗,梅毒螺旋体进入血液循环引起皮肤、黏膜及内脏损害的表现。一般发生在硬下疳消退后3~4周。【临床特征】1.初发二期梅毒疹皮疹多样,共同特点为广泛,多发,对称分布于全身;一般1cm左右,无明显瘙痒感。不经治疗可在数周内自行消退,但可复发。皮疹初期多为玫瑰疹,为直径0.5~1cm的淡红色斑疹或斑丘疹,境界不很清楚。另一种为丘疹鳞屑性损害,可由玫瑰疹发展而来。典型表现为暗红色或棕红色斑丘疹,境界清楚,有浸润,表面有脱屑。其中皮疹在掌跖和外生殖器处有特征性损害,具有诊断价值。掌跖的梅毒疹铜红色,斑丘疹,境界清楚,边缘有脱屑,是二期梅毒疹的特征性的损害;发生于外生殖器或肛周的皮损称扁平湿疣,为扁平丘疹,境界清楚,表面湿润,有渗液,传染性强。此外,部分患者出现脱发,典型表现为虫蚀状脱发。2.复发二期梅毒疹(recurrentsecondarysyphilis)指二期梅毒疹消退后,因未治疗,或治疗不彻底,当免疫力下降时,再次出现的梅毒疹。一般在感染后的6个月至2年内。特点是皮疹数目较少,分布不对称,皮疹较大。亦无自觉症状。早期先天梅毒的表现与成人二期梅毒疹类似。【诊断】临床皮疹结合实验室检查,如RPR和梅毒螺旋体抗原血清试验,如TPPA或TP-AB试验,一般不难确诊。【鉴别诊断】二期梅毒应当与如银屑病、玫瑰糠疹、药疹等多种皮肤病鉴别【治疗】治疗原则为早期、足量,规则。1.早期梅毒苄星青霉素240万U,肌注,每周1次,共3次。2.青霉素过敏者多西环素0.1g,1天2次,疗程3~4周。3.每3个月复查RPR,1~2年内下降并阴转。否则,请科医生诊治。
许丽娜 主治医师 苏州市传染病医院 皮肤性病科356人已读 - 科普2.硬下疳
硬下疳(hardchancre)是一期梅毒的损害。主要发生在外生殖器。【临床特征】发病前有平均2~4周的潜伏期。在男性好发于冠状沟、龟头、包皮;在女性好发于大小阴唇。皮损初期为一红色小丘疹,逐渐增大,形成直径1~2cm大小结节,境界清楚,中央有溃疡;周边隆起,溃疡表面有浆液性分泌物,含有大量梅毒螺旋体,传染性强。触诊浸润明显,呈软骨样硬度,无疼痛;皮损一般单发。未经治疗硬下疳可在1~2个月内自然消退。留有色素沉着或浅表性瘢痕。硬下疳发生后1~2周,患者可出现一侧或两侧腹股沟浅淋巴结肿大,其特点是数个淋巴结肿大,质硬,光滑,活动好,不粘连,无疼痛,无破溃。【诊断】①须完善梅毒定性及定量实验以确诊;②同时,须排除其它溃疡、性病等以资鉴别。③如确诊梅毒,须排查HIV等其它性病相关检查,以明确是否合并感染。【治疗】①首选苄星青霉素240万单位,每周肌注1次,共3周;②如青霉素皮试阳性,次选多西环素0.1g每日2次,共15天。【随访】①明确梅毒治疗效果,一般随访3年(第一年:每3个月复查血液梅毒滴度;第二年:每6个月复查血液梅毒滴度;第三年:12个月复查血液梅毒滴度);②如随访期间发现滴度不降、下降后维持不转阴、下降后反升或持续升高等情况,及时至医生处就诊。
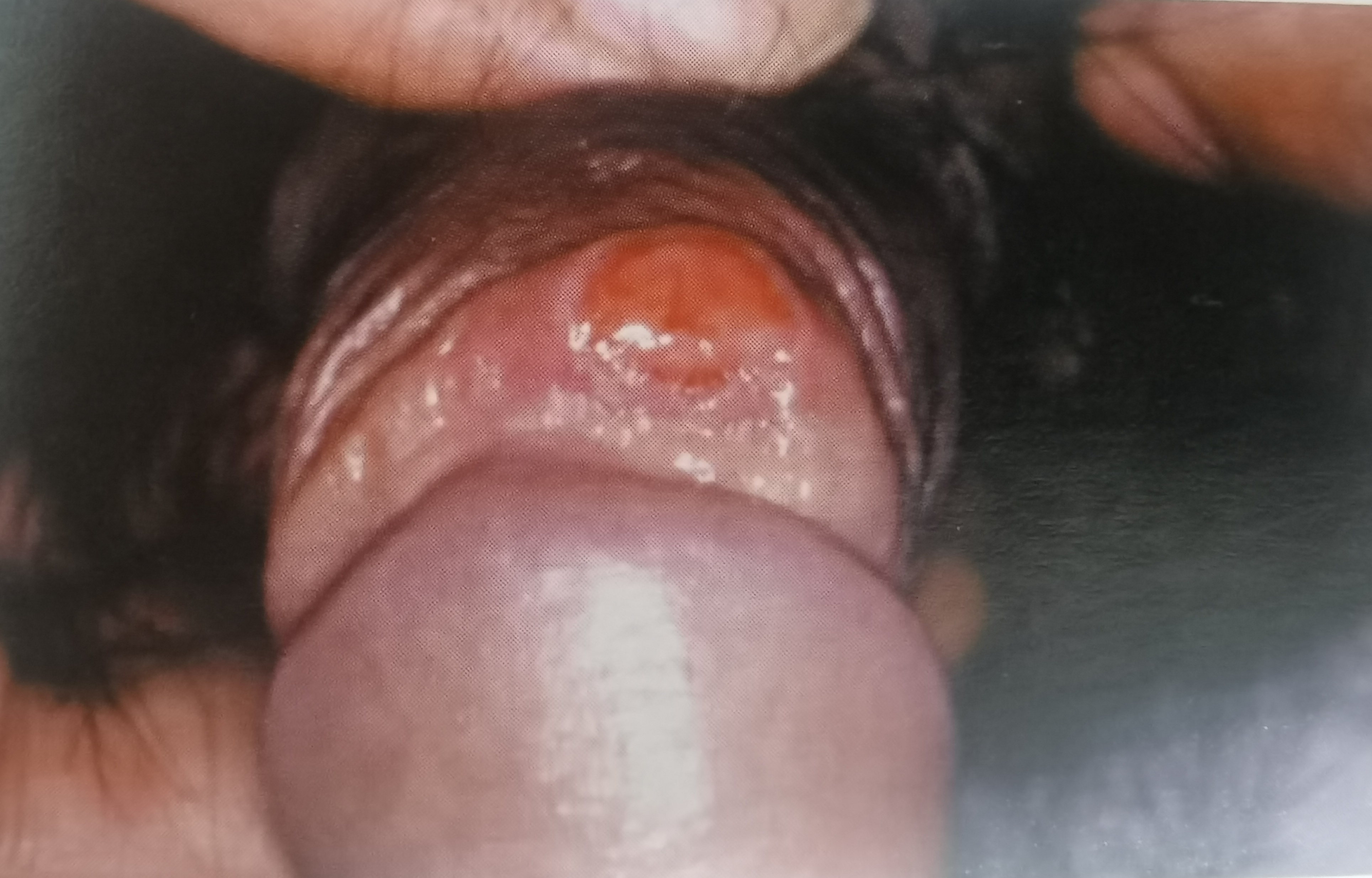 许丽娜 主治医师 苏州市传染病医院 皮肤性病科2264人已读
许丽娜 主治医师 苏州市传染病医院 皮肤性病科2264人已读 - 科普1.阴虱病
答:阴虱病是由阴虱叮咬而引起的瘙痒性皮肤病,通常经密切的性接触而发生传播。阴虱病也可通过患者所用的床单、衣物、毛巾等间接传播。阴虱具有宿主特异性,通常寄生在人体阴部或肛周的体毛上,偶可侵犯腋毛、睫毛和眉毛。阴虱通过吸食人体血液生存。阴虱病患者可伴其它性病,因此对于阴虱病患者要同时检查其他性病。①流行病学史有多性伴,不安全性行为,或性伴感染史。②临床表现潜伏期:感染阴虱后1到数天可出院症状;症状:侵袭部位因阴虱叮咬皮肤而出现不同程度的瘙痒,或只有轻微的不适、叮刺感,也可无任何症状。瘙痒主要表现为外阴瘙痒,有时累及肛门周围。初期在夜间痒严重者昼夜均可。体征:肉眼或用放大镜在阴毛根部或毛干上可见1mm大小的阴虱、0.8mm×0.3mm大小的虱卵,侵袭部位皮肤可见红色斑点、丘疹、血痂、抓痕或继发毛囊炎或脓疱,贴身衣服上可见血痂,可有腹股沟淋巴结肿大。合并症:有的患者在侵袭部位可出现继发性感染,低热、全身不适等系统症状少见。放大镜直接检查侵袭部位的阴虱成虫或虱卵,或取材在低倍显微镜下观察。根据接触史,临床表现,肉眼或用放大镜在侵袭部位查见阴虱成虫或虱卵即可做出诊断。需与疥疮、脂溢性皮炎、接触性皮炎、脓疱病、股癣等进行鉴别。①彻底剃除阴毛以利于治疗。②治疗期间避免行为。③性伴应该同时接受检查和治疗。④及时、足量、规则用药。①如果症状持续,应于1周后复诊。②如果在毛发和皮肤交界处发现成虱或虫卵,则需重复治疗。③如果推荐的治疗药物无效,应更换治疗方案。①1个月内的性伴应按上述方案治疗。②患者和性伴在复查判愈后方可发生性接触。①妊娠和哺乳期妇女,应选用安全的药物治疗;②合并HIV感染者:治疗同HIV阴性者;③其它:患者用过的床单、衣物必须清理干净(开水烫洗等),或离体72h以上(生活区无需熏蒸)。
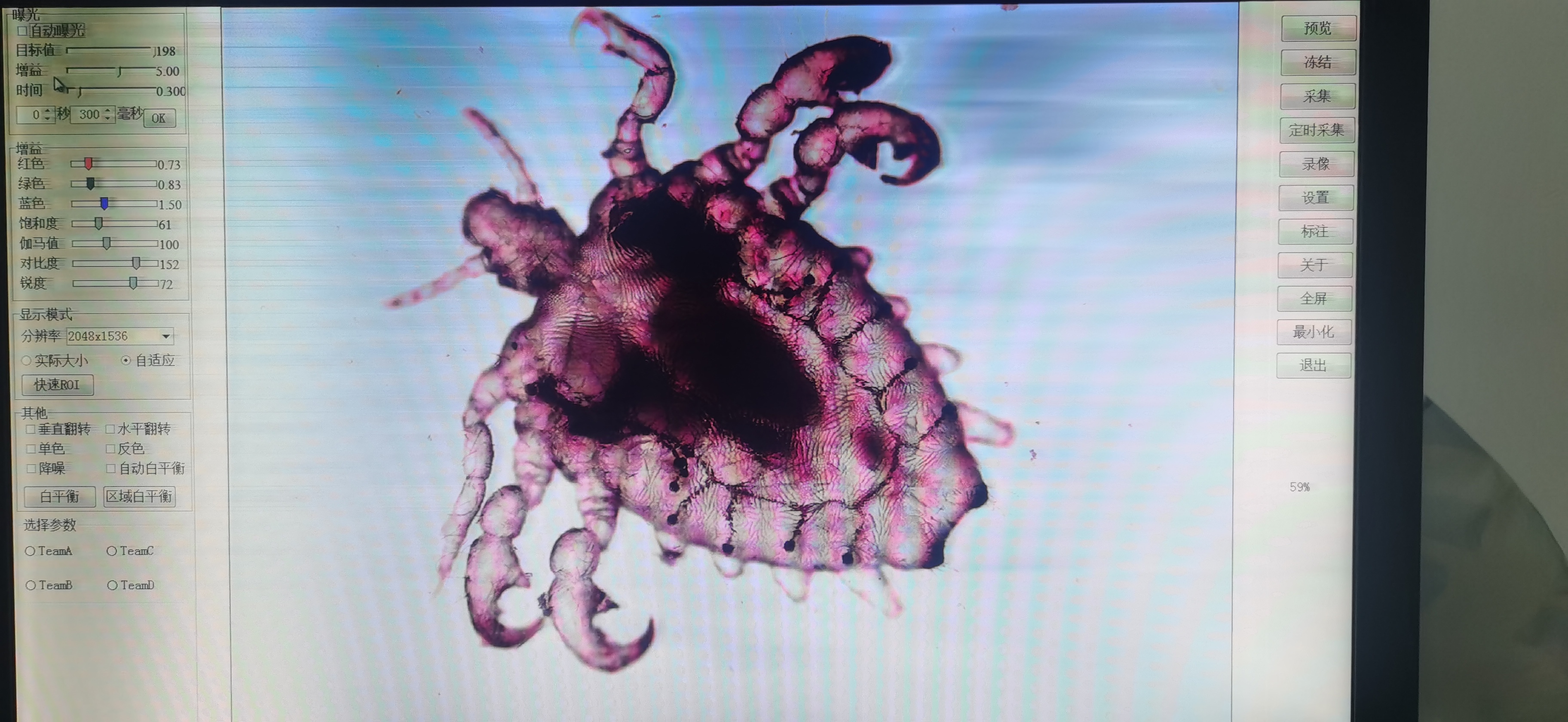 许丽娜 主治医师 苏州市传染病医院 皮肤性病科804人已读
许丽娜 主治医师 苏州市传染病医院 皮肤性病科804人已读 - 引用 得了梅毒怎么办?2
得了梅毒怎么办?2 各位前来咨询的朋友,你们好,一年多前我写了《得了梅毒怎么办?》第1部分,告诉大家怎么看懂化验单,今天我来写第2部分,讲讲梅毒的治疗。 治疗梅毒的药物首先选择苄星青霉素,这是一种长效青霉素,每周肌肉注射1次,分两侧臀部注射,每侧臀部注射120万单位,一共240万单位。一般连续3次,每周1次。这是最经典的治疗方案,简单有效,经济方便。如果要顺利完成这个疗程,需要注意以下几点。 1、选择青霉素治疗的患者,必须没有青霉素过敏史,如果有明确的青霉素过敏史,就不能选择青霉素治疗。青霉素过敏最严重的表现是过敏性休克,这是危及生命的严重不良反应,或者是引起全身红斑、风团、瘙痒等症状。有过这些情况的患者,不能使用青霉素。还有一种情况,患者偶尔一次青霉素皮试阳性,不能说明是真正的过敏。比如以前可以用青霉素,或没有药物过敏史,但这次皮试阳性,而没有其他不适症状。出现这种情况,往往患者最近心情不好,睡眠不好,心身疲惫,建议心态平和,多休息,不要喝酒、吃辛辣的食物,等待两天,再做青霉素皮试。 2、治疗方案中,苄星青霉素肌注是每周1次,每次都要做皮试,所以在整个治疗期间,不能熬夜,不能喝酒,不能吃辛辣的食物,注意劳逸结合。肌肉注射青霉素还是有点疼的,所以当天一点要吃饱早餐(和午餐),饿着肚子打针,会紧张,会更加觉得疼痛。有一些年轻人,习惯不吃早餐,甚至下午来治疗的时候,才起床,午餐也没吃。这样很不好,没有食物给身体供应能量,抵抗力会下降,对身体康复很不利。 3、青霉素过敏该用什么药呢?可以选择头孢曲松钠,但有部分青霉素过敏的人对头孢曲松钠也过敏,或是本来就对头孢曲松钠过敏,因此,头孢曲松钠使用之前也需要做皮试。皮试结果阴性,才能使用。选择头孢曲松钠治疗,需要每天使用,一般连续10天。如果青霉素、头孢曲松钠都过敏,可以选择口服多西环素,但孩子、孕妇不能使用多西环素。 4、第一次治疗几小时后有可能出现吉海反应,表现为发热、头疼、肌肉酸痛,原有的梅毒皮疹更加明显等等,这是梅毒螺旋体被青霉素杀灭的反应。所以,第一次治疗后当天好好休息,遇到这种情况,不要着急,喝点温水,一般在24小时内会消失。针对患者的具体情况,医生会配好口服激素药,来减轻这种反应。如果没有这种反应,也不要担心,因为不是所有的患者在治疗后都有反应。即使第一次有反应,后续的治疗一般就没有吉海反应了。 5、对于孕妇、婴儿、神经梅毒的患者,治疗方案和以上会有不同,我会在以后讲述。 好了,今天就说到这里,欢迎大家提问讨论。(待续)
吴敏智 主任医师 苏州市传染病医院 皮肤性病科1485人已读 - 引用 得了梅毒怎么办?(1)
梅毒是一种古老的性传播疾病,据记载,哥伦布发现美洲新大陆,同时开启了梅毒的传播。从古至今,梅毒对健康的危害,一直被人类关注,自从发现青霉素,才有了有效的治疗药物。就这个题目“得了梅毒怎么办?”,我给大家分次讲述,如果大家有问题,可以给我留言,我在接下来的讲述中,把回答补充进来。 怎么发现梅毒一般有两种情况,一是因为身体不适就诊发现,比如身上出现多个红斑、生殖器部位出现溃疡等;二是体检发现血液梅毒抗体阳性,比如婚检、孕检、术前检查等。得了梅毒怎么办?当然是治疗,而在治疗同时,得学会读懂检验单,知晓病情。一、 读懂检验单梅毒的诊断,除了病史、临床症状,实验室检查非常必要和重要。血液梅毒检测分为两种:1、非梅毒螺旋体血清学试验,包括RPR或TRUST,这种试验如果是阳性,就有个滴度,最低是1比1(也称为原倍),上去就是1比2、1比4、1比8,以此类推。滴度越高,说明梅毒的活动性越强,对自身的破坏性大,传染性强。当然,这项试验可以是阴性,一般是治疗后情况,或着呈隐性状态。 2、 梅毒螺旋体血清学试验,包括TPPA、TP-RT、TP-CLIA、TP-ELISA(用不同的方法学检测),这项试验必须是阳性,才能确诊为梅毒,经过治疗的患者,这项试验可以保持很多年甚至终生阳性,所以不用来作为梅毒治疗效果的判断。首诊的梅毒患者,必须检查这两项指标,治疗后,复查RPR或TRUST,观察滴度,一般3个月下降4倍以上,可以判断疗效显著。什么是4倍,比如治疗前滴度是1比32,治疗后3个月复查滴度为1比8,就是下降4倍,如果是1比4,就是6倍,如果是1比2,就是8倍。治疗后,滴度会逐渐下降,如果出现下降不满4倍,或甚至升高,要找原因,是否需要再次治疗。如果治疗前滴度本来就低,比如1比4,这种情况,往往是隐性梅毒,治疗后滴度下降幅度小,所以就不要急着4倍下降。梅毒的复查,需要2年至3年,要耐心等待,治疗后第一年每隔3个月复查一次,第二年开始,每隔6个月复查一次,只有经过一段时间,才能看到滴度的变化,所以,治疗后立即检查滴度是不必要的。 早期梅毒,也就是2年以内感染的梅毒患者,经过治疗,一般经过2到3年的复查,RPR滴度下降,大部分会转阴性。晚期梅毒,感染2年以上的患者,RPR转阴的可能性变小。也就是,治疗越及时,治疗效果越好。部分没有转阴的,大部分为血清固定型,少数可为神经梅毒。(待续)
吴敏智 主任医师 苏州市传染病医院 皮肤性病科1359人已读 - 引用 梅毒非性接触传播途径
一 梦碎军营的“兵”哥-----梅毒非性接触传播途径之一2018年10月某日上午门诊时,一对中年夫妇带着一个身高一米八左右的英俊帅哥,心事重重地走进我的诊室。未等我开口,孩子母亲委屈地讲到,医生你帮我孩子仔细检查检查,我们俩洁身自好,规规矩矩,从来也没有梅毒,孩子从没有不轨行为,早出晚归。高二还没读完就兴冲冲的去参军,谁料去了不满3月,部队复检说孩子有梅毒,我们听闻真如晴天霹雳!懊恼、悔恨、焦急写在夫妻脸上,我仔细看了这对迷茫夫妻的化验单。不错,夫妻化验来自当地三甲医院,检验报告上清清楚楚写着梅毒特异性抗体阴性(TPPA),梅毒快速血清筛查试验(RPR)也是阴性。在看看“兵”哥的检验报告,张xx,男,18岁:梅毒特异性抗体(TPPA)阳性,梅毒快速血清筛查试验(RPR)是阴性。在排除了乙肝、结核、类风湿等可能引起TPPA假阳性的疾病后,为了慎重,建议对孩子再使用三种不同方法复查一次。父母交钱间隙,把“兵”哥叫到检查室做了检查,未见梅毒的蛛丝马迹。检查中,“兵”哥言行举止和三十年的职业生涯,直觉告诉我,懵懂的“兵”哥就是标准的童男啊。讲清楚利害关系,怯生生的“兵”哥,即否认与任何女孩子交往,也确认没有被性侵。天下之大,无奇不有,但感染来自哪里?4小时后,“兵”哥的结果出来了,发光法,快速免疫法及免疫颗粒法均显示梅毒特异抗体均为阳性。多年的经验提示我,会不会密切生活感染?但感染源来自何人?父母亲没有感染史,一直带孩子的爷爷遂成了“讯问”的重点。也许是碍于妻子在身边的缘故,“兵”哥的父亲面带难色告诉我,“兵”哥的爷爷八年前感染过梅毒,爷爷自己去医院治疗了。由于自己忙于生计,孩子日常生活起居(包括洗澡)由爷爷照顾,爷爷有个习惯,就是喜欢给孙子搓澡。鉴于没有发现孙子有任何异常,为了避免家里难堪,对心爱的孙子是否感染梅毒并未在意。哎!“兵”哥清白得证。好在“兵”哥强大免疫力,不治自愈。评注 临床实践中,大量梅毒感染来自男女之间的性传播。然而,确实有极少数梅毒感染者是通过密切生活接触而无辜感染上的。这位“兵”哥很可能就是爷爷当年二期梅毒发作时,搓澡行为引起的间接感染。因此,希望临床医生不要一见到梅毒,就匆忙给患者带上生活不检点的大帽子,让部分无辜患者背上沉重的“精神枷锁。”二、祖孙三代间传染-----梅毒非性接触传播途径之二(吸吮喂食)2009年5月,病房驻进一例因感染梅毒的5岁女孩。经过是,半年前小孩因“银屑病”样皮疹,在本地多家医院就诊,未见好转,最后转到一位高年资的老专家门诊,在做了梅毒血清学检查后,发现梅毒两项均为阳性,TPPA+,RPR1:64,一家人愁云满面。接到住院后,病房医生开始详细调查,母亲TPPA+,RPR1:16,奶奶TPPA+,RPR1:4,孩子父亲及爷爷均为阴性。为了排除万一,请妇科医生检查女孩外阴,处女膜完整。母亲分娩时医院的情况虽未找到,但一年前的献血证上清清楚楚的 TPPA阴性。母亲贵州籍,远嫁本地,除了操持家务,几乎不与社会来往,更无不洁行为。奶奶更觉冤枉,自称年纪六旬,已经多年没有性生活。感染源来自何方?不得而知。让临床医生蹊跷母女孙三代之间如何传染的?详细的了解他们的生活习惯之后,大概传播顺序渐渐清晰起来。由于家庭并不富裕,儿子好不容易好中年得妻生女,奶奶视孙女如掌上明珠,爱护有加,喂饭时怕孙女烫着,经常在自己嘴里吸吮后,再喂给孙女。而孩子每晚与母亲同枕,尤其自从孩子出现皮疹后,赤手往女儿身上搽药成了每晚“家庭作业”。无辜的孩子成了婆媳之间梅毒传播的“桥梁”。经过2周规范治疗,女孩皮疹很快消失,婆媳也在治疗之后分别于2年、1年RPR转阴。评注 临床实践中,大量梅毒感染来自男女之间的性传播。上述一家三代梅毒,婆媳两人谁是最早感染者不得而知,但5岁孩子的感染确实是无辜的。尤其是婆孙之间的吸吮喂食,几乎就是他们之间唯一的途径。这是梅毒密切生活传播的代表之一。普通的同桌进餐、握手、拥抱是不会成为梅毒传播途径的。
贾国泉 主任医师 苏州市传染病医院 皮肤性病科3532人已读



