李平华医生的科普号
- 精选 腕管综合征是否要手术治疗?
 李平华 副主任医师 荆州市第二人民医院 手外科5771人已观看
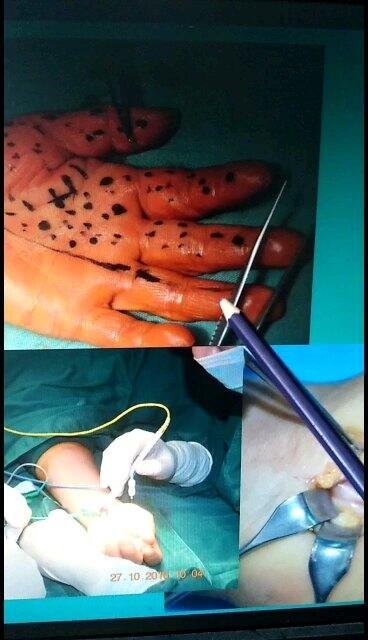
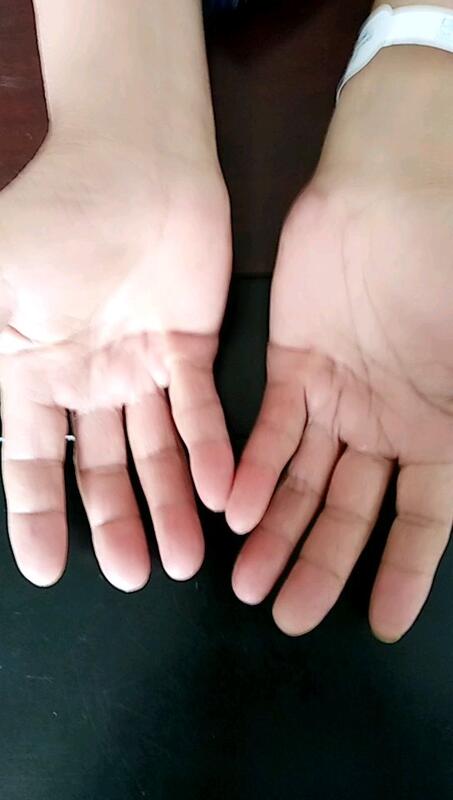
李平华 副主任医师 荆州市第二人民医院 手外科5771人已观看 - 精选 掌腱膜挛缩症(也称Dupuytren‘s征)症状表现
 李平华 副主任医师 荆州市第二人民医院 手外科4283人已观看
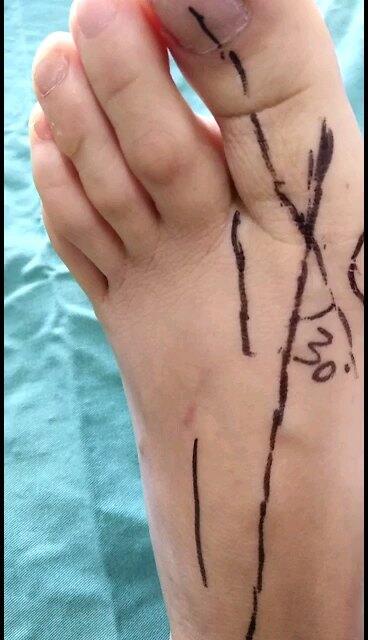
李平华 副主任医师 荆州市第二人民医院 手外科4283人已观看 - 精选 踇趾外翻症状表现与体征
 李平华 副主任医师 荆州市第二人民医院 手外科4391人已观看
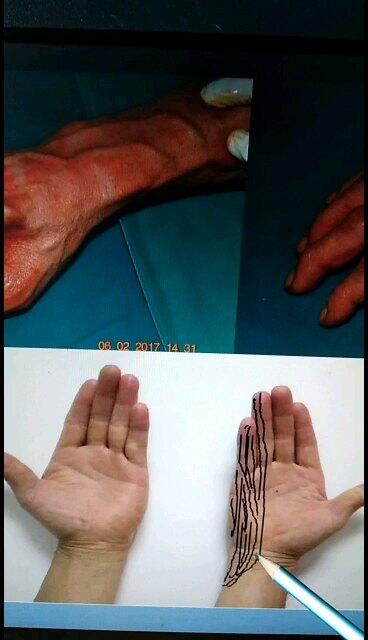
李平华 副主任医师 荆州市第二人民医院 手外科4391人已观看 - 精选 (上肢神经卡压)肘管综合征怎么治疗?
 李平华 副主任医师 荆州市第二人民医院 手外科1408人已观看
李平华 副主任医师 荆州市第二人民医院 手外科1408人已观看 - 精选 手指屈肌腱断裂术后如何功能训练?
 李平华 副主任医师 荆州市第二人民医院 手外科2521人已观看
李平华 副主任医师 荆州市第二人民医院 手外科2521人已观看 - 精选 踝关节扭伤以后为什么要石膏固定?
在门诊,我常常遇到这样一些病人,单纯踝关节扭伤,肿胀明显,X检查没有骨折。他们以为就不必打石膏。要求其进一步核磁共振检查,予以拒绝。其实这种观点是完全错误的,为什么呢?因为踝关节周围有许多韧带,他们把踝关节的各个骨骼连接起来,由此维持踝关节的稳定性。其实踝关节周围的韧带就如同鸟巢的钢结构或者树根一样,盘根错节,相互交错,其中一根钢构断裂,局部的承载负重及稳定性就会受到影响,树根断裂同样会影响到树的稳定性。(图1,图2) 踝关节扭伤通常以内翻位或者外翻位最为常见。(图3) 踝关节扭伤时这些韧带,通常有不同程度的损伤:断裂或者部分撕裂或者伴发撕裂骨折,导致踝关节疼痛,周围肿胀明显,甚至伴有皮肤青紫、瘀斑。 如果不打石膏,踝关节继续活动会进一步明显加重韧带损伤,由部分撕裂导致完全断裂,引起踝关节不稳,从而继发毗邻韧带损伤。留下不同程度的后遗症,轻者走路时留下疼痛,重者不能远行,日久可能形成骨性关节炎致残,更为严重的是需要人工关节置换。 石膏固定制动,可以使新鲜断裂无回缩的韧带愈合。如果韧带没有愈合,影响功能则需要手术治疗。对于踝关节扭伤,没有肿胀,行走无疼痛的人,可以不打石膏,或者进一步观察,其间如有疼痛,则需要进行检查。 怎样才能诊断韧带断裂及如何治疗呢? 首先我们要依据病史仔细做体格检查,一旦怀疑韧带损伤,基本的检查是要拍x线片,是否有骨折?没有,则进一步做核磁共振检查。磁共振检查对韧带有较高的敏感性,必不可少。缺点是费用昂贵,这也是很多人拒绝做磁共振的主要原因。有些病人觉得这点小病没有必要,是用大炮打鸟雀。如果排除骨折或者骨折移位很小 ,不过3毫米,打石膏固定踝关节3-4周即可。防止日后留下后遗症,或病情进一步加重。总之踝关节扭伤后有疼痛,肿胀,基本治疗,石膏固定首当其冲。不以善小而不为,早在2000多年前,我国古代医学家扁鹊见到蔡桓公,说:“君有疾在腠理,不治将甚矣。”生活中,牢记无病防病,有病防重。防微杜渐,不仅是做其他事的策略,治病也是如此。 (注:除图13外,其他图引自360个人图书馆及搜狗。)
 李平华 副主任医师 荆州市第二人民医院 手外科4177人已读
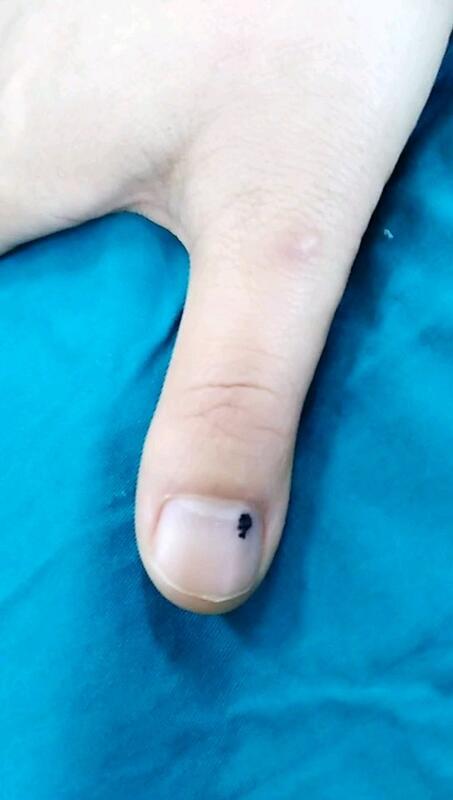
李平华 副主任医师 荆州市第二人民医院 手外科4177人已读 - 精选 甲下血管瘤的症状表现
 李平华 副主任医师 荆州市第二人民医院 手外科9596人已观看
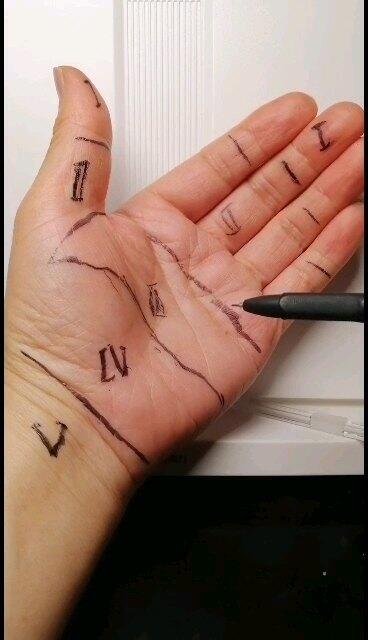
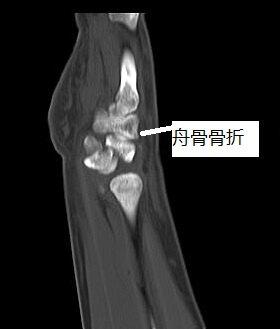
李平华 副主任医师 荆州市第二人民医院 手外科9596人已观看 - 精选 手舟骨骨折的治疗
舟骨顾明思意就是像小船的骨头,医学上有一些名称依据形态来定义的。手舟骨就是其中之一。舟骨骨折是医学治疗中的难点。说到难,到不是医疗技术难,而是因为手术有较高的并发症——骨折不愈合或者坏死。这一高发不幸结果是由舟骨的血供解剖特点决定的。舟骨三面"环山",即周围与其他腕骨紧密相贴,只有一个出口与血管联接,就是说血供相对较差。一旦血供相对面骨折则其骨内微血管也断裂,导致骨折另一端血供中断。骨折复位固定后其微血管需要再生长入骨折另一端。如果不能长入或者不及时,则极终后果就是骨折不愈合或坏死。 那么舟骨骨折后有哪些症状表现呢?舟骨骨折通常因摔跤手掌着地所致,伤后即有鼻咽窝处肿胀压痛,拇指握拳,伸展乏力伴疼痛。部分病人疼痛并不明显,在日常生活中偶尔感觉疼痛而就诊。但手的外观与健侧相比较无差异。所以需要进一步通过仪器检查。首要的是X线拍片,如果不能发现骨折但高度怀疑,则要再进步CT扫描甚至三维重建。随着技术的进步及认识的深入,此两项检查常规应用于骨折。腕关节镜检查也协助韧带损伤的诊断。一旦发现骨折就必须治疗,其方案根据骨折类型而不同,稳定无移位骨折,采用非手术治疗,不稳定且移位采用手术治疗。但由于非手术采用长臂管形石膏固定时间较长(8--12周或更长),容易并发腕关节僵硬症状。所以无论骨折稳定移位与否,只要设备和技术具备,大多数学者还是主张手术治疗。目前多采用传统的Herbert螺钉固定。骨折愈合后疼痛消失,但也有部分遗留有关节炎疼痛症状。
 李平华 副主任医师 荆州市第二人民医院 手外科3279人已读
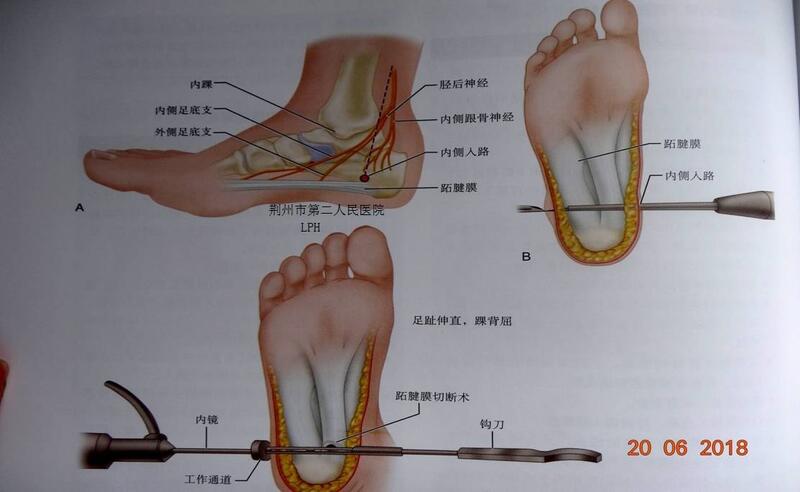
李平华 副主任医师 荆州市第二人民医院 手外科3279人已读 - 精选 肌腱术后康复
一 、屈肌腱修复术后康复 1.术后1—2天 开始早期活动,利用橡皮筋牵引被动屈曲指间关节。在夹板范围内,主动伸指间关节。此期间禁止主动屈曲指间关节及被动伸指间关节。为了防止近指间关节关节屈曲挛缩,一般维持近指间关节关节充分伸直位。在练习间隙及夜间用皮条固定近指间关节关节,在夹板内保持伸直位。 2.术后1—4周 在夹板内进行单个手指的被动屈曲、伸直练习。 3.术后4周 第4周允许伤指主动屈曲。 例如屈肌腱滑动较好,关屈曲关节活动范围大于正常值的75%,则提示修复后瘢痕较轻,需要继续使用夹板保护1.5周,假如肌腱滑动范围小,提示术后(的练习,钩指、握拳等 (1)单独指屈浅肌腱的练习方法:维持掌指关节和近指间关节伸直位,固定近指间关节的近端,嘱病人主动屈曲近指间关节。 (2)单独指屈深肌腱的练习方法:维持掌指关节、近指间关节伸直位,固定近指间关节关节的近端,嘱病人主动屈曲近指间关节。 (3)钩拳练习方法:在维持掌指间关节伸直位下,屈曲近指间关节和远指间关节关节,从而保证了指屈浅、深肌腱的最大活动范围。 (4)直角握拳练习:在维持远指间关节伸直位下,屈曲近指间关节和掌指间关节关节,该练习可使指屈浅肌腱的最大活动范围。 (5)复合握拳练习:屈曲掌指间关节、近指间关节、和远指间关节关节,使指屈浅、深肌腱最大滑动。 4.术后6周 轻度功能性活动。假如近指间关节关节屈曲挛缩,可使用手指牵引夹板。 5.术后7周 抗阻力练习,例如使用强度各异的海绵球、塑料治疗泥练习,以维持手的抓握能力。 6.术后8周 强化抗阻练习,增强肌力、耐力。 7.术后12周主动活动。 二、 屈肌腱松解术后康复 为了使肌腱松解达到预期的目标,首先术前应使关节被动活动尽可能达到最大范围,其次术中肌腱松解应完全彻底。 1.松解术后24小时开始,去除敷料,病人主动屈伸练习,练习内容有:指屈浅、深肌腱单独滑动,钩指、握拳、直角握拳等。 2.主动+助动活动掌指关节、近指间关节、远指间关节,使其屈伸达最大范围。 3.疼痛和水肿是妨碍练习的主要原因,必须给与对症处理。 4.假如松解术后没有肌腱滑动可在术后48小时给予功能性电刺激。 5.术后2周拆线,软化松解瘢痕处理。 6.术后2—3周进行功能性活动练习。 7.术后6周,开始抗阻练习。 假如肌腱松解术后,近指间关节挛缩已经矫正,术后可使用伸展夹板,以维持手术中获得的伸直度。松解术后几天,每日练习数次,每次10下左右,以后逐渐增加活动次数和强度。 三、伸肌腱修复术后康复 手背伸肌腱表浅,损伤率高,并且易与骨发生粘连。与屈肌腱相比较伸肌腱较弱,开始主动活动时,容易过分牵伸。因此,在活动第一周必须注意保护。伸肌腱结构扁、薄、阔、更容易撕裂。伸肌腱滑动范围小于屈肌腱,因而,在长度方面的代偿能力小。伸肌腱长度的改变或粘连会影响力的传递,从而改变关节活动范围。伸肌腱修复部位的裂隙,可能在肌腱损伤的远端产生一定的伸直丢失。近来研究证明,伸肌腱修复术后早期在控制的范围内进行屈曲活动有助于瘢痕组织重新塑形,使得肌腱有较大活动度,也可预防粘连。 术后处理 伸肌腱修复术后使用掌侧夹板,固定腕关节30 °—40°伸直位,同时使用橡皮筋牵拉伸直所有指间关节。另外用掌侧夹板防止掌指间关节屈曲。嘱咐病人,在夹板范围内主动屈曲手指,依靠弹力牵引被动伸指。 术后康复 1.术后1—3周 在夹板控制范围内练习主动屈指、被动伸指。禁止被动屈指和主动伸指。 2.术后3周以后,去除掌侧夹板,嘱咐病人继续主动屈指练习;2继续依靠弹力牵引被动伸指练习。 3.术后6周后 去除夹板开始主动伸指练习,包括各条肌腱滑动练习。 4.术后7周 开始抗阻力练习。 伸肌腱修复术后并发症:严重背侧肿胀,伸直受限,外在肌紧缩。 处理:1水肿处理:参阅“水肿控制技术章节”;2伸直受限处理:瘢痕松动技术,单个肌腱伸直练习,晚上可使用伸直夹板固定;3外在肌紧缩处理:松动软化瘢痕组织,按摩、超声波及音频疗法,屈曲型动力夹板牵引等。 四、伸肌腱松解术后康复 适应症 适用于肌腱质量正常. 1、术后第1天—1周 1)在腕关节背伸位、中立位和屈腕位下,分别进行轻度、中度和重度的张手和握拳练习,每小时5—10回。 2)主动伸直练习,每小时5—10回 (掌指关节固定的屈曲位下) 3)所有关节的被动关节关节活动范围练习,每天3—4次,每次10回,手法应轻柔。 4)控制肿胀(超过头顶的握拳练习,每小时10回,假如练习中,要求充分的关节活动,可去除弹力带后再练习,冰敷每天3—4次。 5)鉴别不舒适和疼痛的界限。 6)关于关节被动功能锻炼,初步研究提示肌腱松解术后使用关节被动功能锻炼仪练习,对于减少粘连作用不大。 2、术后7—14天 近指间关节和远指间关节的定位练习,屈指浅、深肌腱单独滑动练习,每小时5—10回。 除了张手和握拳练习外,进行屈指浅、深肌腱的不同的滑动练习。 充分的联合式的腕关节和手指的伸直练习,然后是腕和手指联合式的屈曲练习,每小时10回。 禁忌症:腕管松解术后。 3、术后2—3周 1)出院后,在家中继续练习。 2)假如挛缩继续存在,使用动力型伸直夹板,每天4—6次,每次20—30分钟,必须征得主管医生同意,方可进行。假如挛缩得到控制,可以在白天逐步减少夹板的使用。 3)使用患手进行轻度功能性活动 4)如果被动关节活动范围大于主动关节活动范围,并且肌腱愈合牢固,可以酌情使用神经肌肉刺激仪治疗。 按摩。 4、术后3—4周 因肌腱粘连,患者主动屈曲时会感觉到阻力增大。开始轻度抗阻练习,继续主动关节关节活动范围练习。 必要时酌情继续使用夹板。 5、术后4—8周 开始渐进性力量练习。 在术后4—5周,可采用超声波治疗粘连。 6、术后8—12周 继续上述内容练习,并且逐渐增加练习强度。 7、术后12周 患手可充分活动。
李平华 副主任医师 荆州市第二人民医院 手外科7497人已读 - 精选 跟痛症该怎么治疗?
什么是跟痛症?排除全身系统性和局部疾病如骨关节炎、强直性脊柱炎、创伤性关节炎、跟腱滑囊炎、跟骨骨骺炎、扁平足、骨结核、骨感染、骨肿瘤等引起的以跟骨疼痛为主,并影响足行走功能的一组临床症状。跟痛症的发病率无论是在运动员或非运动员群体中均接近15%,在美国每年有超过200万的跟痛症患者就医。但是我国跟痛症发病率尚无权威统计数字。 一、跟痛症常见的病因有:跟骨骨刺,跖腱膜炎,足底脂肪垫炎,跟骨高压症。 二、疾病表现特点: 均有不同程度的行走困难,严重者需扶拐行走,多具有起步痛的特点,以晨起负重时特别明显。 有夜间痛、休息痛 有明确压痛点,或无明确压痛点。 体重指数超标者。 三、诊断 满足以下条件: 1. 病因为劳损或退变所致, 2. 以长期慢性足跟疼痛为主症。 还需与以下疾病鉴别诊断 全身性疾病 类风湿关节炎,强直性脊柱炎,Reiter综合征,糖尿病,痛风。 2. 足局部疾病 跟垫萎缩,跖腱膜炎,跖底外侧神经一支卡压,跟骨压力骨折,跗管综合征。 四、治疗方法 国内外对跟痛症的发病机制尚缺乏充分认识,造成保守治疗效果欠佳,手术指征难以把握。 1. 保守治疗 休息、使用防护鞋垫、理疗、消炎镇痛类药物及局部封闭等方法使症状缓解。 2. 手术治疗 保守效果差,症状反复,严重影响了日常工作生活,需考虑手术治疗。 五、发病机制 跟痛症发病机制复杂,目前尚无一种因素能被确定为“致病原因”,为多因素综合作用结果。 1. 生物学因素:年龄增大,体重指数 2. 解剖学因素: 跟骨结节骨赘,跟垫挛缩,跖筋膜厚度增加, 3. 个体因素:过度负重,速度改变,穿鞋不宜,行走时间, 那么跟骨骨赘(骨刺)与足底生物力学及跟痛的关系如何?骨刺与跟痛症哪个表现在先或后呢?目前并不明了。有的跟痛症拍X片可见骨刺,有的不明显或更本没有。 但是跟痛症与足底压力有一定关系如下图所示。
 李平华 副主任医师 荆州市第二人民医院 手外科1447人已读
李平华 副主任医师 荆州市第二人民医院 手外科1447人已读





