仁济医院皮肤科科普号
- 引用 高危过后胸前背后脖子有红疙瘩,42.48.53.63.68.74.天都做艾滋梅毒,能完全排除吗
 潘展砚 副主任医师 上海交通大学医学院附属仁济医院(东院) 皮肤科161人已观看
潘展砚 副主任医师 上海交通大学医学院附属仁济医院(东院) 皮肤科161人已观看 - 引用 老年湿疹知识手册
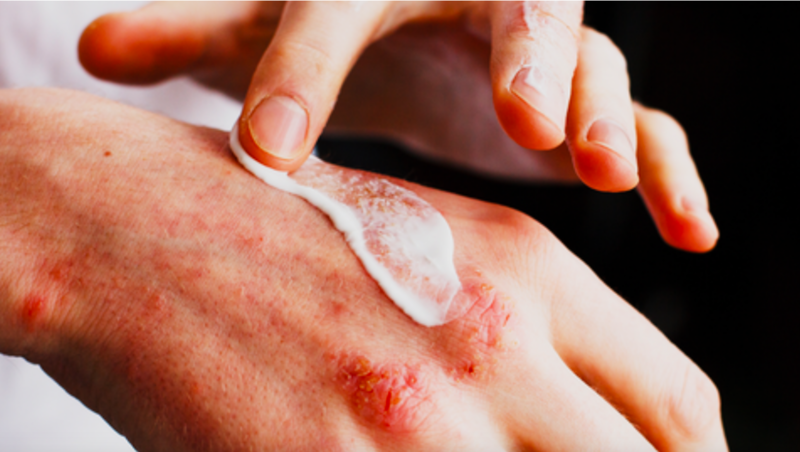
关爱老年湿疹患者,共筑美好健康生活一、什么是老年湿疹?湿疹是一种皮肤炎症,会导致皮肤发痒、发红、小肿块或鳞屑增厚,往往和免疫系统的异常有关[1]。湿疹是老年人常见的皮肤问题,据一项调查显示,大约有70%的老年人患上过湿疹[2]。湿疹二、老年湿疹有哪些类型[3]?影响老年人有几种不同类型的湿疹,包括特应性、脂溢性、盘状、静脉曲张相关、光敏性和乏脂性湿疹。其中比较常见的是乏脂性湿疹和静脉曲张相关湿疹。下面对这些湿疹的情况及日常护理方法做一些介绍:乏脂性湿疹:乏脂性湿疹一般是由于成熟表皮的轻微异常所导致的。由于表皮的含水量减少,皮肤易产生龟裂和炎症。它通常在冬季开始出现,可能是由中央供暖、空调环境或发生在冬季的其他疾病而引发。同时,对皮肤的频繁清洗也是一个致病因素。对患者的皮肤检查显示,乏脂性湿疹的干燥鳞状皮肤主要影响小腿的伸侧,也可能会扩散到大腿、背部、手臂和手。患者日常应当注意尽量减少皮肤水分的流失,使用油性润肤剂和肥皂替代品。同时患者应避免突然的温度变化,减少洗澡的频率或时间。静脉曲张相关湿疹老年湿疹患者中,约有20%患有静脉曲张相关湿疹的患者,是由腿部静脉功能不全引起的。其风险因子包括深静脉血栓形成的既往史或家族史、静脉曲张的家族史和高体重指数。对患者的皮肤检查显示,发痒的红色鳞屑区域,主要累及小腿屈侧。其他体征包括溃疡、浅表静脉曲张、踝部水肿、皮肤硬化和色素沉着。日常应当注意降低静脉高压,这可以通过支撑袜或加压绷带来实现。如果适用,患者也可以尝试减肥。同时,患者应使用润肤剂。要注意静脉曲张相关湿疹患者也可能引发接触性湿疹。接触性湿疹接触性湿疹分为过敏性接触性湿疹和刺激性接触性湿疹。过敏性接触性湿疹是由对某种物质的迟发性超敏反应引起的,刺激性接触性湿疹是由某种物质的化学毒性或物理作用引起的。患者最初可能会发痒、肿胀和红斑,伴有水泡和渗出物,随着时间的推移皮损会变得肥厚。老年人过敏性接触性湿疹的常见致病因素包括如下几种:1)染发剂等过敏原会引起发际线、耳朵和颈部周围的反应。2)药物可能是过敏原,例如氨基糖苷类滴耳液。3)其他过敏原包括绷带、手套和鞋子中的橡胶,以及助听器和眼镜架中的塑料。同时要注意,老年患者的阳性反应强度可能会降低和延迟。老年人的刺激性接触湿疹可能是由过度洗涤引起的,例如导致手部皮炎,也可能是由于失禁。需要通过确保频繁更换垫子和定期如厕,来清除粪便和尿液。患者应及时就医,同时可以使用肥皂替代品和润肤剂,并远离过敏原。盘状湿疹盘状湿疹是患者的四肢有硬币状的湿疹区域。患处会从发炎到干燥、苔藓样病变。它通常会继发感染金黄色葡萄球菌。患者除及时就医外,也可以使用润肤剂。盘状湿疹对治疗有抵抗力,通常在停止治疗后数月内复发,需要及时复诊、长期治疗。脂溢性皮炎脂溢性皮炎在老年人中很普遍,尤其是对于卧床不起的患者。它通常会影响头皮、面部、上胸部和背部的中央部分。皮肤检查会显示为红色、片状皮疹。男性更容易受到影响。患者应及时就医,此外,头皮管理可以使用抗真菌洗发水,皮肤管理可以每天使用两次润肤剂以及润肤皂替代品和润肤浴添加剂。特应性湿疹老年特应性湿疹最近已成为新定义的特应性皮炎亚组。在选择治疗方案时,必须考虑老年患者的临床特征和年龄等因素。风险因子包括以前患有特应性皮炎、特应性皮炎家族史和皮肤干燥倾向。其发病和临床过程主要有:老年发病(连续型)、有经典儿童特应性皮炎病史的老年复发(生长-复发型)、青少年/成人特应性皮炎的持续和/或复发(均为连续型)和具有婴儿期、儿童期、青少年期或成人期特应性皮炎病史的生长复发形式。患者应及时就医,使用润肤剂,避免诱发因素。三、得了老年湿疹怎么办?如果怀疑自己得了老年湿疹,首先应该请尽快前往正规医院皮肤科就诊,医生会根据病史、家族史、结合临床表现和全面体检进行诊断。不要相信偏方,自己随便涂抹各种药物。瘙痒时尽量不要抓挠皮肤。四、患者平时该如何护理?当患者处于发作期时,要在皮肤科医生指导下规律用药。而日常护理不仅是治疗的基石,更是缓解期防止病情复发的重要保障。在日常生活中,我们主要围绕皮肤屏障的保护、降低过敏原等接触的机会来进行。衣:选择纯棉面料的贴身衣物,而非羊毛、化纤面料,防止引发皮肤过敏或瘙痒刺激。洗衣时漂洗彻底,尽量不用柔顺剂。及时更换清洗被套、床单和毛绒玩具。食:避免食用那些会引起过敏的食物,例如鱼、虾、海鲜、羊肉等。尽量戒烟戒酒,少吃辛辣刺激的食物。如患者有明确过敏原,应当避免食用含有过敏原的食物。住:保持环境的清洁,多通风,避免长时间处于过分干燥或过分湿润的环境。带毛皮或者羽毛的宠物要尽量避免饲养在室内。洗:尽量选择淋浴而非盆浴,有条件时用软化后的水洗澡。如果必须盆浴,在浴缸内停留的时间尽量短于5分钟,且水温不宜过热32℃~37℃为宜,不要用烫水洗患处。心情:要保持良好规律的作息,心情舒畅,有利于恢复。润肤剂:润肤剂对于恢复皮肤屏障至关重要,建议患者尽可能多地使用润肤剂(每四小时一次)最后,老年湿疹属于需要长期治疗的疾病,通过恰当的护理,我们是可以做到有效减少病情复发,改善患者的生活质量的。这需要我们正确认识疾病,及时就诊、按时复诊、遵从医嘱,做好自己的日常护理。很多湿疹对治疗有抵抗力,通常在停止治疗后数月内复发,需要及时复诊、长期治疗,才能共筑健康美好生活。[1]https://www.homecareassistanceoshkosh.com/how-to-treat-eczema-in-seniors/[2]https://www.independentnurse.co.uk/clinical-article/managing-eczema-in-older-patients/63600/[3]https://wchh.onlinelibrary.wiley.com/doi/pdf/10.1002/psb.546[4]https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7044141/
 吴琼 主治医师 上海交通大学医学院附属仁济医院(东院) 皮肤科1156人已读
吴琼 主治医师 上海交通大学医学院附属仁济医院(东院) 皮肤科1156人已读 - 引用 饮食与痤疮
痤疮患者如何正确看待饮食问题!【摘要】 痤疮是皮肤科常见的毛囊皮脂腺慢性炎症性疾病,发病机制不清。饮食是与痤疮发生有关的重要诱发因素之一,但与痤疮的关系多年来颇受争议。本文从体重、 甜食、牛奶、油脂及其它饮食等几个方面综述近年来在饮食与痤疮方面的研究进展,从而为皮肤科医生及患者在痤疮的正确防治上提供临床诊疗依据。 关键词:痤疮;饮食;甜食;牛奶;体重 前言 痤疮是多因素诱发的好发于青春期的毛囊皮脂腺单位慢性炎症性疾病,发病率为70%~87%。痤疮发病机制仍未完全阐明,遗传、雄激素诱导的皮脂大量分泌、毛囊皮脂腺导管角化、痤疮丙酸杆菌繁殖及炎症和免疫反应等被认为是痤疮发生的主要机制和病理过程[1]。饮食作为痤疮发生重要的诱发因素之一,一直受到皮肤科医生和痤疮患者的关注。但到底何种饮食可以诱发痤疮的发生,如调控制饮食结构才能有效控制痤疮? 这些问题多年来一些已经得到证实,而有些仍缺乏有效的证据。本文从饮食摄入量与体重、 甜食、牛奶、油脂饮食及其它饮食等几个方面综述近年来在饮食与痤疮方面的研究进展,从而为皮肤科医生及患者在痤疮的正确防治上提供临床诊疗依据。 一、体重与痤疮 痤疮的发生与食物摄入量也就是体重之间有关吗?该问题多年来的研究结果不同 。早在1956年,就有学者在20岁以上的英国男兵中做调查,发现患痤疮的男兵体重较未患有痤疮的男兵重;近年来有关学者分别在台湾6-11岁的学龄儿童,印度14-17岁的青少年和澳大利亚18-25岁的青年的研究中发现BMI指数与痤疮的严重程度呈正相关[2-4]。在意大利的研究也发现青春期痤疮风险和BMI指数呈正相关,尤其在男性患者中,并且认为可能和青春期出现胰岛素抵抗有关[5]。但也有研究发现台湾非多卵巢囊肿综合征(PCOS)患者的肥胖成年妇女当中,女性较非肥胖女性发生痤疮的风险反而相对较低[6]。 总的来说,无论青春期还是青春后期,如果患者伴有胰岛素抵抗,则一般存在着体重增加和雄激素水平的升高,可能和痤疮相关。在去除这个因素的情况下,痤疮可能和体重关系仍难有定论。 二、高糖饮食(甜食)与痤疮 临床上患者经常提出是否可以吃甜食的问题,答案是肯定的。目前为止,只有两种类型饮食明确可能与痤疮发生有关:一种是碳水化合物饮食(高糖饮食);另一种是高乳制品饮食。两种饮食都可以促进胰岛素、IGF-1的分泌,引起胰岛素抵抗,促使痤疮发生[7]。Cordain等学者通过调查研究发现采用低血糖、低乳制品饮食的巴布亚新几内亚Kitavan岛民和巴拉圭居民中没有痤疮的发生[8]。并且有研究表明低糖饮食可改善胰岛素敏感性,与痤疮皮损的改善密切相关[9]。高糖饮食诱导痤疮的机制主要来自胰岛素抵抗和对皮脂腺脂质合成的影响两个方面。 高糖可引起高血糖,为此胰腺分泌大量胰岛素来降低血糖。大量胰岛素分泌使血糖水平迅速下降。过低的血糖可诱发肾上腺的另一种应激反应,肾上腺释放雄激素从而介导肝脏释放糖原储备而使血糖恢复正常水平。但低血糖可增加机体对食物的渴求,并会使机体陷入一个再次食用高糖食物的循环中。胰腺分泌越多的胰岛素时,胰岛素就变得越不有效,胰岛素的敏感性降低了,这就是所谓的胰岛素抵抗[10]。为了消除这种影响,胰腺分泌胰岛素的量更多。慢性和急性的高胰岛素血症引发激素级联反应,通过刺激游离IGF-1分泌增加,减少IGFBP-3水平,有利于组织生长。游离IGF-1是几乎所有机体组织的一个强有力的有丝分裂原,它通过使毛囊皮脂腺导管角化过度来促进痤疮的发生。当高胰岛素血症或摄入高血糖食物后,IGFBP-3水平的降低使游离IGF-1分泌增多,并可促进细胞增殖。高胰岛素以及高IGF-1水平可通过影响雄激素受体活性,使皮脂分泌,卵泡上皮生长和毛囊角化从而诱导痤疮的发生。研究还发现,高糖饮食与牛奶都可刺激一种称为雷帕霉素靶蛋白的复合体(mTORC1),mTORC1信号的活化不仅参与痤疮的发病机制(通过促进细胞生长和增殖来改变皮脂腺平衡)还参与胰岛素抵抗的发生(通过激活激酶S6K1,在胰岛素受体底物磷酸化水平负调控胰岛素信号传导)[11]。 此外,血糖指数还和皮脂合成有关,皮脂腺分泌的脂质量和脂质成分与痤疮发生密切相关。皮脂腺合成脂质需要的能量来自于脂肪酸和糖代谢的?-氧化,该过程需要内源性糖元来提供NADPH,合成甘油三酯,低糖饮食也许改变皮脂腺内的糖原贮存,从而导致皮脂腺合成脂质受限[12]。此外,也有人认为低糖饮食可以减少睾酮生物学活性和硫酸脱氢表雄酮(DHEAs)浓度,从而间接减少脂质合成[13]。还有研究认为,低糖指数改变的单不饱和脂肪酸(MUFAs)和脂肪酸(SFAs)的比例,产生了保护性的抗痤疮机制[14]。 三、牛奶与痤疮 牛奶是近年来研究发现与痤疮相关的一种饮食,受到越来越多的重视。 牛奶中含有许多激素如雌激素、孕激素及许多活性雄激素前体如DHEAs、雄烯二酮及双氢睾酮等等,其中一些激素可能与痤疮发生有关[15]。更重要的是,虽然乳制品的血糖指数(GI)只有15-30,但它的胰岛素指数(II)却有90-98,包含牛奶的部分蛋白质中的某些因子有促进胰岛素分泌的作用。相比其他来源的蛋白质如肉类而言,牛奶和其他乳制品更能刺激IGF-1分泌。同时牛奶本身含有活性的IGF-1和IGF-2,即使当牛奶巴氏杀菌及均质化后仍可检测出高水平的IGF-1[16]。除此之外,牛奶的摄入增加了IGF-1/IGFBP-3的比例,使IGF-1的生物利用度增加。牛奶中的主要蛋白质组分为酪蛋白(80%),其余20%为乳清蛋白。其中乳清蛋白是肠抑胃肽的诱导剂,后者可刺激胰岛素分泌,因此乳清蛋白是促胰岛素分泌的主要组分,而酪蛋白具有较强的促IGF-1分泌作用[8]。 一项美国青少年牛奶摄入量和痤疮相关性的前瞻性研究发现,在男孩中脱脂牛奶的摄入量和痤疮显著相关。因此,推测导致痤疮发生的不是牛奶中亲脂性雄激素类固醇的作用,更可能是牛奶中亲水性蛋白组分增加胰岛素、IGF-1的信号转导,从而加重痤疮。脱脂牛奶已被证实是2型糖尿病患者的促胰岛素分泌剂。除了奶酪,牛奶和其他所有乳制品都有较强的促胰岛素分泌作用[9]。因此在痤疮的治疗中除了建议患者低糖饮食外,也要限制牛奶的摄入,以此来控制胰岛素耐受和IGF-1的生成,进而起到控制痤疮的作用。 四、高脂饮食 痤疮曾一度被认为是“西方饮食导致疾病”,因为发现采用低血糖、低乳制品饮食的非西方饮食的巴布亚新几内亚Kitavan岛民和巴拉圭居民中很少有痤疮的发生[8]。其它研究也发现在居住在南非农村的居民和他们移居到城市里的后代相比,痤疮的发生率也明显降低[17]。 人类皮脂主要由甘油三脂(40%-60%),甘油酯(19%-26%),鲨烯(11%-15%),和少部分胆固醇和胆固醇酯构成。其中甘油三酯在痤疮丙酸杆菌的作用下释放游离脂肪酸是痤疮发生的重要机制之一。近年的研究发现,游离脂肪酸中单不饱和脂肪酸(MUFAs) 而不是非脂肪酸(SFAs)具有通过调节钙通道刺激毛囊角化和诱导痤疮发生作用, 且发现二者比例的变化明显和痤疮临床症状改善相关[8]。MUFAs主要由来源于棕榈酸在Δ6-脱氢酶产生的十六碳烯酸(16:1 Δ6)构成, Δ6-脱氢酶及其作用下产生的十六碳烯酸在皮脂腺的合成中起到了重要的作用,动物模型研究发现脱氢酶敲除鼠皮脂腺出现萎缩[18]。 近年的研究还发现,含ω-3多不饱和脂肪酸(PUFAs)的食物(鱼类及海产品),可以抑制促炎症因子LTB4的合成,痤疮发生率低。所谓西方饮食:ω-6:ω-3是10-20:1,而非西方饮食是2:1 [19]。此外,研究发现添加含ω-3多不饱和脂肪酸(PUFAs)能明显抑制白介素1(IL-1),肿瘤坏死因子(TNF)及IL-6和IL-8等炎症因子,而IL-1等炎症因子的抑制明显可以抑制毛囊口角质形成细胞过度角化及微粉刺形成和痤疮炎症进程[20] 五、其它食物与痤疮: 巧克力与痤疮的关系多有争议,近年来认为巧克力中的糖分可能通过甜食诱导途径参与了痤疮的发生,而巧克力本身成分并无致痤疮作用。此外,近年来研究发现富含维生素A和锌的食物的确有改善痤疮的作用,而食用锌含量低的食物则痤疮明显加重。医生和患者也比较关注的辛辣食物与痤疮的关系仍缺乏相关证据[7]。 总之,本文综述了近年了痤疮与饮食之间的相关性,饮食尤其是甜食、牛奶及ω-6含量高的食物可以通过不同的途径参与痤疮的发生,而低糖饮食、含ω-3高的食物及含锌及维生素A的食物则可以有助于改善痤疮。 参考文献 Ghodsi SZ, Orawa H, Zouboulis CC. Prevalence, severity, and severity risk factors of acne in high school pupils: a community-based study. J Invest Dermatol. 2009;129:2136-41. Al-Mutairi N. Associated cutaneous diseases in obese adult patients: a prospective study from a skin referral care center. Med Princ Pract. 2011;20:248-52. Yosipovitch G, DeVore A, Dawn A. Obesity and the skin: skin physiology and skin manifestations of obesity. J Am Acad Dermatol. 2007;56:901-16; quiz 17-20. Del Prete M, Mauriello MC, Faggiano A, et al. Insulin resistance and acne: a new risk factor for men? Endocrine. 2012;42:555-60. Di Landro A, Cazzaniga S, Parazzini F, et al. Family history, body mass index, selected dietary factors, menstrual history, and risk of moderate to severe acne in adolescents and young adults. J Am Acad Dermatol. 2012;67:1129-35. Yang JH, Weng SL, Lee CY, Chou SY, Hsu CS, Hsu MI. A comparative study of cutaneous manifestations of hyperandrogenism in obese and non-obese Taiwanese women. Arch Gynecol Obstet. 2010;282:327-33. Adilson Costa, Denise Lage, Thaís Abdalla Moisés. Acne and diet: truth or myth? An Bras Dermatol. 2010;85(3):346-53. Smith RN, Mann NJ, Braue A, Makelainen H, Varigos GA. A low-glycemic-load diet improves symptoms in acne vulgaris patients: a randomized controlled trial[J]. Am J Clin Nutr. 2007,86:107-15. Melnik BC, John SM, Plewig G. Acne: risk indicator for increased body mass index and insulin resistance[J]. Acta Derm Venereol. 2013,93:644-9. Kumari R, Thappa DM. Role of insulin resistance and diet in acne. Indian J Dermatol Venereol Leprol. 2013;79:291-9. Napolitano M, Megna M, Monfrecola G. Insulin resistance and skin diseases[J]. ScientificWorldJournal. 2015,2015:479354. Zouboulis CC, Jourdan E, Picardo M. Acne is an inflammatory disease and alterations of sebum composition initiate acne lesions. J Eur Acad Dermatol Venereol. 2014;28:527-32. Downie M, Kealey T. Human sebaceous glands engage in aerobic glycolysis and glutaminolysis. Br J Dermatol.2004;151:320-7.?37. Smith RN, Braue A, Varigos GA, Mann NJ. The effect of a low glycemic load diet on acne vulgaris and the fatty acid composition of skin surface triglycerides. J Dermatol Sci. 2008;50:41/52. Danby FW. Acne and milk, the diet myth, and beyond. J Am Acad Dermatol. 2005; 52:360-2. Emiroglu N, Cengiz FP, Kemeriz F. Insulin resistance in severe acne vulgaris[J]. Postepy Dermatol Alergol, 2015,32(4):281-285. Park R. The age distribuition of common skin disorden ?in the Bantu of Pretoria, Transvaal. Br J Dermatol. ?1968;80:758-61. Zheng Y, Eilertsen K, Ge L, Zhang L, Sundberg J, Prouty S, et al. Scd1 is expressed in sebaceous glands and is disrupet in the asebia mouse. Nat Genet. 1999;23:268-70. Simopoulos AP. Omega-3 fatty acids in inflammation and autoimmune diseases. J Am Coll Nutr. 2002;21:495-505. Mayer K, Meyer S, Reinholz-Muhly M, Maus U, Merfels M, Lohmeyer J, et al. Short-time infusion of fish oil- based lipid emulsions, approved for parenteral nutrition, reduces monocyte proinflammatory cytokine generation and adhesive interaction with endothelium in humans. J Immunol. 2003;171:4837-4843.
鞠强 主任医师 上海交通大学医学院附属仁济医院(东院) 皮肤科7028人已读



