洛阳市中心医院中西医结合肿瘤科科普号
- 引用 针药合参治疗重症胃下垂一例
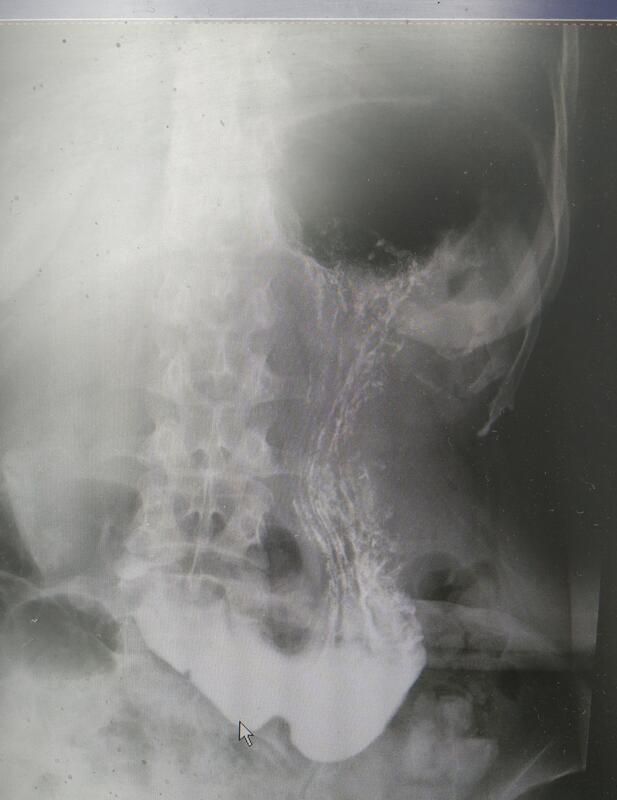
潘某,女,55岁,患者以“反复腹胀,嗳气伴纳差5年,加重2月余”为主诉于2019年7月30日入住我院普外科,入院给予完善相关检查消化道造影示长钩型胃,胃角切迹约平髂嵴连线水平,诊断为重症胃下垂。 入院后给予内镜下放置双腔胃管胃肠减压引流管,增加胃动力及营养支持治疗10天左右患者仍腹胀,嗳气,纳差。 转入我们科室根据我们经验给予针刺耳穴耳中,胃;体针取合谷,太冲,解溪,中脘,梁门,期门等。并辨证给予小建中汤合小柴胡汤加减 治疗5天患者症状明显缓解,第7天进食流食未再明显恶心,呕吐,引流管反流等,继续针灸接下来三天患者进食各种粥类食物已经无症状,患者于2019年8月20日带中药汤剂出院,于出院三天及一周分别进行电话回访,患者无不适症状。
 王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科1259人已读
王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科1259人已读 - 引用 术后胃瘫,我们不需要等待三个月,也不需要一个月,我们只用了五天顺利拔除胃管
范某,女,69岁,2019年7月2日因肠梗阻确诊结肠癌在河南省肿瘤医院行“根治性扩大右半结肠切除术加远端胃切除加肠粘连松解术”,术后8天开始出现恶心呕吐诊断为术后胃瘫。 西药给予对症支持治疗,然后告诉就是等待,具体时间不定,网络北京某医院咨询说可能需要等待1到3个月或者更长时间。 患者于2019年7月20日前来我科进行诊治。来之前患者胃管负压引流液1000—1500ml 我们辨证给予针灸治疗并辨证施行特殊手法治疗。 第二天(7月21日)负压引流液5、6百毫升,效不更穴,继续治疗,7月25日24小时引流量100ml多一点,今天顺利拔管,已经可以进流食且未再恶心呕吐。
 王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科3373人已读
王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科3373人已读 - 引用 灸药合用治疗原发耐药卵巢癌腹水一例
李某,女,43岁,2018年10月因小腹部间歇性胀痛在某省级三甲医院检查考虑卵巢癌。 给予术前标准TP(卡铂+紫杉醇)方案新辅助化疗3周期后转院到国内大型三甲医院于2019年2月给予卵巢肿瘤减灭术。术后病理示:卵巢高级别浆液性癌IV期。 术后给予多西他赛静脉+洛铂腹腔灌注化疗治疗2周期复查肿瘤标志物持续升高 再次更改方案加用抗血管生成药物贝伐珠单抗化疗两周期肿瘤标志物继续升高且出现大量腹水。 期间到省级某中医院给予中药汤剂治疗腹水消除不明显。患者于2019年7月13日入住我科,因患者体质差不耐受进一步化疗等治疗。给予制订自制温阳利水方药神阙穴填药加局部艾灸1小时当晚患者解出小便1000多毫升,自觉腹胀较前减轻,效不更方,继续艾灸,并给予温阳利水口服汤药。 今晨(7月15日)查房患者昨晚小便量再次1000余毫升,腹胀较前明显减轻,且腹部较前明显变软,效不更方,继续治疗中。
 王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科1565人已读
王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科1565人已读 - 引用 纯中药治疗肺癌术后反复再发结节病案一例。
刘某,男,55岁,4年余前(2014年12月)体检发现右肺占位,给予根治性手术治疗,术后给予TP方案化疗3周期。 后定期复查,患者于2017年4月23日复查胸部CT发现右肺上叶胸膜下新发淡薄密度结节影,性质待定,建议抗炎后复查。 给予左氧氟沙星+头孢哌酮舒巴坦抗感染治疗两周复查影像右肺上叶胸膜下淡薄结节,范围较前增大。 到省级某大型三甲医院胸外科建议给予局部手术切除,肿瘤内科建议化疗治疗。患者家属拒绝,求诊于余中药治疗,服用中药三个月后复查CT示右肺上叶结节消失。 后长期服用中药,定期复查。2018年12月4号复查肺部再次出现新的结节。 再次抗感染治疗两周较前明显增大。 并复查PET-CT不排除复发可能再次调整中药治疗方案三个月复查CT较前缩小,2019年5月27日再次复查CT示
 王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科2029人已读
王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科2029人已读 - 精选 中医辨证治疗纵隔占位伴多发粟粒性肺结节近一年纵隔占位持续缩小、粟粒性肺结节消失
毛某,女59岁,2023年11月因咳嗽外院胸部CT检查示纵隔肺门多发淋巴结伴肺结节性质待排,外院建议纵隔镜明确病理,患者及家属比较抗拒病理穿刺检查,要求观察。临床观察期间于2023年12月我院中医门诊求诊,再次建议完善病理后给予针对性治疗拒绝,要求中医药治疗。于是给予中医辨证益气化痰散结立法加减治疗。治疗近半年,患者于2024年6月初我院门诊复查同层面对比纵隔淋巴结明显缩小。2024年11月29日复查纵隔占位持续缩小。但是患者于2024年6月份复查时新出现广泛双肺粟粒样结节,建议患者进一步住院明确诊断并治疗,患者及家属因无症状要求继续中药治疗。于是继续中药辨证治疗,并于2024年11月29日复查显示广泛粟粒样肺结节消失。今日复查后继续中医汤药辨证善后!
 王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科130人已读
王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科130人已读 - 引用 针灸治疗卵巢癌化疗后过敏全身泛发红斑伴瘙痒案
吉某,女,58岁,因卵巢癌用紫杉类化疗药物后出现全身过敏症状,全身泛发红斑伴瘙痒此起彼伏,痛苦异常,于5月5日入院 皮肤科会诊诊断为感染性荨麻疹性血管炎,给予抗生素及多种抗过敏药物治疗两天不见好转。 5月7日上午八点半左右科主任查房时患者仍然全身泛发红斑伴瘙痒,患者因皮肤瘙痒而显得坐卧不安。于是根据个人经验给予耳穴的风溪穴,肾上腺穴,体针给予曲池穴(重点给予透天凉手法),血海穴,每隔十分钟左右给予行手法一次,十点左右患者瘙痒感明显减轻,下午四点半左右患者再次觉得较前稍痒,再次给予上述穴位并加阴陵泉,三阴交,劳宫穴等针刺一小时左右,患者痒感基本消失,全身泛发红斑已经减少一多半,并且剩余红斑明显变淡。 5月8日上午本人门诊,效不更穴让科室别的大夫遵上法继续针刺,中午下门诊查看患者已经没有再诉明显痒感,而且皮肤红斑较前好了八成以上。
 王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科2581人已读
王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科2581人已读 - 精选 纵隔多发占位中药治疗半年余病灶明显缩小
毛某,女59岁,2023年11月因咳嗽外院胸部CT检查示纵隔肺门多发淋巴结性质待排。外院建议进一步明确病理,患者及家属比较抗拒病理穿刺检查。于2023年12月我院中医门诊求诊,再次建议完善病理后给予针对性治疗拒绝,要求中医药治疗。于是给予中医辨证益气化痰散结立法加减治疗。治疗近半年,患者于2024年6月初我院门诊复查同层面对比纵隔淋巴结明显缩小。患者目前继续观察治疗中。
 王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科170人已读
王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科170人已读 - 引用 术后胃瘫我们经验持续再积累并提高
这次从国家癌症中心进修学习回来的第二例, 患者术后于4月1日开始出现胃瘫,外科给予对症治疗效果不明显,于4月8日转入我科下午开始给予针灸耳穴耳中,胃;体针中脘,梁门,合谷,足三里,解溪,太冲。针刺两天后患者引流量不足1000ml,恶心症状自己环境明显,能经口进食100ml左右营养液,但自觉口干口渴胃部及胸骨后烧灼感,大便一直未解,辨证为肠胃积热,给予加膻中,曲池,支沟,天枢,上巨虚继续治疗两天,4月12日查房患者24小时胃管引流量0ml,未再诉胃部及胸骨后灼热感,已经可以进食小米粥,继续给予针灸巩固治疗一次,于4月13日早上顺利拔管,米粥调养,当晚排出稀软便一次。今日(4月14日)病人一切如常,于明日出院调养一周后再给予相关扛肿瘤治疗。
 王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科1586人已读
王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科1586人已读 - 精选 中医辨证治疗三月余磨玻璃肺结节消失一例
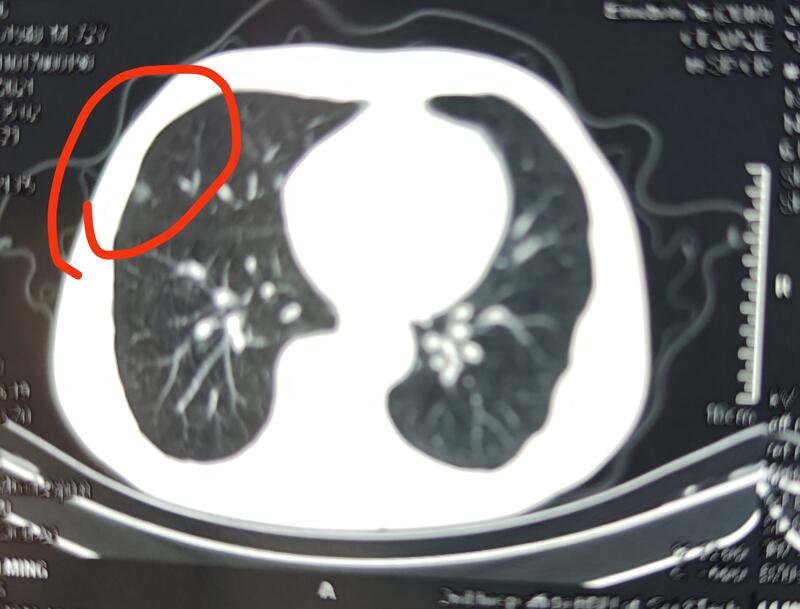
李某,男,72岁,2021年10月因直肠息肉某三甲医院住院治疗时发现肺磨玻璃结节,大小约0.8*0.7cm。医院相关科室会诊外科建议直接给予手术切除后根据术后病理情况再进行下一步相关治疗,内科建议结节较小穿刺可能性小,密切观察随访。患者遂门诊求中医治疗。给予中医辨证治疗。患者11月份心脏相关疾病再次同一家医院住院治疗。并复查胸部CT,病灶仍在,但是结节变淡。患者继续坚持服药。于2022年2月已经服药三月余再次到该院复查提示肺结节已经看不到。肺结节Lung-RADS分类系统0类(没有完成)之间曾做过CT检查,但因得不到而无法现在的图像做比较。肺部CT扫描不完整1类(阴性,恶性概率<1%)无肺结节。有以下特征而考虑为良性的肺结节:完全钙化中心钙化爆米花样钙化同心环钙化包含脂肪密度结节2类(良性表现,恶性概率<1%)实性结节基线筛查<6mm新发现结节<4mm部分实性结节基线筛查总直径<6mm磨玻璃样结节<30mm ≥30mm 且没有变化或缓慢生长3类( 良性可能性大,恶性概率:1-2%)实性结节基线≥6mm到 <8mm新结节4mm 到<6mm亚实性结节总直径≥6mm,实性成分 <6mm新结节的总直径<6mm磨玻璃结节基线直径≥30mm,或新发4A类(可疑恶性,恶性概率为5~15%)实性结节:基线测量≥8mm,<15mm增长中的结节<8mm新发结节6mm至<8mm部分实性结节:总直径≥6mm,其中实性成分≥6mm但<8mm新发结节,或增长中的实性成分<4mm支气管内结节4B类(可疑恶性,恶性概率>15%)实性结节≥15mm新发或增长中,且≥8mm;部分实性结节实性部分≥8mm新发或增长的结节,其中实性成分≥4mm对于每年重复的CT筛查中发现的新的大结节,建议1个月后LDCT,以排除可能的感染或炎症病变4X类( 可疑恶性,恶性概率>15%)具有额外特征的3或4类结节或影像发现增加恶性倾向的结节。 包括:毛刺1年内磨玻璃结节的大小翻倍区域淋巴结肿大每年CT重复筛查过程中发现新的较大结节,建议1个月后LDCT复查以排除感染或炎症性病变。随访建议0类:在进行Lung-RADS分类前先与之前的影像作比较。1类:继续每年做一次LDCT筛查。2类:继续每年做一次LDCT筛查。3类:每6个月LDCT复查。4A类:每3个月LDCT复查,如果实性成分 ≥8mm则可以做PET/CT。4B和4X类:胸部CT平扫或增强,必要时;恶性可能性大时可做PET-CT和/或组织活检,有其他情况(实性成分>8mm应做PET-CT);在做每年一次的LDCT筛查时出现新的大结节,应在1个月后再做一次LDCT以明确是不是感染或炎症情况。
 王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科1236人已读
王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科1236人已读 - 引用 针灸治疗鼻咽癌放疗后鼻塞不通值得信赖!
患者叶某,男,62岁。 治疗结束到目前患者长期鼻塞症状明显,到耳鼻喉科给你反复冲洗多次,并且自行购买多种局部喷剂,效果均不佳,仍鼻塞难耐,患者昨日再次来告诉值班医生鼻塞烦躁,要求冲洗治疗,我告诉尝试针灸治疗,患者将信将疑勉强同意,遂给予针刺耳穴外鼻,内鼻,肾上腺,体针给予迎香,合谷,风池。今查房患者诉较前明显畅通,要求继续针灸治疗。
 王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科1136人已读
王全林 副主任医师 洛阳市中心医院 中西医结合肿瘤科1136人已读



