晋刚医生的科普号
- 精选 小细胞肺癌内科治疗的策略有哪些?转自医脉通
SCLC倍增时间短,增殖指数高,早期易发生转移,未接受治疗的患者常在2~4个月内死亡,尽管初治患者对化疗较敏感,但很容易产生耐药性和复发,且对二线化疗药物相对不敏感,预后较差。确诊时30%~40%的患者处于局限期,60%~70%的患者处于广泛期。 SCLC的综合治疗涉及化疗、放疗、 手术等多种手段,近年来广大学者在抗肿瘤新药、靶向 治疗、免疫治疗方面也做了积极的探索,医脉通整理的本篇文章重点侧重于小细胞肺癌的内科治疗策略,主要内容摘自《小细胞肺癌内科治疗的回顾与展望》,详情如下: SCLC的化疗 一线化疗 环磷酰胺是第一个临床研究证实可以在肺癌(包括SCLC和非小细胞肺癌)患者中带来显著生存获益的细胞毒性药物,后续一系列研究发现:蒽环类药物、长春碱类药物、依托泊苷、替尼泊苷、异环磷酰胺、顺铂、卡铂等细胞毒性药物治疗SCLC有效。在这些细胞毒性药物单药治疗SCLC的临床研究中,鬼臼毒素类(依托泊苷和替尼泊苷)的有效率较高。 维持治疗 由于多数SCLC患者在初治有效后很快复发,研究者对其维持治疗进行了一系列探索。研究者先后尝试用拓扑替康、依托泊苷、伊立替康等细胞毒性药物以及贝伐单抗、伊马替尼、坦西莫司等靶向药物做维持治疗,遗憾的是均未取得理想效果。 近期一项荟萃分析纳入21项关于SCLC维持治疗的临床研究,入组3688例患者,结果显示,维持治疗未能显著延长无进展生存期和总生存期。但是近期一项II期临床研究发现,舒尼替尼维持治疗可以给患者带来明显的无进展生存期获益,具体内容将在SCLC的靶向治疗部分讨论。 复发/进展后治疗 目前,对于一线化疗后复发或进展的SCLC尚无标准治疗方案。数项临床研究发现,初始治疗的疗效和应答时间是后续治疗效果的预测指标。 通常认为一线接受含铂方案治疗结束3个月以内复发或进展者提示铂类耐药;3个月内未复发或进展的患者提示铂类敏感,再次使用含铂的联合化疗方案或许能够带来获益;6个月以上复发或进展的患者可以再次使用初始治疗方案。 在复发的SCLC患者二线化疗中,尽管含铂的联合化疗方案疗效优于单药方案,但联合化疗所产生的毒副作用可能会导致患者在生存期上并无明显获益。 SCLC的靶向治疗 随着对肺癌发生、发展和转移过程中分子生物学、分子病理学研究的深入,研究者发现了一系列驱动性基因突变,尤其是在非小细胞肺癌领域,针对突变靶点的特异性靶向药物不断出现,极大地提高了有效率,延长了患者生存期,改善了生活质量。但在SCLC领域的研究却相对滞后,一直未能发现相关的驱动性突变基因。 抗血管生成治疗 临床研究巳经证实,在非小细胞肺癌的治疗中,化疗联合贝伐单抗可以给患者带来生存获益。但是在SCLC的治疗中,抗血管生成治疗药物的疗效仍存在争议。 E3501、SALUTE和CALGB 30306研究结果均显示,贝伐单抗一线化疗广泛期SCLC可改善无进展生存期,但不能改善总生存期;关于贝伐单抗二线化疗广泛期SCLC的一系列临床研究表明,化疗联合贝伐单抗有延长无进展生存期的趋势。 也有临床研究将抗血管生成药物如AZD2171、索拉菲尼、沙利度胺、重组人血管内皮抑制素注射液联合化疗作为一线/二线或维持化疗方案治疗SCLC,但均没有带来明显获益。 针对肿瘤干细胞的靶向治疗 2005年Kim等从小鼠非小细胞肺癌模型中分离出气管肺泡干细胞(BASCs),之后陆续有文献报道在肺腺癌、SCLC细胞株中发现干细胞。进一步的基础研究发现,多数肿瘤干细胞表面表达CD33抗原,以此来确定肿瘤组织的干细胞群。 Levina等分离H460和A549肺癌细胞系中具有自我更新和分化潜能的干细胞群,进行干细胞选择性培养,发现细胞表面持续表达CD33,同时组织中c-kit和其配体干细胞因子(SCF)表达明显增高;后分别将肿瘤干细胞分别暴露于SCF抗体和伊马替尼,发现其增殖受到明显抑制;研究者推测:化疗后动员肿瘤干细胞增殖分化,而这种动员效应部分是依赖于SCF/c-kit的过表达,从而激活下游相关的信号传导通路。 其他靶向治疗 既往针对SCLC靶向治疗的临床研究药物还包括基质金属蛋白酶抑制剂marimastat、抗胰岛素样生长因子1受体(IGF-1R)的单克隆抗体IMC-A12、多药耐药逆转剂biricodar、法尼基转化酶抑制剂tipifarnib、抗B细胞淋巴瘤因子2(Bcl-2)反义寡核苷酸药物oblimersen、抗CD56单克隆抗体huN901-DM1等,但均未取得阳性研究结果。 SCLC的免疫治疗 近年来,随着对肿瘤相关免疫反应及免疫逃避机制认识的加深,新的免疫治疗药物如程序性死亡分子1及其配体(PD-1/PD-L1)和CTAL-4抑制剂等不断问世,在黑色素瘤、非小细胞肺癌等治疗中取得了较好的疗效。 一项II期临床研究入组了130例初治广泛期SCLC患者,接受卡铂/紫杉醇联合伊匹单抗治疗的患者较对照组延长了中位生存期(12.9月比9.9月,HR=0.64,P=0.03)。其他还有多项关于PD-1抑制剂,PD-1抑制剂联合CTAL-4抑制剂等治疗SCLC的临床研究正在进行中。 随着研究者们对SCLC治疗临床经验的积累和对肿瘤分子生物学认识的加深,SCLC临床治疗日趋规范,但近年来缺乏突破性进展,一线化疗缓解后较短时间内复发,总生存期未见明显延长。SCLC的分子病理机制尚待进一步明确,以期寻找驱动性的基因突变,研发出更加有效的治疗药物。
晋刚 主治医师 山西医科大学第二医院 放疗科1054人已读 - 精选 化疗在宫颈癌治疗中的作用
作者:黄曼妮 单位:国家癌症中心中国医学科学院北京协和医学院肿瘤医院 宫颈癌是妇女第二大常见恶性肿瘤,在我国妇癌第一位,近年来发病逐渐年轻化,发病率和死亡率呈上升趋势。随着宫颈癌筛查的普HPV检测、
晋刚 主治医师 山西医科大学第二医院 放疗科3181人已读 - 医学科普 瘢痕疙瘩的诊疗指南建议。注:该文刊登于《中国美容医学》2
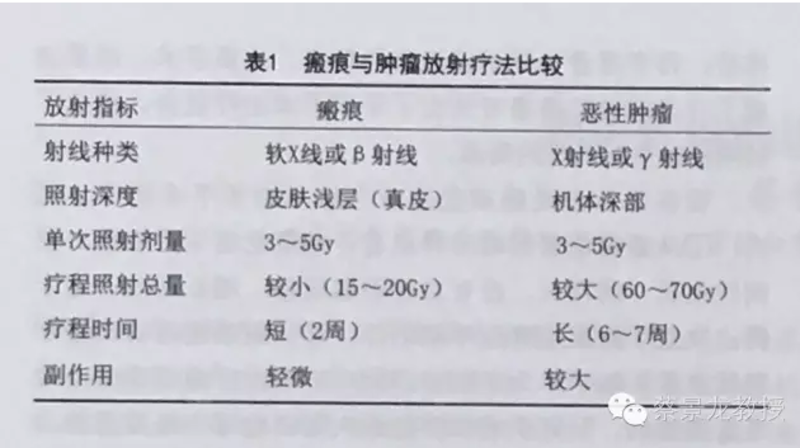
瘢痕疙瘩是继发于皮肤损伤后,以胶原过度沉积、超出最初损伤边缘呈浸润性生长、具有持续性强大增生力为特点的真皮纤维化疾病,一般较少自行消退,多数将伴随着患者的一生,越长越大,并可能出现破溃感染、严重的痒痛不适,造成患者终生的痛苦。因此,临床上十分重视对瘢痕疙瘩的诊疗。由于不同学者对瘢痕疙瘩的认识不同,临床上存在着对瘢痕疙瘩诊疗的混乱,使一些瘢痕疙瘩患者得不到较好的诊疗而失去治疗良机。提出我国关于瘢痕疙瘩的诊疗指南建议,是规范我国瘢痕疙瘩诊疗、保障瘢痕疙瘩患者正确治疗的重要措施,现将我的认识介绍如下,供大家参考。 1. 瘢痕疙瘩的诊断 目前瘢痕疙瘩的诊断标准主要是临床标准[1,2],一般应当符合以下条件:①肿块隆起于皮肤表面,坚硬,表面光滑发亮,界限欠规则,1年内无退缩征象;②病变超过原始损伤边缘,向周围正常组织发生浸润,呈蟹足状生长;③具有持续性生长、发红、疼痒等临床症状,无自愈倾向,不能自行消退;④单纯手术切除后极易复发,且复发范围可超过原瘢痕范围;⑤病理学检查证实瘢痕疙瘩组织内有胶原及基质成分的大量沉积,成纤维细胞很多,并有分裂相。 2.瘢痕疙瘩的鉴别诊断 临床上,瘢痕疙瘩需要与增生性瘢痕、慢性肉芽肿、皮肤隆突性纤维细胞肉瘤等进行鉴别[2,3],最常见的是与增生性瘢痕进行鉴别。 目前,许多外科医生都不准确地应用增生性瘢痕和瘢痕疙瘩这两个概念,其实二者临床特点有显著的不同:增生性瘢痕可发生于任何年龄及皮肤损害的任何部位,有明显损伤、烧伤史,瘢痕早期呈增生状态,充血水肿,色泽鲜红或暗红,稍高起皮面,边界不超越损伤范围,痒痛难忍,常有抓痕,6~12个月后有自然消退趋势,持续加压治疗数月效果好,单纯手术切除很少复发;而瘢痕疙瘩多见于3岁以上青少年,有轻微或明显损伤或无可察觉的损伤史,以前胸、肩背、上臂、下颌、耳、耻骨区及关节等部位好发,病变呈暗紫色质硬肿块,高出皮面,边缘向正常皮肤侵袭性持续生长,超出损伤范围,一般无自然消退趋势,但部分病变中心可变平退化,发红、痛痒持久,患者心理负担重,加压治疗多无效,单纯手术后易于复发,范围较原病变范围更大。需强调的是这两种病变的鉴别主要是依靠临床表现,早期在临床特征上难以区别,可通过详细询问病史,包括致病原因、演变过程、局部刺激因素、对各种治疗的反应,做出排除或肯定瘢痕疙瘩的诊断。 3.根据瘢痕疙瘩的临床分类选择瘢痕疙瘩治疗方法 2007年蔡景龙根据对瘢痕疙瘩的研究,提出了瘢痕疙瘩的临床分类方法,以指导瘢痕疙瘩的治疗方法的选择[2,4]。要点是:?根据瘢痕疙瘩发生的部位、数量,将瘢痕疙瘩患者分为单部位单发(一个部位发生一处瘢痕疙瘩病变)、多部位单发(二个或二个以上部位发生一处瘢痕疙瘩病变)、单部位多发(一个部位发生二处或二处以上瘢痕疙瘩病变)及多部位多发(二个或二个以上部位厚度,将瘢痕疙瘩单发病变分为四个亚类:小面积薄型:指厚度5mm、主要适合于手术+放射或瘢痕内药物注射为主的综合治疗;大面积薄型:指厚度5mm,需要分次切除病变或病变切除后采用皮瓣转移、皮肤软组织扩张术或植皮术修复+放射或瘢痕内药物注射为主的综合治疗,不适合于冷冻、激光或放射治疗。?根据瘢痕疙瘩病变数量,将瘢痕疙瘩多发病变分为两个亚类:孤立多发:包括多部位单发、单部位多发及多部位多发的孤立性病变,适合参照单发病变分次治疗,逐步消除病变;弥散多发:包括单部位多发及多部位多发大小不等或融合成片的弥散性病变,适合采用全身治疗方法或参照单发病变分次治疗,逐步消除病变。 4.明确瘢痕疙瘩治疗的主要方法和辅助方法 瘢痕疙瘩的治疗方法较多,分为手术方法和非手术方法[1-3]。在众多的治疗方法中如何选择瘢痕疙瘩的治疗方法?我认为应当从两个方面考虑,一是根据各种治疗方法的适应证和禁忌证、操作风险、疗效和并发症方面考虑选择,一是从瘢痕疙瘩具体的病情考虑。对于前者,应当区分出瘢痕疙瘩治疗的主要方法和辅助方法,对于后者,应当根据瘢痕疙瘩的临床分类选择瘢痕疙瘩治疗方法。 目前,瘢痕疙瘩的治疗以手术切除病变、瘢痕内药物注射和放射治疗为主要方法,通常采用是以手术切除病变为主的综合治疗,效果较好。如术前放射治疗-手术切除-切口边缘注射糖皮质激素-压力疗法、手术切除-预防性放疗-外用药物-口服药物等方法。手术方法应根据病变大小和周围组织情况选用瘢痕疙瘩切除缝合术,瘢痕疙瘩切除局部皮瓣、扩张皮瓣或游离皮瓣转移术或瘢痕疙瘩切除游离植皮术。单纯采用瘢痕内注射长效肾上腺质激素为主的药物及放射治疗主要用于小面积、较薄的瘢痕疙瘩治疗。放射治疗多用于手术后瘢痕疙瘩发的预防,现在也可以用于较薄的瘢痕疙瘩的治疗。药物口服、硅凝胶外用、激光治疗、加压疗法等,通常作为瘢痕疙瘩手术、放射治疗及瘢痕内药物注射治疗的辅助措施。 预防瘢痕疙瘩复发,早期治疗瘢痕疙瘩复发,是瘢痕疙瘩治疗中必须重视的问题,因为无论采用何种方法,瘢痕疙瘩都可能复发,有时甚至比原来的大,尤其是单纯手术后复发率很高,如没有特殊处理措施,应避免行单纯手术治疗,只有准备了预防瘢痕复发的措施,如术后即时或早期放射治疗、应用5-氟尿嘧啶或丝裂霉素C等化学药物浸泡冲洗切口等,才考虑手术治疗。为此,应当做好与瘢痕疙瘩患者的沟通交流、加强随访,实行瘢痕疙瘩防治的动态综合治疗,方能获得较好效果。 5.转变传统观念,选择早期手术为主的综合治疗方案治疗瘢痕疙瘩 过去很长一段时间内,因瘢痕疙瘩手术后复发率较高(文献报道为50% ~100%),且复发后较原来病变范围更大,生长更快,医学界不主张对瘢痕疙瘩进行手术治疗。这一认识似乎成了“铁”的规律,很多医师不敢建议瘢痕疙瘩患者或给患者做手术,甚至定义瘢痕疙瘩患者是瘢痕体质;许多患者也不了解该病的特点,畏惧手术。结果造成了许多瘢痕疙瘩患者失去了早期手术治疗机会,造成了后期治疗更加困难的局面。 现在的认识是瘢痕疙瘩应当尽早给予手术治疗。因为:①从瘢痕疙瘩的临床特点看,瘢痕疙瘩呈持续性、浸润性生长,病程长,没有自行消退现象,越长越大,这个特点决定了瘢痕疙瘩应早期治疗;②从瘢痕疙瘩临床治疗现状来看,以手术为主的综合治疗方案治疗瘢痕疙瘩,效果是确切的,只有手术治疗能最大限度地缩小瘢痕面积,最大程度的满足患者的治疗需求;③大量的事实证明,瘢痕疙瘩如不早期以手术为主的综合方法进行治疗,将失去最好的治疗时机,痛苦将伴随一生。 6.转变传统观念,接受瘢痕的放射治疗 放射治疗疾病是通过放射源释放的 X射线、γ射线和β射线产生的电离辐射生物效应来发挥作用的。常用的放射源包括:放射性同位素放出的α,β,γ线;X线治疗机和各类加速器产生不同能量的X线;各类加速器产生的电子束、质子束、中子束以及其他重粒子束等。各类射线的作用特点不同,目前放射疗法治疗瘢痕,主要是用软X射线或直线加速器产生的电子线( β射线)。 主要适应证为:?瘢痕易发部位创面瘢痕早期增生的预防或增生性瘢痕早期;?较薄、较小的增生性瘢痕或瘢痕疙瘩治疗;?瘢痕易发部位术后切口瘢痕增生的预防或瘢痕疙瘩手术后切口复发的预防。 总体原则是无论采取哪种照射方式及照射剂量,都应根据瘢痕种类、部位、生长时间、患者年龄、个体对射线的敏感性、瘢痕局部对射线的反应情况而定,坚持早期、小剂量、长疗程及总量控制的原则[1-3]。对手术后预防瘢痕复发,目前主张术后24小时内进行首次放疗,每天照射一次,每次300~500rad,在2周内给予1500~2000rad。 优点是无痛苦,疗效肯定,一般均比较安全;缺点是剂量较大时易于造成放射性皮炎,可出现皮肤发红、脱皮、毛细血管扩张和永久性的色素减退或沉着影响美观,仍有一定复发率。 目前有不少医生和患者或患者的家长担心该方法影响生长发育及具有潜在的致癌性而不愿意接受该治疗方法,事实上这是个误区,是受肿瘤放射治疗副作用的影响而产生的误解,因为瘢痕疙瘩放射治疗从射线种类、照射剂量和照射深度方面与肿瘤的放射治疗有很大的差别(表1),疗效远远高于风险 ,因此,我们要转变观念,接受放射疗法防治瘢痕。 为减少放疗副作用的发生,应注意以下事项:①尽量避免深部组织及非病变部位的照射;②严格掌握剂量,特别是单次剂量,尽可能采用小剂量、长疗程的方案;③头面部、躯干和近脊柱等部位选用穿透力弱的β射线;④眼睑和眼周放疗时,应特别注意对眼的保护;⑤肛门、会阴、阴囊、阴茎等部位放疗时,特别是对儿童及生殖年龄的男性,应特别注意保护睾丸;⑥儿童患者,应有选择的使用,注意照射部位的选择、减少照射剂量和深度,如在儿童时期,胸腺、乳腺及甲状腺部位应避免应用;⑦对范围大或不在一个平面上的皮损进行分野照射时,应使照射野内的X线量分布均匀,并注意避免重叠照射;⑧在放射治疗期间及照射后的3个月内,应避免各种物理因子(如日晒、热水烫洗)和化学因子(如药物中的煤焦油、水杨酸、碘酊等)的刺激。 7.不能泛用“瘢痕体质”的概念 瘢痕疙瘩常呈家族性多发倾向,同一个人在不同部位、不同时期发生的瘢痕均是瘢痕疙瘩,这说明瘢痕疙瘩的发生可能与个体体质有关。这个个体体质被称为瘢痕体质。通常认为瘢痕体质具有以下特点[1,2]:①家族中有多个患者,具有遗传倾向;②每个患者身体的不同部位、不同时期的受到不同原因的损伤均可出现瘢痕瘤样增生,那怕是不经意的轻微损伤。因此,瘢痕疙瘩与瘢痕体质的关系是:瘢痕体质患者受伤后一定会发生瘢痕疙瘩,瘢痕疙瘩患者不一定是瘢痕体质,不能当患者一有瘢痕疙瘩就定义患者为瘢痕体质。 从我20余年的临床经验来看,如果按照这2个条件来判断患者是否为瘢痕体质的话,到目前为止,在我的实践中几乎没有见到瘢痕体质的患者,说明真正的瘢痕体质的患者是非常罕见的。如同一个患者同一个部位或不同部位,伤后有的部位会长出瘢痕疙瘩来,有的部位瘢痕不明显;统一部位的切口,切口不同部分术后发生瘢痕的情况明显不同;同一个部位的瘢痕疙瘩对统一方法治疗的反应也不相同,有的好转消退,有的却继续长大;同一部位受到损伤后,不同时期发生瘢痕的情况不同;同样方法、同时进行的扎耳孔,一侧长瘢痕疙瘩,而另外一侧没有长瘢痕疙瘩等,我认为这些不是瘢痕体质的问题,而是与受伤或治疗时机体的全身和局部内环境情况密切相关,不能用“瘢痕体质”来解释。强烈的建议大家,不能泛用“瘢痕体质”的概念,让患者终生背上“瘢痕体质”的帽子而影响患者的正常生活。 8.细致沟通,医患配合,定期复诊,动态综合治疗 瘢痕疙瘩的治疗是个国际难题,目前还无特效方法治愈瘢痕疙瘩,要提高患者对治疗的满意度,必须给患者在治疗前做好细致客观的沟通,了解瘢痕疙瘩患者对治疗的要求是什么,对治疗效果的期望值有多高,患者的求治心态是否客观、通达,求医的动机、目的是否符合实际情况等,以便掌握患者心理状态,使患者对疗效的欲望值有个较为清醒和客观的认识,避免医疗纠纷的发生。 瘢痕疙瘩的治疗方法多采用综合治疗方法。这一过程,要取得良好的疗效,需要医患配合,患者定期复诊,动态综合治疗[1-3,5]。医患配合是指医生较熟悉瘢痕疙瘩的诊疗方法,能给患者提供客观真实有效的治疗方法;患者能够认识瘢痕疙瘩治疗的复杂性和艰难性,信任医师的治疗方案,切实按照医师的嘱托治疗。目前,瘢痕疙瘩的任何治疗方法都有一定的复发率,一定程度上瘢痕疙瘩的复发是难以避免的,患者要定期找治疗医师复查,及早发现复发征象,及早动态综合治疗,控制瘢痕疙瘩复发于萌芽状态,以获得较好的治疗效果。 瘢痕的综合治疗,是将其手术治疗与非手术疗法等多种方法结合在一起应用,是瘢痕治疗的常用方法和总的指导思想,瘢痕疙瘩的治疗也是如此。瘢痕防治动态综合疗法是在目前瘢痕发病机制和防治现状认识的基础上提出的提高瘢痕防治效果和患者满意度的治疗策略[1-3,6-10],是指导瘢痕疙瘩诊疗的总的原则。
 晋刚 主治医师 山西医科大学第二医院 放疗科1196人已读
晋刚 主治医师 山西医科大学第二医院 放疗科1196人已读 - 医学科普 又忙又累还胖了(转自丁香园)
我们都有这样的经验,太忙,太累,顾不上准点吃饭。 一段时间后,What ? 为什么体重没有减轻,反而明显增加了? 医院里体验最深的可能就是住院医生和科室老总了,只要生活规律打乱,一段时间下来体重必然飙升。(心疼的抱住各位胖医生 GG、护士 MM 一秒钟。) 这是一个大家都习以为常的现实,但是其中的机制却没人深究讨论,目前,来自 JAMA (美国医学会杂志)的一篇文章解释了这一现象。 人体节律到底是怎样的? 传统认识中大脑的视交叉上核(SCN)在调节人体昼夜节律中发挥重要作用。 但最近人们发现,人体外周系统中的多种器官组织中也存在时间节律基因。这些外周节律基因与中枢的 SCN 一起,共同参与人体时间节律调节。 研究发现,不规律的、间隔时间长的进食活动与睡眠缺乏可以导致外周和中枢节律失调,引起多种代谢疾病的发生。 在过去的二十年间,科学家们已经清晰的分析了人体 24 小时生活节律变化,而这项研究,则是在此基础上,进行有关生活节律(如睡眠、饮食)与机体代谢,进而和某些疾病(肥胖、糖尿病等)相关的分析。 是不是有点似曾相识?是不是有点像朋友圈经典谣言《身体排毒时刻表》?然而它们的原理可不一样。 研究是如何进行的? 这项实验通过专门设计的一款叫做 「myCircadianClock」的手机 App 进行人体节律的随访跟踪,包括受试者饮食、睡眠和活动情况。 研究在两周内,纳入了 10,000 名志愿者,采集他们的进食、运动、睡眠情况,并跟对其数据进行分析。 他们发现那些进食间隔在 10~12 小时的实验者,比进食间隔在 14 小时的实验者拥有更好的睡眠质量,体重改变也更为良好(更瘦)。 另一方面,在作息昼夜颠倒的跟踪人群中,他们罹患肥胖、糖尿病的概率较高:睡眠时间不充足会造成葡萄糖的代谢异常、饥饿感增加明显,人很容易变胖。 换而言之,充足睡眠有利于减肥。 研究的意义是什么? 尽管这项研究验证的是一个我们可能习以为常的概念,但是在科学,以及在临床指导方面,其还是有着重大意义。 首先,这项研究可以用于指导患者的生活节律,在以往的医患关系中,我们往往关注与患者的原发疾病,但是对其生活节律认识不足,在此之后,也许接诊伴发肥胖或糖尿病的患者,应更关注其本身生活习惯了。 其次,这种大数据、App 辅助的研究方式值得关注,以往的医学研究多关注于实验室、患者指标等。 而这次,通过大数据(10,000 名患者数据)的 App 分析,我们同样可以得到高水平的论据,并发布到 JAMA 这样的顶级杂志上。 最后,除了关心患者,医生也应该关心自己。研究者也发现,对于人体节律的调节,睡眠是最简单、也是最有效的方式。 「睡眠是最有效的药物,它可以看成是一边补充营养,一边进行锻炼。」
晋刚 主治医师 山西医科大学第二医院 放疗科986人已读





