辽宁省肿瘤医院内窥镜室科普号
- 精选 淋巴结穿刺活检术的意义
对于气管镜检查阴性(无法取病理的)肺癌患者,淋巴结穿刺活检术(TBNA和EBUS-TBNA)无疑为患者提供了另一种诊断的方法。TBNA的优点适用于EBUS无法探到的地方(比如气道严重狭窄图一,远端气道图二,以及小儿的气道图三)。EBUS的优点在于可以直视下对肿大淋巴结进行穿刺(图4和视频1)。尤其是淋巴结比较小的情况下。举例:患者因肺肿物加淋巴结肿大来医院就诊,来的时候淋巴结压迫上腔静脉导致脸肿脖子也肿大,呼吸困难。气管镜检查阴性,介入穿刺出血风险较大,气道压迫比较重,最终选择TBNA穿刺4R淋巴结,证实小细胞肺癌后进行放化疗。50天后,淋巴结缩小不见了,脸和脖子也不肿了,喘气也顺畅了。
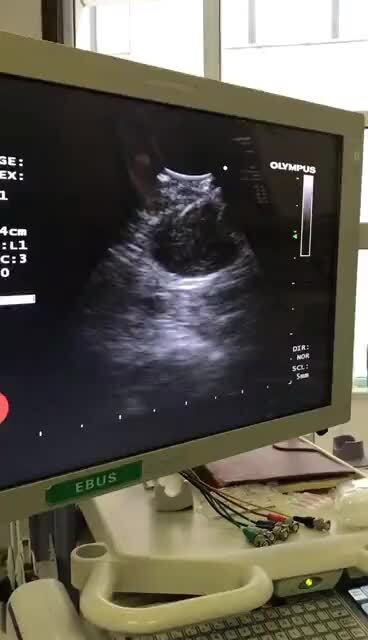 李庆庆 副主任医师 辽宁省肿瘤医院 内窥镜室781人已读
李庆庆 副主任医师 辽宁省肿瘤医院 内窥镜室781人已读 - 精选 金属支架置入术
常某,女,61岁,主诉为右肺下叶切除术后,呼吸困难。CT及气管镜可见气管下段肿瘤,伴血凝块附着。瘤触碰极易出血,无法取病理。经全院MDT后,遂决定硬质支气管镜下置入金属支架来扩张气道,压迫肿瘤减少气管内出血,提高患者的生活质量。2021年12月9日,患者于辽宁省肿瘤医院手术室顺利行硬质支气管镜下金属支架置入术,术后患者恢复良好,气道再通良好,呼吸困难及咯血症状均得到缓解,12月11号恢复顺利出院。
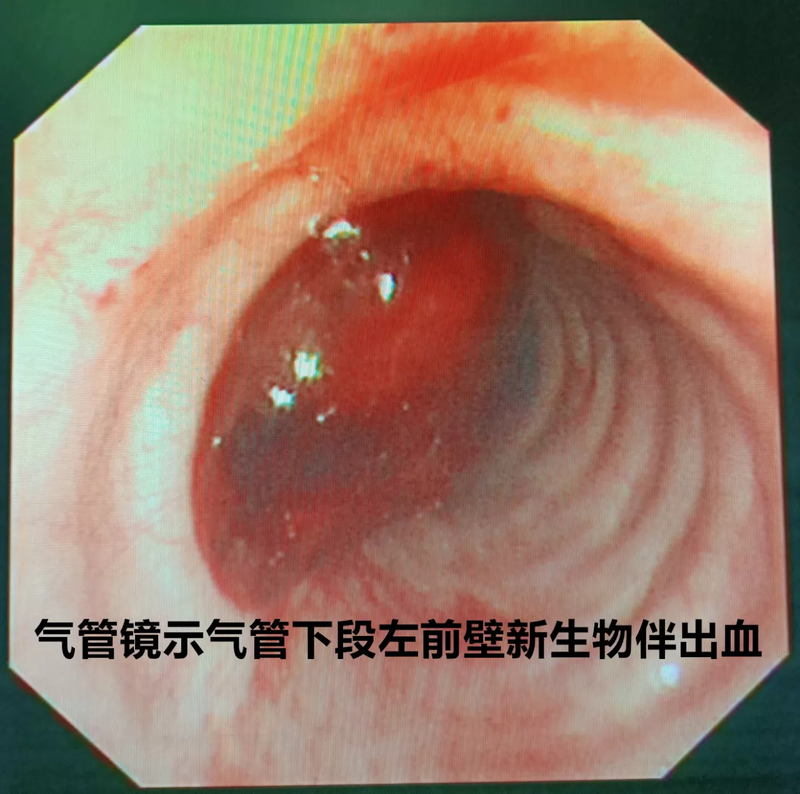 李庆庆 副主任医师 辽宁省肿瘤医院 内窥镜室217人已读
李庆庆 副主任医师 辽宁省肿瘤医院 内窥镜室217人已读 - 精选 胃镜检查无痛的好还是普通的好?
生活中人们一听说做胃镜检查,那头都摇的像拨浪鼓似的,即使是因为疾病必须得做,那也如同生命中的一劫,那么随着医疗技术的进步,无痛内镜的普及可以说是大大的减轻了内镜检查的痛苦。但是又会有人选择障碍又犯了?那么我们究竟该选择无痛还是常规呢? 其实最主要的还是看自己适不适合,常规内镜检查并不意味着有痛。我本人做胃镜检查选择的是常规检查,也是想把自己的体验分享给大家。总体上来讲我觉得常规检查是可以忍受的,我平时刷牙都恶心的不得了,经常感觉胃都要呕出来了,但是做胃镜时提前正确口服口咽局部麻醉药,我却没有恶心反应。那么怎么正确口服局麻药呢?先将一支利多卡因胶浆或者达克罗宁胶浆的一半分口咽下去,然后将剩下的药物仰头含在口中,尽量含服五分钟左右。内镜检查医生轻柔进镜时第一个难受的时刻是食管入口也就是人们常说的嗓子眼儿,这个时候你会感觉到有一块较大的食物状的东西,这时可以配合吞咽的动作,就会帮助医生顺利进入食管,随后只需要平静呼吸就不会有太剧烈的恶心反应,当胃镜进入胃内,医生会将胃腔充气,这时会感觉胃胀,这时候尽量控制不要将气体呕出,当然胃内太胀会不自主打嗝,排出气体,这时可以听检查医生的要求,配合医生做好检查,如果不停的呕吐,只会增加检查痛苦或延长检查时间。这就是我作为检查医生体验胃镜检查后的感受。 说完感受我给大家的建议是什么呢? 1、如果你比较年轻,身体条件不错,心肺功能不错,不是特别胖,颈部也不短,下巴颏也不小,平时睡觉没有严重的鼾声或憋醒等情况,还是建议选择无痛胃镜,这样可以舒适检查,也有助于检查医生充分细致地观察你的胃或者做一些镜下治疗 2、如果您有上面说的哪些情况,或者是年龄较大,从安全角度来讲建议选择常规内镜检查,年龄越大,一般口咽部反射一般越小。 3、无痛内镜国内外应用比较广泛,安全性比较高,但是也有一些风险,最常见的就是误吸、窒息,但麻醉医生会严格掌握适应症,并全程保护您的安全! 4、至于说无痛内镜检查会不会引起记忆力减退,目前没有明确的证据支持这一说法。而且一次无痛内镜检查的药物用量非常少,很快就会从体内代谢。 希望我的分享能解决您的困惑,胃镜检查是目前唯一可以发现和有效治疗早期胃癌及癌前病变的方法。如果您的您的年龄超过40岁,有长期反复的胃疼或者有胃癌家族史,您可以鼓起勇气做一次胃镜检查!我是辽宁省肿瘤医院内镜科副主任医师向国卿,用专业、耐心、细心竭诚为您服务!
向国卿 副主任医师 辽宁省肿瘤医院 内窥镜室2936人已读 - 精选 食管癌术后为什么吃饭还是噎?
有很多病人不幸罹患了食管癌,尽管医生为他把肿瘤切除了,术后恢复的还不错,但最近为什么会觉得吃饭还是噎呢?甚至有的病人还担心是否又复发了呢?其实有很多种情况可以会导致这样的感觉。 最常见的是生活习惯没有做出适应性的改变。正常食管大约长20-25厘米,当进食后食糜随着食管的蠕动就像蛇进食一样,一段一段收缩,将食物推送入胃。而食管癌病人术后,食管会明显缩短,特别是三切口术后者,正常食管剩余大约5-6厘米,而且吻合口呈瘢痕样改变,食管的蠕动功能明显减少 ,此时如果细嚼慢咽,一日多餐,梗噎感会显著减少,并不需要特殊治疗。 其次是反流性食管炎引起的。食管术后,食管与胃在胸腔内吻合,失去了原有的贲门结果,而贲门好比一道单向阀门,能够防止进入胃的食物反流入食管,长期的反流物刺激剩余食管粘膜形成炎症,甚至溃疡,病人会有进食不畅或梗噎感,有的可能会有烧心或进食疼痛感。这种情况应该首先改变生活方式如少吃多餐,餐后适量活动,切忌餐后卧床休息。如果通过改变生活方式不能缓解 也可以服用抗反流药物实验性治疗,一般不超过1周!不能缓解可能需要复查内镜以明确是否有狭窄或复发。 第三种情况一般需要相关检查如内镜、CT、钡透等检查确诊。单纯的瘢痕狭窄,可以采用球囊扩张改善梗噎症状,有时候需要仿佛多次扩张,手术一般相对安全。 除此之外还有一种情况突然出现进食梗噎,甚至连水都不能喝。这种情况应该是进食大块径、粗纤维,进食过快导致的堵塞,这种情况需要内镜取出食物团块即可。 总之,食管术后的病人要改变生活习惯,适应新的结构。梗噎不一定就是复发,放松心情!战胜病魔!
向国卿 副主任医师 辽宁省肿瘤医院 内窥镜室7256人已读 - 精选 气管镜下的诊断及高级诊断
支气管镜检查术前须知:1.检查当天禁食、禁饮(一般术前4-6小时)。2.携带胸片或CT及报告单和病历。3.着宽松衣服,需家属陪同检查。4.高血压患者用少许水按时服用降压药,将血压控制在正常范围(来时或来前测血压)。5.若有出血性疾病和糖尿病史应主动提前向医生说明。6.取下口腔单个活动性假牙。7.自带纸巾不能随地吐痰,请将痰液用纸巾包好,丢弃于黄色垃圾桶内。 支气管检查术后注意事项:1.术后病人需休息观察半小时方可离开检查室,术后可能出现鼻咽部不适、疼痛、声嘶、痰中带血、恶心、呕吐等,可于短时间或数日内自愈。术后如果出现呼吸困难、咯血量增多、胸痛或发热,需立即通知医生。2.术后半小时内以减少说话,以保护声带。3.术后2小时方可进食、饮水,以免因咽喉部仍处于麻醉状态而导致误吸。4.术后第一餐应进温凉流质或半流质食物,避免辛辣多刺食物。 气管镜下的高级诊断方法有: 1. TBLB(经支气管肺活检即所谓的盲检)让支气管镜的使用范围和控制领域更加扩大,比如周围性肺癌、外周的肺部结节的诊断。相比经肺穿刺要安全的多,损失小,发生严重出血和气胸的并发症发生率几率较小。 2. TBNA(经支气管针吸活检术)针对气管镜直视下不能窥见或仅表现为外压性表现的支气管腔外病变,如纵膈腔或肺门区淋巴结病变,常规的活检方法则不能获得有效的标本。这种情况下可利用TBNA(经支气管针吸活检术)来获取细胞学或组织学标本。实质就是应用一种特殊的带有可弯曲导管的穿刺针,通过气管镜的活检通道进入气道内,然后穿透气道壁对气管、支气管腔外病变如结节、肿块、肿大的淋巴结以及肺部的病灶等进行针刺吸引,获取细胞或组织标本,进行细胞学和病理学检查的一种技术。TBNA技术可用于各种良、恶性肺及纵隔疾病的诊断,对于肺癌的临床分期意义重大。从而极大地提高了气管镜的诊断率和应用范畴。 3. 超声支气管镜引导的经支气管针吸活检术(endobronchial ultrasound–guided transbronchial needle aspiration,EBUS–TBNA):可以穿刺气管或支气管旁的淋巴结和肿块,有助于肺癌诊断和淋巴结分期。传统TBNA根据胸部CT定位操作,对术者要求较高,不作为常规推荐的检查方法,有条件的医院应当积极开展。EBUS–TBNA实时进行胸内病灶的穿刺,对肺癌病灶及淋巴结转移能够获得精确病理及细胞学诊断,且更具有安全性和可靠性。 4.手绘定位刷检周围型肺癌。对于气管镜检查阴性的肺占位患者,内镜检查医生通常根据CT的报告结果选择大致的毛刷取样部位,这样病变目标支气管在亚亚段分支以更远级数的时候就不够精确了,这种几乎“盲目刷检”的敏感性就比较低,约为17%。为提高我院内镜科气管镜室对周围型肺癌诊断的阳性率,本人2018年2月于中国医学科学院肿瘤医院学习手绘定位,将二维的CT信息转换成气管镜下的管腔相对位置分布,根据薄层CT绘制支气管镜检查进镜路线,支气管镜观察后沿目标支气管,应用毛刷取样,阳性率可达31.5%,如果病变直径大于3厘米,阳性率甚至可以达到50.9%,大大提高了周围型肺癌的阳性率。 自2018年11月15日起辽宁省肿瘤医院内镜科气管镜室已通过手绘定位刷检周围型肺癌阳性结果5例(其中3例分别与手术大病理,EBUS-TBNA穿刺病理及CT引导下穿刺病理结果一致),阳性率62.5%(5/8),2018年11月23日起共行TBNA穿刺16例,阳性率81.25%(13/16),EBUS-TBNA(在胸外科孙楠主任的指点下) 1例(与术后大病理结果一致)。
 李庆庆 副主任医师 辽宁省肿瘤医院 内窥镜室2961人已读
李庆庆 副主任医师 辽宁省肿瘤医院 内窥镜室2961人已读 - 精选 声带息肉切除
患者于外院鼻咽喉镜检查提示右侧声带前部息肉样隆起,鼻咽喉镜下切除困难。拟来我院行手术室内全麻下手术治疗。我院复查鼻咽喉镜后予以鼻咽喉镜下完整切除,病理回报良性息肉。三周后及3月后复查鼻咽喉镜,息肉切除干净。避免了手术。
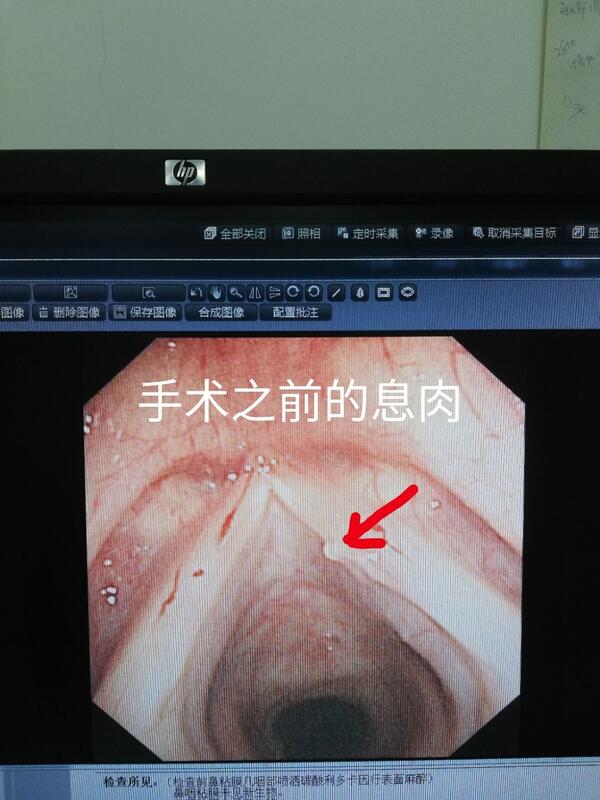 李庆庆 副主任医师 辽宁省肿瘤医院 内窥镜室1436人已读
李庆庆 副主任医师 辽宁省肿瘤医院 内窥镜室1436人已读 - 还在认为医生2分钟就能做完胃镜检查就是技术好吗?NO!!!
高质量的胃镜检查不仅需要更长的时间,更需要优秀的技术,更先进的设备和足够的耐心!!!【金山文档】医视点 精细胃镜使内镜进入“显微时代”https://kdocs.cn/l/chBMK2zq8CjY
向国卿 副主任医师 辽宁省肿瘤医院 内窥镜室49人已读 - 图文文章 食管癌术后复发放化疗引起气管残胃瘘覆膜支架封堵
患者男,71岁,食管癌术后9年。2022年1月复查,气管镜可以见到气管膜部肿瘤复发,取病理鳞癌。行放化疗后,肿瘤细胞坏死引起气管残胃瘘。胃液通过瘘口一直反流到气管,引起反复发烧的肺炎。行全麻硬镜下覆膜气管支架封堵瘘口。 经气管镜可见瘘口,通过瘘口可见胃内的胃管支架置入前可见气管食管瘘瘘口 支架置入术后,可见覆膜支架完全封堵瘘口 支架置入术前吸入性肺炎比较重 支架置入术后肺炎减轻 文献报道,一旦发生继发性气管-食管瘘往往预后不良,大多数患者在一月内死于呼吸道感染和营养不良。该患者支架置入术后依旧存活。
 李庆庆 副主任医师 辽宁省肿瘤医院 内窥镜室61人已读
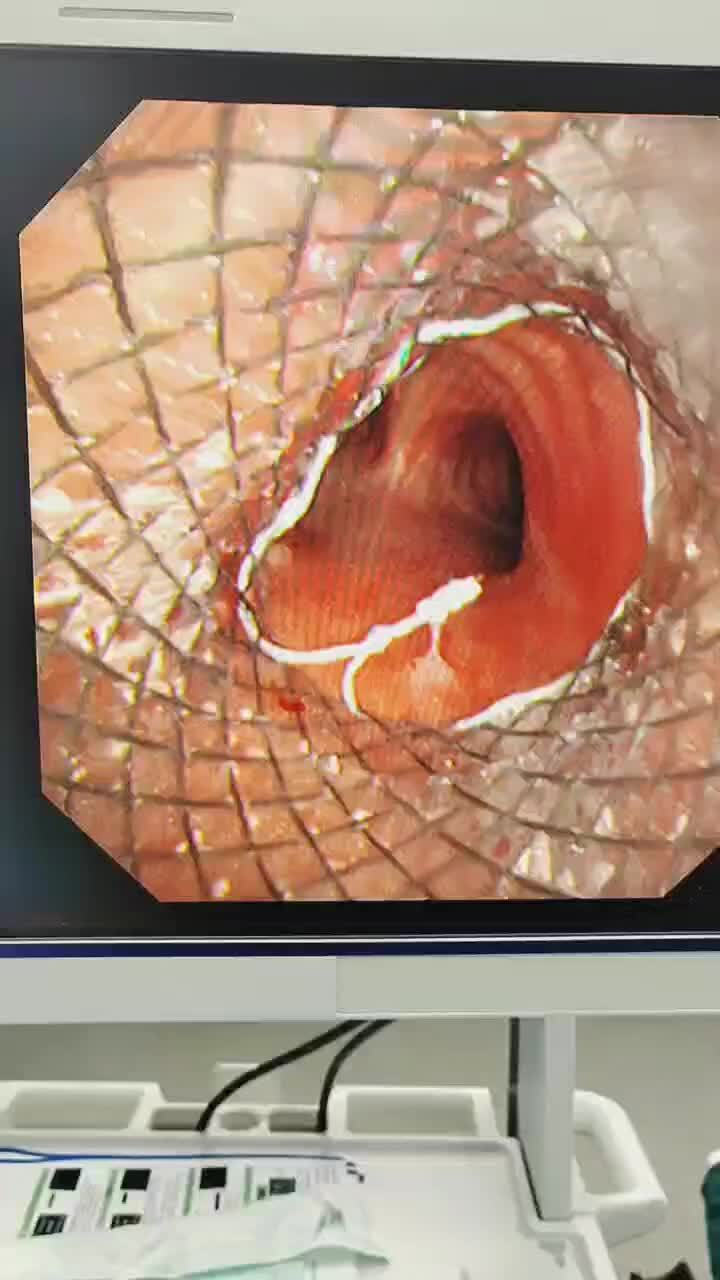
李庆庆 副主任医师 辽宁省肿瘤医院 内窥镜室61人已读 - 气管内肿瘤切除术
患者右肺中下叶切除术后若干年,左主支气管开口又长起来了新生物,取病理鳞癌。已经不适合外科开刀手术,经全院MDT讨论后,决定在气管镜下切除左主支气管肿瘤。遂于全麻硬镜下行肿瘤电圈套器切除,氩气根部减瘤术。术后左主支气管开口肿瘤处可见瘢痕,半年后复查粘膜光滑完整。
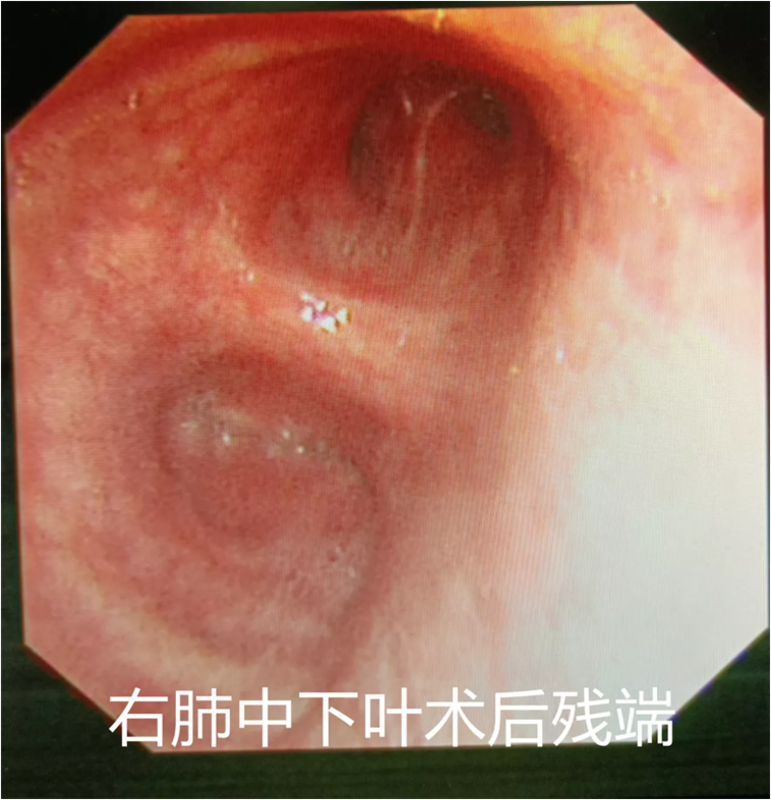 李庆庆 副主任医师 辽宁省肿瘤医院 内窥镜室239人已读
李庆庆 副主任医师 辽宁省肿瘤医院 内窥镜室239人已读 - 反流性食管炎
1.定义:是由十二指肠液,胃液反流至食管引起的食管粘膜炎症。2.症状:食管症状:反流,烧心,嗳气,胸痛,吞咽困难,胸骨后不适,上腹痛,呕吐,呃逆等。食管并发症:食管炎,食管溃疡,食管狭窄,出血,食管息肉,Barrett食管,食管腺癌等。气道症状:咳嗽,咳痰,哮喘,咽异物感,咽痛,声音嘶哑,喉痉挛,打鼾,胸闷,气促,突发耳聋,鼻塞,流涕等。气道并发症:声带接触性肉芽肿,声带白斑,声带息肉,声门下狭窄,扁桃体肥大,腺样体肥大,中耳炎,支气管扩张,COPD,吸入性肺炎,肺纤维化,咽喉肿瘤等。终末器官效应:心律失常,高血压,睡眠障碍,贫血,消瘦,菌群失调,植物神经功能紊乱,焦虑或抑郁等。3.胃镜下的表现:主要表现为充血,糜烂,溃疡等,病变多以食管下段明显。4.治疗一般疗法:改善生活方式是一种简便而有效的治疗方法,如戒烟,控制饮酒,减少脂肪食物的摄入,勿饱食,睡前2-3小时勿进食,抬高床头睡眠等。药物治疗:针对反流的药物如抑酸剂H2受体拮抗剂,质子泵抑制剂及螯合胆汁药物铝碳酸镁等,附近反流物排空的药物如多潘立酮,莫沙必利等。内镜下治疗:主要适用于需长期大剂量服药或不能坚持服药者。常用方法有射频治疗,局部注射(植入)治疗及贲门缝合术。
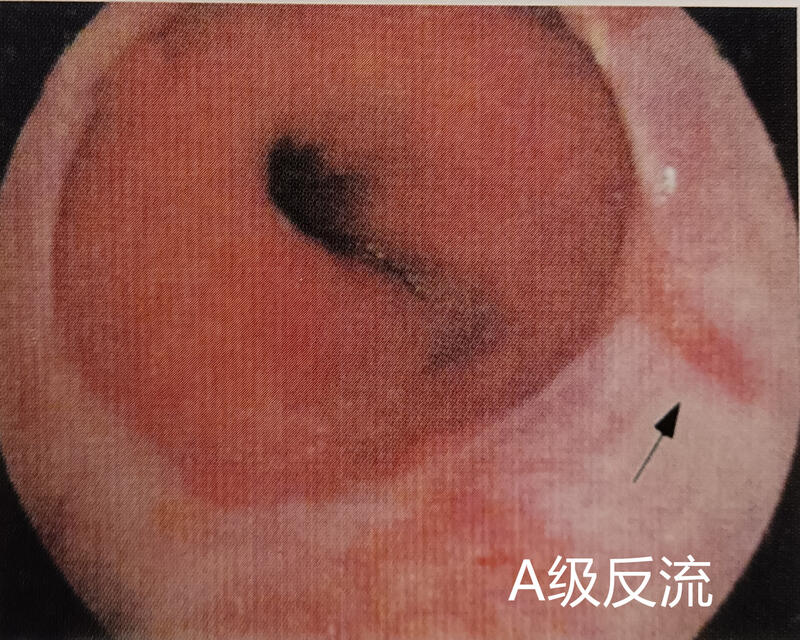 李庆庆 副主任医师 辽宁省肿瘤医院 内窥镜室745人已读
李庆庆 副主任医师 辽宁省肿瘤医院 内窥镜室745人已读



