普陀区中心医院微创外科科普号
- 精选 单孔腹腔镜疝修补
腹腔镜手术来治疗疝气,相信大家都已经不陌生了。其优点非常多,具有创伤小、术后疼痛轻、恢复快以及复发率比较低等逐渐得到患者的认可。但是一提起这个微创手术,人们首先想到是在肚皮上打起码三个洞。比如这样, 或者这样:殊不知,我们现在做腹腔镜疝气手术只需在肚脐眼上打一个小小的洞就可以搞定啦。随着腔镜技术和器械的不断进步,外科医师们正致力于不断减少“打洞“的数量、缩短洞口的长度,力求达到“无瘢痕手术”的效果。经脐单孔腹腔镜技术应运而生,它是在传统腹腔镜手术技术基础之上的又一提高,号称“微创中的微创”,可以使外科医师在不给患者留明显疤痕的情况下成功地实施手术。患者术后不适感和疼痛明显减轻。同时降低了戳卡孔带来的相关风险如出血、戳卡孔疝以及器官损伤的发生率。其次,单孔法只在脐的皱襞内切开小口,一般1.5-2cm左右,术后用可吸收线缝合或医用胶黏合,无需拆线换药,愈合后被脐部遮掩几乎难以察觉。这对患者心理上的安慰作用是十分有意义的,特别对未婚和青年人更为合适。从而使一些因顾虑腹部遗留切口疤痕的轻症患者也能早期接受治疗。有人可能会有疑问,这么小的一个洞能把疝气开好么?答案是完全没问题。随着单孔装备的改进以及技术的提高,我院普外8区腹壁疝专业组目前已广泛开展腹股沟疝单孔TAPP/TEP手术,也确实给患者带来了更多选择和福利。专家介绍:司仙科,副主任医师,中国中西医结合协会疝外科专家委员会委员,上海市医学会普外科分会第十届委员会疝和腹壁外科学组委员,《中华疝和腹壁外科杂志》通讯编委,第三届腹腔镜疝手术视频大赛上海及全国中区一等奖。擅长各类疝的微创治疗。专家门诊时间:周三下午1:30-3:00
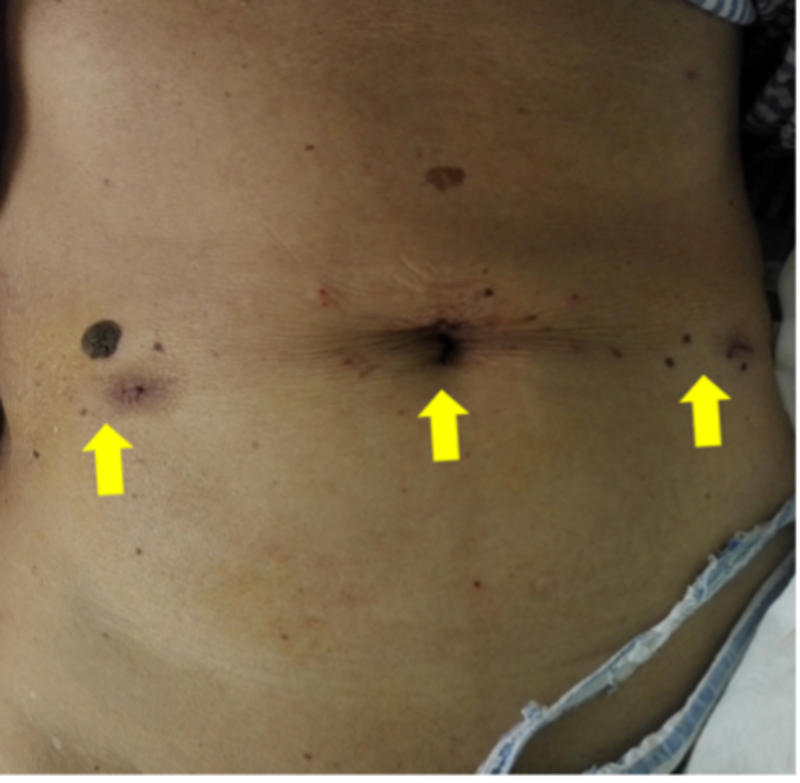 司仙科 副主任医师 上海市普陀区中心医院 微创外科279人已读
司仙科 副主任医师 上海市普陀区中心医院 微创外科279人已读 - 精选 腹外疝的前世今生
所谓“腹外疝”即人体组织或器官一部分离开了原来的部位,通过人体间隙、缺损或薄弱部位进入另一部位,俗称“疝气”,可分为腹股沟疝和腹壁疝。 先说说腹股沟疝,这个疾病估计从猿猴开始直立行走后就有了,因为腹股沟区从四条腿行走的水平位置,变成了两条腿走路的最下方位置。腹腔压力的改变导致局部的压力变大,使得先天性或后天性腹股沟区域薄弱,最终生成腹股沟疝。所以可以说,疝伴随着整个人类的进化史,是人类及直立动物所特有的疾病。 早期的腹股沟疝的手术治疗是残酷野蛮和血腥暴力的。公元前40年,Celsus采用腹股沟管切开,阴囊切开睾丸切除,疝囊分离后切除和缝合内环,术后切口敞开,让伤口发生炎症形成瘢痕愈合,甚至用烙铁烫烧伤口以形成更多的瘢痕来治疗腹股沟疝,可想而知当时患者的痛苦程度。直到17-19世纪及文艺复兴时期,实体解剖学遍及整个欧洲,人们对腹股沟区域的解剖更加明了精细,手术也不像既往时那般野蛮,烙铁不用了、“蛋蛋”也保住了,但是没有制定规范化手术,进入“乱补”时代。这种状况直至1884年Bassini首创的Bassini修补术,才算是真正意义上的疝修补术,他将疝囊高位结扎、游离精索、切开腹横筋膜、修补内环、加强腹股沟管后壁修补,这种术式被誉为疝手术史上的第一个里程碑,直到目前仍在应用中,并发挥着重要的作用。 在Bassini疝修补术发明后100多年来,先后涌现出200多种手术方法,经典术式有McVay修补术、Shouldice修补术等等。但是有些巨大的腹股沟疝,有的疝修补术后反复复发,没有正常组织结构可以提供再次修补,还有复发率较高,术后疼痛等等,这些问题一直困扰着疝外科医生和病人。所以能不能找到一种合适的“布”来补上这个“洞”呢?于是乎,各路大神脑洞大开,历史上有放布的(是真的衣服上剪下来的布哦),有放不锈钢网的,有放银丝网的,甚至有放蚊帐的,直到聚丙烯材料的广泛使用…… 疝手术历史上的第二个里程碑奖应该颁给美国洛杉矶疝中心著名的疝外科专家Lichtenstein,他于1989年提出“无张力疝修补手术”概念,使得人工合成的各种补片得以广泛的应用,是疝外科史中的一场革命,推动了疝外科手术及修补材料等一系列的变革。有了补片,医生就可以最大限度地保留人体原有的生理结构和组织层次,这类手术不需要将两边的组织强行拉合,因为没有张力,所以我们称之为“无张力”修补术。患者术后疼痛轻,非体力劳动者术后一周即可恢复日常工作,复发率也降低到了1%以下。 再谈谈疝手术的第三个里程碑。随着微创技术的不断应用和医疗水平的不断完善,腹腔镜手术也受到疝外科医生们的高度关注。早在1990年Schultz有报道经腹腔腹腔镜下疝修补术(TAPP术),这种手术方式创伤小,术后恢复快,术后疼痛轻,肌前修补不破坏腹股沟管结构,复发率低,大大的降低了手术的并发症,促进术后的快速愈合,术中还可以探查对侧有无隐匿性疝,可以同时行双侧疝修补。 当然,还有完全经腹膜外途径修补术(totally extraperitoneal approach,TEP),腹腔内网片修补术(intraperitoneal onlay mesh, IPOM),经腹腔部分腹膜外疝修补术(trans-abdominal partial extra-peritoneal,TAPE)等等。标准腹腔镜一般要打三个口,随着单孔腹腔镜技术的出现,其代表着目前国际最前沿微创技术。数据表明,单孔腹腔镜手术比标准腹腔镜手术在术后疼痛更轻、术后康复更快。因此,单孔腹腔镜技术是微创手术理念的又一次飞跃,对手术医生提出了更高的要求,要求医生具备更熟练的镜下操作技术。 腹壁疝是腹外疝中除去腹股沟疝、股疝以外的其他腹外疝的统称。腹壁疝占所有腹外疝的15%左右,虽然在数量上少于腹股沟疝,但病情和治疗相对于最常见的腹股沟疝要复杂一些。按照发生的解剖位置分类包括脐疝、白线疝、腰疝、半月线疝;因手术切口愈合不良而发生的是切口疝、造口旁疝。成人手术同样分为开放及腹腔镜修补。腹腔镜腹壁疝修补术不在腹壁做切口,通过3~5个穿刺孔完成手术,对患者创伤小,患者术后恢复快,但费用较高,对手术医生的操作要求也较高。目前对大多数的切口疝、造口旁疝、半月线疝都首选腹腔镜补片修补术。小结:成人疝气是不会自己愈合的,只会越来越大,手术治疗是唯一可靠的方法。当疝块不能回纳时,可出现明显疼痛,甚至有腹胀、呕吐等肠梗阻的表现,称为“嵌顿疝”,严重时会造成肠坏死、肠穿孔,进而危及生命。所以,切记,小洞不补,大洞吃苦,勿以“疝”小而不为。注:文中相关手术图片版权所有,未经授权请勿转载。
司仙科 副主任医师 上海市普陀区中心医院 微创外科2352人已读 - 精选 无症状胆囊结石到底要不要手术
很多患者体检时才发现有胆囊炎胆囊结石,但是没有剧烈疼痛过!那么这种情况到底要不要手术呢? 这是前几天群里一位医生朋友的转帖。普通胆囊炎胆结石,体检发现2-3年,手术后发现意外胆囊癌! 胆囊结石可能变为胆囊癌 随着现代影像学检查的进步,人们对这一问题显得尤为关注。由于无症状胆囊结石呈现良性的自然病程,常规尸检资料显示,约有半数的胆囊结石患者生前并无症状,因此有不少的人主张不要行预防性胆囊切除。然而另一些研究显示,胆囊癌与胆囊结石的发生存在着极为密切的关系。有70%~80%的胆囊癌伴有结石,并认为胆囊结石是胆囊癌的一种癌前病变。有人指出,有胆囊结石的病人患胆囊癌的危险性是无结石者的6~15倍,结石的大小与胆囊癌的发生率也存在密切关系。40%的胆囊癌患者结石大于3cm,12%小于1cm,且直径3cm以上者发生胆囊癌的危险性要比1cm以下的高10倍。患结石时间长短亦与胆囊癌发生相关,胆囊结石长期存在往往会引起胆囊萎缩、钙化,而钙化性胆囊或瓷样胆囊患者中,有20%~60%的患者发生胆囊癌。 近年研究还显示,国内老年人胆石病发病率为8%~10%,随着年龄的增长发病率亦增高,80%以上的老年人胆囊结石的发生率可达23%。伴有胆囊结石的糖尿病患者其急性胆囊炎的发生率明显增高,为13%~16%,且一旦发生并发症其死亡率将增加5倍。儿童的胆囊结石多数与某些易感因素相关,如遗传性球形细胞增多症不仅出现溶血性贫血,亦致胆石症,其发生率随年龄的增长而增加。其20岁以上的患者,有50%并发胆石症。 综上所述,无症状胆囊结石虽无明显自觉不适,但并非对人体没有危害,只不过目前尚难做出对人体危害的早期诊断而已。一旦出现明显不适,往往已经危及生命,故有人主张行预防性胆囊切除。因为,切除一个可能癌变的胆囊给病人带来的益处应该说比手术风险更大。 目前认为无症状胆囊结石者有下列情况之一,可行择期性胆囊切除术。 ●中老年女性胆囊结石患者。 ●病程长,胆囊结石病史在5年以上者。 ●胆囊结石患者B超提示胆囊壁有局限性增厚或瓷样胆囊。 ●胆囊结石直径大于1cm以及结石嵌顿于胆囊颈部者。 ●近期上腹胆囊区疼痛变为持续性疼痛,并有明显乏力、消瘦等症状的胆囊结石患者。 ●胆囊腺肌瘤及腺瘤合并结石者。 ●胆囊息肉样病变,病灶直径大于10mm者,或胆囊结石合并息肉样病变者。 ●糖尿病合并胆囊结石者(在糖尿病已控制时)。 ●儿童胆囊结石。 ●有胆囊癌遗传种系合并结石者。 ●老年人或有心肺功能障碍合并结石者。因为胆结石一旦急性发作或发生并发症而被迫施行急诊手术时,危险性远较择期性手术大
 司仙科 副主任医师 上海市普陀区中心医院 微创外科2423人已读
司仙科 副主任医师 上海市普陀区中心医院 微创外科2423人已读 - 精选 Spyglass——胆道疾病可视化诊治的利器
胆道狭窄的诊断一直是困扰广大胆道外科医师的一个难题,准确判断胆道狭窄的性质是我们努力的目标,但根据现有的影像学手段很难做出准确的诊断。Spyglass的出现为不明性质胆道狭窄的诊断提供了有力的武器。Spyglass是一种超细的胆道内窥镜,借助于ERCP技术,可将Spyglass置入胆道内进行直视检查,发现可疑病变后可以准确定位获取病理。该技术的优势包括:1.避免将良性胆道狭窄作为恶性疾病进行手术;2.能够获取病理,尽早诊断恶性病变;3.对于胆总管内巨大、多发的结石,可通过Spyglass进行激光碎石,避免开腹手术。肝门胆管狭窄,通过Spyglass获取病理证实为肝门胆管癌胆总管狭窄,通过Spyglass获取病理证实为炎性狭窄肝门胆管狭窄通过Spyglass获取病变组织Spyglass激光碎石
李炜 主任医师 上海市普陀区中心医院 微创外科1.1万人已读 - 精选 这些年,我们内镜治疗的胆道恶性梗阻
胆道恶性梗阻最大的特点就是无痛性黄疸,患者在出现黄疸初期往往无其他显著的不适,直至黄疸加深,出现皮肤瘙痒或经家人提醒方来就医。 引起胆道恶性梗阻的常见疾病包括:胰腺癌胆管癌壶腹癌胆囊癌肝癌胃肠道肿瘤淋巴结转移所以胆道恶性梗阻有以下几个特点:原发肿瘤恶性程度高一旦出现黄疸多为中晚期手术范围大、创伤大、风险高(如肝门胆管癌根治术、胰十二指肠切除术等)部分患者已失去手术根治机会或无法耐受手术,或处于肿瘤晚期原发肿瘤尚不致命,但胆道梗阻不解除,患者可因肝功能衰竭短期内导致死亡我们微创外科利用内镜技术近年来治疗了数百例胆道恶性梗阻患者,以最小的创伤使这条生命之路再通,提高了胆道恶性梗阻患者的生活质量,并延长了部分患者的生存期。现将我们治疗的部分患者介绍如下:病例1 患者,男,74 胰腺癌导致胆道梗阻,皮肤巩膜黄染明显,总胆红素302umol/L,直接胆红素 189 umol/LCT见胰头肿瘤,胆胰管扩张MRCP见胰腺段胆管截断,胆胰管扩张胆道内留置金属支架透视下留置胆道金属支架患者,男,60岁,胰腺癌,留置胆道塑料支架MRCP见胰腺段胆管狭窄胆道内留置塑料支架,见黑色胆汁流出放射图像见胆道内塑料支架在位患者,女,64岁 皮肤巩膜黄染2周入院,ERCP证实为壶腹癌,已行胰十二指肠切除术MRCP见胆管扩张,胆道下端似有充盈缺损CT见乳头肿瘤内镜下见乳头肿大乳头切开后见菜花样肿瘤患者,男,88岁,因皮肤巩膜1月入院,曾行胃大部切除术(毕II吻合),入院后证实为胆管癌,留置胆道金属支架胆道内留置金属支架该患者消化道改建术后,操作困难,但仍顺利完成胆道金属支架置入术患者,女,83岁,结肠癌术后肝门部淋巴结转移,导致患者黄疸,行ERCP鼻胆管引流该患者黄疸较深,先行留置鼻胆管,择期更换支架本文系李炜医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
李炜 主任医师 上海市普陀区中心医院 微创外科3361人已读 - 精选 Oddi括约肌功能障碍——一种经常被忽视的常见病
Oddi括约肌功能障碍(sphincter of Oddi dysfunction,SOD)是指肝胰壶腹括约肌运动功能异常或存在结构性改变(如炎性狭窄),在临床上导致反复发作的上腹部疼痛、胰腺炎和肝功能异常。过去认为该疾病在我国发病率较低,其实是临床医师对该疾病认识不足,导致许多患者未能获得正确诊断。SOD多见于胆囊切除术后的女性患者,临床表现常不典型,患者最多的主诉为反复发作的右上腹疼痛。在过去,排除了其他器质性疾病,如胆总管结石、胆道肿瘤后,常将其笼统称为胆囊切除术后综合征,这其实是不严谨的、不正确的,因为SOD也可见于胆囊未切除的患者。错误的诊断往往意味着患者不能及时获得有效的治疗。根据我们治疗该疾病的经验,现将SOD的特点总结如下:1. 女性患者多见;2. 胆囊切除术后患者多见;3. 有反复发作的右上腹痛;4. 有胰腺炎病史;5. 影像学检查可见胆总管扩张及胆总管下端狭窄;6. 实验室检查可见肝酶异常增高或血淀粉酶增高;7. 排除了胆道系统器质性疾病及其他脏器的疾病;当符合3、5、6、7条件时,就基本可以确诊SOD,并且该类患者接受内镜微创治疗后症状可迅速缓解,疗效十分显著。普陀医院微创外科肝胆治疗组近期连续治疗多例SOD患者,这些患者在接受内镜下乳头括约肌切开术后,症状明显缓解,取得良好效果。病例1,患者,女性,55岁,反复发作右上腹痛,伴高热,体温39度,预抗感染治疗后均可好转,外院多次治疗未能明确病因。辅助检查:肝功能:总胆红素、直接胆红素正常,碱性磷酸酶及γ-GT增高;MRCP提示胆总管扩张。入住我院后诊断为SOD,并接受ERCP治疗,该患者术中见十二指肠乳头开口狭小,行乳头切开术,术后恢复顺利,随访至今,未再出现腹痛、发热等症状。图1 患者MRCP影像,见胆总管扩张图2 内镜下见十二指肠乳头开口狭小图3 插管成功后胆道造影,排除胆道肿瘤图4 行乳头切开后的情况病例2 患者,女性,56岁,反复发作右上腹痛,无发热。辅助检查:肝功能:总胆红素、直接胆红素轻度增高,碱性磷酸酶及γ-GT增高;MRCP提示胆总管扩张。入住我院后诊断为SOD,并接受ERCP治疗,术中所见与病例1相似,行乳头切开术,术后恢复顺利,随访至今,未再出现腹痛等症状。图1 MRCP提示胆管扩张图2 内镜下见乳头开口较小,插管成功后留置导丝图3 行乳头切开术病例3 患者,女性,50岁,反复发作右上腹痛,无发热,有胰腺炎病史。辅助检查:肝功能:总胆红素、直接胆红素正常,碱性磷酸酶及γ-GT增高;MRCP提示胆总管扩张。入住我院后诊断为SOD,并接受ERCP治疗,行乳头切开术,术后恢复顺利,随访至今,未再出现腹痛等症状。图1 MRCP提示胆管扩张图2 插管成功后见胆总管轻度扩张,结合病史,考虑SOD图3 切开后的十二指肠乳头本文系李炜医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
李炜 主任医师 上海市普陀区中心医院 微创外科1万人已读 - 精选 这些年,我们内镜下治疗的结石
胆囊里面有石头,要不要开刀?当然需要,而且要尽早,否则胆囊里面的石头会落入胆总管,引发黄疸、胆管炎、胰腺炎,看看可以落下去多少石头吧!这是一个45岁的男性患者,因腹痛、黄疸入院,内镜取出胆总管结石后,胆囊内结石反复落入胆总管,我院微创外科肝胆治疗小组采用双镜联合(腹腔镜胆囊切除+ERCP取石)技术,通过多次取石,成功治愈。第一次ERCP取出胆总管结石,见胆囊管及胆囊内多发小结石,那个密密麻麻像石榴籽的就是胆囊内的结石几天后造影,天哪,胆囊内的石头掉下去十几颗啊,石榴籽进入胆总管了!内镜下取出的结石依靠极大的耐心,终于掏干净了!2. 胆总管内的小石头要不要治疗?当然需要,它会长大、长多啊。这是一个75岁的患者,十年前在我院发现胆总管结石,建议手术,患者拒绝,然后,石头变成这样了……红心内黑色的就是石头,足有6*3cm,好吧,长这么大个,我们只好开刀了。还有个患者,一年前急性胆管炎,Mirizzi综合征(这是什么鬼?就是大石头卡在胆囊管和肝总管交界处了,上不去也下不来,影响了胆汁排出,引起发热、黄疸、腹痛),内镜下取石困难,遂留置胆道支架,叮嘱患者3月后入院手术,结果没来,没想到一年后再见成了这样……一年前的样子,箭头所指为卡住的石头一年后竟然多出了这么多石头没关系,我们微创外科还有办法,为该患者施行了腹腔镜下胆囊切除+胆道镜取石+ERCP取石,三镜联合(腹腔镜+胆道镜+十二指肠镜)终于取净了结石,而且创伤很小! 该手术具体内容、图片及相关介绍请看我院四大帅哥之首司仙科的文章(还没写好,随后发表)。3. 肝内胆管结石要不要治疗?当然需要,肝内胆管结石会引起慢性胆管炎,长期反复发作可合并胆管癌啊这是一位60岁女性患者,肝内外胆管多发结石,注意左肝内胆管好大一颗石头啊没关系,利用内镜微创技术,我们都可以把石头取出来。遗憾的是,该患者最终因合并肝内胆管细胞癌不幸去世。胆道结石虽然是良性疾病,但有时会引起严重的后果,需要引起医务工作者和患者的重视。我们普陀区中心医院微创外科将腹腔镜、胆道镜及十二指肠镜治疗技术与先进的治疗理念相结合,不断开拓创新,希望能够为广大患者提供更加优质的服务。本文系李炜医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
李炜 主任医师 上海市普陀区中心医院 微创外科7984人已读 - 精选 腹腔镜胃镜联合治疗胃间质瘤
日前,我院微创外科与消化内科合作,成功开展了首例“腹腔镜胃镜双镜联合胃间质瘤切除术”,实现了我院微创技术的新跨越。手术由普外科曹亦军主任医师及消化内科金磊医师联合完成。 老家浙江的陈女士两个月前出现了上腹部的胀痛不适,来我院进行胃镜检查,提示胃体间质瘤考虑,大小约3*50px,内镜医生建议行外科手术治疗,联想到腹部长长的手术疤痕,让陈女士一直犹豫不决,有了转院治疗的想法。消化内科曹勤主任了解情况后,与我院微创外科曹亦军主任联系,共同制定了腹腔镜胃镜双镜联合进行胃间质瘤切除的手术方案,经与患者及家属耐心沟通及详细讲解病情后,患者决定在我院接受治疗。 手术当日,相较于以往,手术间里多了个“家伙”——胃镜机器。全麻成功后,曹亦军主任先行在患者腹部打了4个5毫米至1.2厘米的小孔,置入腔镜器械,对肿块周围血管进行了细致地分离。随后消化内科金磊医师对胃腔内间质瘤进行了内镜下切除,由于肿瘤来源于肌层,侵及浆膜,切除病灶后胃壁存在局部缺损,由曹亦军主任和张计训副主任采用腹腔镜器械完成缝合、修补。标本经口取出后,腹壁仅留有4个很小的创口。手术过程顺利,历时2小时,术中出血仅30ml。患者术后第一天即下床活动,第三天即进食流汁,目前已康复出院。 据曹亦军主任介绍,以往对胃间质瘤的治疗常局限于外科手术,患者往往需要接受传统的开腹手术,即在腹部做一个超过10厘米的切口,创伤大、住院时间长、恢复慢。有时虽然胃部间质瘤病灶并不大,但患者术后腹部却要留有一道长长的手术疤痕,很多病人难以接受。随着内镜及腹腔镜技术的发展及专科医师操作技术的娴熟,微创外科得到迅猛的发展。腹腔镜、胃镜联合或者腹腔镜、结肠镜联合治疗胃肠道小病灶,其优点是病灶精确定位、精准切除、创伤小、切口美观、恢复快。但由于手术难度大、风险高,对术者的技术提出了更高的要求。开展“双镜”联合手术,不仅要求微创外科医师、内镜医师需要具备娴熟的腹腔镜及内镜操作技术,还需要在手术中高度默契的密切配合。 首例“双镜联合”下胃间质瘤切除术的成功开展,为我院微创学科建设又画上了浓重的一笔,标志着我院内镜、腹腔镜技术又上了一个新台阶。
李炜 主任医师 上海市普陀区中心医院 微创外科5362人已读 - 脐疝,微创+美容手术
什么是“脐疝“?通俗点说脐疝就是肚脐眼鼓起一个包块,这个包块和腹腔相通,用力的时候会变大,躺下来可以缩小。脐疝的其发病率占所有腹壁疝的6%-14%,是除腹股沟疝外第二常见的腹壁疝。成人脐疝多因脐部筋膜薄弱或缺损和腹内压增高导致。因其无法自愈,且存在嵌顿、绞窄的风险,故明确诊断后需尽早手术治疗。脐疝的治疗中多种术式并存,包括腔镜与开放两种方式。开放手术一般都是在脐部取一切口,有些术者甚至会将患者脐部一并切除。腹腔镜手术因其创伤小、恢复快、瘢痕少等优点,更易被患者接受。我们团队将单孔腹腔镜技术和全内脏囊分离技术结合,目前已开展20余例单孔腹腔镜后鞘后脐疝手术,取得良好疗效。手术通过下腹部皮纹不到2cm的一个小切口,伤口更加美观、隐蔽,术后恢复快,不进腹,对腹腔内脏干扰更少,可以使用普通聚丙烯补片,经济性好,术后满意度高,可以成为脐疝、白线疝、半月线疝、腹直肌分离等原发性腹壁疝的一种治疗选择。
 司仙科 副主任医师 上海市普陀区中心医院 微创外科57人已读
司仙科 副主任医师 上海市普陀区中心医院 微创外科57人已读 - “三孔”变“单孔”!普陀区中心医院疝手术技术再升级
(转上观新闻)《中国实用外科杂志》(2023年第一期)刊发了《单孔腹腔镜腹股沟疝手术规范化操作中国专家共识》。作为国内权威、北大核心期刊,这一《专家共识》也为我国单孔腹腔镜腹股沟疝手术的规范化实施提供指导与参考。更值得一提的是,普陀区普外科微创病区副主任医师司仙科正是该《专家共识》的执笔人之一。近年来,普陀区中心医院普外科在各类疝的治疗技术上积极探索,特别是对于常见的腹股沟疝的治疗。“我们从原先的开放手术,到三孔腹腔镜手术,已经升级到现在的单孔微创手术。这在全市来说也算是靠前的。”长期从事腹股沟疝及腹壁疝诊断与治疗的司仙科医师在微创手术上造诣颇深,曾获得第三届大中华腹腔镜疝手术视频大赛上海及全国中区赛区一等奖。他不仅有着丰富的三孔手术操作经验,在单孔技术的操作上也是“领跑者”。“单孔腹腔镜疝修补术这项技术的普及开展,在我们普陀区各级医院中还是首家,我希望这项技术能被更多的疝病患者知晓,能给更多的疝病患带来福音。”司仙科说。“要在肚子上打三个孔啊,会不会留疤,疤痕大不大?”以往“三孔”手术,患者最关心的就是术后疤痕问题,特别是一些女性,对于腹部留疤有着很强的抗拒心理,往往因此而延误最佳治疗时机。“单孔”技术的应用,可以很好地解决这一问题。术后恢复“‘单孔’手术具有创伤小、术后疼痛轻、恢复快以及复发率低等优势,而最让患者青睐的就是隐疤痕。”司仙科告诉记者,单孔腹腔镜技术号称“微创中的微创”,该技术不但减少了“打洞”的数量,降低了“打洞”引起的相关并发症,就连开口的位置也是选在脐的皱襞处,力求达到“隐瘢痕手术”的效果。近年来,普陀区中心医院持续深耕疝与腹壁专科,针对各类腹股沟疝、腹壁疝疾病进行规范诊断、治疗及长期随访,并不断推进新技术上新。普外科(微创病区)目前是中国疝病专科联盟单位,以及疝病治疗和研究中心普陀分中心,对于各类腹股沟疝(斜疝、直疝、滑疝、复发性疝)、股疝、切口疝、脐疝、白线疝、半月线疝、腰疝及造口旁疝、食道裂孔疝等,均已开展腹腔镜微创治疗。随着腹腔镜的全面应用,各类腹股沟疝、腹壁疝修补术,包括经腹腔腹膜前补片修补术(tapp)、完全腹膜外补片修补术(tep)和腹腔内补片植入术(ipom)都已经突破瓶颈,成为日常操作。而如单孔腹腔镜腹壁疝疝手术如单孔腹腔镜完全腹膜外切口疝修补术(tes)、单孔腹腔镜腰疝修补术及脐疝白线疝等手术等高精尖技术的应用,也填补了医院乃至普陀区内腹壁疝治疗领域的多项空白。❖记者:易雯编辑:陈雯婷上观号作者:上海普陀
 司仙科 副主任医师 上海市普陀区中心医院 微创外科62人已读
司仙科 副主任医师 上海市普陀区中心医院 微创外科62人已读



