宁波中医院肾内科科普号
- 精选 脚踝疼痛,但尿酸正常
 魏升 副主任医师 宁波市中医院 肾内科458人已观看
魏升 副主任医师 宁波市中医院 肾内科458人已观看 - 精选 中医药治疗痛风性肾病
直播时间:2021年12月12日19:29主讲人:魏升副主任医师宁波市中医院肾内科问题及答案:问题:魏医生,痛风性关节炎,有什么特效药么?视频解答:点击这里查看详情>>>问题:纯牛奶可以喝吗?视频解答:点击这里查看详情>>>问题:血肌酐己偏高,吃过雷公藤问题:非布可他能吃吗?视频解答:点击这里查看详情>>>问题:魏主任我爸74十多年前查出IgA肾炎又有高血压吃络活喜洛订新近几年一直尿蛋白2十有隐血现血尿酸530视频解答:点击这里查看详情>>>问题:非布司他长期服用危害大吗问题:魏医生,今天看到庐山真面目了,辛苦辛苦!很不错的一位医生,技术高,态度好视频解答:点击这里查看详情>>>问题:痛风多年,痛风时吃药能好些,但吃药的剂量也多了。要怎么治?视频解答:点击这里查看详情>>>问题:肾小球微小病变这个病好治吗,会转成尿毒症吗视频解答:点击这里查看详情>>>问题:lgA肾病三期能吃尿毒清颗粒吗?视频解答:点击这里查看详情>>>问题:三个月前肌酐94,现在吃了三个月抗心律失常药似检查肌酐为114问题大吗?视频解答:点击这里查看详情>>>问题:我喝酒痛风发作后,喝大桶3L矿泉水下去就舒服了,有要注意的吗?视频解答:点击这里查看详情>>>问题:我妈体检发发现尿蛋白阳性,尿白细胞阳性,尿潜血阳性,左肾囊肿65---52,肾脏有问题吗?需要治疗吗视频解答:点击这里查看详情>>>问题:脚踝疼痛,尿酸正常问题:脚踝疼痛,但尿酸正常视频解答:点击这里查看详情>>>
 魏升 副主任医师 宁波市中医院 肾内科424人已读
魏升 副主任医师 宁波市中医院 肾内科424人已读 - 精选 【病例分享】中医药治疗老年性肾病肌酐异常患者(2021.10.15)
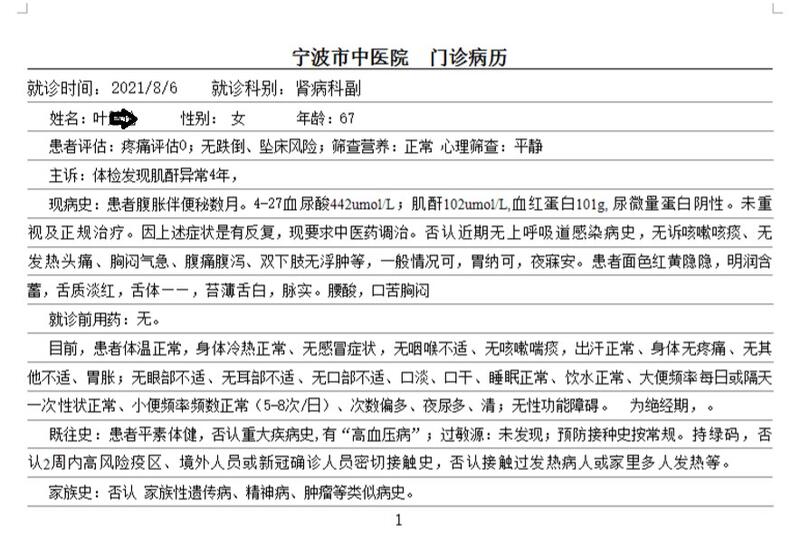
首诊2021年7月7日,叶某某, 女 67,体检发现肌酐异常4年,2021-4-27查血尿酸442umol/L;肌酐102umol/L,血红蛋白101g, 尿微量蛋白阴性,其余指标无殊。患者平素体健,否认重大疾病史,有“高血压病”;一般情况可,B超等均未见明显异常,考虑老年性肾病,给予益气活血消癥中药治疗,治疗一个月肌酐下降至89umol/L。 目前认为,慢性缺血性肾病是中老年患者(年龄>50岁)慢性肾衰竭的重要原因之一。能够导致肾动脉狭窄的因素均可引发缺血性肾病,临床最常见的是由肾动脉粥样硬化引起的肾动脉狭窄。主要针对肾病的基础疾病和伴随疾病(如肾血管性高血压)进行治疗,可减少并发症的发生。
 魏升 副主任医师 宁波市中医院 肾内科692人已读
魏升 副主任医师 宁波市中医院 肾内科692人已读 - 精选 [病例分享]中西医结合治疗痛风性肾病患者(2021.10.12)
【病例分享】痛风患者,男,51岁,既往痛风10余年,全身多关节疼痛,伴痛风石。2021年7月发现肌酐异常,血脂高。2021年7月16日查肌酐153umol/L,为中西医结合治疗来我院门诊。诊断为痛风、痛风性肾病、慢性肾损害、高尿酸血症、肾结石。中医辨证,脾虚湿困,气滞血瘀。祖国医学认为痛风性肾病属本虚标实,以肾虚为根本,湿热浊毒瘀血痹阻肾络贯穿疾病全程是其病机。按其发病证候特点,辨证分肾虚浊毒,补肾泄浊、解毒通络为治法。治疗2周,8月15日查肌酐132umol/L,尿酸479umol/L,8月20日,查肌酐147umol/L,尿酸390umol/L;9月9日肌酐121umol/L,尿酸483umol/L。 肌酐由最初的153umol/L下降至121umol,疗效确切,但仍需进一步控制尿酸水平。对于痛风性肾病患者,除了常规 西医治疗外,建议加用中医药治疗,降低尿酸,延缓肾功能损伤进展。
 魏升 副主任医师 宁波市中医院 肾内科665人已读
魏升 副主任医师 宁波市中医院 肾内科665人已读 - 引用 痛风患者初始降尿酸治疗时药物预防方案
痛风患者初始降尿酸治疗时应使用药物预防痛风发作。首选口服小剂量秋水仙碱,推荐剂量 0.5~1.0 mg/d,轻度肾功能不全无需调整剂量,定期监测。中度肾功能不全患者剂量减半,0.5 mg 隔日 1 次口服或酌情递减;重度肾功能不全或透析患者避免使用。 注意事项: 使用细胞色素 P4503A4 酶或磷酸化糖蛋白抑制剂者(如环孢素 A、克拉霉素、维拉帕米、酮康唑等)避免使用秋水仙碱。秋水仙碱无效或有禁忌症时采用 NSAIDs,使用时关注胃肠道(必要时加用质子泵抑制剂)、心血管、肾损伤等不良反应。对于有冠心病等慢性心血管疾病者,应权衡利弊,慎重选用 NSAIDs。秋水仙碱和 NSAIDs 疗效不佳或存在使用禁忌时改用小剂量泼尼松或泼尼松龙(≤ 10 mg/d),同时注意监测和预防骨质疏松等不良反应。 预防治疗维持 3~6 个月,根据患者痛风性关节炎发作情况酌情调整。
魏升 副主任医师 宁波市中医院 肾内科1590人已读 - 精选 痛风性肾损害
治疗前中年男性,痛风性肾损害,肌酐异常,伴痛风石,西药非布司他40mgqd,中医降浊化瘀降肌酐治疗后治疗后60天肌酐较前显著下降至116umol/L。待尿酸控制在360以下6个月,肌酐恢复正常,则逐步考虑减药。治疗后30天尿酸降至正常水平,无痛风急性发作等情况。
 魏升 副主任医师 宁波市中医院 肾内科406人已读
魏升 副主任医师 宁波市中医院 肾内科406人已读 - 引用 慢性肾衰竭的治疗与预后
若不进行治疗,最终大多数慢性肾衰竭患者均会进展,终致死亡。如果肾衰竭严重的患者不治疗,生存率常在几个月,进行透析治疗的患者则能生存很多年。必须注意能引起或加重肾衰竭的原因,同时还要注意可能对全身健康有影响并加重肾衰竭的各种因素。比如.感染应该立即用抗生素治疗,任何尿路的梗阻都应积极解除或缓解。肾功能下降的速度取决于引起肾衰竭的根本疾病。比如,控制糖尿病病人的血糖和血压可以减缓肾功能的恶化速度。血管紧张素转化酶抑制剂和血管紧张素受体阻滞剂可以降低一些肾衰竭患者的肾功能下降率。精细的饮食安排有助于控制许多潜在的问題。有时增加碳水化合物和减少蛋白的摄人可以控制轻度的酸中毒。但是,中或重度的酸中毒则需要运用碳酸氢钠。限制每日的蛋白摄入可轻度减缓肾功能下降。患者需要消耗足够的碳水化合物来抵消蛋白的减少。限制饮食中的脂肪可以在一定程度上降低甘油三酯的水平。除了液体在组织内积聚、潴留或高血压进展外,通常不需要限制盐(钠)的摄人。伴有心力衰竭的患者需要限制钠的摄入。利尿剂甚至在肾功能很差的情况下,也能减轻心力衰竭的症状,但是也需要透析来除去过多的液体。肾衰竭期间、口渴的变化常可确定所消耗水分的程度。偶尔,应防止过分限制水分的摄入。必须避免食用含钾极高的食物如盐的替代品,一般高钾食物不应过多使用,如海带和无花果。食物中的高钾水平会增加心律不齐和心脏停搏的危险性。如果血钾过高,必须应用药物甚至是急诊透析。血磷的升高将导致钙磷在组织内沉积,包括血管。限制高磷食物的摄人,比如奶制品、肝 脏、豆类、坚果类和很多软饮料,会降低血中的磷浓度。通过口服磷的结合剂比如碳酸钙和醋酸 钙可以降低血液中磷的水平。肾衰竭引起的贫血对红细胞生成素或darbepoietin有反应。只有当贫血十分严重,并导致了一些症状,或对红细胞生成素及darbepoietin无反应时,才进行输血。同时,也应寻找和治疔引起贫血的其他原因,特别是饮食中缺乏铁,叶酸(叶酸盐)和维生素B12或体内的铝过多。大部分使用红细胞生成素或darbepoietin的患者需要规律静脉内输入铁以防止铁的缺乏,铁的缺乏会影响人体对这些药物的反应。在老年人,贫血常需要更积极的治疗,因为他们更容易发生心力衰竭,而且贫血会加重这种心力衰竭。慢性肾衰竭的出血倾向可通过输注血小板和新鲜冰冻血浆或用精氨酸加压素和雌激素类药物暂时控制。创伤后或在手术、拔牙前都需要这 种治疗。血压中度或重度的升高,用降压药治疗可以防止心脏和肾功能的进一步受损害。当对于慢性肾衰竭的治疗不再有效时,仅有的选择是长期透析或肾移植。尽管有了透析,但大多数晚期肾衰竭患者仍在5 ~10年内会死亡。 临终关怀是很重要的。本文系魏升医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
魏升 副主任医师 宁波市中医院 肾内科1.1万人已读 - 精选 泄化浊瘀法治疗痛风性肾病案例分享(一)
魏升 宁波市中医院 副主任中医师高尿酸血症是一种由尿酸合成增加和(或)排泄减少引起的全身性疾病。通常将其定义为血清尿酸男性>7mg/dl(416.4umol/L),女性 >6mg/dl(356.9umol/L)。随着经济的发展及现代生活水平的提高,它已经成为一种常见病、多发病,并表现为年轻化、男性高于女性、沿海高于内地等特点,与其他慢性非传染性流行趋势相似,它已经成为严重威胁全人类健康的一大杀手。宁波市中医院肾内科魏升宁波市中医院肾内科魏升除痛风性关节炎外,肾损害是高尿酸血症最常见的并发症。痛风性肾病又称尿酸性肾病,简称痛风肾,是由于体内嘌呤代谢紊乱,血尿酸过高,尿酸盐在肾长期沉积、结晶而引起的以肾间质性炎症为主的肾损害。高尿酸血症是痛风性肾病的基础,可通过破坏肾自我调节机制导致高血压、蛋白尿,从而加重肾损伤,可导致肾小管上皮细胞坏死、肾小管萎缩、管腔闭塞、间质纤维化,进而致使肾单位毁损。目前,临床治疗高尿酸血症除饮食控制外,主要通过使用苯溴马隆等促尿酸排泄药或非布司他等抑制尿酸生成药来降低血尿酸。但这些药物多存在药物性肝损害、药物性肾损害、重症药疹、血液系统损害等不良反应,因此选择能够安全、有效降低血尿酸浓度的中医中药方法,已经是众望所归。中医在金元时期已有“痛风”之名,《金匮要略》描述痛风的内容更为丰富,并将“历节病”归为痛风。中医古籍对痛风的病因、病机、临床诊断、辨证分型、治疗等方面有着重要的指导意义。中医学认为高尿酸血症发病与人体先后天因素都密切相关先天禀赋不足,肾气虚弱,气血亏虚,经络流通不畅,生痰生瘀;痰瘀互结,日久邪气深入骨骼,或邪郁化热伤肾;或年过不惑,脏腑机能衰退,加上饮食不节,导致脾肾受损,水液代谢失常,聚湿成痰,痰阻血行不畅而成瘀,痰瘀互结阻滞于骨骼、经络、关节等部位。 近年来我们运用泄化浊瘀方治疗痛风性肾病取得较好疗效,取降泄浊毒与化瘀活血药物为主进行配伍,同时,我们研究发现,泄化浊瘀方总皂苷可通过调节有机阴离子OATs水平表达,上调尿酸盐转运蛋白 OAT1/OAT3,可能是泄化浊瘀方治疗高尿酸血症的作用机制之一。同时,亦可通过下调XOD活性,具有抑制尿酸生成的作用。现将最新2例病例分享如下: 病例一:首诊:2020-08-13 姓名:张** 性别: 男 年龄:77主诉:发现高尿酸血症数年,急性发作5天现病史:患者高尿酸血症病史20余年,劳累后可出现双侧 趾跖关节、踝关节、膝关节、腕关节 疼痛,疼痛性质描述不清,难以忍受。目前无明显关节红、肿、热、痛和活动受限,否认外伤史。未见痛风石及关节肿大畸形。既往未正规降尿酸治疗,间歇服用秋水仙碱及止痛药,1月前曾因胃出血住院。 体格检查:心肺无殊,双下肢无浮肿。一般情况可,无诉明显不适,胃纳可,大便调,夜寐安。舌淡苔薄,脉弦细。辅助检查:2020-07-27查血尿酸553umol/L;肌酐161umol/L,肾脏B超:肾结晶,ALb39.9g/L;ALT12U/L;AST13U/L;铁蛋白615umol/L 血红蛋白128umol。尿常规 蛋白质:阴性(0)g/L。诊断:高尿酸血症,痛风性肾病,脾肾亏虚证,痰瘀互结证 给予益气补肾,化瘀降浊治疗。方药:泄化浊瘀方加减(具体略)。西药给予非布司他片20mg 每日一次。 复诊:治疗一周后,2020-08-20 自述关节活动不适症状,明显好转,一般情况可,无诉明显不适,胃纳可,大便调,夜寐安。舌淡苔薄,脉弦细。辅助检查2020-8-20 肌酐:127μmol/L,尿酸:259μmol/L,PH值:5.5,蛋白质:阴性(0)g/L,治疗方案同前,继续予益气补肾,化瘀降浊中药+20mg 非布司它治疗。一月后复查肾功能。 病例二就诊时间:2020-07-03 15:17 就诊科别:肾病科副姓名:蔡** 性别: 男 年龄:61主诉:发现高尿酸血症数年现病史:患者有“痛风”病史10余年,发作时自服“秋水仙碱、双氯芬酸钠片”控制症状,近三月自服“碳酸氢钠片”。未正规降尿酸治疗,间歇服用秋水仙碱及止痛药。劳累后可出现左侧 趾跖关节 疼痛,疼痛性质描述不清,难以忍受,无关节红、肿、热、痛和活动受限,否认外伤史。未见痛风石及关节肿大畸形,无双侧肘膝及掌指关节对称性疼痛及变形,不伴发热,无畏寒寒战,无头晕头痛,无胸闷气促,无胸痛心悸,无呕血黑便、腹痛腹泻。伴不寐,既往焦虑症。患者者平素体健,否认重大疾病史;过敏史:未发现;预防接种史按常规。 家族史:否认 家族性遗传病、精神病、肿瘤等类 似病史。体格检查:心肺无殊,双下肢无浮肿 ; 患者面色红黄隐隐,明润含蓄,舌质淡红,舌体胖大舌,苔薄舌白,脉实。服用药物:2019-11-14起,曾服用非布司他片20mg qd 2周;2019.11.28 尿酸314umol/l,肌酐94umol/L,后自行停药。今年,2020.7.3复查,肌酐:113μmol/L,尿酸:464μmol/L,PH值:7.0,右肾窦内见长径4.5点状强回声。来我院就诊,给予泄化浊瘀方加减+非布司它20mg qd治疗,坚持中西医结合治疗治疗2周及1月后复查肾功能,尿酸及肌酐较前显著下降。具体情况如下: 我们主张痛风病诊断一经明确,治疗便应恪守泄化浊瘀这一大法。痛风一病既缘浊毒瘀滞为患,用之一以降泄浊毒,一以利关节,不但能降低血尿酸水平,又可解除骨节肿痛。通过不断实践探索,我们认为中医药复方的多途径、多靶点的治疗方式显示了其具有潜在的独到优势。在防治高尿酸血症及痛风肾损伤上的疗效,得到临床及实验研究的证实,值得进一步推广应用。门诊时间每周一晚上:18:00-20:00 江北百苑堂中医门诊部每周四下午:14:00-17:00 宁波市中医院 高尿酸门诊每周五下午:14:00-17:00 宁波市中医院 肾内门诊每周六下午:14:00-17:00 宁波市海曙段塘街道社区卫生服务中心
魏升 副主任医师 宁波市中医院 肾内科2481人已读 - 引用 儿童及青少年痛风
近日,门诊连续接诊多名30岁以下的青少年痛风患者,其中最小为5岁,12-14岁多名,其他25岁左右相对较多。由于患者相对年龄较轻,家属就医欲望较为迫切,希望得到相关病因、治疗方面诊治信息。而相对此类疾病的科普宣教,信息来源相对较少,特此,查阅相关文献,对此类患者发病特点及常见病因概况总结如下,希望对大家有所帮助。目前,根据我国最新流行病学调查,30岁以下儿童及青少年痛风患者占全部痛风患者的6%-7%,10岁以下患者极为少见,该类型痛风多见于男性,通常病情较重,预后差。而与成年人痛风相比,儿童及青少年痛风具有以下特点:1.大部分有家族史,阳性率高达70%以上;2.血尿酸水平较成人高,2010年中国台湾一项调查显示,儿童及青少年痛风患者24h尿尿酸排出量大多增加,提示该类患者血尿酸升高的主要原因为尿酸生成增多,而非肾尿酸排泄较少;3.绝大多数患者为继发性痛风,多继发于先天性酶缺陷或白血病、淋巴瘤、恶性肿瘤等疾病;4.痛风肾和(或)尿酸性肾结石多见,常出现在痛风性关节炎之前,容易引起急性肾衰竭或感染;5.痛风性关节炎出现相对较晚,但一旦发作,疼痛剧烈,发作频繁,间歇期短,甚至持续性发作,无明显间歇期;6.病情重,预后差,治疗效果不理想。7.治疗方面,病因诊断尤为重要,应尽早确定患者是否存在遗传性疾病以及白血病等恶性疾病,以便及早治疗。该类型痛风常出现严重的肾受累情况,故需要特别注意保护患者的肾功能,以预防或延缓肾衰竭的发生。下面介绍一下儿童及青少年痛风相关疾病1.Lesch-Nyhan综合征:又称自毁容貌综合征,是由于次黄嘌呤鸟嘌呤磷酸核糖转移酶(HGPRT)完全缺乏所致的一种很罕见的X连锁隐形遗传病,几乎只见于男性。目前我国尚无流行病学研究。1.1.临床表现:病情始于幼儿期,主要表现为严重的高尿酸血症、痛风及突出的神经系统症状,包括锥体束征、椎体外系症状及特征性的强迫性自伤行为,如撞头、咬破自己的手指、嘴唇和颊粘膜等,可伴有血液系统的临床表现。1.2.诊断: HGPRT活性不足1.5%是表现为Lesch-Nyhan综合征,当酶活性尚>8%,则仅有尿酸生成增多高尿酸血症和痛风(Kelley-Seegmiller综合征)。确诊则需要红细胞中HGPRT活性的检测及HGPRT基因检测等手段。2.Kelley-Seegmiller综合征:由于HGPRT部分缺乏引起的一种X连锁隐形遗传病。临床症状常以痛风和(或)尿路尿酸结石为主,可无或仅有轻微的神经系统症状,无自残行为。确诊需要采用特殊的分子生物学技术检测基因突变。3.PRPP合成酶(PRs)活性增高:是一种X连锁隐形遗传病,占原发性痛风0.5-1%。临床分2型:1)在儿童早期发病,临床表现为明显的高尿酸一神经系统发育异常,其中最常见的神经系统表现为耳聋;2)在青少年或成人早期发病,临床主要表现为高尿酸血症、痛风以及尿酸性肾结石,无神经系统异常表现。确诊需进行红细胞中PRPS1的酶活性测定以及成纤维细胞培育等手段。4.家族性青少年高尿酸肾病:一种罕见的常染色体显性遗传病,为青少年发表,具有明显的高尿酸血症、肾小管尿酸排泄障碍及进行性发展的间质性肾炎。诊断依据:1)高尿酸血症与年龄不成正比;2)尿酸清除率下降(EFUA)<5%且与年龄不成正比。确诊需要UMOD基因的基因测序。5.痛风相关的单核苷酸多态性位点:痛风已经成为一种常见病,其发病率在近年来迅速增加,然而上述单基因遗传病的发病率极低,难以解释痛风病的发病率。因此考虑痛风病是一种复杂的遗传参与发病的多因素疾病。了解这些蛋白及其编码基因的多态性为未来临床工作中早期发现高危患者并制订个体化的治疗方案提供了重要的发展方向。6.除了遗传缺陷而发病外,儿童和青少年高尿酸血症还可继发于某些疾病,常见的有:1)血液系统疾病,如白血病、骨髓瘤、淋巴瘤、真性红细胞增多症等;2)某些实体肿瘤;3)儿科常见疾病,如胃肠炎、呼吸系统疾病、肾相关疾病等;4)代谢疾病、如代谢综合征、肥胖等。目前,《2016中国痛风诊疗指南》尚未对儿童及青少年痛风患者给出具体治疗建议,非布司他等相关药物18以下儿童患者使用的安全性及有效性尚未确定。由此,建议调整生活方式预防其发展为主,并遵循下述原则:(1)限酒;(2)减少高嘌呤食物的摄入;(3)防止剧烈运动或突然受凉;(4)减少富含果糖饮料的摄入;(5)大量饮水(每日2 000 ml以上);(6)控制体重;(7)增加新鲜蔬菜的摄入;(8)规律饮食和作息;(9)规律运动;(10)禁烟。门诊时间每周一晚上:18:00-20:00 江北百苑堂中医门诊部每周四下午:14:00-17:00 宁波市中医院 高尿酸门诊每周五下午:14:00-17:00 宁波市中医院 肾内门诊每周六下午:14:00-17:00 宁波市海曙段塘街道社区卫生服务中心本文系魏升医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
魏升 副主任医师 宁波市中医院 肾内科5149人已读 - 精选 “冬病夏治”受追捧, “春夏养阳”有讲究
魏 升 副主任中医师 宁波市中医院近年来,“冬病夏治”作为传统中医药疗法,受到越来越多人的欢迎。特别是面对新冠肺炎疫情,大家越来越注重“抵抗力”,开始思考利用中医药进行调理,这让今年“冬病夏治”异常火爆。祖国医学认为,人与天地相参,治病养生需遵从四时规律方能事半功倍。然而如何把握好每个人增强阳气的度、如何选择增强阳气的时机,是一件很有讲究的事情。一、养阳温阳与壮阳首先说说什么叫阳气。阳气是人体物质代谢和生理功能的原动力,根据阳气的功能和生成的不同又可以分为肾阳、脾阳、心阳、卫阳等。“阳气虚”是一个泛指,根据不同的症状可辨证为肾阳虚、脾阳虚、心阳虚等。 临床上则根据患者阳气虚损的程度、种类和患者的身体状况,进行养阳、温阳、壮阳。养阳,就是保养阳气。比如说夏季养阳,起码要做到不要无谓地耗伤阳气,比如长时间待在温度很低的空调房,晚上在风口睡觉,大量喝冰镇啤酒、冷饮。进一步的养阳,就可以叫作温阳了,比如说针灸中的针法、灸法,或者是温阳药。而壮阳,一般来说针对的是阳气虚损较重的患者。壮阳一般是指补肾阳。肾阳虚可能包括一组症候,如手脚冰凉、怕冷、宫寒不孕、痛经、性欲低下等。因此补肾壮阳的中药可能有提高性功能的作用,但是其作用远不止于此。二、 顺天时以养生两千多年前的《素问·四气调神大论》中说:“四时阴阳者,万物之根本也。所以圣人春夏养阳,秋冬养阴,以从其根,故与万物沉浮于生长之门。”中医认为,春夏之时天气变暖,腠理开泄,机体代谢增快,阳随汗出,气随津泻,加上天热人易于食冷饮凉,从而伤及人体阳气。天气炎热,地面蒸腾作用较强,自然界湿度较大,湿为阴邪,易伤阳气,因此春夏宜养阳。此外,春夏之时阳气充盛,此时使用温热之品能更好地同气相求。从农历小暑至立秋的这段时间,俗称“伏夏”,有初伏、二伏、三伏,这是一年中气温最高、天气最热的时节——三伏天,宜冬病夏治。此时进行针对性治疗,比较容易恢复和扶助人体的阳气,加强防卫功能,提高机体的抗病能力,从而使冬季易发生或加重的病症减轻或消失。因此在春夏季节,大家要顺应自然界阳气逐渐生长旺盛之势来调节自己的精神情志、起居活动和饮食习惯。在精神上保持一个积极向上、锐意进取的心态,勿生懈惰、厌倦之心,定下目标就努力去实现,这种踌躇满志的积极状态会加速人体血液循环,兴奋人体的神经,有利于阳气的生发。在起居上可以晚睡早起(注:这里讲的晚睡是相对于古人秋冬入夜即卧来的,根据现代习惯不宜超过23时),因为睡眠时阳入阴,阳气处于抑制、潜藏状态。所以简单来说春夏季节可以少睡一会儿,让阳气振奋于外。在平常穿着上尽量宽松舒适而不束缚,避免阳气生发受阻,像我们生活中很多人春天喜好穿着紧身的衣服,导致头面部长痘,其实就是因为阳气生发不畅,郁于头面部引起的。另外夏季还要适当增加室内室外活动,使得身体适当出汗,让阳气渐趋隆盛。长期躲在空调房导致的空调病也正是由于阳气不能正常生发,汗液无法外泄引起的。三、 方法多样,三伏贴只是最常见的一种我们知道“冬病夏治”的方法,以三伏天穴位贴敷疗法最具代表性,但对具有独特理论体系与丰富治疗方法的中医学来说,“春夏养阳”(冬病夏治),决不仅仅局限于三伏贴。首先有食疗。清代医家张志聪曾说过:“春夏之时,阳盛于外而虚于内,故当养其内虚之阳,宜用辛热温阳饮食以补阳气” 故对于素体阳虚的人,宜食大枣、桂圆、栗子、莲子、荔枝、核桃、山药、牛肉、猪腰、鹌鹑、黄鳝、鲑鱼、鲈鱼等益气温阳的食品。如选用这些温补阳气的食品与粳米一起熬制成粥食用,同样可以收到益气强壮、调节免疫的效果。其次是内服中药。明代李时珍《本草纲目·四时用药例》中说:“春月宜加辛温之药……夏月宜加辛热之药,香薷、生姜之类,以顺夏浮之气;长夏宜加甘苦辛温之药,人参、白术、药茶等外,还要说一下膏方。膏方并不只能在冬天用,它是一种具有营养滋补和预防治疗综合作用的方剂,具有全面调理、辨证施补、药力缓和、稳定持久、口感好、便于保存和服用等特色优势,非常适合患有多种慢性病的老年人在夏天服用,调治“冬病”。再次是针灸疗法。岐伯云:“兼三伏内,用桃柳水浴孩子,午正时当日灸之,后用青帛子拭,兼有似见疳虫子,随汗出也。”此处最先提出了三伏时运用灸法及外洗法治疗疾病。此外,推拿、中药热敷等疗法,均可养其内虚之阳,以助生长之能,达到扶正祛邪、促进冬病好转,收到治病求本的效果。四、 辩体施治,切勿盲目跟风适宜运用“冬病夏治”原理的病症有很多,现在一般分为以下两类:一是冬季易发生的病症。如反复感冒、慢性支气管炎、支气管哮喘、扁桃体炎、小儿反复呼吸道感染、过敏性鼻炎、消化性溃疡、冠心病、中风、冻疮等。二是冬季易加重的病症。如慢性阻塞性肺气肿、肺源性心脏病、风湿性及类风湿性关节炎、肩周炎、颈椎病等。其实,“冬病夏治”的适宜病症远远不止这些。《医宗金鉴》曾说:“六气之邪,感人虽同,人受之而生病各异者,何也?盖以人之形有浓薄,气有盛衰,脏有寒热,所受之邪,每从其人之脏气而化,故生病各异也。”换句话说,根据中医学“因人”“因时”“因地”的治疗原则,现代医学的所有疾病,在中医学看来,既有属阳虚者,也有属阴虚者;凡是阳虚寒盛者,则可以采用“春夏养阳”,即冬病夏治的疗法。换言之,并不是每个人都适合“冬病夏治”。在实际生活中,人们要运用并发挥好这个养生法则,一定要结合自己的体质特点来养生防病。在第一次治疗前必须经中医大夫诊断、辨证选穴,辩体施治。如有痔疮、湿疹或咯血等热性病的患者,就不要搭冬病夏治的顺风车了,否则会“火上浇油”,使病情加重。
魏升 副主任医师 宁波市中医院 肾内科1387人已读



