广医三院产前诊断科科普号
- 精选 什么是三维彩超和四维彩超
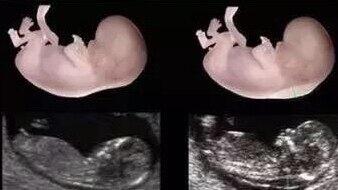
胎儿超声检查按照诊断级别,分为Ⅰ级,Ⅱ级,Ⅲ级,级别越高观察的内容越多,对胎儿各个解剖结构的观察要求越高。孕20-24周的大排畸超声是胎儿最重要的一次超声检查,所以医院安排的是Ⅲ级超声。二维,三维,四维是超声观察的手段。一般医院超声机器都有这些功能。因检查需要而选择不同的观察手段。而二维是平面即为断层解剖水平去观察,三维即为3D立体观察,有必要的时候超声医生会选择三维成像来观察,比如二维情况下提示唇腭裂,多指等。四维是在三维的基础上加了一个时间纬度,即像动态视频。超声检查的目标是临床诊断,二维解剖学扫描和诊断是最主要的手段,三维四维是辅助检查手段,有必要才应用。打个简单比喻,Ⅲ级超声是医学专业证件照和三维四维是艺术照。专业照不可少,艺术照根据妈妈们心情可以选择拍一拍留做纪念。 上面两张三维图,下面两张二维图 二维超声扫描图 左图为超声三维成像图
 邓亭 主治医师 广医三院 产前诊断科2149人已读
邓亭 主治医师 广医三院 产前诊断科2149人已读 - 精选 HbH病的临床表现
地中海贫血是以慢性进行性溶血为特点的一组疾病,其中α地中海贫血根据临床表现的严重程度可分为静止型、轻型、中间型和重型。中间型α地中海贫血即HbH病,是由于4个α基因只剩一个有功能的α基因所引起,其临床症状轻重程度取决于其基因型的不同。根据临床表现不同一般分为偏轻型HbH病及偏重型HbH病,在两广地区偏轻型HbH病主要包括以下几种基因型:--SEA/-α3.7α,--SEA/-α4.2α,--SEA/αWSα;偏重型HbH病常见的有--SEA/αCSα,--SEA/αQSα. 偏轻型HbH病患者出生时,贫血较轻或无贫血,随着年龄增长逐渐加重,成年后通常表现为轻度至中度贫血,平均血红蛋白水平维持在8g-10g左右,伴有脾肿大,偶有黄疸。当合并妊娠、感染或服用氧化性药物时贫血可加重,如血红蛋白水平低于6g需要输血。偏轻型HbH病患者通常不影响日常生活,生长发育正常,骨骼及面容改变不明显。少数患者有脾功能亢进,脾切除后临床症状明显改善。 而偏重型HbH病的个体差异则较大,与偏轻型HbH病患者相比,大部分患者发病年龄早,贫血程度重,肝脾肿大明显,易合并感染而加重病情,多数需要不定期输血来维持生长发育。如果不接受输血治疗,年纪较大的患儿可出现特殊的地中海面容,骨质疏松,肝脾大,甚至心衰,生长发育受到影响,生活质量较差。
刘维瑜 主治医师 广医三院 产前诊断科1.6万人已读 - 引用 关于唐氏筛查的那些事儿,你想了解的都在这儿
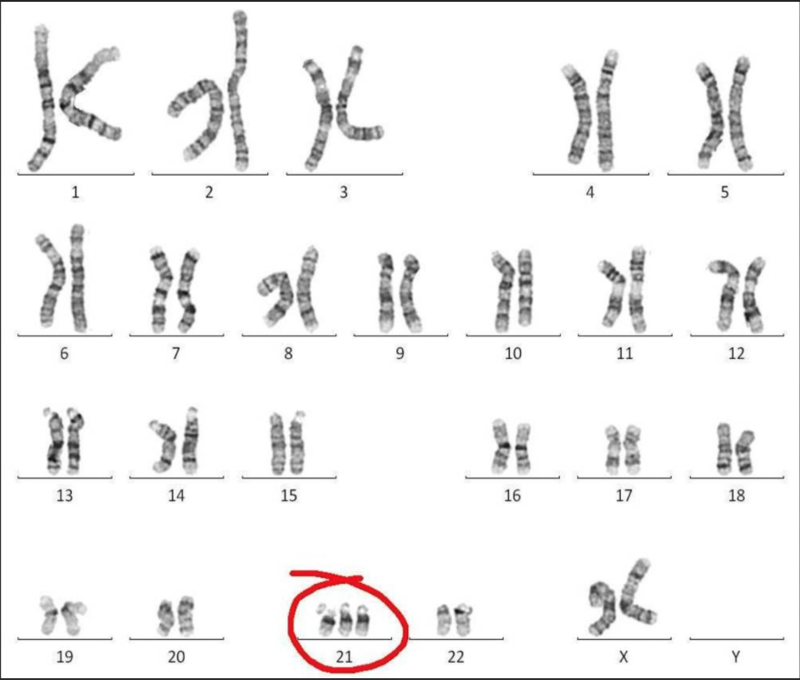
目录1、什么是唐氏综合征2、什么孕周做唐氏筛查3、筛查试验检测原理4、唐氏筛查结果的解读5、唐氏筛查结果为高风险怎么办a)绒毛穿刺术/羊水穿刺术b)无创DNA唐氏筛查,又简称为唐筛,注意此“唐”筛非彼“糖”筛,“糖”筛是指OGTT(口服葡萄糖耐量试验),是为了筛查妊娠期糖尿病孕妇。而“唐”筛目的是为了将所有患唐氏综合征风险高的高危人群筛选出来,对这些高危人群进行进一步的诊断性检查。 1、什么是唐氏综合征 染色体是遗传物质的载体,我们人类有23对染色体,一共46条,属于2倍体生物,在受精卵形成的时候,每一对染色体一条来自父亲,一条来自母亲,如果父亲或者母亲多给了一条,一共47条,就形成非整倍体,唐氏综合征即21三体综合征,最常见的异常染色体核型是21号染色体多了一条,见下图。 唐氏儿表现为严重的智力低下,特殊面容:眼距宽、眼裂小、鼻梁低平、耳位低等,生长发育落后,可伴发严重的结构畸形,例如先天性心脏病、消化道畸形,并且发生先天性甲状腺功能减低、白血病风险增加。唐氏儿如没伴发严重畸形,可存活到成年,但劳动能力及生活自理能力低下,且没有办法根治,成为家庭和社会的巨大负担。这就是为什么每个怀孕的妈妈都要做唐氏筛查。 2、什么孕周做唐氏筛查 目前国内大部分医院都是采用以下方案进行。 早期唐氏筛查(简称“早唐”) 在怀孕第10~13+6周时开展,首先通过超声测量胎儿的颈项透明层厚度(早孕期NT 超声),然后结合母体血清中PAPP-A(妊娠相关蛋白)和人绒毛膜促性腺激素(β-HCG)等生化指标,以及母亲的年龄来估算风险。 中期唐氏筛查(简称“中唐”) 在孕第14~20+6周时接受抽血,检测母亲血清中的甲胎蛋白(AFP)、人绒毛膜促性腺激素(β-HCG)、游离雌三醇(E3),再结合母亲的年龄来估算风险。 3、筛查试验检测原理 敏感性(Sensitivity),检出率(Detect Rate DR),即真阳性率(True Positive Rate TPR)=a/(a+b) 特异性(Specificity),即真阴性率(True Negative Rate TNR)=d/(c+d) 假阳性率(False Positive Rate,FPR)=假阳性人数/金标准阴性人数。 假阳性率=c/(c+d),即误诊率或第Ⅰ类错误。 假阴性率(False Negative Rate FNR)=假阴性人数/金标准阳性人数。 假阴性率= b/(a+b),即漏诊率或第Ⅱ类错误。 阳性预测值(Positive Predictive Value PPV)=a/(a+c) 阴性预测值(Negative Predictive Value NPV)=d/(b+d) 注意!! 唐氏筛查的假阳性率为5%(cut off值),而假阳性率设定为5%的情况下,下图是不同筛查方法唐氏综合征的检出率。 a:假阳性率为5% HCG =人绒毛膜促性腺激素;free β-HCG=游离β人绒毛膜促性腺激素;inh=抑制素A; MSAFP=母血甲胎蛋白;NT=颈项透明层;PAPP-A=妊娠相关血浆蛋白-A;uE3=游离雌三醇 摘自《威廉姆斯产科学》,第24版,数据来源Malone (2005) 总结一下血清学唐氏筛查的优缺点: 优点:价格便宜,更多家庭愿意接受,政府经济负担小,目前仍然是大部分城市选择的全面筛查方法;检测时间短,出结果快等。 缺点:检出率70-80%左右,存在漏诊的风险;唐氏筛查的假阳性率为5%,阳性预测值偏低,可能会有许多胎儿正常的孕妇需要接受介入性产前诊断。 4、唐氏筛查结果的解读 5、唐氏筛查结果为高风险怎么办? 注意!! 唐氏筛查只是一个筛查试验,不是确诊的检查方法,千万不要只根据唐氏筛查结果提示高风险就认定宝宝有问题而引产,并且通常胎儿染正常的可能性要高于胎儿异常的可能性,也就是说其实宝宝是有很大机会翻盘的,一定要进一步行产前诊断明确胎儿是否存在染色体的问题。 如果去产前诊断中心咨询医生,医生一般会建议孕妈选择无创DNA或者绒毛穿刺术/羊水穿刺术查胎儿染色体,那这两种检查一种无创,一种有创,应该如何进行选择呢? 绒毛穿刺术/羊水穿刺术 胎盘绒毛组织和胎儿都是由受精卵的内细胞团发育而成,所以理论上取绒毛组织行染色体检查能代表胎儿的染色体(嵌合体的情况罕见,不再此处讨论)。而羊水中有胎儿皮肤、消化道、泌尿道等的脱落细胞,所以行羊水染色体检查能代表胎儿的染色体。绒毛穿刺术和羊水穿刺术是诊断唐氏儿或者其它染色体异常的金标准。 绒毛穿刺术/羊水穿刺术优点: ① 诊断的金标准,故准确性高; ② 可发现其它染色体异常; ③ 同时可以进行基因芯片检查,发现染色体微缺失和微重复综合征。 绒毛穿刺术/羊水穿刺术缺点: ① 为有创性产前诊断,有导致流产、宫内感染的风险,羊水穿刺术导致流产的风险(约为2-3/1000); ② 检查费用较高; ③ 检测周期相对较长,一般快速的QF-PCR(用于检测染色体非整倍体)约5天左右出结果,基因芯片检测需要2-3周左右,染色体核型分析检测时间约为1个月 ④ 基因芯片检查可能发现一些临床意义不明确的结果,造成孕妇及家属焦虑。 无创DNA 无创DNA又称为无创产前检测NIPT(Noninvasive Prenatal Testing),检测的原理是利用孕妇的外周血里边有胎盘游离的DNA(cell-free DNA),刚刚上面已经提及胎盘组织的染色体能代表胎儿染色体,抽取孕妇的外周血,利用高通量测序的方法,计算机进行生物信息学分析,筛查胎儿是否为非整倍体。 无创DNA的优点: ① 安全,无创 ② 针对唐氏儿21三体综合征,检出率高达99%,阳性预测值达到90%左右,假阳性率和假阴性率都非常低 ③ 可同时筛查其它染色体异常,包括部分染色体微缺失和微重复 无创DNA的缺点: ① 费用高 ② 虽然检出率很高,但是仍然属于筛查试验,检测结果为高风险的话,需要进一步行有创性产前诊断确诊 ③ 对其它染色体异常的检出存在局限性
 邓亭 主治医师 广医三院 产前诊断科2143人已读
邓亭 主治医师 广医三院 产前诊断科2143人已读 - 引用 你知道什么是唐氏综合症么?
每年3月21日,是“世界唐氏综合征日”。选择这一天,是因唐氏综合症的独特性——第21号染色体为三条。目前,医学上对此尚无有效预防和治疗手段,只能通过产前筛查或产前诊断尽早发现。你是否见过这样的面孔:微张的嘴巴,茫然的眼神,过宽的瞳距……了解他们,打破偏见,为爱转发! 唐氏筛查时间 早唐:抽血+B超NT检查(抽血孕9-13+6周、NT检查孕12-13+6周),检出率85%左右; 中唐:抽血(孕14-20+6周,最佳孕周16-18周),检出率在65-75% 唐氏筛查科普问答 1.早唐和中唐哪个更准确? 作为筛查手段,早唐和中唐都不能确诊,所以谈不上准确,没有“准确率”一说。通常以“检出率”和“假阳性率”来评价某一个筛查手段。检出率高且假阳性率低是一个好的筛查手段的标准。从国内目前开展的情况来看,早唐(包含NT+母血PAPP-A+β-hCG)的检出率高于中唐,假阳性率低于中唐。早唐的检出率在85%左右,中唐的检出率在65-75%,假阳性率在5-8%。 2.既然早唐更准确为什么很多地方不做? 早唐必须加做NT,NT的检测对超声医生的技术要求和超声机器的配置要求均很高,需要最好的超声设备和水平最高的超声医生,国内真正获得英国胎儿医学基金会NT认证的医生并不多。检查时还取决于宝宝的位置,如果宝宝的位置不好,无法获得最佳检测平面,NT的测量就不准确了,一般一个NT测量需要的时间至少20分钟左右,所以NT检测是早唐无法大规模开展的主要瓶颈。 3.做了早唐还需要做中唐吗? 早唐和中唐都是主要针对唐氏综合征的风险进行筛查,根据筛查策略的不同,做法有所差异。如果采取早中孕联合筛查策略,做了早唐之后还需要做中唐,然后再计算出联合风险,检查率可以提高到90%。 4.唐氏筛查的结果是高风险,既然假阳性不低,我想再复查一次可以吗? 唐氏筛查的原则是不重复检测,因为筛查本来就不是诊断,是一个大体的风险高低的判断,不同的检测体系对同一个样本的判断也会存在差异。重复检测也会带来解读上的困惑,如果孕周计算没有错误,不建议重复唐氏筛查。 5.既然中唐检出率不高,只有65%左右,为什么还要做呢? 虽然中唐筛查的检出率并不令人满意,但是如果不做中唐筛查,仅用孕妇年龄超过35岁作为筛查手段,唐氏综合征的检出率只有30%,所以something is better than nothing。虽然中唐筛查的检出率并不如大家期望的那么高,但是比不做筛查还是要好很多。 6.双胎是不是没法做唐筛? 不建议单独通过母体血清学指标(如中唐)评估双胎的唐氏风险,但早孕期结合每个胎儿的超声标记(包括NT,三尖瓣返流等)再加上母体的血清学指标进行的早期唐氏筛查是有价值的,双胎NT加血清学筛查的检出率为75-80%,假阳性率为5%左右。 7.唐筛低风险,出现心室强光点等超声软指标该怎么办? 超声首先应排除有无合并胎儿结构畸形及其它遗传标记物,若为孤立的超声标记物,需根据不同的超声软标记物的似然比(即增加唐氏综合征的风险)及背景风险,重新纠正唐氏综合征的风险值来决定是否需要有创的产前诊断。 8.唐氏筛查提示临界风险怎么办? 不同的筛查方式会提示不同的风险分类,某些筛查策略仅有低危和高危之分,高危建议进行有创性产前诊断(如羊水穿刺),某些筛查策略结果有临界风险,可建议行有创性产前诊断或者无创产前筛查。 9.糖筛没过关需要做羊水穿刺吗? “糖筛”和“唐筛”是不同的,“糖筛”是糖尿病筛查,“唐筛”是唐氏综合征筛查,后者高风险需要做羊膜腔穿刺,前者没过关是妊娠期糖尿病,根本不需要做养穿。你可别笑,临床上真的遇到过“糖筛”没过关的准妈妈来要求做羊膜腔穿刺,真是晕倒! 10.35岁就不能做唐筛了,一定要做羊膜腔穿刺吗? 35岁属于年龄高风险,我国的母婴保健法规定,年龄大于35岁的孕妇建议直接行产前诊断(如羊水穿刺等)来确诊是否怀有唐氏综合征患儿。但不代表35岁就不能做唐筛了,高龄孕妇在充分认识唐筛的检测价值(即唐氏筛查属于风险评估,低风险代表怀有唐氏儿的可能性较小,但不是指没有风险。)之后,仍然可以做唐筛。 11.我们夫妻都正常,家族里也没有唐氏综合征,为什么还要让我做唐氏筛查? 95%左右的唐氏综合征患者父母均为正常且家族中也没有唐氏综合征,其发生是受精卵早期细胞分裂错误或生殖细胞(精子或卵子)分裂错误导致的。仅有5%以下的唐氏综合征的发生与父母染色体结构异常(如易位)有关。所以理论上讲,不管是否有家族史,所有怀孕的人都应该进行唐氏筛查,因为正常人怀孕均有可能发生唐氏综合征,35岁以下的正常孕妇发生唐氏综合征的风险为1/700-1/800。 12.既然唐氏筛查不准确,无创胎儿DNA检查更加准确,为什么不直接用无创取代唐筛? 1)目前无创胎儿DNA检测仅针对21、13、18号染色体的非整倍体,而唐氏筛查还对其他染色体的非整倍体及部分染色体结构异常有一定的筛查作用; 2)唐筛中的某些血清学指标,与某些妊娠期并发症的发生相关,对妊娠并发症(如子痫前期等)有早期预测的价值; 3)从卫生经济学的角度讲,目前无创胎儿DNA检测成本比较高,还不适合作为一线筛查手段开展。 13.无创胎儿DNA检查与羊穿的区别? 无创胎儿DNA检查是通过母体外周血中来自于胎儿的DNA目标区域(如第21、13、18号染色体)的相对含量测定来判断是否存在上述染色体片段的剂量改变(如增加或缺失),并不能看到胎儿染色体的全部信息。羊水细胞中有胎儿身上脱落下来的细胞,培养这些脱落细胞可以直观的看到胎儿的染色体,能够发现染色体数目及结构异常。无创胎儿DNA检查目前属于唐氏高级筛查,对于唐氏综合征,其筛查的检出率大约为99%,假阳性率不到1%。而羊水穿刺是产前诊断的金标准。无创无法取代羊穿。无创结果高危仍建议进行羊膜腔穿刺。
 陈敏 主任医师 广医三院 产前诊断科8467人已读
陈敏 主任医师 广医三院 产前诊断科8467人已读 - 引用 什么是高危妊娠?
什么是高危妊娠?「高危妊娠」是指孕产妇及胎儿有较高危险性,可能导致难产或危及母婴安全。高危妊娠的情况包括孕妇患有各种急慢性疾病和妊娠并发症、不良的环境、社会因素等。 这个词可能听起来很恐怖,但对医生来讲,这只是意味着要更密切地关注孕妇在孕产期的情况,以便能够更早地发现问题。 哪些情况属于高危妊娠?如果有下列情况,可能会增加孕妇及胎儿某些问题的风险,比如导致胎儿生长缓慢、早产、孕妇子痫前期及胎盘问题等。但请记住,高风险不代表 100% 有风险。有健康问题:如糖尿病、肿瘤、高血压、肾脏疾病、癫痫;摄入危险物质:摄入酒精、使用违禁药品或吸烟;年龄因素:孕妇小于 17 岁,或大于 35 岁;多胎妊娠:怀有双胞胎或更多胎儿;多次流产:曾有 3 次及以上流产;胎儿有遗传问题:如唐氏综合征,或其他心、肺或肾脏疾病;过去怀孕出现过问题:早产、子痫前期或子痫发作,孩子有遗传问题,如唐氏综合征;感染性疾病:如感染了艾滋病毒(HIV)、丙肝病毒(HCV),以及其他能够引起妊娠问题的感染,比如巨细胞病毒、水痘、风疹、弓形虫以及梅毒;正在服用某些药物:如锂(多用于治疗精神病)、苯妥英钠(多用于治疗癫痫)、丙戊酸钠(多用于治疗癫痫)、卡马西平(多用于治疗癫痫或止痛)等。 还有些其他健康问题也会导致高危妊娠,比如心脏瓣膜问题、镰状细胞性贫血、哮喘、风湿性关节炎等。孕妇有任何健康问题,都应该及时和产科医生沟通。医生会如何关注高危妊娠的孕妇?相比于普通孕妇,高危妊娠的孕妇需要更加经常看医生。 医生可能需要做更多的超声,以确保孩子生长良好,还需要经常测血压,检测尿液是否有蛋白(子痫前期的标志)以及是否有尿道感染。也可能会做基因检测,尤其是年龄大于 35 岁的孕妇,或者曾经怀过有遗传问题孩子。医生会根据情况开药:比如适合孕妇的治疗糖尿病、哮喘或者高血压的药品;医生可能会要求孕妇住院:便于医护人员提供更好的监测及照顾;医生可能会要求终止妊娠:个别情况下,如果孕妇或胎儿非常危险,可能需要终止妊娠(早产或引产)。 如何维持孕期健康?高危妊娠的孕妇可以参考下列建议,尽可能维持孕妇及胎儿的健康,并且按照医生的要求复诊,这样就不会错过各个时期的各类检查。健康饮食:包括蛋白类、牛奶及奶制品、水果、蔬菜。向医生咨询这些食物是否适合自己。按医嘱服药:如铁剂或维生素等。自行服用任何药品前请告知医生,即使是药店售卖的非处方药及营养品。每天服用叶酸:叶酸是 B 族维生素的一种。在怀孕前及早孕期服用叶酸,能够降低胎儿神经系统缺陷及某些其他缺陷的风险。按照医生的建议锻炼:医生会告知高危妊娠的孕妇能否锻炼及锻炼量如何。禁止烟酒:不要饮酒吸烟,也要避免吸入二手烟。如果需要帮助戒烟,可以与医生商议戒烟的流程以及药物。远离感染:远离各类感染患者。 医生可能会要求你记录每天胎动的次数。 需要注意哪些症状?如果出现以下任何症状,需要尽快就医或是呼叫 120:身体异常状况:如失去意识、发烧、阴道大量流血。阴道流出液体或脐带(条索样)鼓出:如果发生了这类情况,孕妇要立刻跪着趴下,使臀部高于头部,直到就诊,这样会降低脐带的压力。也可以选择臀部垫东西平躺,使得臀部高于头部。有子痫前期的症状:如眼脸、双手或双脚突然水肿;新发生的视觉问题,如眼前发昏或看东西不清楚;剧烈头痛。规律宫缩 1 小时(不管是否伴有腹痛):指改变体位及饮水后 1 小时内有 8 次及以上宫缩,或 20 分钟内有 4 次及以上宫缩,。疼痛:持续性腹痛、腰痛、盆腔疼痛难忍或有坠胀感(可表现为想解大便,但解不出)。胎动有问题:胎动停止或较平时大幅度减少。
 陈敏 主任医师 广医三院 产前诊断科3665人已读
陈敏 主任医师 广医三院 产前诊断科3665人已读



