郴州市第一人民医院神经外科科普号
- 精选 经皮穿刺微球囊压迫术解决高龄三叉神经痛患者痛苦
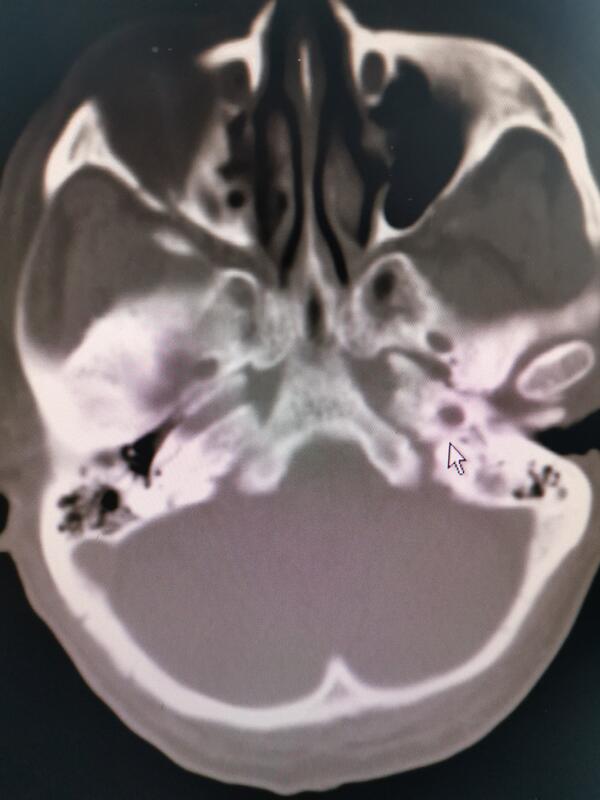
老年男性,79岁,额颞部疼痛半年余入院。诊断为三叉神经痛,口服卡马西平有效,约半个月后口服药物后疼痛不能缓解,伴有头晕,恶心等不适。既往有脑梗死病史,帕金森病史和颈动脉狭窄支架植入病史。 术前颅底CT显示卵圆孔大小合适。完善相关检查,团队评估后,行经皮穿刺微球囊压迫术。 术中顺利植入微球囊 球囊成形完美梨形 患者全麻下接受手术,全程无痛苦,手术时间15分钟,术后疼痛消失,轻微麻木,术后第二天出院。
 李振勇 副主任医师 郴州市第一人民医院 神经外科1783人已读
李振勇 副主任医师 郴州市第一人民医院 神经外科1783人已读 - 引用 听神经瘤
2015-03-27 872人已读 听神经瘤(acoustic neuroma)起源于听神经(耳蜗前庭神经)的鞘膜,不是真正的神经瘤。而且绝大多数起源于前庭神经的鞘膜,起于耳蜗神经者极少,所以更准确的应称为前庭神经鞘瘤(vestibular shwannoma)。该肿瘤为良性,尚无恶变报道。大多发生于一侧。少数双侧发病,多为神经纤维瘤病的一个局部表现。听神经瘤是颅内常见的肿瘤之一,约占8%~10%。通常在30岁以后出现症状。 【诊断】 (一)病理学特点 1.肿瘤常生长于前庭神经上支的中枢与周围部分的移行处的髓鞘(Obersteiner-Redlich区,离脑干约8mm~12mm,靠近内听道口),是神经鞘瘤,而不是神经瘤。 2.由Antoni A(狭长双极细胞)和B纤维(松散网状)组成的良性肿瘤。 3.分子生物学证实该肿瘤的发生是由于22号染色体长臂上一个肿瘤抑制基因的丢失所致。 (二)临床表现 1.病史听神经瘤的病程较长,自发病到住院治疗时间平均为数月至十余年不等。 2.颅高压症状和体征非早期症状,主要见于大型肿瘤,尤其是伴有脑积水的病人。表现为视乳头水肿、头痛加剧、呕吐等 3局部神经功能障碍多数表现为耳鸣、耳聋和平衡障碍“三联征”。 ⑴耳蜗及前庭神经症状 a早期可因肿瘤刺激出现耳鸣,通常为高音频耳鸣。 b进行性听力丧失但多不易为病人察觉,多数出现在高音频区,伴有语言分辨能力下降。 c感觉性听力丧失,Weber试验偏向健侧,Rene试验阳性(气导>骨导)。 d前庭神经受累可致眼球震颤(可为中央或周围性)。 ⑵三叉神经功能障碍肿瘤较大时出现。表现为耳、面部麻木(麻痹症状),也有早期出现面部疼痛(刺激症状),之后出现麻木。 ⑶面神经功能障碍肿瘤较大时出现,表现为患侧周围性面瘫和味觉改变。 ⑷外展神经功能障碍少见,表现为复视,患侧眼球内收位,外展受限。 ⑸后组颅神经(IX、X、XI颅神经)功能障碍肿瘤较大时出现,表现为声音嘶哑、饮水呛咳和吞咽困难等。 ⑹小脑体征步态不稳,患侧肢体共济失调。 ⑺脑干症状肿瘤较大时出现。表现为共济失调、复视、对侧肢体运动和感觉障碍,严重者可出现意识和呼吸障碍。 (三)辅助检查 1.耳蜗前庭神经功能检测 修订的Gardener-Robertson听力分类法见表。如果纯音测听和语言分辨率测定分属不同的级别,采用低级别。“50/50”(II级)是有用听力的标准(纯音听力测定域≤50dB,语言分辨率≥50%)。I级能正常使用电话,II级可对声音定位。 听力分级 级别 描述 纯音测听(dB) 语言分辨(%) Ⅰ 好-优 0-30 70~100 Ⅱ 有用 31-50 50~59 Ⅲ 无用 51-90 5~49 Ⅳ 差 91-最大 1~4 Ⅴ 无 测不到 0 常用的检查包括: ⑴电测听比较准确的听力检查方法。蓝色为气导曲线,红色为骨导曲线。正常值为20分贝。听神经鞘瘤为高频听力丧失。 ⑵脑干听觉诱发电位(BAEP)目前最客观的检查方法。听神经鞘瘤通常为Ⅰ~Ⅲ或Ⅰ~Ⅴ波潜伏期延长,或除Ⅰ波外余波消失。 ⑶听觉反射域及听觉反射消减实验听觉反射异常提示耳蜗后病变。 ⑷眼震电图(ENG)正常情况下每侧反应产生率为50%,如果一侧≤总数的35%,视为异常。肿瘤起源于前庭神经下支的病人可有正常反应(水平半规管是优势支,为上支分布区)。另外,前庭神经可保留正常功能直到该神经所有纤维都受累。 ⑸温度实验(向外耳道)注入冰水测定眼震持续时间,降低程度≥1分钟为异常。 2.神经影像学检查 ⑴头颅X线平片可拍摄侧位片、汤氏位片或司氏位片。以了解内听道口及岩骨破坏情况,特别是前者。内听道口扩大(喇叭形)最具诊断意义,但这是听神经瘤的间接征象,诊断的敏感性不如CT及MRI。 ⑵头颅CT扫描要求有CT增强像,以避免遗漏小的肿瘤。岩骨的骨窗像有助于了解内听道口及岩骨的破坏情况。少数病人内听道无扩大。与MRI相比优越之处在于能显示骨性解剖(包括乳突气房),对于经迷路入路的手术计划很有帮助。 ⑶头颅MRI扫描薄层轴位增强MRI是首选的诊断方法,特征性表现:内听道中央圆或卵圆形强化肿瘤。MRI可以清楚地显示肿瘤的性状(大小、边界、血运、侵及的范围、瘤周水肿)、与周围组织的关系(特别与脑干和血管的关系),有无继发幕上脑积水等。大型听神经瘤(直径>3cm)在CT或MRI片上可见囊变。 【鉴别诊断】 应与表皮样囊肿、脑膜瘤、三叉神经鞘瘤或其它颅神经鞘瘤相鉴别。 【治疗】 (一)治疗方法和选择原则 1.常用的治疗方法 ⑴临床观察:密切观察症状、听力(听力测定),定期影像学检查了解肿瘤生长情况(每6个月一次CT或MRI,持续2年,如果稳定改为每年一次)。如症状加重或肿瘤生长>2mm/年,在一般情况良好时建议采取手术治疗,如病人一般情况差可行立体定向放射治疗(如伽马刀)。 ⑵放射治疗(单独或作为外科手术的辅助性治疗)包括外放射治疗和立体定向放射治疗(如伽马刀,X-刀)。 ⑶外科手术 2.选择原则 ⑴选择不同的治疗方法应考虑以下因素: a、病人的一般情况,如年龄、主要器官功能状态,以及是否合并其它系统疾病等。 b、肿瘤大小和部位。 c、肿瘤发展的速度。 d是否存在有用听力,是否能保留有用听力。 e、第VII和V颅神经功能的保留。 f、是否为神经纤维瘤病。 g、各种干预性治疗方法的效果(包括远期副作用)。 h、病人的要求和意见。 ⑵一般选择原则 a、建议随访观察仅限于无占位效应症状的老年病人。 b、小型肿瘤(直径≤3cm)建议手术治疗。不能耐受手术者可观察或作伽马刀治疗。 c、大型肿瘤(直径>3cm)建议手术治疗。如果病人不能难受手术或术后复发建议放射治疗。 d、选择放射治疗方式时,如果肿瘤直径≤3cm适合立体定向放射治疗。 (二)外科手术治疗 听神经瘤显微外科手术治疗的目标应该是肿瘤的全切除,同时达到面神经解剖甚至功能的保留。对于小型听神经瘤,还应争取耳蜗神经的解剖和功能保留。 1、常用的手术入路及适应证 ⑴枕下乙状窦后入路:神经外科医生最为常用和熟悉的入路。常用切口包括:倒钩形切口(显露较充分,适于Ⅰ~Ⅳ型听神经瘤切除),乳突后直切口或“S”形切口(适于Ⅱ型及部分Ⅲ型听神经瘤的切除),旁正中切口,马蹄形切口等。 优点: a、桥脑小脑角显露充分; b、面神经及听力保留的机会最大。 缺点: a、并发症相对较多; b、对于位于内听道内的小型肿瘤切除较为困难,易导致内耳功能障碍; c、面神经通常位于肿瘤的前方(盲区),最后才能看见。 ⑵经迷路入路:适用于主要位于内耳道内、几乎无桥脑小脑角扩展的小型听神经瘤。神经耳科学者常选择此入路。 优点: a、可早期确认面神经,提高其保留率; b、小脑及后组颅神经损伤机会小; c、病人不会有蛛网膜下腔出血的症状(硬脑膜外入路尤其如此)。 缺点: a、听力丧失; b、暴露受限(限制了大肿瘤的切除); c、手术时间较枕下乙状窦后入路长; d、术后脑脊液漏发生率高。 ⑶经颞底硬脑膜外入路(中颅窝入路):仅适用于位于内听道内的小型肿瘤。 优点: 有机会保留听力; 缺点: a、后颅窝暴露差; b、面神经麻痹发生率高(膝状神经节受损)。 ⑷联合入路 如经迷路-小脑幕联合入路;经迷路-枕下乙状窦后联合入路等。 2.手术入路的选择 ⑴如果手术以保留听力为目的,就不能选择经迷路入路。应注意: A、有用听力要求域值50%。 B、以下情况手术有效听力保留较为困难: a、术前语言分辨率25dB; c、术前BASER异常波形; d、肿瘤直径>50px。 ⑵大型听神经瘤(直径>4cm): A、建议枕下乙状窦后入路或联合入路; B、可采用分期(二步法)手术(间隔1~2周),对于改善巨大肿瘤的治疗效果有一定帮助; ⑶中型听神经瘤(直径50px~4cm): A如果需要保留有效听力,建议枕下乙状窦后入路; B如果听力差或丧失,或估计很难保留有效听力,除枕下乙状窦后入路外,还可选择经迷路入路; ⑷小型听神经瘤(直径
张云强 主任医师 郴州市第一人民医院北院 神经外科2386人已读 - 引用 神经外科医生对脑瘫的主要治疗手段
目前国内外不少的医院采用功能性选择性脊神经后根切断术(即FSPR)治疗小儿脑瘫。该术式解除患儿肢体痉挛的机制是根据生理学的实验引证的:脊髓的下行传导束对运动神经元有抑制作用,而进入脊髓的后根纤维有兴奋作用。我们通过对脊髓神经后根的处理,全面调整患者的肌肉张力,使痉挛肌肉的肌张力尽量接近正常状态。术中可对脊神经后根进行有选择的切断,消除节段间由腰骶神经后根与相邻脊髓前角运动神经元联系,从而减弱下肢肌痉挛,改善病儿肢体的运动功能。选择性的含义之一是指选择脊神经分支阈值低的切断。术中切开硬脊膜后,在显微镜或手术放大镜下,仔细分离脊神经前根与后根,将每一后根神经分出4~10束小分支,分别用电刺激仪测出其阈值,通常用刺激电极钩住每一小束,观察电刺激后肢体痉挛出现时的阈值,低阈值的视为异常,将其中的l/2~3/4低阈值的后根小分束切断。一般将切断的后根神经分支限制在50%以内,避免过多切断术后产生肌张力低下。患者术前必须经过严格的手术筛选,满足以下条件者即可接受FSPR术治疗:①单纯痉挛,肌张力在3级以上者;②无明显固定挛缩畸形或仅有轻度畸形;③术前脊柱四肢有一定的运动能力;④智力正常或接近正常,能配合术后的康复训练;⑤严重痉挛与僵直,影响日常生活、护理和康复训练者;⑥肌力在Ⅳ级以上者。患者术后至少要卧床3周,然后在护理支持下进行康复训练。康复训练是手术成功的关键,这是必不可少的,如果术后不进行训练治疗或是术后护理不规范系统,也可使手术失败。另外,根据患者术后的实际恢复情况,若有必要还可进行矫形手术。FSPR手术效果以及风险FSPR手术在小儿脑瘫的治疗中占据重要地位。脑瘫的治疗应采用多学科合作的方式进行,在正确诊断的前提下,早期进行积极的康复训练,如效果不佳或病情反复应及时进行手术治疗,以尽可能在早期解除过高的肌张力,手术解除痉挛,并进行必要的畸形矫治。解除痉挛的脊神经后根选择性切断术和周围神经的选择性切断术应先于其他手术进行,矫形手术在脊神经后根选择性切断术之后依据康复情况分期进行。FSPR术采用术中电生理监测技术,保证了手术效果,降低了手术风险,提高了手术疗效,改善运动功能,提高病人的生活质量和工作能力,实现了残疾人回归社会的目的。这种治疗途径同样适用于脑出血、脑外伤以及脑、脊髓手术后遗症的肢体痉挛瘫状态,肢体不灵活、肢体疼痛的病人,经过临床应用收到了极佳效果。所以,目前来说痉挛性脑瘫儿解除痉挛的最佳治疗方式就是FSPR术,该技术具有微创、可逆、无副反应、可依据个体需要调节刺激参数等优点。概而言之,脑瘫FSPR术治疗的主要目的在于解除患者的肌肉痉挛、平衡肌力、矫正畸形、调整肢体负重力线、改善运动功能。痉挛型脑瘫SPR手术治疗注意事项SPR是根据痉挛反射原理而采用的一种电刺激治疗方法,因为肌张力增高和痉挛是牵张反射过强的一种表现,其感受器是肌梭。 其手术原理是通过识别出引起相应区域痉挛最明显的脊神经后根,选择性切断肌梭传入的Ia类纤维,阻断脊髓反射中的r环路,从而解除肢体的痉挛。其手术目的是要解除或减轻肌肉痉挛,降低过高的肌肉张力,恢复也改善肌力平衡,以利于进行主动运动锻炼,改善步态,提高日常生活能力。在具体施术过程中,SPR手术需在全麻下进行,患儿采取俯卧位,腰2—骶1棘突连线做纵形切口,显露腰椎各棘突与椎板,依次切除腰2至骶1各椎板棘突,显露硬脊膜。切开硬脊膜将腰2至骶1神经后根游离出来,并将个后根分成若干小束,电刺激各小束并将其阈值记录好,并选择阈值低的小束加以切断。1.何种病人适合做SPR手术?SPR手术主要的效果是缓解肌肉的痉挛状态。因此,痉挛型脑瘫病人适合做此手术。一般来讲,出生时早产和轻度窒息易造成痉挛型脑瘫;除此之外,由脑外伤、脑出血造成的愈后痉挛状态也可做此手术。2.SPR手术有哪些风险、后遗症以及创伤?经过15年的临床实践证明,只要严格掌握适应症,SPR手术无明显并发症。腰部手术后对脊柱稳定性有轻微影响,但并不致出现脊柱不稳的情况,而且疗效持久稳定,无痉挛反弹的现象。3.手术的最佳时机和年龄段,手术前后还应配合哪些治疗?手术的最佳时机是在肢体痉挛稳定,同时未出现明显关节畸形的情况下实施;最佳年龄段是3—8岁。因为脑瘫患儿3岁以内其脑瘫类型还不稳定,且有可能通过康复治疗症状改善,而且年龄过小,承受手术创伤的能力较差。由于肌肉长期痉挛易造成肌肉发育迟缓而出现关节畸形,所以,尽早手术有可能通过一次手术就较彻底地改善运动功能,一旦出现关节畸形,往往还需二期矫形手术处理。如单纯从改善痉挛状态的角度,对手术年龄并无要求。脑瘫的治疗是一项系统工程,手术应在康复训练的基础上选择适当时机进行,手术必须和康复训练密切结合。4.不是痉挛型脑瘫能不能治疗?包括哪些内容?除痉挛型脑瘫以外,其他脑瘫病人以肌张力不稳定增高和肌肉不自主运动为主要表现,以平衡和协调功能障碍为主的混合型和徐动型脑瘫相对多见。主要病因是出生时中、重度窒息及病理性黄疸引起,此种类型的脑瘫可进行颈动脉鞘手术,以改善平衡和协调能力,改善运动状态。什么是脑瘫矫形手术?什么是脑瘫矫形手术?脑瘫矫形手术不同于FSPR手术,它是指医生们在FSPR手术后为了解决脑瘫患者关节变形、软组织挛缩等的状况而进行的二期手术。FSPR就是通过多导联电生理技术进行术中监测,决定脊髓神经后根的切除比例,使切除感觉神经的范围和比例更科学更客观。全面调整患者的肌肉张力,使痉挛肌肉的肌张力尽量接近正常状态。脑瘫患者的肌肉痉挛并非局限于单个肌肉,往往表现为多个肌肉或肌群痉挛,而该手术就可以达到全面调整肌张力的作用,且可以长期、稳定、彻底地解决患者肌肉痉挛的痛苦,为其运动功能最大限度的恢复提供了前提条件。值得一提的,FSPR只是选择性阻断部分神经后根纤维,而不会影响支配肌肉运动的神经前根及运动功能。而具体的手术部位,可以根据患者具体病情而定:在腰椎部进行手术可解决下肢痉挛,在颈椎部进行手术可解决上肢痉挛。应在手术前针对每个患者不同情况作出包括术前评估、选择合适方法等,建立一整套科学合理的个体化治疗方案,同时在实施FSPR后也应坚持长期正规的康复训练,从而保证康复疗效。FSPR在解除肌痉挛方面有独到之处,但对关节变形、软组织挛缩的矫治方面就难有作为,因此,这部分病例需要在FSPR解痉后再由骨科医师行二期矫形手术如周围神经选择性缩窄术,肌腱切断延长关节囊松解、关节融合或截骨矫形术,才能收到最佳的治疗效果。许多学者主张对痉挛型脑瘫合并有固定性畸形患者,在施行FSPR术后1~12个月后再行二期矫形手术为可行的方案。关节挛缩一般需要Ⅱ期手术解决。轻度畸形通过训练可以改善或纠正。较严重的畸形,FSPR术后至少训练半年以后来医院复查,确定哪些部位需要Ⅱ期手术治疗。颈动脉外膜剥脱术的适应症一、颈动脉外膜剥脱术的适应症:扭转痉挛;语言、智力障碍;紧张性痉挛瘫;核黄疸引起的痉挛瘫;共济失调、多动症等二、颈动脉外膜剥脱术的治疗原理通过做“双侧颈动脉外膜剥脱术”,改善大脑供血、供氧来促进未被损毁的脑细胞生长、发育,使感觉运动神经得到完全的释放,使全身紧张的肌肉得到松弛,来改善患者的扭动、流涎、语言、智力、多动等一系列现象,同时还要结合家属的配合,进行良好的康复训练结合临床的指导,使患者得到科学、合理的治疗。三、颈动脉外膜剥脱术的术后康复术后康复是非常重要环节,康复是指综合而协同地将医学、社会、教育和职业措施应用于病人,对他(她)们进行训练和再训练,以恢复其功能至最高可能的水平。康复的目的不仅要训练病人适应环境,而且要使他(她)们作为一个整体介入最接近的环境和社会,使病人达到自立,成为社会的整体,有较好的生活质量,能实现其价值。总而言之,双侧颈动脉外膜剥脱术治疗,改善双上肢运动、语言、吞咽、咀嚼等功能,同时还能改善脑供血供氧等作用,做完手术后再配合康复训练。颈动脉外膜交感神经剥离术治疗扭转痉挛脑瘫治疗之前,专家们针对扭转痉挛、紧张性痉挛及手足徐动患者的日常生活动作能力采用PALCI系统评价表中A(日常生活动作)分级进行评定:5级(完全扶助)、4级(相当扶助)、3级(部分扶助)、2级(少部分扶助)、1级(几乎无需扶助)。智能语言障碍采用PALCI系统评价表中C(语言能力)和I(智能)分级进行评定;5级(极重度)、4级(重度)、3级(中度)、2级(轻度)。手术前经头颅MRA检查排除颅内血管性疾病。术中采用气管插管全麻后,患者取仰卧位,肩部垫高,头后仰。取双侧胸锁乳突肌中下内侧缘纵形切口,长约3cm.。切开皮肤、颈阔肌和颈前筋膜,将胸乳突肌向外牵拉。潜行分离胸骨舌骨肌、胸骨甲状肌等,向内侧牵拉暴露颈动脉鞘,打开并且切除部分颈动脉鞘;分离颈总动脉与颈内静脉间隙,在此过程中要特别注意不能伤两者间的迷走神经。然后在显微镜下环切颈总动脉外膜2~3cm,并且游离迷走神经,切除神经周围结缔组织。彻底地止血,分层缝合肌肉,然后用胶布粘合皮肤切口即可。通过这种手术方法,然后再配合相应的康复训练,对改善患者的双上肢运动、语言、吞咽、咀嚼等功能起到了突出的疗效;同时还能改善脑供血供氧等。从已行的手术中统计发现,运用颈动脉外膜交感神经剥离术治疗扭转痉挛等病的有效率达到90%以上,显效率80%以上。经过手术配合康复训练,症状都有不同程度的改善。
张云强 主任医师 郴州市第一人民医院北院 神经外科1199人已读 - 引用 神经外科疾病
筒子们,神经外科的功能异常强大,现在就分门别类的告诉你: 一、颅脑外伤: (一)原发性颅脑损伤:头皮损伤颅骨骨折、脑震荡脑挫裂伤、脑干损伤、弥漫性轴索损伤、非火器性颅脑开放伤、火器性颅脑开放伤; (二)继发性颅脑损伤:各型外伤性颅内血肿; (三)颅脑火器伤:枪弹伤爆震伤; (四)颅脑损伤合并症或后遗症:脑脊液漏、外伤性颈内动脉海绵窦漏、颅神经损伤、外伤性癫痫; (五)颅脑损伤后感染:头皮感染、颅骨骨髓炎、脑膜炎、脑室炎、脑脓肿; (六)其它合并症:外伤后低颅压综合征、外伤后颅内积气、外伤后脑脂肪栓塞、外伤后颈内动脉闭塞、外伤后脑积水、外伤后脑膨出、外伤性静脉窦血栓形成、外伤后遗症颅骨缺损; 二、颅内肿瘤 1、神经上皮性肿瘤:星形细胞肿瘤、胶质母细胞瘤、少枝胶质细胞瘤或间变(恶性)胶质细胞瘤、髓母细胞瘤等; 2、脑膜瘤:一般部位脑膜瘤、颅底脑膜瘤、脑膜肉瘤、恶性脑膜瘤等; 3、蝶鞍部肿瘤:垂体腺瘤、原发性空蝶鞍、视交叉部胶质瘤等; 4、胚胎残余组织肿瘤:颅咽管瘤、表皮样囊肿、皮样囊肿、脊索瘤等; 5、神经纤维肿瘤:听神经鞘瘤、三叉神经鞘瘤、其它颅神经肿瘤; 6、生殖细胞瘤:生殖细胞瘤畸胎瘤、内胚窦瘤、绒毛膜上皮癌等; 7、脑干占位病变; 8、其它颅内肿瘤:淋巴瘤、血管网状细胞瘤、颅内转移瘤、黑色素瘤等; 三、脑血管疾病 颅内动脉瘤、脑血管畸形、脑动静脉畸形、颈内动脉海绵窦瘘、烟雾病、脑缺血性疾病、脑动脉闭塞脑梗塞、高血压脑出血 自发性脑室内出血、脑肿瘤性出血、慢性扩张性脑内血肿等; 四、颅内感染性疾病 1、颅内非特异性感染:化脓性脑膜炎脑脓肿; 2、颅内特异性感染:脑结核瘤 霉菌性肉芽肿脑蛛网膜炎; 五、先天性脑发育畸形 Amold-Chiari畸形、胼胝体发育畸形、 Dandy-Walker畸形、无脑畸形、颅内先天性蛛网膜囊肿等; 六、 脑内寄生虫病 脑囊虫病脑型肺吸虫脑型血吸虫脑包虫病; 七、 功能性疾病 1、疼痛的外科治疗:三叉神经痛、舌咽神经痛、癌性疼痛; 2、癫痫的外科治疗:颞叶癫痫、额叶癫痫、外伤后癫痫、脑手术后癫痫; 3、锥体外系疾病的治疗:帕金森病、扭转痉挛性斜颈; 4、脑脊液循环障碍:成人脑积水、儿童脑积水、颅内静脉窦闭塞性颅高压; 5、面肌痉挛; 八、头皮和颅骨疾病 1、 头皮肿瘤; 2、 颅骨肿瘤; 3、先天性颅骨疾病:寰枕部畸形颅裂及脑膜脑膨出狭颅症; 九、功能康复 1、认知和智能障碍:记忆力和注意力障碍失认症失用症; 2、语言功能障碍:运动性失语感觉性失语运动功能障碍; 3、 脑外伤后综合征; 4、长期昏迷和植物生存的促醒; 十、脊柱脊髓疾病 表现为:颈肩痛、腰腿痛、四肢疼痛、麻木、无力、瘫痪、大小便失禁等; 1、脊柱骨折和脊髓损伤:闭合性脊髓损伤、脊髓火器伤、脊髓刃器伤等; 2、椎管内肿瘤:椎管神经鞘瘤、髓内肿瘤、椎管内转移性肿瘤、先天性椎管内肿瘤、脊柱肿瘤、椎管内外沟通性肿瘤等; 3、脊柱脊髓先天性疾病:寰枕(Chiari)畸形、脊髓空洞、脊髓纵裂、脊膜脊髓膨出、脊髓栓系综合征、骶管囊肿等; 4、脊柱结核、炎症 ; 5、脊柱退行性变:颈椎病、腰椎间盘突/膨出、黄韧带骨化、胸腰椎管狭窄、腰椎滑脱/不稳、 脊柱侧弯等;
张云强 主任医师 郴州市第一人民医院北院 神经外科3330人已读



