无锡市第八人民医院放射科科普号
- 精选 十六 乳腺癌骨转移的临床诊疗指南02
5 乳腺癌骨转移双膦酸盐临床应用专家共识5.1 双膦酸盐类药物的共性和个性5.1.1 作用原理 双膦酸盐是焦膦酸盐分子的稳定类似物。破骨细胞聚集于矿化骨基质后,通过酶水解作用导致骨重吸收,而双膦酸盐可以抑制破骨细胞介导的骨重吸收作用。双膦酸盐可以抑制破骨细胞成熟,抑制成熟破骨细胞的功能,抑制破骨细胞在骨质吸收部位的聚集,抑制肿瘤细胞扩散、浸润和黏附于骨基质。5.1.2 适应证 ① 高钙血症; ② 骨痛; ③ 治疗和预防SREs。SREs对乳腺癌骨转移患者的生活质量具有至关重要的影响,它包括病理性骨折、脊髓压迫、为了缓解骨痛或预防和治疗病理性骨折或脊髓压迫而进行放疗、骨骼手术、改变抗癌方案以治疗骨痛、恶性肿瘤所至高钙血症。目前在乳腺癌骨转移中使用双膦酸盐的主要目的正是降低SREs的发生率。 临床研究证实双膦酸盐可以有效治疗乳腺癌的骨转移。正如英国国家临床推荐治疗方案研究所(NICE)的建议,这类药物目前正被广泛用于治疗晚期乳腺癌的骨并发症。而随后的临床研究证明,双膦酸盐可以预防乳腺癌骨转移患者发生SREs。所以乳腺癌骨转移,如果预期的生存期小于等于3个月,且肌酐低于3.0 mg/ dL,在治疗病情所需的化疗和激素治疗的同时,应及时给予双膦酸盐治疗。5.1.3 临床用药及使用方法 双膦酸盐化学结构中与中心碳原子连接的侧链不同,双膦酸盐类药物的临床活性和功效亦有所不同。 第一代双膦酸盐以氯膦酸二钠为代表,这些药物在30年前进入临床使用。 用量和用法:氯膦酸二钠目前有静脉、口服2种制剂可供选择,双膦酸盐口服制剂方便在家用药,也方便和口服化疗药物和内分泌药物联合使用。临床上也可以先采用静脉滴注氯膦酸二钠400 mg/d,连用 3 d,而后口服氯膦酸二钠1 600 mg/d,共3~4周作为1个周期的用法。氯膦酸二钠主要经肾脏清除,因此,在氯膦酸二钠治疗过程中一定要维持足够的水份摄入。氯膦酸二钠胶囊应整粒吞服。任何情况下不能将氯膦酸盐与含有钙或其他二价阳离子的牛奶、食物或药物同服,因为它们会减少氯膦酸盐的吸收。 第二代是含氮的双膦酸盐,包括帕米膦酸二钠、阿仑膦酸钠,这些药物抑制骨吸收的体外活性作用要强于第一代药物。 用量和用法:帕米膦酸盐静脉滴注,每次60~90 mg,输注时间不短于2 h,每3~4周用药1次。 第三代为具有杂环结构的含氮双膦酸盐唑来膦酸和不含环状结构含氮的伊班膦酸,作用强度和疗效比第二代进一步提高。用量和用法: 唑来膦酸盐4 mg iv >15 min,每3~4周注射1次。伊班膦酸盐6 mg iv >15 min,每3~4周注射1次。 ⑴伊班膦酸治疗转移性骨病:常规剂量为6 mg,每3~4周静注1次,每次静注不短于15 min。 ⑵伊班膦酸负荷剂量(loading dose):伊班膦酸负荷剂量可快速缓解伴有严重疼痛的转移性骨痛患者,使用方法:6 mg/d,连续3 d静注, 以后每3~4周常规使用6 mg/次。 伊班膦酸目前在国外有静脉、口服2种制剂可供选择,静脉滴注6 mg伊班膦酸和口服50 mg 伊班膦酸疗效相当,而口服制剂可方便在家用药,也方便和口服化疗药物和内分泌药物联合使用。5.2 双膦酸盐的使用适应证和用药时机 具体使用情况见表4。 单个随机临床研究提示,乳腺癌骨转移需接受双膦酸盐治疗者也可考虑地诺单抗注射液(denosumab,地诺塞麦)治疗。5.3 双膦酸盐的使用方法及注意事项 ⑴在使用双膦酸盐前,应该检测患者血清电解质水平,重点关注血肌酐、血清钙、磷酸盐、镁等指标。 ⑵临床研究表明第一代氯膦酸盐、第二代帕米膦酸盐和第三代唑来膦酸和伊班膦酸盐都有治疗乳腺癌骨转移的作用,都可以用于治疗高钙血症、骨痛、预防和治疗SREs。已有临床研究结果显示,第三代双膦酸盐唑来膦酸和伊班膦酸有疗效更好、毒性更低和使用更方便的优点。 ⑶选择药物治疗应考虑患者的一般状况和疾病的总体情况及同时接受的治疗。静脉内使用唑来膦酸和伊班膦酸具有输液时间更短的 优势。 ⑷双膦酸盐可以与放疗、化疗、内分泌治疗、止痛药联合使用。 ⑸长期使用双膦酸盐联合治疗时应每日补充钙和维生素D,剂量为钙1 200~1 500 mg/d及维生素D3 400~800 IU。 ⑹在轻、中度肾功能不全(肌酐清除率大于30 mL/min)的患者中无需调整剂量,但严重肾功能不全(肌酐清除率小于等于30 mL/min)患者,应根据不同产品的说明书进行剂量调整或延长输注时间。 ⑺鉴于有文献报道少数患者在长期使用双膦酸盐后有发生下颌骨坏死的风险,所以使用双膦酸盐前应进行口腔检查,注意每日口腔清洁,用药期间尽量避免包括拔牙等口腔手术。5.4 用药时间及停药指征5.4.1 用药时间 乳腺癌骨转移全身治疗基础上加用唑来膦酸,或伊班膦酸,或帕米膦酸二钠,或地诺单抗每个月1次,对于病情稳定者,连用12次后可每3个月1次。5.4.2 停药指征 ⑴使用中监测到不良反应,且明确与双膦酸盐相关。 ⑵治疗过程中出现肿瘤恶化,出现其他脏器转移并危及生命。 ⑶临床医生认为需要时。 ⑷经过其他治疗后骨痛缓解,不是停药 指征。5.5 生化标志物 目前有部分生化指标可能帮助医生了解患者对双膦酸盐的治疗反应,但目前局限于科研领域,不建议临床使用。5.6 临床资料和专家观点5.6.1 双膦酸盐预防骨转移的作用 尽管已有研究提示,双膦酸盐可能有预防骨转移的作用,并可能有潜在的预防内脏转移的作用,但双膦酸盐预防骨转移的临床研究仍在进行中。所以对于没有骨转移影像学证据的患者,以及出现骨外转移但没有骨转移证据的患者,目前均不推荐使用双膦酸盐。5.6.2 双膦酸盐作为乳腺癌术后辅助治疗用药 体外研究显示,双膦酸盐药物有抗肿瘤作用,但临床研究还在进行中。尽管有小样本研究证明,乳腺癌术后标准放疗、化疗、内分泌治疗后,后续加用双膦酸盐治疗可降低骨转移甚至内脏转移的风险,但是大规模研究尚未完成,因此目前不推荐双膦酸盐作为乳腺癌术后辅助治疗用药。中国学者一致认为,虽然有少数临床试验结果的支持,但双膦酸盐降低乳腺癌术后复发转移的价值并不确定。5.6.3 乳腺癌患者抗肿瘤治疗引起的骨丢失 抗肿瘤治疗引起的骨丢失(cancer treatment-induced bone loss,CTIBL)是应该引起重视的临床问题,可以发生在老年患者、化疗后、激素治疗尤其是卵巢功能抑制和芳香化酶抑制剂治疗后,根据 ASCO骨健康指南,应该检测骨密度(BMD),并根据结果考虑是否使用双膦酸盐药物。ASCO指南建议所有年龄超过65岁,或年龄在60~64岁,但有以下危险因素之一:骨质疏松家族史、体重小于70 kg、曾发生过非创伤性骨折或其他危险因素的患者常规检查BMD。ASCO指南同时建议绝经后妇女无论年龄只要正在接受芳香化酶抑制剂治疗,绝经前妇女正在接受可能导致早绝经的治疗(化疗,卵巢去势)的患者都应该常规检查BMD。BMD评分(T-Score) 低于-2.5开始使用双膦酸盐;BMD评分在-2.5 到-1.0之间患者考虑使用双膦酸盐;而BMD评分高于-1.0的患者则不建议使用双膦酸盐。双膦酸盐治疗骨质疏松的用法和治疗骨转移的用法不一样,可以每3~6个月使用1次,并且要根据治疗后BMD评分的改变调整用药。而乳腺癌患者由于其年龄和治疗均有可能存在骨质疏松, 医生应常规对这些女性的骨骼健康进行评估, 目前不推荐将双膦酸盐用于骨质疏松的预防。5.6.4 发生SREs后是否换药预防SREs再次发生的问题 发生某些特殊SREs(高钙、骨手术、放疗) 后,在临床研究中会作为观察终点停止使用双膦酸盐,但临床实践中不应该停用,而应该继续用药。但某一类双膦酸盐使用过程发生首次骨转移加重的SREs 后,可以考虑换用另一类双膦酸盐。也有专家认为换药是否获益有待更多的临床研究数据支持。
张克云 主任医师 无锡市第八人民医院 放射科1361人已读 - 精选 十四 HER-2阳性乳腺癌临床诊疗专家 共识
HER-2是乳腺癌明确的预后指标和药物治疗效果的预测指标。作为第一个靶向抗HER-2 的人源化单克隆抗体,曲妥珠单抗的问世改变了HER-2阳性乳腺癌患者的预后,影响了乳腺癌的诊治模式,是乳腺癌药物治疗的重要突破。2007年拉帕替尼作为晚期乳腺癌二线治疗药物在欧美批准上市,2013年已在中国上市。帕妥珠单抗和T-DM1也已经在国外上市,尚未进入中国大陆。为了更好地推广规范的HER-2 检测, 准确评估患者预后, 更大地发挥抗HER-2的靶向治疗药物使用的疗效,减少治疗盲目性,使更多患者获益,中国抗癌协会乳腺癌专业委员会专家组成员,根据现有国内外研究结果讨论后达成以下共识。1 标准HER-2检测和结果判定 ⑴HER-2是乳腺癌重要的预后指标,同时也是抗HER-2药物的预测指标。 ⑵靶向抗HER-2药物治疗适应证是HER-2阳性浸润性乳腺癌。 ⑶HER-2阳性的定义,可以是标准免疫组化+++,或ISH阳性。 ⑷ 如果患者免疫组化检测显示HER-2(+++),可以直接判断为HER-2阳性;如果免疫组化检测HER-2(++),应该再进行ISH检测以明确。如果标准实验室免疫组化检测结果HER- 2(+)或HER-2(-),则判断为HER-2阴性。 ⑸HER-2阳性判断也可以通过FISH检测。在合格实验室进行的FISH检测,按照ASCO/ CAP标准,比值小于等于2.0或HER-2基因拷贝数小于等于6则可判断为HER-2阳性;HER-2基因拷贝数为4~6为结果不确定,病理专家宜增加计数细胞数量重新进行ISH检测,或结合免疫组化结果判断。 ⑹如果患者病情发展不符合HER-2阴性患者特点,临床认为有可能是HER-2阳性,或者复发转移患者治疗过程中为了争取治疗机会, 建议重新检测HER-2,可以用原发肿瘤标本, 但提倡复发病灶再活检,方法可以用免疫组化或ISH。2 HER-2阳性复发转移乳腺癌治疗原则2.1 治疗原则 ⑴HER-2阳性晚期复发转移乳腺癌,首选治疗应该是含曲妥珠单抗为基础的治疗,根据患者激素受体状况、既往(新)辅助治疗用药情况,选择治疗方案,使患者最大受益。 ⑵曲妥珠单抗单药治疗HER-2阳性转移性乳腺癌有一定疗效, 但更多临床研究显示,曲妥珠单抗与化疗药物联合效果更好。NCCN指南推荐HER-2阳性晚期乳腺癌一线治疗为帕妥珠单抗、曲妥珠单抗双靶向联合紫杉类药物。在帕妥珠单抗不能取得疗效的情况下, 曲妥珠单抗联合紫杉醇或多西他赛, 可以作为首选的一线方案。曲妥珠单抗联合紫杉醇的同时也可加用卡铂进一步提高疗效。曲妥珠单抗也可联合长春瑞滨、卡培他滨等其他化疗药物作为一线 治疗。 ⑶研究结果显示,曲妥珠单抗联合阿那曲唑一线治疗HER-2阳性同时ER/PR阳性晚期乳腺癌,无进展生存期、临床获益率和至疾病进展时间均显著优于阿那曲唑单药。所以HER-2与激素受体均阳性的绝经后转移性乳腺癌患者,在疾病发展缓慢或无内脏转移的患者中也可以采用曲妥珠单抗联合芳香化酶抑制剂等内分泌治疗药物。2.2 曲妥珠单抗治疗后的疾病进展治疗策略 NCCN指南推荐经曲妥珠单抗联合化疗治疗进展后的患者采用T-DM1进行解救治疗。在不能获得该药物的情况下,可有下列治疗 策略: ⑴拉帕替尼联合卡培他滨:临床研究证明,对曲妥珠单抗为基础的方案治疗失败的乳腺癌,拉帕替尼联合卡培他滨比单用卡培他滨的至疾病进展时间延长,所以曲妥珠单抗方案治疗后疾病进展HER-2阳性患者可以选择拉帕替尼联合卡培他滨。 ⑵曲妥珠单抗联合卡培他滨:有研究显示疾病进展后使用曲妥珠单抗联合卡培他滨较卡培他滨单药显著提高无疾病进展时间。 ⑶还可以考虑曲妥珠单抗联合拉帕替尼的方案,尤其对经多线治疗后的患者仍可有效。 ⑷继续使用曲妥珠单抗,更换其他化疗药物:在传统细胞毒药物治疗中,出现疾病进展意味着需要更换治疗方案。但曲妥珠单抗由于其作用机制的不同,患者曾经治疗有效而其后出现疾病进展时并不一定需要停药。临床前研究显示,持续应用曲妥珠单抗抑制HER-2表达有助于控制乳腺癌细胞生长,而停止曲妥珠单抗,肿瘤生长加快。多项研究显示,一线使用曲妥珠单抗疾病进展后,继续使用曲妥珠单抗比停止使用曲妥珠单抗治疗疗效更好。因此, HER-2阳性乳腺癌经曲妥珠单抗联合化疗治疗出现疾病进展后,可保留曲妥珠单抗继续使用,而换用其他化疗药物。3 HER-2阳性乳腺癌曲妥珠单抗辅助治疗 原则 临床研究结果表明, 曲妥珠单抗用于HER-2阳性早期乳腺癌术后辅助治疗,可明显降低复发和死亡。3.1 HER-2 阳性乳腺癌曲妥珠单抗辅助治疗用药推荐 ⑴可以用多柔比星(或表柔比星)联合环磷酰胺,每21天1次,共4个周期,序贯每周1次紫杉醇12次或多西他赛4个周期,紫杉类药物同时应用曲妥珠单抗周疗剂量为2 mg/kg(首次剂量为4 mg/kg),或3周1次剂量为6 mg/kg(首次剂量为8 mg/kg),共1年。或者采用剂量密集方案每2 周1次的化疗方案:多柔比星(或表柔比星)联合环磷酰胺4个周期序贯紫杉醇4个周期,紫杉醇同时应用曲妥珠单抗,靶向治疗持续1年(剂量 如上)。 ⑵不适合蒽环药物的患者可以用TCH:多西他赛75 mg/m2,卡铂 AUC 6,每21天为1个周期,共6个周期,同时曲妥珠单抗周疗, 化疗结束后曲妥珠单抗6 mg/kg,3周1次,至1年。最近有研究认为对于一些淋巴结阴性的早期患者,可以选用每周紫杉醇80 mg/m212次联合曲妥珠单抗1年的辅助治疗。 目前认为,HER-2阳性乳腺癌曲妥珠单抗辅助治疗,推荐的用药周期为1年,6个月的短期疗程并未证实其疗效相当,2年的疗程未得到更佳的预后获益,故均暂不推荐。术后初始治疗未接受曲妥珠单抗的患者,辅助化疗结束后,处于无疾病复发的患者仍可以从延迟使用(中位延迟时间23个月)的曲妥珠单抗治疗中 获益。3.2 曲妥珠单抗在辅助治疗中的心脏毒性 曲妥珠单抗联合化疗药物可能增加心肌损害,严重者会发生心力衰竭。尽管NSABP B-31、N9831和HERA三项试验中心脏毒性事件数不高并且可以恢复,但临床研究入选的病例是化疗后经过心脏功能安全筛选的。临床实践中建议在对既往史、体格检查、心电图、超声心动图LVEF基线评估后再开始应用曲妥珠单抗,使用期间应该每3个月监测心功能。若患者有无症状性心功能不全,监测频率应更高(如每6~8周1次),出现下列情况时,应停止曲妥珠单抗治疗至少4周,并每4周检测1次LVEF: ⑴LVEF较治疗前绝对数值下降小于等 于16%。 ⑵LVEF低于正常范围并且较治疗前绝对数值下降小于等于10%。 如4~8周内LVEF回升至正常范围或LVEF 较治疗前绝对数值下降小于等于15%,可恢复使用曲妥珠单抗。LVEF持续下降(大于8周),或者3次以上因心肌病而停止曲妥珠单抗治疗,应永久停止使用曲妥珠单抗。4 HER-2阳性乳腺癌的含曲妥珠单抗新辅助治疗 多个临床试验研究证明,HER-2阳性患者术前新辅助治疗获得pCR者无病生存期(disease free survival,DFS)和总生存期(overall survival, OS)均优于同样治疗未达到pCR的患者。曲妥珠单抗联合化疗与单用化疗相比能够显著提高pCR率。Buzdar新辅助治疗试验中,曲妥珠单抗联合紫杉醇序贯CEF化疗的pCR率高达65.2%, 显著高于单纯化疗组的26%(P=0.016)。因此, HER-2阳性乳腺癌的新辅助化疗应考虑曲妥珠单抗联合化疗。 对于拉帕替尼与曲妥珠单抗联合能否较单靶向治疗显著提高pCR,不同临床试验的结论不一致,目前认为对某些特定患者,双靶治疗能获得更好疗效,而对有些患者,单用曲妥珠单抗即能获得良好效果,但尚无成熟工具可区分这些患者;虽然有限的新辅助临床研究显示帕妥珠单抗联合曲妥珠单抗能较单靶向治疗提高pCR,但帕妥珠单抗在国内尚未上市。 术前新辅助治疗用过曲妥珠单抗的患者, 术后辅助推荐继续使用曲妥珠单抗,治疗总疗程为1年。HER-2阳性乳腺癌患者如果术前新辅助治疗未用过曲妥珠单抗,术后辅助治疗推荐曲妥珠单抗。 现代乳腺癌诊断和分类,应该是在标准的传统病理组织学基础上,添加更好的免疫组化诊断和更新的分子病理诊断。乳腺癌的科学合理综合治疗,有赖于病理科、影像科室和临床有关学科合作,在国内外治疗指南和临床诊疗专家共识的基础上规范预后指标和预测指标的检测,合理治疗、提高患者生活质量与 生存率。3.1.1.2 肿物局部扩大切除术 近来的研究发现,肿块切除(不包括腋窝淋巴结清扫)+全乳放疗(NCCN指南Ⅰ类推荐)与乳房切除术有相似的生存率。愿行保乳手术的患者,如切缘阳性可再次扩大切除,乳房肿瘤切除术不能做到切缘阴性时应行全乳切除。在全乳切除或肿瘤再次扩大切除时发现有浸润性病变的患者,应按照浸润性癌的原则进行处理(包括淋巴结分期)。阴性切缘的定义目前仍存在争议。目前NCCN专家共识认为,切缘小于1 mm 是不够的。2015年St. Gallen共识则认为IDC的阴性切缘定义(即肿瘤切缘墨汁染色阴性)同样适用于DCIS。回顾性研究表明扩大切缘(大于10 mm) 不能进一步降低保乳手术结合术后放疗的局部复发率。3.1.1.3 前哨淋巴结活检 对于明显为单纯DCIS的患者,在明确诊断没有浸润性癌以及不存在肿瘤转移时,不应当进行全腋窝淋巴结清扫。然而,仍有一小部分明显为单纯导管原位癌的患者最后在进行手术时被发现为浸润性癌。因此,如果明显为单纯导管原位癌的患者准备接受全乳切除术或进行保乳手术,为避免手术部位(如肿瘤位于乳腺腋尾部)对将来前哨淋巴结活检可能带来的影响, 可考虑在手术当时进行前哨淋巴结活检。结合国内部分医院尚不能做连续切片的实际情况, 前哨淋巴结活检尤为必须。对于准备接受全乳切除的患者这一点则更为重要。3.1.2 放疗 导管原位癌保乳手术后行全乳放疗可以降低约50%的同侧复发风险。对临床医师评估为复发风险“低”的患者,可仅行保乳手术而不接受放疗(NCCN指南2B类推荐)。目前仅有回顾性研究支持这一观点,而且研究的长期随访结果显示,按危险度分组可能仅筛选出部分复发时间点延迟的患者,而非低复发风险患者。即便是部分中危或低危的患者,放疗后的局部复发率显著低于未放疗的患者。3.2 系统性治疗3.2.1 化疗 目前未见关于DCIS患者进行化疗的大规模临床试验报道,因此化疗未证明对于DCIS患者的临床管理有明确作用。3.2.2 内分泌治疗3.2.2.1 SERM 以下情形考虑采用他莫昔芬治疗5年以降低保乳手术后同侧乳腺癌复发风险: ⑴接受保乳手术(肿块切除术)加放疗的患者,尤其是ER阳性的导管原位癌患者;ER 阴性的导管原位癌患者他莫昔芬治疗效果尚 不确定。 ⑵仅接受保乳手术的患者。对于接受全乳切除术的DCIS患者术后可通过口服他莫昔芬或雷洛昔芬来降低对侧乳腺癌风险。但需权衡化学预防的临床获益与不良反应。3.2.2.2 芳香化酶抑制剂 绝经后DCIS患者术后(包括保乳手术及全乳切除术)可考虑通过芳香化酶抑制剂预防并降低对侧乳腺癌风险。具体参照本章2.3预防性 治疗。3.2.3 靶向治疗 对于HER-2阳性的DCIS患者,目前各指南均未推荐辅助抗HER-2靶向治疗。NSABP B-43Ⅲ期临床试验预计入组2 000例接受乳房肿块切除术和放疗的HER-2阳性DCIS患者,随机进入放疗+曲妥珠单抗治疗组或者单纯放疗组,随访结果尚未公布。4 原位癌复发的风险和处理 全球范围多项前瞻性对照研究提示,保乳手术组的8~10年局部复发率为4%~20%,全乳切除术组为2%~9%,但保乳手术组+放疗后的局部复发率可降低至与全乳切除术相同或略低水平。许多因素决定局部复发的风险:肿块可触及、体积大、分级高、切缘距离肿瘤近或切缘阳性、年龄小于50岁或者复发风险指数高。美国南加州大学提出根据van Nuys预后指数(van Nuys prognostic index,VNPI)判定复发风险, 其中包括:肿瘤大小、边缘、核分级和坏死以及患者年龄(评分:4~12分)。目前关于VNPI 的研究尚没有前瞻性随机试验,现有试验的研究结果存在不一致性,故VNPI并未被众多学者 所认可。 临床上,对单纯的LCIS,应进行降低风险的随访。而手术治疗后的DCIS患者,则应接受每6~12个月1次的病情随访和体格检查,持续5 年后改为每年1次。每12个月应进行1次乳房X线摄片(保乳手术患者放疗后每6~12个月1次)及乳腺超声检查。对于乳腺原位癌,复发中约一半是乳腺浸润性癌,一半仍为原位癌。 对复发后仍为原位癌的患者,则仍按照原位癌治疗。而复发为浸润性癌的患者,则按照浸润性癌的原则进行处理(包括淋巴结分期),本节不作赘述。5 乳腺DCIS治疗方式选择的参考——VNPI (附录Ⅸ) 国外某些学者采用VNPI作为一个客观的指标以协助临床医生对DCIS治疗方式进行决策。VNPI对DCIS按肿瘤大小、患者年龄、手术切缘、肿瘤细胞核分级4个方面综合考虑,每一方面评分分为1分(最佳)至3分(最差),4个方面总分由最低的4分(最佳)至最高的12分(最差)。VNPI 10~12分者建议行全乳切除术,VNPI 4~6分者可行单纯局部切除术,而VNPI 7~9分者则建议行局部广泛切除联合全乳放疗。VNPI 的具体评分方法详见附录Ⅸ。注:目前对于VNPI的临床应用价值仍有争议,在此仅供临床医师参考。
张克云 主任医师 无锡市第八人民医院 放射科2440人已读 - 精选 十三 乳腺原位(内)癌治疗指南
乳腺原位癌的概念尽管提出已久,但鉴于目前对其生物学行为及自然病史仍不完全明了,过去的几十年里,在筛查、诊断和治疗等方面存在着较大的争议。本文试图就乳腺原位癌的管理达成一些共识,便于临床医师参考。1 乳腺原位癌的诊断1.1 定义与分类1.1.1 小叶原位癌 经典型小叶原位癌(lobular carcinoma in situ,LCIS)中的小叶内终末导管或腺泡呈实性膨大,其中充满均匀一致的肿瘤细胞。肿瘤细胞体积小而一致,黏附性差。细胞核呈圆形或卵圆形,染色质均匀,核仁不明显。细胞质淡染或淡嗜酸性,可含黏液空泡致细胞核偏位呈印戒细胞样,细胞质也可透亮。LCIS包括多种亚型:多形性型、旺炽型、透明型、肌样细胞型等。其中较为重要的是多形性亚型。多形性LCIS中的肿瘤细胞粘附性差,细胞核显著增大,有明显的多形性,可有显著的核仁和核分裂象,有时可见粉刺样坏死或钙化,需与高级别导管原位癌鉴别。非典型性小叶增生(atypical lobular hyperplasia,ALH)和LCIS在形态学上具有相似之处,但累犯终末导管小叶单位(terminal ductal lobular unit,TDLU)的程度不同。当TDLU单位中小于等于50%的腺泡被诊断性细胞所充满并扩张时可诊断为LCIS,小于50%时则诊断为ALH。1.1.2 DCIS DCIS又称导管内癌,为非浸润性癌,多数发生于TDLU,也可发生于大导管,是局限于乳腺导管内的原位癌。典型的DCIS在钼靶上多表现为不伴肿块的簇状微小钙化灶,恶性钙化还可表现为细小点样、线状、分支状钙化等。 在实际工作中,多采用以核分级为基础, 兼顾坏死、核分裂象以及组织结构的分级模式,将DCIS分为3级,即低级别、中级别和高级别。高级别DCIS往往由较大的多形性细胞构成,核仁明显、核分裂象常见。管腔内常出现伴有大量坏死碎屑的粉刺样坏死,但腔内坏死不是诊断高级别导管原位癌的必要条件;低级别DCIS由小的单形性细胞组成,细胞核圆形, 大小一致,染色质均匀,核仁不明显,核分裂象少见。肿瘤细胞排列成僵直搭桥状、微乳头状、筛状或实体状;中级别DCIS结构表现多样, 细胞异型性介于高级别和低级别DCIS 之间。1.2 自然病程和预后1.2.1 发展为浸润性癌的风险 LCIS发展为浸润性癌的风险相对较小,具有癌变间期长,双侧乳房,多个象限发病的特点。一些研究发现,在诊断为ALH和LCIS的妇女中,终生发生癌变的概率为5%~32%,平均癌变率为8%。LCIS癌变发生于双侧乳房的机会均等,而不仅仅局限于原发LCIS部位。多数观点认为LCIS是癌变的危险因素,有些研究则认为LCIS是癌前病变。有研究显示LCIS多数进展为浸润性小叶癌,但是也可进展为浸润性导管癌(invasive ductal carcinoma,IDC),是一个值得重视的癌前病变,对其治疗需要更有效而确切的方法。 DCIS被普遍认为是IDC的前驱病变,DCIS 不经治疗最终可能会发展为IDC。对最初误诊为良性病变而导致未能获得治疗的DCIS研究显示:从DCIS进展为IDC的比例为14%~53%。1.2.2 发展为浸润性癌的危险因素 有关LCIS发展为浸润性癌的危险因素研究较少,可能与患者年龄、种族和手术方式有关;此外,一些研究表明有乳腺癌家族史的LCIS患者,发生癌变的风险增加。 DCIS进展为浸润性癌的危险因素与患者年龄、肿瘤体积、切缘状况及组织病理学分级 有关。1.3 诊断1.3.1 小叶原位癌的诊断 LCIS可无任何临床症状,亦可没有乳房肿块、乳头溢液、乳头肿胀、皮肤改变等体征, 有时仅有类似增生样改变。依据中国女性乳腺特点,应完善乳腺钼靶、乳腺超声检查,必要时可行乳腺MRI;拟行保乳手术患者,术前必须行乳腺钼靶。在乳腺钼靶摄片发现有钙化、肿块、结构紊乱后,进行粗针穿刺活检(包括空芯针穿刺以及真空辅助穿刺活检)或开放活检均可被诊断。如穿刺活检提示为LCIS患者,需行开放活检以除外DCIS及浸润癌。但如果是因筛查发现钙化而进行的粗针穿刺活检,并且在单条穿刺组织中发现的普通型LCIS仅累犯小于4 个TDLU,则可以进行常规的影像学随访而不行开放活检。LCIS亦有因其他乳房病变进行手术活检时发现。典型的LCIS与低级别的DCIS很相似,可采用E-钙黏蛋白及P120免疫组化染色来鉴别。1.3.2 导管原位癌的诊断 依据中国女性乳腺特点,应完善乳腺钼靶、乳腺超声检查,必要时可行乳腺MRI;拟行保乳手术的患者,术前必须行乳腺钼靶诊断。至少有90%的DCIS是在钼靶筛查中被发现,多数表现为微小钙化灶,部分表现为微小钙化灶肿块影或致密影,约10%患者有可触及的肿块,约6%患者钼靶表现为假阴性。DCIS 的典型MRI表现为沿导管分布的导管样或段样成簇小环状强化,也可表现为局灶性、区域性或弥漫性强化,孤立性或多发性肿块。B超下DCIS多表现为边界不清的肿块,内部呈低回声,肿块内多具有弥漫、成堆或簇状分布的针尖样、颗粒状钙化,肿块内血流多较丰富。粗针穿刺活检及开放活检都是获取DCIS组织学诊断的手段,但穿刺活检提示为DCIS患者,需行开放活检以排除浸润癌。穿刺为DCIS患者中25%有IDC成分;穿刺结果为LCIS患者中,开放活检后17%~27%病理升级为DCIS或浸润性癌。因此建议穿刺活检后行开放活检。2 LCIS初诊的治疗2.1 手术治疗 空芯针穿刺活检发现ALH和LCIS后需行病灶切除活检是目前多数研究结果的共识,其主要目的是为了最大限度地降低DCIS和浸润性癌的共存风险。 多形性LCIS可能有与DCIS相似的生物学行为,临床医生可以考虑病灶完整切除及切缘阴性,但是这样保证切缘阴性的手术其有效性仍缺乏临床数据。LCIS与IDC或DCIS并存并非保乳的禁忌证,肿瘤切缘检出LCIS时,通过广泛局部切除以获得阴性切缘仍缺乏依据。2.2 非手术治疗 LCIS患者病灶切除后,如果没有合并其他癌变,可以考虑观察治疗。此外,放射治疗是不推荐的,也没有数据支持对多形性LCIS进行放射治疗。2.3 预防性治疗2.3.1 药物预防性治疗 2013年美国临床肿瘤学会(American Society of Clinical Oncology,ASCO) 发布了药物预防乳腺癌的更新指南。主要推荐意见如下: 他莫昔芬(20 mg/天,口服5年)被认为是绝经前、后妇女降低浸润性、ER阳性乳腺癌风险的选择。他莫昔芬结合雌激素受体检测,目前是预防ER 阳性乳腺癌的有效选择。 雷洛昔芬(60 mg/天,口服5年)也被认为是降低浸润性、ER 阳性乳腺癌风险的选择,同样结合雌激素受体检测,但仅适用于绝经后 妇女 。 依西美坦(25 mg/天,口服5年)和阿那曲唑(1 mg/天,口服5年)被认为是绝经后妇女降低浸润性、ER 阳性乳腺癌风险的另一种选择。依西美坦和阿那曲唑均为芳香化酶抑制剂,是降低绝经后妇女雌激素水平的一类药物,ER阳性乳腺癌患者术后使用可降低乳腺癌复发风险。MAP.3试验中位随访3年的结果显示,依西美坦使绝经后ER阳性高危妇女浸润性乳腺癌发病风险降低65%。IBIS-Ⅱ研究中位随访5年的数据中,阿那曲唑组乳腺癌发病风险比安慰剂组降低53%。本次推荐是基于以上两项临床试验的结果。 针对35岁以上、有发生乳腺癌高风险(包括既往手术证实为乳腺小叶不典型增生、导管不典型增生、小叶原位癌及导管原位癌)的女性, 都可以考虑以上4种药物的使用可能,讨论可基于危险因素例如年龄、家族史、药物史和生育史等。 2014年NCCN降低乳腺癌风险指南同样将他莫昔芬作为绝经前乳腺癌高危女性预防用药的1类推荐药物,将他莫昔芬、雷洛昔芬、依西美坦及阿那曲唑作为绝经后乳腺癌高危妇女预防用药的1类推荐药物。2.3.2 预防性双乳切除术 对于具有乳腺癌高危因素的女性来说,预防性双乳切除术可降低90%~95%的乳腺癌发病风险。LCIS作为乳腺癌的一项高危因素,可以结合患者的其他风险因素(如家族史,有关BRCA基因突变等)行预防性双乳切除。但此种手术在目前必须经过伦理委员会批准。3 导管原位癌初诊的治疗3.1 局部治疗3.1.1 手术3.1.1.1 全乳切除术 全乳切除术对98%的DCIS患者是一种治愈性处理方法,一组统计数据显示,病灶小于10 mm的患者中,行全乳切除术的约占10%,而大于20 mm的患者中约占72%;并且在低级别和高级别DCIS中,分别有约11%和约54%的患者行全乳切除术。虽然无临床研究评价全乳切除在DCIS中的疗效,但NCCN专家委员会仍考虑其可有效降低局部复发率。3.1.1.2 肿物局部扩大切除术 近来的研究发现,肿块切除(不包括腋窝淋巴结清扫)+全乳放疗(NCCN指南Ⅰ类推荐)与乳房切除术有相似的生存率。愿行保乳手术的患者,如切缘阳性可再次扩大切除,乳房肿瘤切除术不能做到切缘阴性时应行全乳切除。在全乳切除或肿瘤再次扩大切除时发现有浸润性病变的患者,应按照浸润性癌的原则进行处理(包括淋巴结分期)。阴性切缘的定义目前仍存在争议。目前NCCN专家共识认为,切缘小于1 mm 是不够的。2015年St. Gallen共识则认为IDC的阴性切缘定义(即肿瘤切缘墨汁染色阴性)同样适用于DCIS。回顾性研究表明扩大切缘(大于10 mm) 不能进一步降低保乳手术结合术后放疗的局部复发率。3.1.1.3 前哨淋巴结活检 对于明显为单纯DCIS的患者,在明确诊断没有浸润性癌以及不存在肿瘤转移时,不应当进行全腋窝淋巴结清扫。然而,仍有一小部分明显为单纯导管原位癌的患者最后在进行手术时被发现为浸润性癌。因此,如果明显为单纯导管原位癌的患者准备接受全乳切除术或进行保乳手术,为避免手术部位(如肿瘤位于乳腺腋尾部)对将来前哨淋巴结活检可能带来的影响, 可考虑在手术当时进行前哨淋巴结活检。结合国内部分医院尚不能做连续切片的实际情况, 前哨淋巴结活检尤为必须。对于准备接受全乳切除的患者这一点则更为重要。3.1.2 放疗 导管原位癌保乳手术后行全乳放疗可以降低约50%的同侧复发风险。对临床医师评估为复发风险“低”的患者,可仅行保乳手术而不接受放疗(NCCN指南2B类推荐)。目前仅有回顾性研究支持这一观点,而且研究的长期随访结果显示,按危险度分组可能仅筛选出部分复发时间点延迟的患者,而非低复发风险患者。即便是部分中危或低危的患者,放疗后的局部复发率显著低于未放疗的患者。3.2 系统性治疗3.2.1 化疗 目前未见关于DCIS患者进行化疗的大规模临床试验报道,因此化疗未证明对于DCIS患者的临床管理有明确作用。3.2.2 内分泌治疗3.2.2.1 SERM 以下情形考虑采用他莫昔芬治疗5年以降低保乳手术后同侧乳腺癌复发风险: ⑴接受保乳手术(肿块切除术)加放疗的患者,尤其是ER阳性的导管原位癌患者;ER 阴性的导管原位癌患者他莫昔芬治疗效果尚 不确定。 ⑵仅接受保乳手术的患者。对于接受全乳切除术的DCIS患者术后可通过口服他莫昔芬或雷洛昔芬来降低对侧乳腺癌风险。但需权衡化学预防的临床获益与不良反应。3.2.2.2 芳香化酶抑制剂 绝经后DCIS患者术后(包括保乳手术及全乳切除术)可考虑通过芳香化酶抑制剂预防并降低对侧乳腺癌风险。具体参照本章2.3预防性 治疗。3.2.3 靶向治疗 对于HER-2阳性的DCIS患者,目前各指南均未推荐辅助抗HER-2靶向治疗。NSABP B-43Ⅲ期临床试验预计入组2 000例接受乳房肿块切除术和放疗的HER-2阳性DCIS患者,随机进入放疗+曲妥珠单抗治疗组或者单纯放疗组,随访结果尚未公布。4 原位癌复发的风险和处理 全球范围多项前瞻性对照研究提示,保乳手术组的8~10年局部复发率为4%~20%,全乳切除术组为2%~9%,但保乳手术组+放疗后的局部复发率可降低至与全乳切除术相同或略低水平。许多因素决定局部复发的风险:肿块可触及、体积大、分级高、切缘距离肿瘤近或切缘阳性、年龄小于50岁或者复发风险指数高。美国南加州大学提出根据van Nuys预后指数(van Nuys prognostic index,VNPI)判定复发风险, 其中包括:肿瘤大小、边缘、核分级和坏死以及患者年龄(评分:4~12分)。目前关于VNPI 的研究尚没有前瞻性随机试验,现有试验的研究结果存在不一致性,故VNPI并未被众多学者 所认可。 临床上,对单纯的LCIS,应进行降低风险的随访。而手术治疗后的DCIS患者,则应接受每6~12个月1次的病情随访和体格检查,持续5 年后改为每年1次。每12个月应进行1次乳房X线摄片(保乳手术患者放疗后每6~12个月1次)及乳腺超声检查。对于乳腺原位癌,复发中约一半是乳腺浸润性癌,一半仍为原位癌。 对复发后仍为原位癌的患者,则仍按照原位癌治疗。而复发为浸润性癌的患者,则按照浸润性癌的原则进行处理(包括淋巴结分期),本节不作赘述。5 乳腺DCIS治疗方式选择的参考——VNPI (附录Ⅸ) 国外某些学者采用VNPI作为一个客观的指标以协助临床医生对DCIS治疗方式进行决策。VNPI对DCIS按肿瘤大小、患者年龄、手术切缘、肿瘤细胞核分级4个方面综合考虑,每一方面评分分为1分(最佳)至3分(最差),4个方面总分由最低的4分(最佳)至最高的12分(最差)。VNPI 10~12分者建议行全乳切除术,VNPI 4~6分者可行单纯局部切除术,而VNPI 7~9分者则建议行局部广泛切除联合全乳放疗。VNPI 的具体评分方法详见附录Ⅸ。注:目前对于VNPI的临床应用价值仍有争议,在此仅供临床医师参考。
张克云 主任医师 无锡市第八人民医院 放射科2587人已读 - 精选 二 常规乳腺X线检查和报告规范(附录Ⅱ)02
2 诊断报告规范 参照美国放射学会的乳腺影像报告和数据系统(Breast Imaging Reporting and Data System,BI-RADS),描述乳腺内肿块和钙化等异常表现的X线征象。2.1 肿块 在两个相互垂直(或近似垂直)的投照位置上均能见到的有一定轮廓的占位性病变,仅在1个投照位置上见到,在其被确定具有三维占位特征之前,应称为“不对称”。X线所见肿块并不一定与临床所触诊的肿块完全一致。X线图像上所发现的肿块,临床不一定能够触及(因病灶太小、质软或腺体重叠形成伪影);临床所触及的肿块,X线图像上亦可能因为患者乳腺实质丰富而未能显示。部分患者肿块周边伴有浸润和水肿,触诊常比X线图像所显示的肿块范围要大。肿块的描述包括边缘、形态和密度3个方面, 其中肿块的边缘征象对判断肿块的性质最为 重要。2.1.1 肿块边缘描述 ⑴清楚:超过75%的肿块边界与周围正常组织分界清晰、锐利。 ⑵遮蔽:超过25%的肿块边界被邻近的正常组织遮盖而无法对其作进一步判断。 ⑶小分叶:肿块边缘呈小波浪状改变。 ⑷模糊:边缘与周边组织分界不清,但并非被周边正常组织遮盖所致。 ⑸星芒状:从肿块边缘发出放射状线影。2.1.2 肿块形态描述 肿块形态描述包括圆形、卵圆形和不规 则形。2.1.3 肿块密度的描述 以肿块与其周围相同体积的乳腺组织相比分为高、等、低(不含脂肪)和含脂肪密度4种。大多数乳腺癌呈高密度或等密度,极少数可呈低密度。2.2 钙化 对钙化的描述从类型和分布两方面进行。2.2.1 类型 类型分为典型的良性钙化和可疑钙化。良性钙化可不描述,但当这些钙化可能会引起临床医生误解时,这些良性钙化需要描述。 ⑴典型的良性钙化有以下多种表现:①皮肤钙化(粗大、典型者呈中心透亮改变);②血管钙化(管状或轨道状);③粗糙或爆米花样钙化(直径大于2.0 mm,多为退变的纤维腺瘤);④粗棒状钙化(连续呈棒杆状,偶可呈分支状,直径通常大于0.5 mm,沿导管分布,聚向乳头, 常为双侧乳腺分布,多见于分泌性病变,常见于60岁以上的妇女);⑤圆形(直径小于等于0.5 mm)和点状钙化(直径小于0.5 mm);⑥环形钙化(壁厚小于1 mm,常见于脂肪坏死或囊肿;壁厚大于1.0 mm,可见于油脂性囊肿或单纯性囊肿);⑦钙乳样钙化(为囊肿内钙化,在CC位表现不明显,为绒毛状或不定形状,在90度侧位上边界明确,根据囊肿形态的不同而表现为半月形、新月形、曲线形或线形,形态随体位而发生变化是这类钙化的特点);⑧缝线钙化(由于钙质沉积在缝线材料上所致,尤其在放疗后常见,典型者为线形或管形,绳结样改变常可见到);⑨营养不良性钙化(常出现于放疗后、外伤后乳腺、自体脂肪移植整形术后,钙化形态不规则,大多大于0.5 mm,呈中空状改变)。 ⑵可疑钙化:①不定形钙化:小而模糊, 双侧、弥漫分布多为良性表现,段样、线样及成簇分布时需提示临床进一步活检。其恶性的PPV为20%,BI-RADS分类应为4B;②粗糙不均质钙化:钙化多介于0.5~1.0 mm之间,比营养不良性钙化小些,多有融合,形态不规则可能为恶性表现,也可能出现在纤维腺瘤、外伤后及纤维化的乳腺内。大量、双侧成簇的粗糙不均质钙化,也有可能是良性的。单处集群分布有恶性的可能,其恶性的PPV约为15%,BI-RADS分类应为4B;③细小多形性钙化:比无定形钙化更可疑,缺乏细的线样颗粒,大小形态不一,直径小于0.5 mm,其恶性的PPV约为29%,BI-RADS分类应为4B;④细线样或细线样分支状钙化:表现为细而不规则线样钙化, 直径小于0.5 mm,常不连续,有时也可见分支状,提示钙化是由于被乳腺癌侵犯在导管腔内形成,其恶性的PPV约为70%,BI-RADS分类应为4C。2.2.2 钙化分布 ⑴散在分布:钙化随意分散在整个乳腺。双侧、散在分布的点样钙化和不定形钙化多为良性钙化。 ⑵区域状分布:指较大范围内(大于2 cm3)分布的钙化,与导管走形不一致,常超过1个象限的范围,这种钙化分布的性质需结合钙化类型综合考虑。 ⑶集群分布:指至少有5枚钙化占据在1个较小的空间内(小于2 cm3),良性、可疑钙化都可以有这样的表现。 ⑷线样分布:钙化排列成线形,可见分支点,提示来源于1个导管,多为可疑钙化。 ⑸段样分布:常提示病变来源于1个导管及其分支,也可能发生在1叶或1个段叶上的多灶性癌。段样分布的钙化,恶性的可能性会增加,比如点状和无定形钙化。尽管良性分泌性病变也会有段样分布的钙化,但如果钙化的形态不是特征性良性时,首先考虑其为可疑钙化。2.3 结构扭曲 结构扭曲是指正常结构被扭曲但无明确的肿块可见,包括从一点发出的放射状影和局灶性收缩,或者在实质的边缘扭曲。结构扭曲也可以是一种伴随征象,可为肿块、不对称致密或钙化的伴随征象。如果没有局部的手术和外伤史,结构扭曲可能是恶性或放射状疤痕的征象,应提请临床考虑活检。2.4 对称性征象2.4.1 不对称 仅在一个投照位置上可见的纤维腺体组织,80%可能是伪影或正常组织的重叠所致。2.4.2 球形不对称 较大范围腺体量的不对称,至少达1个象限,不伴有其他征象,多为正常变异。但当与临床触及的异常相吻合时,则可能有意义。2.4.3 局灶性不对称 2个投照位置均显示且表现相仿,但缺少真性肿块特有的外凸边缘改变,常为内凹,较球形不对称范围小。它可能代表的是1个正常的腺体岛,尤其当其中含有脂肪时。但缺乏特征性的良性征象,往往需要对其作进一步检查,由此可能会显示1个真性肿块或明显的结构扭曲 改变。2.4.4 进展性不对称 新发,增大的或比以前更明显的局灶性不对称。约15%的进展性不对称被证实是恶性的,其恶性的PPV为12.8%。进展性不对称,除非有特征性的良性改变,都需要进一步的影像评估和活检。2.5 乳腺内淋巴结 乳腺内淋巴结典型表现为肾形,肉眼可见淋巴结门脂肪所致的透亮切迹,常小于1 cm。当淋巴结较大,但其大部分为脂肪替代时,仍为良性改变。可以是多个,也可能是1个淋巴结由于明显的脂肪替代看上去像多个圆形结节影。对于乳腺外上部的特征性改变可以做出正确诊断。偶尔也可出现在其他区域,多与静脉伴行。2.6 皮肤病变 皮肤病变投照在乳腺组织内,尤其是两个投照体位都有显示的时候,应该在评估报告中提及。摄片的技术员应该在皮肤病变处放一个不透X线的标志。2.7 单侧导管扩张 管状或分支样结构可能代表扩张或增粗的导管。虽然少见,即使不同时伴有其他可疑的临床或影像征象,其恶性的PPV约为10%[常见于不含钙化的导管原位癌(ductal carcinomain situ,DCIS)]。2.8 合并征象 合并征象包括皮肤凹陷、乳头凹陷回缩、皮肤增厚、小梁结构增粗、腋窝淋巴结肿大、结构扭曲和钙化等。3 病灶的定位 1个明确的病灶必须是三维立体的存在于乳腺内,这需要病灶在2个投照位上均被看到而得以证实,尤其在2个相互垂直的投照位均显示时则更精确。需要明确4点。①哪一侧乳腺:左侧、右侧或双侧。②部位,根据钟面和象限两者结合定位:象限定位包括外上象限、外下象限、内上象限和内下象限4个区域。12点钟为正上方,6点钟为正下方,3点钟或9点钟可以是外侧或内侧(根据左、右侧乳腺的不同)。另外还有3个区域不要求钟面定位,即乳晕下区、中央区和尾叶区。③深度:根据与胸壁的平行分成前1/3、中1/3、后1/3。乳晕下、中央区和尾叶区不要求深度定位。④距离乳头的距离。
张克云 主任医师 无锡市第八人民医院 放射科1906人已读 - 精选 SAPHO综合征的治疗进展
SAPHO综合征的治疗进展发表者:李忱1987年法国学者Chamot[1]首次提出用SAPHO描述一组包含多种血清阴性骨关节病及与其相关联的皮肤损害的临床疾病,包括:滑膜炎(synovitis),痤疮(acne),脓疱病(pustulosis),骨肥厚(hyperostosis),伴或不伴有多病灶无菌性骨髓炎的骨炎(osteitis),目前已有超过50种命名来定义这类疾病。1960年起陆续出现皮肤受损同时伴发骨损害的病例报道,皮肤损害包括掌跖脓疱病(Palmoplantar pustulosis,PPP)、严重的痤疮(severe acne,SA)、化脓性汗腺炎(hidradenitis suppurativa)等,骨损害主要影响前上胸壁(anterior chest wall,ACW),也可以影响外周关节、骶髂关节等其他骨骼系统。至2009年全球文献仅报道450余例[2],欧洲报道高加索人发病率不超过1/10000[3];而日本报道的发病率在0.00144/100000[4],目前我国临床医生对本病认识不足,多为个例报道,发病率尚不得而知。SAPHO综合征的疾病分类仍是一个有争议的问题,有学者从骨活检及皮肤组织分离出痤疮丙酸杆菌(Propionibacterium acnes),认为感染可能是诱因,触发机体自身非特异性的T细胞免疫反应异常激活,以清除治病微生物,引起持续的炎症状态,造成炎性细胞因子白细胞介素-1(IL-1)、白细胞介素-8(IL-8)、抗肿瘤坏死因子-α(TNF-α)高表达,从而造成非特异性的炎性损伤[5、6];一些学者将其纳入血清阴性脊柱关节病的一部分[7];还有学者认为该症是一种与多基因紊乱相关的自发性炎症性骨炎[8]。鉴于本病临床上少见,病因尚不明确,缺乏大样本的临床对照研究,对该病的治疗仍然是经验性治疗,偶有小样本的临床试验,至目前为止,缺乏统一的标准和指南,治疗的目标主要是缓解系统症状。抗生素、非甾体抗炎药(NSAID)、糖皮质激素、改变病情抗风湿药(DMARDs)、抗肿瘤坏死因子-α拮抗剂、双膦酸盐、中医药和外科手术都有用于治疗本病的报道。本文对该症的治疗方法及进展做以下综述。一、抗生素根据痤疮丙酸杆菌感染的假说,抗生素药物的应用,特别是林可霉素、四环素类、大环内脂类药物治疗下颌骨受累的患者取得了较好的临床疗效[9]。来自法国[10]和意大利[11]的报道也指出,部分患者从抗生素治疗中获益。近期一项德国的研究发现[12],27例SAPHO综合征患者中,14例骨活检均发现痤疮丙酸杆菌,另外13例没有进行骨活检,均给予16周的抗生素治疗(包括阿奇霉素、克林霉素、强力霉素),16周后发现皮肤和骨损害的活动性均明显下降;从16周到28周停用抗生素,疾病再次复发;并且第1周与第28周比较,无显著性差异。提示应用抗生素治疗期间,病情似乎得到了控制,停用抗生素后病情复发,考虑SAPHO综合征可能属于需要长期治疗的炎症性关节病范畴。目前大多学者认为抗生素能减轻疾病活动,可能是由于本病自发缓解的过程,并没有证据表明抗生素在治疗本病时有明显的转折点,也不能证明其有效。目前越来越多的研究也认为本病感染可能是个诱因,真正的机制在于免疫功能异常激活,因此需要进一步的免疫抑制治疗。二、非甾体抗炎药、糖皮质激素和改变病情抗风湿药非甾体抗炎药通常作为一线治疗,但有至少半数的患者疼痛不能缓解,不能阻止病情进展[11]。对于非甾体抗炎药不能控制的病例,通常需要二线治疗,包括糖皮质激素和改变病情抗风湿药。口服及关节腔内注射糖皮质激素,通常会有明显效果[10],但有些患者也只是部分缓解,甚至不缓解。有些患者需要口服大剂量糖皮质激素次才能缓解,但长期应用会引起库欣综合征等副作用,而且在糖皮质激素减量或停药的过程中常出现复发,这类病例就需要应用改变病情抗风湿药,如甲氨蝶呤、羟基氯喹、柳氮磺吡啶、金化合物、D-青霉胺、硫唑嘌呤、来氟米特等作为二线治疗。目前已取得一定的疗效,2011年Zhao等[13]对上述药物用法和用量做了总结(见表1)。但仍有一些患者经过一、二线治疗方案无效,称为难治性SAPHO综合征。三、肿瘤坏死因子-α拮抗剂对于难治性SAPHO综合征,多主张使用抗肿瘤坏死因子-α(TNF-α)拮抗剂作为三线治疗,目前上市的类型,包括英夫利西单抗(商品名类克)、依那西普(商品名益赛普)、阿达木单抗(商品名修美乐),而且越来越多的个例报道,也印证了其疗效。2012年Garcovich等[14]总结了近年16篇个例报道,共有32例患者应用TNF-α拮抗剂(见表2),均取得明显疗效。目前认为TNF-α拮抗剂多能迅速缓解症状,Ben等[15]报道的25例SAPHO综合征的患者(22例用英夫利西单抗、2例用依那西普、1例用阿达木单抗),治疗1次缓解率为64%(16/25),治疗2次缓解率为28%(7/25);但也有TNF-α拮抗剂治疗SAPHO无效的个例报道[16]。大多数患者可以缓解骨痛,但需要持续治疗。针对骨损害,目前只有少部分病例进行治疗前后的影像学对照,有学者认为长期应用能改善骨损害病变。但也有研究显示[17],即使临床疾病无活动的表现(骨痛完全缓解),并且持续应用TNF-α拮抗剂,骨损害还是会持续存在,甚至出现新发的骨损害。皮肤损害在治疗初期会迅速缓解,并且在多个病例中观察到了持续缓解[15]。需要注意的是,TNF-α拮抗剂治疗后可以出现新发皮疹,皮疹可表现为多形红斑、皮肤血管炎、青苔样皮疹、环形肉芽肿、湿疹样皮疹。意大利学者[18]发现英夫利西单抗治疗SAPHO综合征,对掌跖脓疱病不如对骨关节改善好,甚至可加重皮疹。推测可能是因为在应用TNF-α拮抗剂后痤疮丙酸杆菌被激活,使皮肤脓疱病加重。因此联合应用抗生素治疗,可能是合理的解决方案[19]。此外,3种类型的TNF-α拮抗剂在治疗中也存在个体化差异,也就是说,若一种TNF-α拮抗剂治疗效果不好,换用另一种类型治疗患者仍有可能获益。对于难治性SAPHO综合征,建议首选TNF-α拮抗剂作为三线治疗药物。四、双膦酸盐SAPHO综合征由于存在骨炎、滑膜炎、骨肥厚等表现,提示病程中存在高速率的骨重塑。研究证实双磷酸盐具有抑制骨吸收及抗炎的作用:一方面,双膦酸盐具有高亲和力的骨矿化机制和持久、强效的抗破骨细胞的作用;另一方面,体外实验证明,双膦酸盐能减少促炎性细胞因子,如白介素1β、TNF-α和白介素6的分泌。一些小样本的研究显示,静脉应用双磷酸盐,特别是氨羟二磷酸二钠(Pamidronate),可以有效缓解骨痛。2009年Colina等[20]对氨羟二磷酸二钠治疗SAPHO综合征进行了总结(见表3),总结了67例SAPHO综合征的患者,应用双膦酸盐治疗骨损害的缓解率为80.6%,并推荐在治疗难治性SAPHO综合征时,给予氨羟二磷酸二钠60毫克/天、连续3天的静脉注射,多数患者对治疗反应很快,个别患者需要重复治疗。对于骨重塑的指标——特别是血清骨胶原C末端肽(serum cross laps,sCTX),在治疗前水平升高,治疗中有显著的下降,可能是治疗反应良好的表现[21]。有意思的是,在双磷酸盐治疗过程中,皮肤的损害也会好转[15],但也有不一致的报道[20]。对于静脉注射双磷酸盐的SAPHO综合征患者,可能出现的药物副作用包括发烧、流感样症状,甚至出现肾功能受损,近期有研究表明口服双磷酸盐同样有效[22]。五、中医药中医对本病的报道尚不多[23-25],多数学者认为[23、24]气血失和,湿热毒邪浸淫肌肤,发为脓疱疮;流注关节,导致关节肿痛;治疗上多以清热利湿,凉血解毒为大法。董振华教授依据经络理论认为[25],SAPHO综合征的骨关节病变主要累及前上胸壁、颈背、脊柱和骶髂关节等部位,均为太阳经和少阳经循行部位,认为病机为太少两感、营卫气血失调,方用柴胡桂枝汤和解枢机、调和营卫、通利气血取得了一定疗效。本文作者报道了我院收治的12例SAPHO综合征,其中4例患者曾加用中药治疗,症状均有所改善,提示中药有望作为本病治疗的新方法[26]。六、外科手术既往很多SAPHO综合征的患者进行了外科手术治疗,包括去皮质术、碟形手术及受损骨的部分或全部切除术,但只有个别局灶骨受累的病例报道提示患者从手术中获益[27]。目前不推荐行手术治疗,因为会有很高的复发率[27]。但当下颌骨受累,出现严重的功能受限和感觉丧失时,可考虑行手术治疗[28]。七、小结基于以上的文献报道,本文作者认为,对SAPHO综合征的治疗,可以考虑选用非甾体抗炎药(NSAID)作为一线药物,糖皮质激素和改变病情抗风湿药(DMARD)作为二线药物;难治性SAPHO综合征可以选用抗肿瘤坏死因子-α拮抗剂和双膦酸盐作为三线药物;抗生素对本病的治疗效果不明确,但在应用抗肿瘤坏死因子-α拮抗剂治疗时,可考虑加用预防性抗生素治疗;还可以考虑联合应用中医药治疗;不推荐进行外科手术,但当下颌骨受累,出现严重功能的受限和感觉丧失时,可考虑手术治疗。
张克云 主任医师 无锡市第八人民医院 放射科2295人已读 - 精选 如何向检查医院索取相关资料给我会诊?
如何向检查医院索取相关资料? 把我这句话写在纸上拿给放射CT医生看就可以了:“胸部CT检查时,请CT医生打印胶片时,打骨窗和纵隔窗2张片子,拜托了!如果能提供'.dicom'格式的原始数据,我替患者感谢您!------无锡市第八人民医院放射科 张克云主任医师,网站:http://zhangkeyun88.haodf.com/”如何用手机拍好X光片、CT、MR、核素骨扫描片? 把电脑屏幕调成白色,四周灯关掉,再把片子放在电脑上手机拍照,CT、MR片要一幅一幅拍照
张克云 主任医师 无锡市第八人民医院 放射科1297人已读 - 精选 如何确诊SAPHO综合征,应做哪些检查
5、如何确诊SAPHO综合征,应做哪些检查1、病史方面:1)手足脓疱或水泡,伴有或不伴有骨痛;2)单纯不明原因骨痛,尤其是胸锁骨疼痛2、化验方面:检查与风湿相关的抽血化验,其中HLA-B27、血沉为必查项目3、影像方面检查:1)核素全身骨扫描,胸部正侧位(经济条件好的可改为胸部CT),有腰痛加:腰椎正侧位,有骶髂关节痛加:骨盆正位,有头痛的加:头颅正侧位。2)经济条件好的可改为:核素全身骨扫描,胸部CT+腹部CT,有头痛的加头颅CT,或者磁共振MR检查
张克云 主任医师 无锡市第八人民医院 放射科6862人已读 - 引用 青年人 胼胝体病变 MR
 张克云 主任医师 无锡市第八人民医院 放射科470人已观看
张克云 主任医师 无锡市第八人民医院 放射科470人已观看 - 引用 心肺复苏后5天 缺血缺氧性脑损伤
 张克云 主任医师 无锡市第八人民医院 放射科472人已观看
张克云 主任医师 无锡市第八人民医院 放射科472人已观看 - 引用 儿童 脑肿瘤
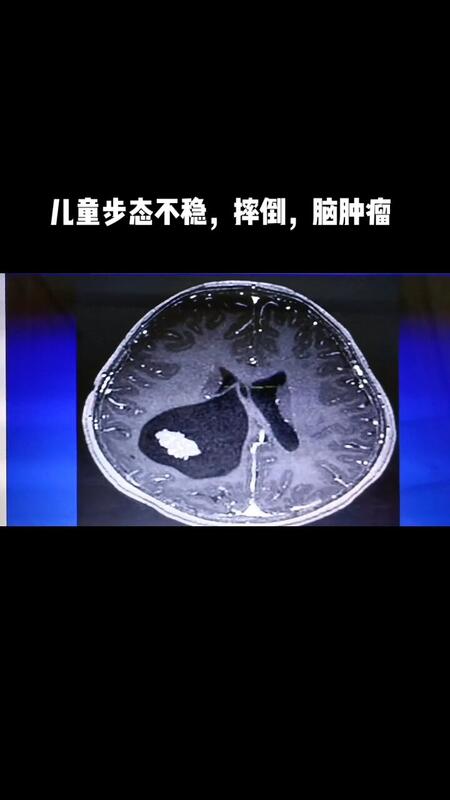 张克云 主任医师 无锡市第八人民医院 放射科474人已观看
张克云 主任医师 无锡市第八人民医院 放射科474人已观看



