新疆肿瘤医院妇科科普号
- 精选 HPV疫苗
近年来,HPV疫苗一直是不少女性朋友的关注热点。HPV疫苗,是首个把癌症作为适应症列入说明书的疫苗;根据具体疫苗覆盖的病毒亚型,不但能有效预防宫颈癌以及癌前病变,还可以预防其他相关恶性肿瘤,当然还有些良性疾病(比如湿疣)。对于HPV疫苗,您是否有这样那样的疑问?以下我们列举了8个快问快答问题。 宫颈癌疫苗?HPV疫苗? 哪一个才是准确的说法? 人乳头瘤病毒(Human Papilloma Virus,简称HPV)疫苗。宫颈癌是目前唯一找到“罪魁祸首”的恶性肿瘤;几乎所有的宫颈癌,都是由HPV引起。因此,大家习惯性将HPV疫苗称为宫颈癌疫苗;实际上,HPV疫苗,除了能预防宫颈癌,还能预防HPV病毒引起的其他疾病,包括外阴癌、阴道癌、肛门癌、口咽癌等多种癌症和生殖道湿疣。 上市的宫颈癌疫苗有多种,如何理解? HPV病毒是一个“大箩筐”,包含不同的“亚型”,可致病(100多种HPV病毒中有30多种可致病)。根据与女性下生殖道癌和癌前病变的关系密切程度,HPV可分为高危型和低危型。宫颈癌及癌前病变主要与高危型HPV感染密切相关。16、18亚型最为高危(70%)。现有的HPV疫苗,共有3种,分别是二价、四价和九价疫苗。 现有3种HPV疫苗?有何区别? 二价疫苗=HPV16、18(约70%的宫颈癌) 四价疫苗=HPV16、18、6、11(约90%的生殖器疣和后两者有关) 九价疫苗=四价疫苗+HPV31、33、45、52和58(约19%的宫颈癌和这五种高危亚型相关) 看到这儿,您是否有疑问:这摆明九价好于四价好于二价。实际上,疫苗没有那么简单,谈谈我个人的几点看法和体会。其一,研究证明二价疫苗,还可以对HPV16/18外的亚型产生保护作用,这叫“交叉保护”;其二,疫苗能否产生100%的保护作用?理论上,九价疫苗能保护89%的和宫颈癌相关的HPV感染,但保护作用并非100%。后续问答还会聊到。 我们翘首以盼的二价疫苗是“淘汰货”? 从2016年4月起,美国疾控中心将2、4价HPV疫苗从采购名单中剔除,仅留有9价HPV疫苗。和疫苗的质量和安全性无关,九价疫苗覆盖面更广,还有卫生经济学方面的考虑。如前所述,二价疫苗对和70%宫颈癌相关的高危HPV亚型有较好的预防保护作用,而四价和九价疫苗还能预防其他亚型病毒引起的肛门生殖器疣。同时,二价疫苗仅适用于女性朋友接种,而四价和九价同样适用于男性。 什么时候适合接种HPV疫苗? 主要针对9至14岁的女童。 1)HPV感染以性传播为主,最佳接种人群为尚未发生性行为的年轻女孩。 2)接种疫苗后,14岁以下的女孩产生的保护性抗体的效能更高。 9-26岁间任何时候都可接种。那对于已有性生活,抑或年龄超过该范围的女性朋友,接种该疫苗是否仍有意义?大多数的医生会给您这样的答复:仍有一定作用,但到什么程度,目前还没有大规模的临床试验数据支持。 友情提示:我国关于HPV疫苗接种年龄的规定:二价(9-25岁),四价(20-45岁),九价(9-26岁)。 接种疫苗,是否百分百安全? 宫颈癌疫苗已上市10余年。大部分人只出现轻微的副反应,主要表现为局部皮肤红疹、肿胀、疼痛、淋巴结肿大或者发生过敏反应等,但近年来,再多个国家和地区,包括中国香港,都有报道严重不良反应,如躯体疼痛、感觉异常、记忆障碍甚至出现瘫痪和死亡等。国家药监局将会同国家卫健委,对疫苗的流通、配送和使用各环节加强监督检查,做好不良反应监测工作,确保公众接种安全。而另一方面,HPV疫苗的长期安全性问题,仍需进一步随访观察,待时间告诉我们答案。 接种HPV疫苗,是否一劳永逸? 很遗憾,并不是! 1)疫苗仅能覆盖几种亚型;HPV亚型的分布有地域差异。 2)是否完全起效?缺少评估疫苗效果的可靠指标。HPV疫苗滴度水平和保护能力是否相关?目前还没发现。 3)疫苗的预防保护作用能维持多久?对于这个问题,科学家和医生都没法给出一个准确的时间,但现有临床试验研究提示疫苗作用约能持续8年以上;但更准确的时间,目前尚不得知。 接种疫苗后,仍需常规进行宫颈癌防癌筛查!这是非常重要的,宫颈癌防癌筛查(定期做宫颈涂片和HPV检查)是基础,是重中之重!
张媛媛 主任医师 新疆维吾尔自治区肿瘤医院 妇科739人已读 - 引用 宫颈癌筛查的方法和意义
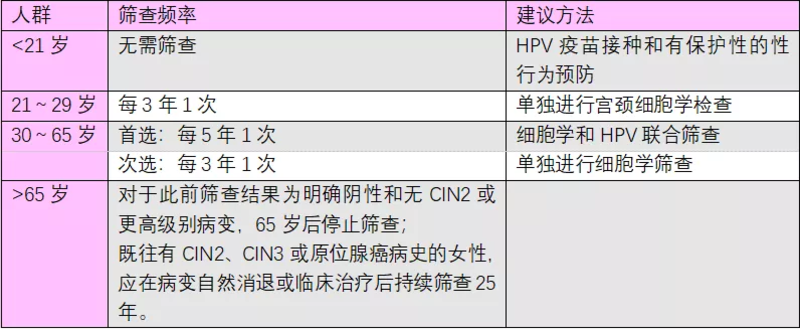
宫颈癌前病变的早期诊断和早期治疗是防治宫颈癌的关键,有效的筛查可以及早发现宫颈癌前病变,采取有效手段干预处理,从而降低宫颈浸润癌的发病率。 那么大家可能会问: 1、?我们应该从什么时候开始筛查呢?具体怎么筛查呢? 2、?最怕做妇科检查了,宫颈癌常见的筛查方法是怎样做的?会很难受吗? 3、?我们只看的懂“正常”、“阴性”这些字样,如果不是这些字样我们该怎么办? 4、?什么是阴道镜检查?什么情况下需要行阴道镜检查?做阴道镜有哪些注意事项呢? 接下来,我们来一一回答这些问题。 一、?宫颈癌筛查的年龄段及主要方法 二、?宫颈细胞学(TCT)和HPV检查是个怎样的过程? 其实不管是TCT还是HPV检查,它们的操作过程是差不多的,全程仅需3~5分钟。你首先按照医生的指导放松的躺在妇科检查床上,医生会用一种称为阴道窥器的器械扩张阴道内壁,以便可以看见宫颈,接下来就是取样。在医生取样的过程中你并不会感到疼痛,因为宫颈内并没有痛觉神经末梢,所以你大可不必紧张。 三、?拿到TCT和/或HPV结果后该怎么办? 拿到结果后不知道该怎么办?其实这个环节也很简单。如果结果正常的话那就定期做好筛查就可以了,但是如果结果不正常那就需要找医生来判断并进行下一步的处理。 四、什么是阴道镜检查? 具体哪些情况会需要做阴道镜检查? 做阴道镜检查需要的注意事项有哪些? 阴道镜是一种妇科内窥镜,主要用于外阴、阴道、宫颈上皮内病变、早期宫颈癌及其它下生殖道早期病变的辅助诊断及评估。它是将充分暴露的阴道和宫颈光学放大5-40倍,直接观察这些部位的血管形态和上皮结构,以发现与癌变有关的异形上皮、异形血管,对可疑部位进行定位活检,以提高宫颈病变的确诊率。 以下情况需要进行阴道镜检查: 1、宫颈细胞学检查结果异常,包括:不典型鳞状上皮细胞(ASC-US)、不典型鳞状上皮细胞—不除外高度鳞状上皮内病变ASC-H、低度鳞状上皮内病变LSIL、高度鳞状上皮内病变HSIL、不典型的腺上皮细胞AGC、鳞状细胞癌SCC、腺癌、腺原位癌AIS、巴氏分级IIB以上等结果。以上宫颈细胞筛查的异常结果,要找医生帮你分析,医生会结合HPV结果确定是否需要做阴道镜的进一步检查; 2、HPV检测16、18型阳性者; 3、宫颈锥切术前确定切除范围; 4、宫颈、阴道及外阴病变治疗后复查; 5、有异常临床症状和体征,如:异常增多的阴道分泌物药物治疗无效、接触性出血、宫颈炎久治不愈、外阴反复搔痒、色素改变或赘生物等; 6、检查医生根据肉眼和经验判断建议需要进行阴道镜检查。 阴道镜检查时间问题: 虽然阴道镜检查的最佳时间是在月经干净后的7-10天内,但如有必要可在月经周期的任何时间内进行,并且阴道镜检查前48小时内禁性生活、阴道冲洗和上药。 阴道镜检查禁忌症: 首先阴道镜检查没有绝对禁忌症。但如果你是育龄妇女,在无有效避孕措施下性生活,也就是无法确定是否会怀孕的情况下,或者存在下生殖道感染还是请医生判断是否延期检查。 做完阴道镜活检会出血吗?需要注意什么? 医生在结束取样后会根据患者局部出血情况下使用无菌纱布压迫止血,第二天自行取出就可以了。取出纱布后如果少量出血注意休息,禁性生活、阴道冲洗和上药两周左右以便活检伤口充分愈合。极少数患者纱布取出后会出现出血大于平时月经量的情况,这时候及时去医院就诊,医生会根据情况决定是否再次压迫止血。 最后就是等待活检的病理结果请医生决定下一步处理措施了。
 张媛媛 主任医师 新疆维吾尔自治区肿瘤医院 妇科502人已读
张媛媛 主任医师 新疆维吾尔自治区肿瘤医院 妇科502人已读 - 引用 PARP抑制剂在卵巢癌的治疗中的应用
卵巢癌是病死率最高的女性生殖系统恶性肿瘤,其首选治疗模式为肿瘤细胞减灭术联合以铂类为基础的化疗,即使大多数患者在经过初始治疗后可获得临床缓解,但仍有一半的患者在5年内因卵巢癌复发转移及无药可医离开人世。近年来,PARP抑制剂的问世为卵巢癌的治疗带来了重大变革,合理的使用PARP抑制剂可以显著延长患者复发时间,那什么是合适的人群,何时为合理的时间呢? PARP抑制剂是什么? 化疗是恶性肿瘤常用治疗方式,化疗药物杀死肿瘤细胞的主要作用机制之一是促进肿瘤细胞DNA损伤;PARP抑制剂的作用机制则为抑制DNA损伤后修复,但其发挥作用前提条件是肿瘤细胞携带有BRCA1/2突变或具有其他同源重组相关基因发生突变或功能缺失,这样,PARP抑制剂与突变的基因之间存在“合成致死”效应,进而发挥作用。 哪些是可以通过口服PARP抑制剂获益的人群? 国际NCCN指南推荐每一个卵巢癌患者在初次病理确诊时接受基因检测,以评估其BRCA状态及是否含有其他同源重组基因缺陷。BRCA基因状态分为5类:致病性突变,可能致病性突变,意义未明,可能良性,及良性突变;前两类是确定的可以通过PARP抑制剂获益的人群,临床医生会强烈建议携带前两类BRCA突变的患者口服PARP抑制剂。同源重组基因缺陷是口服PARP抑制剂的另一个适应症,其检测可以使PARP抑制剂敏感人群从约20%的BRCA突变人群扩大到约50%的同源重组基因缺陷阳性人群。 何时为合理的口服PARP抑制剂的时间? 卵巢癌复发分为铂敏感复发及铂耐药复发,前者指化疗结束后6个月及以上的复发,后者指化疗结束后不足6个月的复发。铂敏感复发维持治疗是PARP抑制剂主要适应症,奥拉帕利及尼拉帕利用于铂敏感复发患者在含铂化疗达到完全或部分缓解后的维持治疗,治疗时间2年,可以显著延长患者无进展生存期,降低患者复发及死亡风险,且在停药后仍有持续作用。此外,国际多项临床研究表明PARP抑制剂用于携带BRCA突变的卵巢癌一线维持治疗可以显著延长患者的肿瘤无进展生存期。何时口服PARP抑制剂需专业的肿瘤妇科医生评估决定。 PARP抑制剂的用药管理 我们建议使用PARP抑制剂的患者每月检查血常规,并在用药的第一个月内每周检查血常规。贫血是使用PARP抑制剂最常见的血液学不良反应,总体发生率约37%-50%。我们希望每个使用PARP抑制剂的卵巢癌患者可以认识血常规报告中需要监测的重点指标,一是血红蛋白,如血红蛋白降至80-100g/L,可继续服药,但需每周密切随访血常规,关注血红蛋白变化;如降至80g/L以下,则暂停服用PARP抑制剂,条件允许时可输血,待血红蛋白升至90g/L后,可减量,具体减量建议门诊就诊,恢复用药后每周监测血红蛋白水平至平稳;如停药28天后血红蛋白仍未能恢复至用药水平,或减量至最低剂量仍再次发生血红蛋白低至80g/L,应停止用药。血小板是另一个需要监测的指标。血小板计数<100*109/L者,暂停服用PARP抑制剂,待血小板升至100*109/L以上,根据血小板计数最低值决定恢复使用剂量,具体减量标准建议门诊就诊。中性粒细胞减少是第三种常见的血液学不良反应,如中性粒细胞计数降至(1.5-2.0)*109/L,在监测血常规的情况下继续使用PARP抑制剂;如中性粒细胞计数<1.5*109/L,则暂停使用PARP抑制剂,对症治疗后恢复至1.5*109/L后减量,具体减量标准建议门诊就诊。 此外,服用PARP抑制剂可能有胃肠道不良反应,恶心最常见,其他如便秘、呕吐、腹泻等,如实在不能耐受可口服止吐药物对症治疗,另外PARP抑制剂在睡前服用有助于减少恶心的发生。超过一半的患者在服用过程中会出现疲劳;另外,一小部分患者会出现头痛、失眠、呼吸困难、鼻炎、咳嗽、高血压、心动过速等。 小结:对于携带BRCA突变的卵巢癌患者,PARP抑制剂维持治疗可以延缓患者复发至少3年以上。我们希望PARP抑制剂的应用可以严格适应症,在合适的人群及合适的时间使用;此外,PARP抑制剂靠谱的治疗效果依靠卵巢癌患者持续稳定的服用,所以我们希望每位使用PARP抑制剂的患者可以独立有效的管理药物服用的不良反应,出现上述问题及时门诊就诊,与医生一起共同努力延长生存期!
张媛媛 主任医师 新疆维吾尔自治区肿瘤医院 妇科549人已读



